Самые важные новости сферы здравоохранения теперь и в нашем Telegram-канале @medpharm.
Фрагментированное настоящее: чего не хватает для единой цифровой среды в медицине России

Когда клинике нужно получить историю болезни или результаты из лаборатории, процесс нередко заходит в тупик из-за невозможности извлечь данные из информационной системы другого учреждения. Это связано с разными причинами — от технических трудностей до регуляторных ограничений. Лидеры индустрии рассказали о сложностях интеграций и других препятствиях, с которыми сталкивается современный HealthTech.
Цифровизация медицины: где мы сейчас
В 2024 году завершился федеральный проект по созданию единой государственной информационной системы в сфере здравоохранения (ЕГИСЗ). По данным исследования барьеров и драйверов HealthTech, которое провела IT-компания Purrweb совместно с Экосистемой технологического предпринимательства Первого МГМУ им. И.М. Сеченова, информсистемы внедрили уже более 65 тыс. медучреждений. Задачу по введению медицинского электронного документооборота можно назвать выполненной, хотя до сих пор встречаются клиники, где медперсонал обходится бумажными носителями и Excel.
Эксперты отмечают комфорт работы с современными медицинскими информационными системами (МИС), которые просто открываются в браузере. Но у прогресса есть и обратная сторона: софта и его разработчиков так много, что летом 2025 года прозвучало предложение сократить число игроков на рынке МИС для частных клиник.
По словам специалиста по развитию продукта в ГК «Медси» Ивана Евтуховича, сегодня насчитывается около 260 МИС, в которые вносятся данные о пациентах. Обилие разработчиков и МИС означает не только выбор, но и фрагментацию: каждый игрок строит собственную архитектуру, и связать их между собой становится отдельной задачей. Существующее решение в виде ЕГИСЗ не решает эту проблему, так как не объединяет весь необходимый пул технологических компонентов.
Изначальной целью ЕГИСЗ было обеспечить круглосуточный доступ к медицинским данным на сервере. Для этого каждому документу должен присваиваться уникальный ID — по нему можно запросить информацию о пациенте внутри сети в любой момент, любым участником системы здравоохранения.
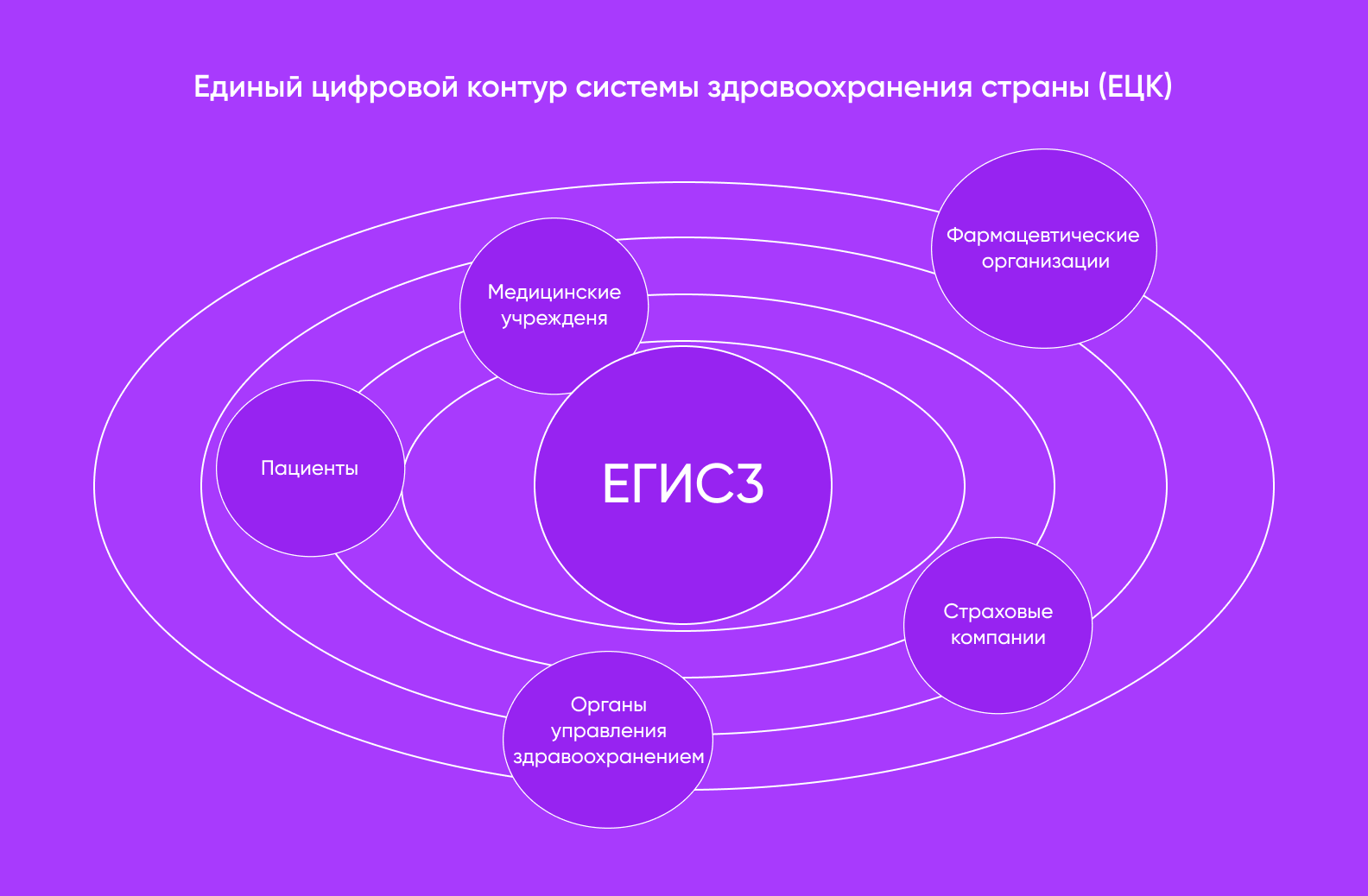
Как это выглядит в теории? Допустим, вы посетили клинику X, а после этого клинику Y, и врачи клиники Y видят ваши заключения из клиники X благодаря ЕГИСЗ. Персонал быстро получает доступ к актуальной информации о состоянии здоровья, диагностика становится быстрее и точнее, а лечение — эффективнее.
Система верхнего уровня должна собирать все документы и обеспечивать свободный обмен информацией, но на практике получается иначе. Эксперты отрасли сходятся в том, что на данный момент ЕГИСЗ — это в большей степени про мониторинг и отчетность медучреждений перед государством. Система собирает данные в одностороннем порядке, но между самими клиниками обмен информацией не налажен.

В этой ситуации есть плюсы. Все статистические показатели по госклиникам Минздрав РФ эффективно собирает именно через ЕГИСЗ. Как отмечает сооснователь медтех-платформы «МедРокет» Сергей Федосов, госмедицина в России лучше цифровизована, чем частная.
О минусах актуального уровня развития цифровой среды в здравоохранении и о том, что именно мешает врачам получать данные по щелчку пальцев, ниже.
Проблемы интероперабельности в медучреждениях разных уровней
Сложилась парадоксальная ситуация — данные есть, а доступ к ним затруднен. Постоянный обрыв интеграционных профилей и разрыв медицинской истории — причины, из-за которых пациентам приходится распечатывать результаты анализов или приносить цифровой снимок зубов в клинику на диске.
Если говорить про системные для российского медтех-рынка барьеры, в первую очередь это отсутствие интероперабельности — возможности обмена медицинскими данными по общим стандартам. Оно оказывает отрицательное влияние на все процессы — у участников рынка уходит больше денег и времени на то, чтобы заниматься обменом данных. Причина здесь, скорее, в сложившейся системе, которой интероперабельность не нужна.
«Ситуацию усугубляют масштабы российской системы здравоохранения. Даже в рамках одного региона медработники не всегда могут получить своевременный доступ к данным из другой муниципальной клиники. Еще сложнее, когда требуются данные из другого региона, к примеру, если человек неожиданно заболел в командировке и попал в местный стационар», — отмечает председатель рабочей группы HL7 FHIR Russia по стандартизации в медицинской информатике Евгений Коган.
Это происходит потому, что переданные в ЕГИСЗ структурированные электронные медицинские документы в формате HL7 CDA не возвращаются обратно в МИС. Чтобы разные системы могли обмениваться информацией напрямую, требуются отдельные ресурсоемкие интеграции и разработка шлюзов. При этом нормальный обмен данными даже с федеральными медучреждениями у регионов отсутствует.
Представим себе такой треугольник: городская поликлиника и две лаборатории — региональная и федеральная. Маленькой лаборатории жизненно необходимо наладить обмен данными с поликлиникой, чтобы предоставлять информацию об анализах. Но для этого придется делать интеграцию с МИС за свой счет.
Крупная федеральная лаборатория функционирует в другой парадигме: у нее уже есть в этом регионе десятки партнеров с той же МИС, что установлена в поликлинике. Этот сценарий взаимодействия, наоборот, влечет минимальные затраты, поэтому клиники и местные лаборатории не спешат выстраивать интеграционное взаимодействие.
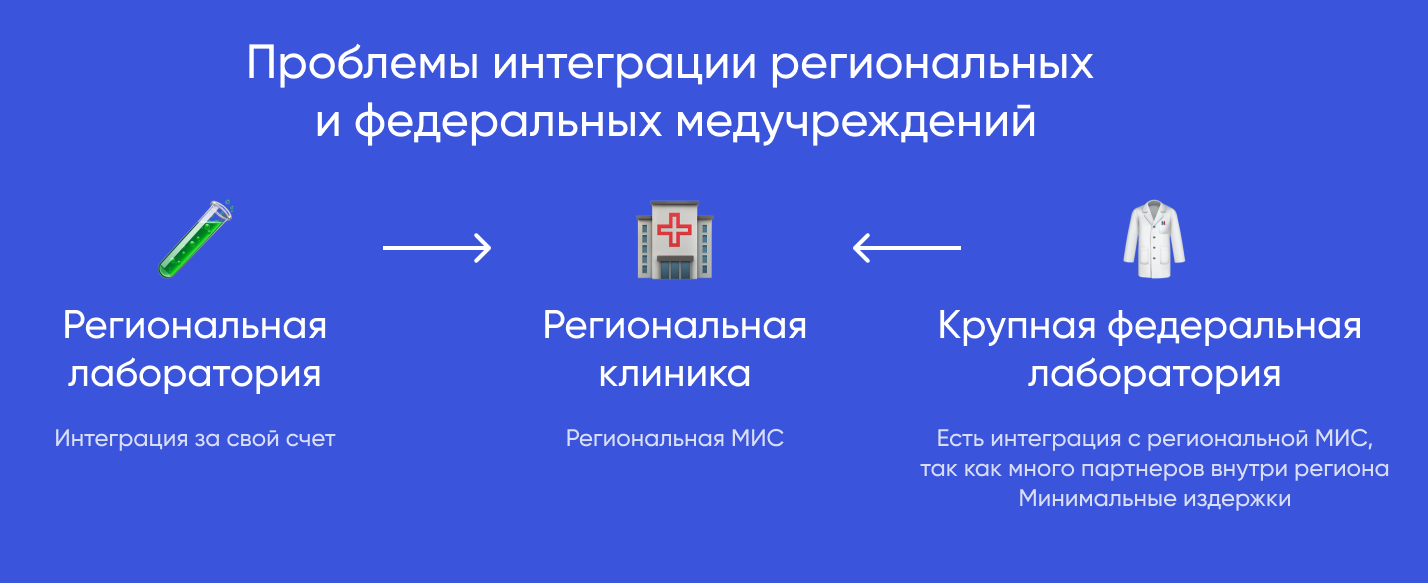
Возьмем для примера самые простые интеграции. Например, те, что позволяют записаться к врачу через онлайн-сервисы. Как складывается их судьба в регионах?
У всех сервисов разные форматы обмена данными, а разработка каждой интеграции обходится в сумму от 300 тыс. до 3 млн руб. Поэтому региональное медучреждение не может интегрироваться сразу со всеми — выбор будет зависеть от бюджета и популярности платформы.
Разнообразие форматов и систем в данном случае, скорее, не преимущество: обмен данными становится более дорогим и медленным. Кроме того, играет роль политика конкретного региона. Это может быть фокус на единой МИС или, напротив, поддержание конкуренции.
Некоторые субъекты выбрали модель единой МИС, покупают и устанавливают ее во все учреждения, поскольку считают это более удобным с точки зрения управления процессом, или полагают, что это дешевле. Другие регионы решают, что нужно поддерживать конкуренцию. В этом случае каждая медорганизация выбирает то, что представляется правильным главному врачу, отмечает Евгений Коган.
Что любопытно, расчеты показывают, что на самом деле единая МИС не дешевле. Цены определяет поставщик — это не рынок заказчика.
Все это приводит к тому, что проблемы регионального характера становятся одним из ключевых препятствий в развитии интероперабельности между участниками системы здравоохранения, но не единственным.
«Инфраструктурно система здравоохранения остается очень разнородной: низкая степень стандартизации данных, различия в региональных требованиях, ограниченная интеграция с ЕГИСЗ и другими вертикальными системами. Пока эти вопросы не решены системно, любой HealthTech-игрок фактически решает одни и те же интеграционные задачи в каждом новом проекте с нуля», — констатирует IT-директор телемедицинского сервиса «Доктис» Матвей Васенин.
Фрагментация цифрового контура: государственный и частный сегменты
Еще одна причина невозможности наладить продуктивный обмен данными — разные принципы работы медучреждений разных форм собственности.
Подключение к ЕГИСЗ — обязательное требование для лицензирования медицинской деятельности. Но по факту только небольшой процент частных клиник, которых в стране насчитывается около 100 тыс., ведет полноценную политику информатизации с отправкой всех данных по пациентам и визитам.
По данным «МВ», в ЕГИСЗ и РМИС передают данные не более 2% всех частных медучреждений. Это дает о себе знать на уровне удобства для пациента. Как показало проведенное нами исследование, результаты только 5–7% приемов в частных клиниках попадают на «Госуслуги».
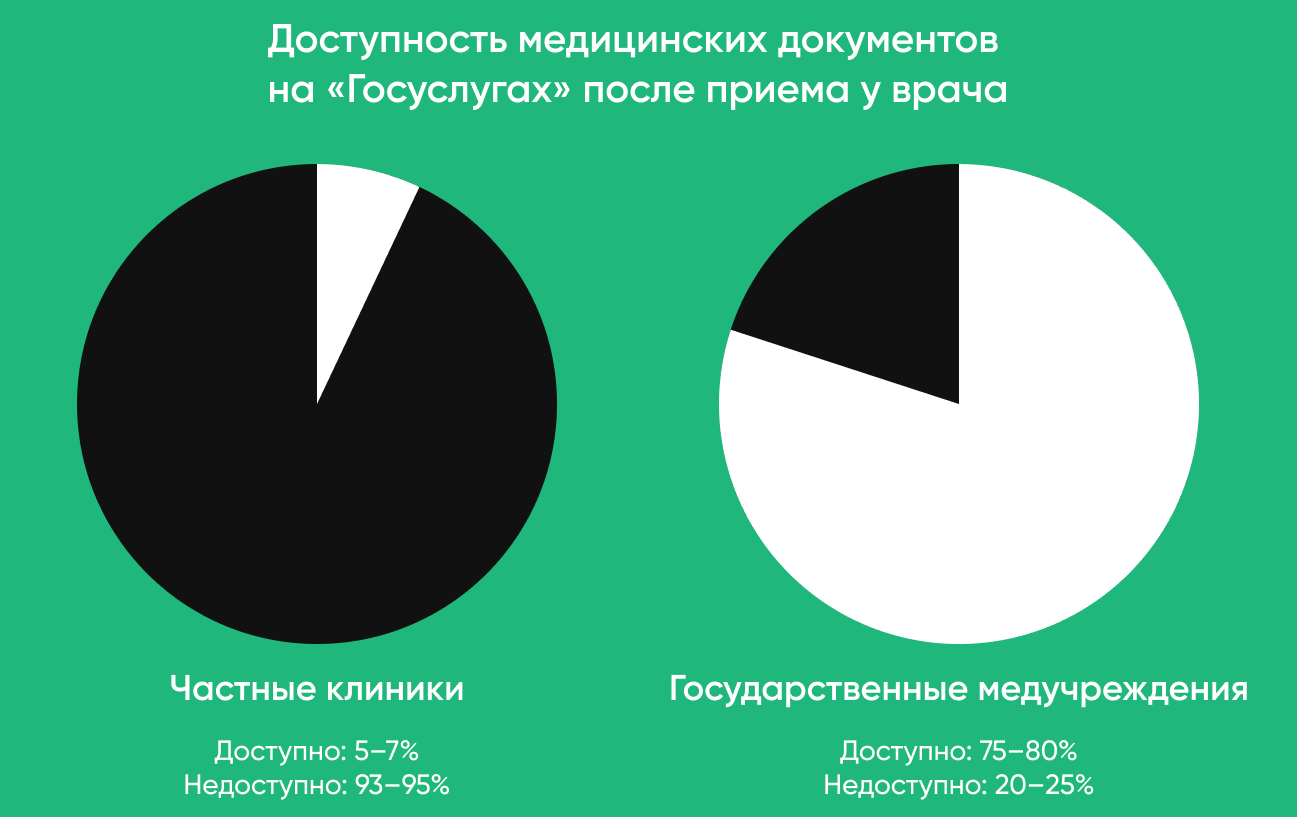
После визита в частную клинику документы появятся на «Госуслугах» только в 1–2 случаях из 10.
За последние несколько лет ситуация изменилась к лучшему — частные клиники стали охотнее подключаться к ЕГИСЗ. Причина — государство активизировало контроль за этим.
Сейчас у коммерческой медорганизации есть два пути: подключиться к существующей МИС или заказать разработку новой системы «под себя». У первого пути свои плюсы: если в регионе принята единая типовая облачная МИС, подключение к ней обеспечит интеграцию с ЕГИСЗ. Но это тоже непростая задача, требующая финансовых и кадровых ресурсов.
Большую роль в частном здравоохранении играет фрагментация рынка. Большое количество его участников — небольшие клиники с маленьким штатом специалистов. У них нет существенных ресурсов на приобретение цифровых продуктов.
На другом полюсе — крупные игроки, которые строят свою IT-инфраструктуру с нуля, вырастив внутри себя целые небольшие IT-компании.
Технологические сложности интеграций и расслоение рынка HealthTech
Эксперты говорят о буме разнообразных интеграций. Для запуска нового продукта необходимо его подключение к той или иной МИС, а для этого нужно занять место во внушительной очереди на разработку.
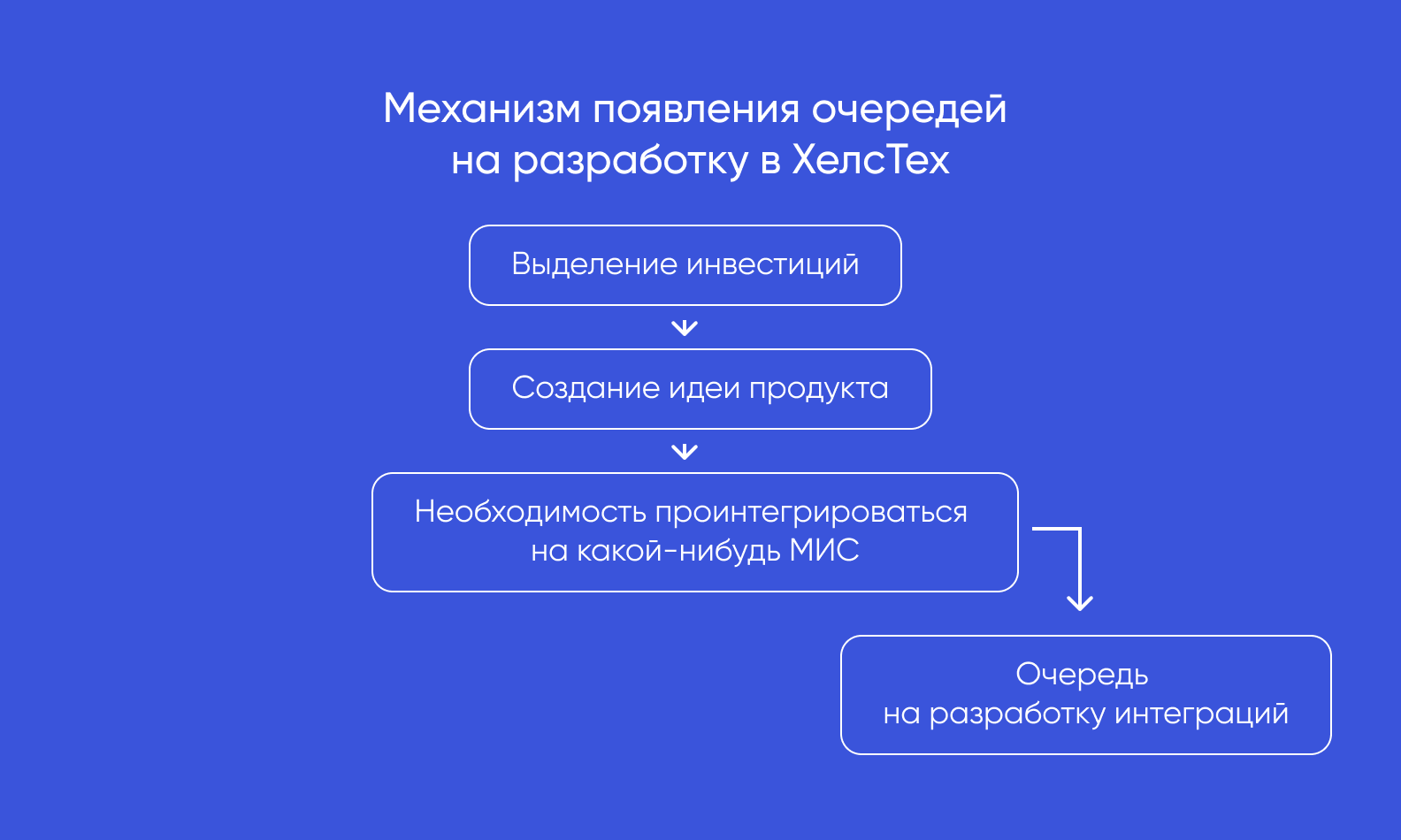
В результате решения получаются очень разнородными с технологической точки зрения. Каждая команда вынуждена придумывать свой подход.
«Чтобы, к примеру, перебросить API с получением необходимых данных, необходимо приоритизировать каждую МИС по отдельности и понять, есть ли в ней наша целевая аудитория и только после этого налаживать коммуникации о прямой интеграции. Как правило, подобные интеграции зависают — слишком много запросов к МИС приходит от разных организаций. Это растягивает разработку на непонятные сроки: 3–6, а иногда и 12 месяцев», — объясняет Иван Евтухович.
Количество разработчиков в медицинской отрасли сильно выросло, а их задачи усложнились. Многое здесь зависит от финансов: те, у кого они есть, зачастую уходят в собственную кастомную разработку. Это сокращает объем рынка для компаний, которые могли бы продавать свои IT-решения. Много кастома сосредоточено в верхнем сегменте, поэтому интеграции с наиболее платежеспособной частью рынка становятся еще сложнее.
«Расслоение рынка приводит к тому, что становится трудно внедрять новый продукт. Его каким-то образом надо интегрировать с кастомными МИС, и это превращается в отдельный проект, стоимость которого может доходить до нескольких миллионов рублей. Кто это будет делать и кто это будет оплачивать? У самого стартапа, который запускает новый продукт, таких денег нет. А клиника не понимает, зачем она должна в это вкладываться», — считает Сергей Федосов.
Еще одна проблема заключается в отсутствии мостика между развитой государственной IT-инфраструктурой для здравоохранения и частными инициативами. В идеале они могли бы работать в симбиозе, а рынок HealthTech-решений не был бы таким закрытым.
На рынке присутствует большое количество частных компаний, которые могут на основании данных, API и государственной инфраструктуры создавать сильные решения. Но этап, на котором у всех этих цифровых продуктов будут появляться какие-то API и возможности открываться для частных медорганизаций, пока не достигнут.
В работе над госпроектами не учитывается, что частные компании могли бы увеличить добавленную стоимость продукта для конечных пользователей за счет своих решений.
«Если сейчас какой-то новой компании придет в голову разработать новую МИС для государства, то она не сможет продать ее ни в какую государственную медорганизацию, даже если продукт будет отлично адаптирован. Разве что на целый регион, но в таких масштабах никакому стартапу поставить ничего не под силу. Поэтому рынок закрыт», — подчеркивает Евгений Коган.
При этом можно говорить о давлении в обоих направлениях: государства на здравоохранение и наоборот. Разработчикам самим было бы удобнее работать с единым стандартом, чем реализовывать разрозненные интеграции под каждый кейс.
Юридические ограничения на передачу медданных
Проблемы интероперабельности упираются не только в незрелость и гетерогенность цифровой среды, но и в регуляторные ограничения. Частники хотели бы получать данные из государственного сегмента — это в их коммерческих интересах. Но в этом уравнении они оказываются третьей стороной, которой данные без письменного согласия пациента передавать запрещено.
Доступ к медданным, даже обезличенным, возможен только при наличии согласия, но на данный момент нет работающих механизмов его предоставления. Отсутствует даже легальное определение самого понятия обезличенных данных, и правовой статус такой информации неоднозначен.
«Пациент должен разрешить доступ к данным сразу по двум законам. По 152-ФЗ — к персональным данным, а по 323-ФЗ — к медицинской тайне. При этом пациент не разрешает медучреждению передавать свои данные третьим организациям. Этого просто нет в согласиях», — напоминает директор по развитию компании «К-Скай» (проект Webiomed), эксперт по искусственному интеллекту Центрального НИИ организации и информатизации здравоохранения Минздрава РФ Александр Гусев.
Данные зачастую проходят не по защищенным каналам, как того требует законодательство, и в неформализованных форматах. Следствием этого становятся миллионы штрафов за нарушение законов о персональных данных и общение в мессенджерах.
На уровне регионов могут быть свои порядки. Одно из последних требований в этой области касается сохранения в ЕМИАС, региональной МИС Москвы, данных по каждому визиту пациента в клинику. Сделать это можно через определенных государственных провайдеров.
Пути преодоления барьеров интероперабельности
На каждом уровне системы здравоохранения есть потребность в преодолении того или иного барьера.
Проблема отсутствия частных клиник в ЕГИСЗ может быть решена за счет мягкого вовлечения путем платформизации. Так, «Медскан» в 2025 году анонсировал создание одноименной фиджитал-платформы для цифровой маршрутизации пациентов, работа которой будет направлена на усиление регулирования рынка путем подключения частных клиник по всей России.
Но даже если представить, что все медучреждения однажды подключатся к ЕГИСЗ, останется проблема разрозненности МИС, фрагментации данных и отсутствия стандартизации форматов. Здесь на помощь может прийти приведение стандартов к единому знаменателю, в поисках которого разработчики все чаще делают выбор в пользу FHIR (Fast Healthcare Interoperability Resources). Это продвинутый стандарт семейства HL-7 нового поколения, который упрощает и структурирует обмен данными за счет использования веб-подходов и модульных ресурсов.
Разработчики, когда у них есть такая возможность, выбирают для систем взаимодействия HL7 FHIR, и он потихоньку становится в России стандартом де-факто.
Например, в 2023 году на этом стандарте была сделана федеральная система «Персональные медицинские помощники», в 2024 году — модуль ЕГИСЗ «Онкологический консилиум». В 2025 году разработчик модуля ЕГИСЗ «Управление потоками пациентов» также выбрал HL7 FHIR для реализации сервиса обмена данными с МИС. Теперь все МИС России де-факто будут поддерживать FHIR, поскольку все медорганизации могут отправлять пациентов на высокотехнологичную медпомощь, уверен Евгений Коган.
Другие решения могут быть приняты на государственном уровне — это создание национальной МИС и упрощение регуляторики. В первом случае эксперты предупреждают о совокупности рисков: стоимость внедрения единой системы может оказаться слишком высокой, а жесткость требований способна затормозить развитие малого бизнеса.

Выводы
Несмотря на то что российский HealthTech — один из мировых лидеров по уровню развития, технические и юридические ограничения создают барьеры между системами: данные формально оцифрованы, но заблокированы в своих МИС.
Чтобы медучреждения получали к ним доступ, а пациенты более удобную цифровую медицину, всем участникам рынка предстоит провести глобальную совместную работу над повышением интероперабельности.
Обрыв интеграционных профилей и другие вызовы воспринимаются не как непреодолимые препятствия, а, скорее, как векторы для дальнейшей работы. Поэтому эксперты отрасли смотрят вперед с оптимизмом, а неравномерность цифровизации российского здравоохранения представляется временным явлением переходного периода.
Персоны





Нет комментариев
Комментариев: 0