Опыт экспертов становится доступным каждому врачу
Это и понятно: интернет-платформы позволяют каждому врачу, в каком бы уголке нашей огромной страны он ни находился, практически не сходя с места, получать самую актуальную профессиональную информацию. Зачастую время играет решающую роль в судьбе пациентов. Поэтому телемедицинские консультации «врач—врач» и «врач—пациент» в ведущем медицинском учреждении в области эндокринологии в последние годы получили мощное развитие. Мультимедийный формат позволяет участвовать в обсуждении злободневных или перспективных проблем не пассивно, а интерактивно. Буквально на днях заработала еще одна информационно-коммуникационная и учебно-образовательная площадка. Запущен инновационный проект для врачей под названием «Дневник эндокринолога», в котором ведущие эксперты в области эндокринологии совместно с врачами других специальностей будут разбирать сложные клинические случаи из терапевтической и хирургической практики.
Инициатором и организатором проекта выступил ГНЦ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России (технический партнер — Med studio). «Дневник эндокринолога» предусматривает прямые эфиры, обратную связь, интерактивное голосование, рассмотрение историй разных болезней и готовых схем лечения. Руководитель проекта Наталья Мокрышева (директор ГНЦ РФ ФГБУ «НМИЦ эндокринологии» Минздрава России, чл.-корр. РАН, д.м.н., профессор) только что провела первый прямой эфир «Дневника эндокринолога» на тему «Маски первичного гиперпаратиреоза: найти и обезвредить».
Заявленная тема раскрывалась на реальном клиническом случае пациентки У. (71 год), госпитализированной в «НМИЦ эндокринологии» (Москва, ул. Д. Ульянова,11).
Женщина поступила с жалобами на выраженную слабость, сильную боль в поясничном отделе позвоночника, постуральную неустойчивость, снижение памяти. Наследственный анамнез отягощен по онкологическим заболеваниям. Из значимой сопутствующей патологии — гипертоническая болезнь 3 стадии, контролируемая артериальная гипертензия, постоянная форма фибрилляции предсердий (брадисистолия), хроническая сердечная недостаточность 2а стадии. Предшествующие переломы пациентка отрицала, менопауза наступила в 53-летнем возрасте.
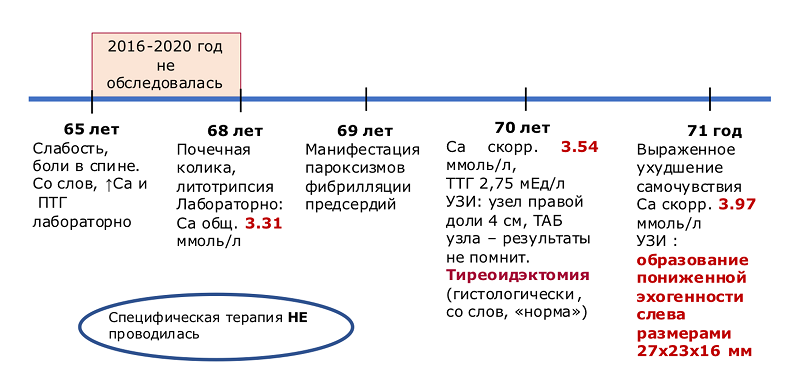
Рисунок 1. Из анамнеза. Хронология ведения пациентки У.
Разбирая этот клинический случай, трудно не обратить внимание на тот факт, что на протяжении ряда лет (рис. 1) при обращении к врачам пациентка жаловалась на развивающуюся слабость, боли в спине, по анализам отмечался повышенный уровень кальция, паратиреоидного гормона. Однако никаких дальнейших диагностических действий коллегами предпринято не было. И только спустя 6 лет ее направили для обследования состояния щитовидной железы (ЩЖ) к эндокринологу. При ультразвуковой диагностике было обнаружено узловое образование в ЩЖ. Анализируя ситуацию со столь долгой «дорогой» пациентки к постановке диагноза и началу лечения, спикер провела опрос своих слушателей на предмет предполагаемого диагноза. 85% ее респондентов ответили верно и подтвердили, что это опухоль околощитовидной железы.
При поступлении в Центр эндокринологии пациентка У., имеющая в анамнезе несколько серьезных хронических неинфекционных заболеваний, принимала большое количество лекарственных препаратов: левотироксин натрия (100 мкг/cутки утром за 30 мин. до еды); колекальциферол (2000 МЕ/сутки); бисопролол (2,5 мг утром); апиксабан (5 мг утром и вечером); дигоксин (250 мкг на ночь); (аторвастатин 20 мг на ночь); (ацетилсалициловая кислота + магния гидроксид 75 мг вечером); амитриптилин (½ таб. 12,5 мг).
Ранее принимаемый цинакальцет был отменен за 10 дней до госпитализации. Эксперт отметила ряд спорных назначений в этом списке и особо подчеркнула ошибочность прекращения приема цинакальцета — у женщины был высокий риск развития гиперкальцемического криза, в более 50% случаев заканчивающийся гибелью пациентов. Большая ошибка при таком уровне гиперкальцемии и прием нативного препарата витамина D (2000 МЕ в сутки).
При осмотре в центре. Масса тела — 56,0 кг; рост — 157 см; ИМТ — 22,7 кг/м2 (норма). Уменьшение в росте на 4 см, выраженный грудной кифоз. ЧСС — 64 уд./мин., пульс неритмичный, АД — 128/70 мм рт. ст.
Лабораторные анализы, проведенные пациентке при госпитализации, показали очень высокий уровень кальция (по международным стандартам скорректированный на альбумин); выраженное повышение показателей костного метаболизма (рис. 2).
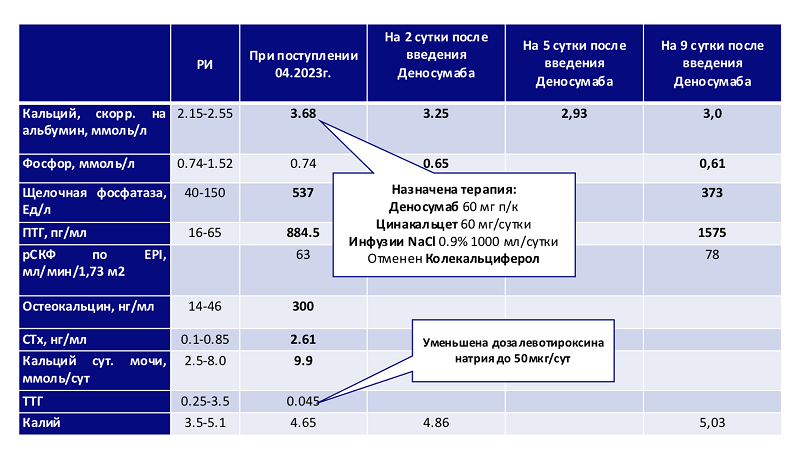
Рисунок 2. Лабораторные анализы при госпитализации и при назначенной терапии
Получив эти результаты, практически на уровне приемного отделения специалисты приступили к терапии: внутривенное введение физиологического раствора, подкожное — деносумаба, как антирезорбтивного патогенетического средства. Также вновь назначен цинакальцет, позволяющий снизить показатели кальциемии, отменен препарат витамина D и уменьшена доза левотироксина натрия в 2 раза.
После начала терапии продолжились исследования.
Алгоритм действия при обнаружении объемного образования шеи:
- сбор анамнеза: наследственность, оперативные вмешательства, онкологические заболевания;
- гормональное обследование: ТТГ, ПТГ, при необходимости — кальцитонин;
- биохимический анализ крови: Са общ., альбумин, фосфор;
- дополнительные визуализирующие обследования.
Топическая диагностика, проведенная пациентке в Центре эндокринологии включала УЗИ околощитовидных желез, КТ шеи с контрастированием.
УЗИ околощитовидных желез. В местах типичного расположения околощитовидных желез дополнительные объемные образования не определяются. Слева, ниже яремной вырезки, в верхнем переднем средостении определяется образование размерами 25х23х13 мм, с четкими контурами, умеренно пониженной эхогенности с жидкостными зонами, при ЦД с активной васкуляризацией.
КТ шеи с контрастированием. По переднелевой полуокружности трахеи на уровне яремной вырезки грудины, распространяясь в верхнее средостение, определяется образование овальной формы с ровными четкими контурами, размерами 17х24х24 мм, плотностью 42/273/102/77 HU в нативную/артериальную/венозную/отсроченную фазы контрастирования.
После подтверждения диагноза первичного гиперпаратиреоза, подготовки пациентки следующим этапом стало хирургическое вмешательство. Была проведена торакоскопия, удалено атипично расположенное образование околощитовидной железы из верхнего средостения.
Гистологическое заключение. Новообразование околощитовидной железы, подозрительное в отношении злокачественности. Для уточнения сосудистой инвазии материал направлен на иммуногистохимическое исследование с использованием маркеров эндотелиальных клеток (CD31/CD34).
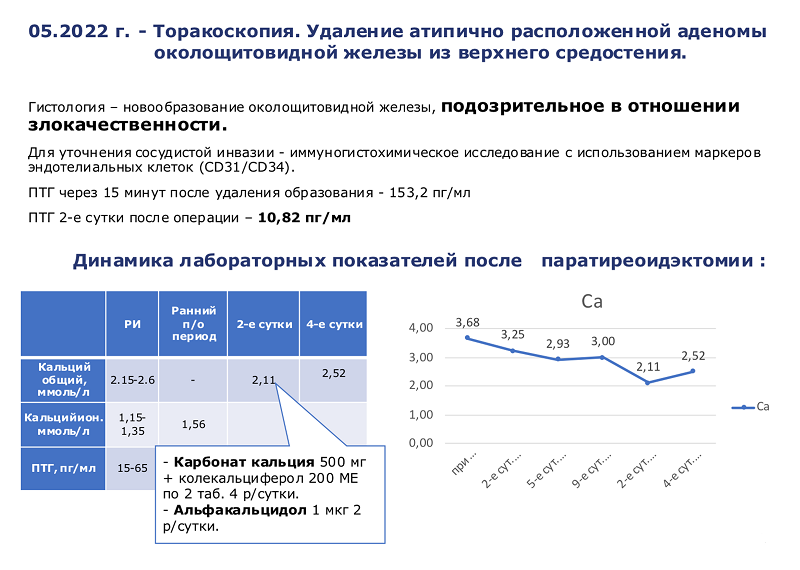
Рисунок 3. Динамика лабораторных показателей после торакоскопии
Уже через 15 минут после удаления объемного образования уровень паратиреоидного гормона в крови упал в 10 раз (рис. 3). В раннем послеоперационном периоде пациентке назначена инфузионная терапия препаратами кальция, впоследствии она переведена на таблетированные формы карбоната кальция и активных метаболитов витамина D.
Вот так, с учетом положений международных и российских клинических рекомендаций, спикер анализировала опыт ведения пациентки, допущенные коллегами ошибки при ее лечении; рассказывала об обязательных исследованиях на этапах планирования хирургического вмешательства на органах шеи. И, судя по многочисленным благодарностям и заданным слушателями вопросам, проект «Дневник эндокринолога» сегодня интересен врачам и востребован ими. А значит, до новых встреч в эфире!
Материал партнера: ЭНЦ

