
Пищевая аллергия в педиатрической практике: кто виноват?
Современные рекомендации по ведению детей с пищевой аллергией — это правильная элиминационная диетотерапия.
Автор: Валентина Хабарова
Нежелательные для здоровья реакции

Иммунные механизмы, лежащие в основе пищевой аллергии, могут быть специфическими IgE-опосредованными реакциями, клеточным иммунным ответом (не-IgE-опосредованным), а также их сочетанием — реакции смешанного типа2.
Проблемы, связанные с ПА, имеющей разнообразные клинические проявления, оказывают серьезное негативное влияние на развитие, состояние здоровья и качество жизни детей. Больше того, это трудно диагностируемое состояние служит патогенетической основой ряда заболеваний.

СРЕДИ ПРИЧИН РОСТА СЕНСИБИЛИЗАЦИИ К ПИЩЕВЫМ ПРОДУКТАМ У ДЕТЕЙ И РЕАЛИЗАЦИИ ПА НАЗЫВАЮТСЯ3, 5:
- генетические факторы— при наличии атопического заболевания у одного из родителей вероятность развития аллергии у ребенка около 30%, у обоих родителей — выше до 70%;
- окружающая среда— оказывает эпигенетическое влияние на экспрессию генов иммунного ответа, появление новых видов патогенных микроорганизмов;
- глобальные техногенные преобразования, изменение образа жизни, характера питания, активное внедрение в пищевую промышленность генно-модифицированных продуктов, технических добавок (красителей, ароматизаторов, консервантови пр.), в сельскохозяйственную — антимикробных препаратов, антисептиков и др.;
- глобализация современной жизни, развитие экономических связей, которыеприводят к появлению новых нетрадиционных продуктов питания, изменению пищевых привычек.
Пищевая аллергия — патогенетический механизм формирования определенных заболеваний и/или симптомокомплексов и, соответственно, не нозологический диагноз. Тем не менее, учитывая высокую этиологическую и клиническую значимость ПА в патогенезе ряда аллергических заболеваний, ее наличие целесообразно включать в полный клинический диагноз после обозначения основной нозологической формы. Например: атопический дерматит, распространенная форма, среднетяжелое течение, обострение. Пищевая аллергия (сенсибилизация к белку коровьего молока, белку пшеницы) (L20.8)2.
1. Guidelines for the Diagnosis and Management of Food Allergy in the United States: Report of the NIAID-Sponsored Expert Panel. https://www.aaaai.org/Aaaai/media/MediaLibrary/PDF%20Documents/Practice%20and%20Parameters/Food-allergy-guidelines-Dec-2010.pdf (дата обращения: 06.02.2025).
2. Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. и др. Современные принципы ведения детей с пищевой аллергией // Педиатрическая фармакология. 18 (3), 2021, с. 245-263. doi: 10.15690/pf.v18i3.2286.
3. Намазова-Баранова Л. С. Аллергия у детей: от теории к практике. М.: Союз педиатров России, 2010—2011. 668 с.
4. World Health Organisation. Global surveillance, prevention, and control of chronic respiratory diseases: a comprehensive approach, 2007. www.who.int. gard/publications/GARD Book 2007.pdf.
5. Asp N.G., Dahlqvist A., Kuitunen P., Launiala K., Visakorpi J.K. Complete deficiency of brush-border lactase in congenital lactose malabsorption // The Lancet. 1973, vol. 2. p. 329-330.
Экологическая эпидемия
Несмотря на то, что аллергия признана ВОЗ экологической эпидемией, точных эпидемиологических данных о распространенности ПА нет.

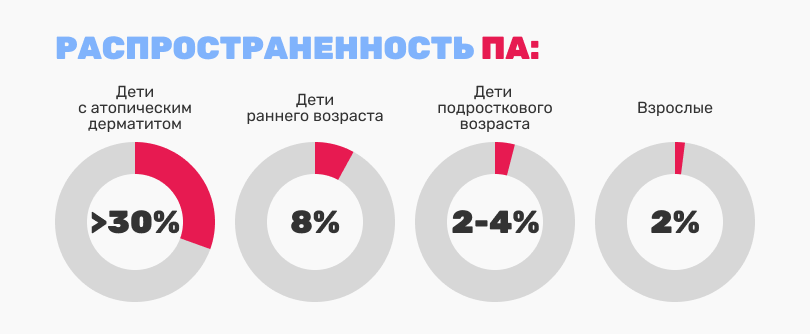
По данным ВОЗ, аллергическими заболеваниями (одним или их сочетанием) страдает почти 40% населения планеты, у 2,5% из них — пищевая аллергия4-5. Реальное число детей с ПА (от новорожденных до подростков) установить сложно. Поэтому так значительно варьируют эпидемиологические данные. Симптомы ПА в анамнезе отмечаются у 17,3% детей. Но распространенность этого состояния в развитых странах среди детей раннего возраста составляет 8%, в подростковом возрасте — 2—4%, у взрослых — 2%. Среди детей с атопическим дерматитом (АтД), частота ПА превышает 30%6-7.
Пищевой аллергией к белкам коровьего молока (главный причинно значимый аллерген у детей первого года жизни), по данным ВОЗ, страдают до 4,9% детей2. Ряд других эпидемиологических исследований показывают, что ее распространенность — до 17%7-8. Распространенность ПА на белки яйца может достигать 7%, арахис и рыбу — до 2%, моллюсков — до 10%, другую пищу — от 3 до 35%8.

1. Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. и др. Современные принципы ведения детей с пищевой аллергией // Педиатрическая фармакология. 18 (3), 2021, с. 245-263. doi: 10.15690/pf.v18i3.2286.
2. Баранов А.А., Намазова-Баранова Л.С., Боровик Т.Э. и др. Пищевая аллергия / под ред. А.А. Баранова, Л.С. Намазовой-Барановой, Т.Э. Боровик, С.Г. Макаровой. (Болезни детского возраста от А до Я). М.: Педиатръ, 2013.
3. Филатова Т.А., Ипатова М.Г., Мухина Ю.Г., Таран Н.Н., Антонова Е.А. Пищевая аллергия у детей: клинические проявления, правильная диетотерапия, клинические случаи // Аллергология и иммунология в педиатрии. 55 (4), 2018, с.18-24. https://doi.org/10.24411/2500-1175-2018-00018.
4. World Health Organization: Global surveillance, prevention, and control of chronic respiratory diseases: a comprehensive approach; 2007. who.int. gard/publications/GARD Book 2007.pdf.
5. Muraro A., Werfel T., Hoffmann-Sommergruber K. et al. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy // Allergy. 2014, 69 (8), p. 1008-1025. doi: 10.1111/all.12429].
6. Koletzko S., Niggemann B., Arato A. et al. Diagnostic approach and management of cow’s-milk protein allergy in infants and children: ESPGHAN GI Committee practical guidelines // J. Pediatr. Gastroenterol. Nutr. 2012, 55 (2), p. 221-229. doi: 10.1097/MPG.0b013e31825c9482.
7. Venter C., Patil V., Grundy J. et al. Prevalence and cumulative incidence of food hyper-sensitivity in the first 10 years of life // Pediatr. Allergy Immunol. 2016, 27 (5), p. 452-458. doi: 10.1111/pai.12564].
8. Rona R.J., Keil T., Summers C. et al. The prevalence of food allergy: a meta-analysis // J. Allergy Clin. Immunol. 2007, vol. 120, № 3, p. 638-646.
Ошибки иммунного ответа и неиммунные реакции
Причина развития ПА — пищевые аллергены. Молекулярная масса большинства из них составляет 10 000—70 000 кДа.

Эта способность пищевого белка вызывать аллергическую реакцию связана с наличием в его составе структур — эпитопов, способных вызывать активацию Т-хелперных лимфоцитов 2-го типа (Тh2) и выработку IgЕ-антител1-3. Значение имеет и количество поступивших во внутреннюю среду организма белковых молекул. Нарушения барьерной функции желудочно-кишечного тракта (ЖКТ) может приводить к избыточному контакту иммунокомпетентных клеток с белковыми антигенами и сенсибилизации.
Пищевые аллергены могут изменять антигенные свойства в процессе кулинарной обработки продуктов. Так, денатурация белка при нагревании приводит к тому, что одни продукты теряют аллергенность, а другие, напротив, становятся более аллергенными1-3.
Аллергические реакции на определенные продукты (кофе, какао и шоколад, цитрусовые, клубнику, мед и др.) могут усиливать имеющиеся проявления ПА за счет реакций неиммунного характера. В патогенезе этих реакций лежит неспецифическое высвобождение медиаторов (как правило, гистамина) из клеток-мишеней аллергии. Наиболее часто неиммунные реакции развиваются после употребления продуктов, богатых гистамином, тирамином, гистаминолибераторами.
1. Баранов А.А., Намазова-Баранова Л.С., Боровик Т.Э. и др. Пищевая аллергия / под ред. А.А. Баранова, Л.С. Намазовой-Барановой, Т.Э. Боровик, С.Г. Макаровой. (Болезни детского возраста от А до Я). М.: Педиатръ, 2013.
2. Намазова-Баранова Л.С. Аллергия у детей: от теории к практике. М.: Союз педиатров России, 2010–2011.
3. Muraro A., Werfel T., Hoffmann-Sommergruber K. et al. EAACI food allergy and anaphylaxis guidelines: diagnosis and management of food allergy // Allergy. 2014, 69 (8), p. 1008-1025. doi: 10.1111/all.12429
4. Филатова Т.А., Ипатова М.Г., Мухина Ю.Г., Таран Н.Н., Антонова Е.А. Пищевая аллергия у детей: клинические проявления, правильная диетотерапия, клинические случаи // Аллергология и иммунология в педиатрии. 55 (4), 2018, с.18-24. https://doi.org/10.24411/2500-1175-2018-00018.
«Большая восьмерка»
Пищевые аллергены — любые вещества, чаще всего белковой природы, стимулирующие выработку IgE или клеточный иммунный ответ. Как правило, ПА связана с белками молока, яйца, глютена (пшеницы), сои, орехов, арахиса, рыбы и морепродуктов. Продукты питания, содержащие эти белки, у аллергологов получили определение «Большая восьмерка»1-3.
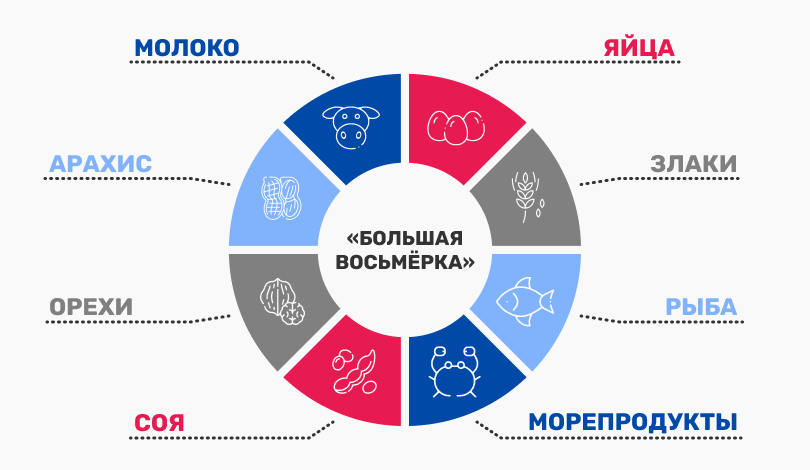
ПРИЧИННО ЗНАЧИМЫЕ АЛЛЕРГЕНЫ «БОЛЬШОЙ ВОСЬМЕРКИ»1,4-14:
- Белки коровьего молока (БКМ),а также козьего и других млекопитающих. Главный причинно значимый аллерген у детей первого года жизни. Наиболее часто сенсибилизацию вызывают белковые компоненты: β-лактоглобулин, α-лактальбумин, бычий сывороточный альбумин и γ-глобулин, а также α- и β-казеины. Многие аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки (UHT) или сушки. ПА к БКМ может развиваться у детей на смешанном или искусственном, реже на грудном вскармливании из-за иммуноопосредованной реакции на антиген(ы), проникающие в грудное молоко. Распространенность: от 1,2 до 17%. К пяти годам примерно у 80% детей развивается толерантность, к шести годам распространенность снижается до 1%.
- Белки куриного яйца (БКЯ) — среди 13 белковых аллергенов яйца наиболее значимые: овомукоид, овальбумин, кональбумин, лизоцим, овоглобулин и леветин желтка. Дети с аллергией к БКЯ к четырем годам развивают толерантность в 4%, а к шести годам — в 12% случаев. Но при исходной IgE-опосредованной реакции на овомукоид толерантность с возрастом не достигается.
- Соя. Наиболее выраженной аллергенной активностью обладают глицинин — 11S глобулин, 7S глобулин и конглицин (β- и γ-фракции). Выявление специфических IgE к Gly m 5 и/или Gly m 6 определяет тяжелое течение аллергии с системными реакциями. Сою называют скрытым аллергеном, так как ее часто используют в пищевых продуктах как текстуратор, эмульгатор и белковые добавки. В педиатрической практике сенсибилизация к сое встречается примерно в 0,4% случаев; около 70% пациентов с возрастом вырабатывают толерантность.
- Арахис. Его белки содержат широкий спектр аллергенов: вицилин, профилин, конглютин, глицинин и др. Как и соя, часто становится скрытым аллергеном из-за широкого применения в пищевой промышленности. После обжаривания и варки его аллергенные свойства усиливаются. Аллергия на арахис широко распространена, характеризуется тяжелыми реакциями, включая анафилаксию. Лишь у 20% детей с сенсибилизацией, появившейся в первые два года жизни, в дальнейшем развивается толерантность.
- Орехи. Грецкие орехи, орех пекан, фисташки, кешью, бразильские орехи, орехи букового дерева, каштаны, фундук, миндаль, орех макадамия и др. В них содержатся запасные белки 7S и 11S глобулины, обладающие выраженными аллергенными свойствами и приводящие к перекрестной реакции. До 75% детей с аллергией на орехи имеют одновременную сенсибилизацию к различным их видам, которая часто формируется уже в раннем детском возрасте.
- Белки злаков. Аллергические реакции отмечаются в первую очередь на глиадин пшеницы, глютен ржи, ячменя и овса, реже — на белки кукурузы, риса, гречихи. Сенсибилизация к злакам обычно развивается не ранее второго полугодия жизни на фоне введения прикорма. К четырем годам более чем у 50% детей развивается толерантность к глиадину.
- Рыба и морепродукты. Наиболее аллергенные свойства у саркоплазматического белка из группы парвальбуминов, отличающегося выраженной термостабильностью и практически не разрушающегося при кулинарной обработке. Парвальбумины различных видов рыб часто имеют гомологичную структуру, что объясняет широкий спектр перекрестной сенсибилизации на различные виды рыбы. Наиболее аллергенными считаются треска, лосось, минтай и сельдь, а среди морепродуктов — ракообразные (креветки, крабы, раки, лобстеры) и моллюски (мидии, гребешки, устрицы, кальмар, осьминог и др.). Аллергия на моллюсков может быть тяжелой, вплоть до анафилаксии, и часто наблюдается всю жизнь.
1. Баранов А.А., Намазова-Баранова Л.С., Боровик Т.Э. и др. Пищевая аллергия / под ред. А.А. Баранова, Л.С. Намазовой-Барановой, Т.Э. Боровик, С.Г. Макаровой. (Болезни детского возраста от А до Я). М.: Педиатръ, 2013.
2. Намазова-Баранова Л.С. Аллергия у детей: от теории к практике. М.: Союз педиатров России, 2010–2011.
3. Prescott S., Allen K.J. Food allergy: riding the second wave of allergy epidemic // Pediatr. Allergy Immunol. 2011, 22 (1), p. 156-160. doi: 10.1111/j.1399-3038.2011.01145.x.
4. Fiocchi A., Brozek J., Schnemann H. et al. World Allergy Organization (WAO) Diagnosis and Rationale for Action against Cow’s Milk Allergy (DRACMA) Guidelines. Pediatr. Allergy Immunol. 2010, 21, p. 1-125. doi: 10.1111/j.1399-3038.2010.01068.x.
5. Ford L.S., Bloom K.A., Nowak-Węgrzyn A.H. et al. Basophil reactivity, wheal size, and immunoglobulin levels distinguish degrees of cow’s milk tolerance // J. Allergy Clin. Immunol. 2013, 131 (1), p. 180-186. doi: 10.1016/j.jaci.2012.06.003.
6. Matricardi P.M., Kleine-Tebbe J., Hoffmann H.J. et al. EAACI Molecular Allergology User’s Guide. Pediatr. Allergy Immunol. 2016, 27, p. 1-250. doi: 10.1111/pai.12563.
7. Rona R.J., Keil T., Summers C. et al. The prevalence of food allergy: a meta-analysis // J. Allergy Clin. Immunol. 2007, vol. 120, № 3, p. 638-646.
8. Lemon-Mulé H., Sampson H.A., Sicherer S.H. et al. Immunologic changes in children with egg allergy ingesting extensively heated egg // J. Allergy Clin. Immunol. 2008, 122 (5), p. 977-983. doi: 10.1016/j.jaci.2008.09.007.
9. Ando H., Movérare R., Kondo Y. et al. Utility of ovomucoid-specific IgE concentrations in predicting symptomatic egg allergy // J. Allergy Clin. Immunol. 2008, 122 (3), p. 583-588. doi: 10.1016/j.jaci.2008.06.016.
10. Abrams E.M., Sicherer S.H. Diagnosis and management of food allergy // CMAJ. 2016, 188 (15), p. 1087-1093. doi: 10.1503/cmaj.160124.
11. Grabenhenrich L.B., Dölle S., Moneret-Vautrin A. et al. Anaphylaxis in children and adolescents: The European Anaphylaxis Registry // J. Allergy Clin Immunol. 2016, 137 (4), p. 1128-1137. doi: 10.1016/j.jaci.2015.11.015].
12. Clark A.T., Ewan P.W. The development and progression of allergy to multiple nuts at different ages // Pediatr Allergy Immunol. 2005, 16 (6), p. 507-511. doi: 10.1111/j.1399-3038.2005.00310.x].
13. Scibilia J., Rossi C.M., Losappio L.M. et al. Favorable Prognosis of Wheat Allergy in Adults // J. Investig Allergol. Clin. Immunol. 2019, 29 (2), p. 118-123. doi: 10.18176/jiaci.0296.
14. Davis C.M., Gupta R.S., Aktas O.N. et al. Clinical Management of Seafood Allergy // J. Allergy Clin. Immunol. Pract. 2020, 8 (1), p. 37-44. doi: 10.1016/j.jaip.2019.10.019].
Реакции на пищевые добавки и другие компоненты пищи
Распространенность реакций на пищевые добавки в популяции составляет 0,01—0,2%, а у людей с атопией — от 2 до 7%. Анафилактические реакции могут развиваться в ответ на употребление продуктов, содержащих пищевые добавки как растительного и животного происхождения (аннато, Е160b; кармин, Е120; шафран, эритритол, ERT; гуаровая камедь, Е412), так и синтезированные (сульфиты и их производные, салицилаты, бензойная кислота, Е210 и ее производные, Е211—Е219; тартразин, Е102)1-2.


