
Ретинобластома: злокачественная и инвазивная, но поддающаяся лечению
Ретинобластома – злокачественная опухоль оптической части сетчатки. Она может развиваться как внутриутробно, так и в раннем возрасте, характеризуется высокой степенью злокачественности, инвазивностью, способностью быстро метастазировать.
Автор: Валентина Хабарова
Ретинобластома – детская опухоль
Ретинобластома (РБ) – злокачественная опухоль нейроэктодермального происхождения, формирующаяся из фоторецепторных клеток сетчатки глаза.1 Опухоль развивается внутриутробно или в раннем возрасте и характеризуется высокой степенью злокачественности, инвазивностью, способностью быстро метастазировать в соседние органы и ткани.2 При РБ оба глаза поражаются часто одинаково, для опухоли нет различий по половому признаку или расовой принадлежности.


Хотя РБ относят к наиболее распространенным опухолям сетчатки глаза у детей раннего возраста, заболевание относительно редкое, встречается в среднем у одного из 15ー18 тыс. новорожденных.1
РБ – неоплазия, диагностика которой возможна на ранних стадиях. Своевременное выявление опухоли позволяет сохранить ребенку не только глаз, но и зрение.
Еще 100 лет назад дети с этим заболеванием имели минимальные шансы на выживание. Но уже с 1930 по 1960 год прогресс в медицине повысил выживаемость этих пациентов с 30 до 80%. А в начале 2000-х этот показатель в развитых странах превысил 95%. Важную роль в снижении смертности играли новые протоколы лечения, включавшие усовершенствованные лучевые технологии и новые лекарственные препараты.5-6
1. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
2. Саакян С.В. Современные подходы к лечению ретинобластомы // Российский офтальмологический журнал. Том 1, № 1, 2008, с. 33ー38.
3. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
4. Иванова С.В., Кулева С.А., Садовникова Н.Н. и др. Ретинобластома. Часть 1. Клинико-диагностические аспекты. Клиническая офтальмология. 2020;20(3):159–164. DOI: 10.32364/2311-7729-2020-20-3-159-164.
5. Balmer A., Zografos L., Munier F. Diagnosis and current management of retinoblastoma. Oncogene. 2006, 25, p. 5341ー5349.
6. Schueler A.O., Fluhs D., Bornfeld N. et al. β-Ray Brachytherapy with 106RU plaques for retinoblastoma. Int. J. Radiation Оncology Biol. Phys. 2006, vol. 65, № 4, p.1213—1221.
Классификация и стадирование IIRC
Существующие системы классификации ретинобластомы (РБ) основаны на степени распространенности опухоли и важны для определения показаний к органосохраняющему лечению.
В 2005 году была разработана Международная классификация интраокулярной РБ — IIRC (International Intraocular Retinoblastoma Classification). Она позволяет оценивать прогноз заболевания при применении системной полихимиотерапии и определять четкие показания для проведения органосохраняющего лечения.1,2

Таблица 1. Международная классификация интраокулярной ретинобластомы IIRC1,2
Спустя год была предложена унифицированная международная система стадирования экстраокулярной ретинобластомы IRSS (International Retinoblastoma Staging System), основанная на оценке радикальности выполненной энуклеации и диссеминации опухолевого процесса.3

Таблица 2. Международная система стадирования ретинобластомы IRSS1,3
1. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
2. Murphree L.A. Intraocular retinoblastoma: the case for a new group classification. Ophthalmol Clin North Am. 2005, 18 (1), p. 41—53. DOI: 10.1016/j.ohc.2004.11.003
3. Shields C.L., Mashayekhi A., Au A.K. et al. The International Classification of Retinoblastoma predicts chemoreduction success. Ophthalmol. 2006, 113 (12), p. 2276—2280. DOI: 10.1016/j.ophtha.2006.06.018
Классификация и стадирование TNM
Среди различных систем стадирования и классификации ретинобластомы для стадирования пациентов специалистами часто используется классификация TNM (tumor, node, metastasis – опухоль, узел, метастазы), позволяющая подробно описать важные характеристики неоплазии.1,2
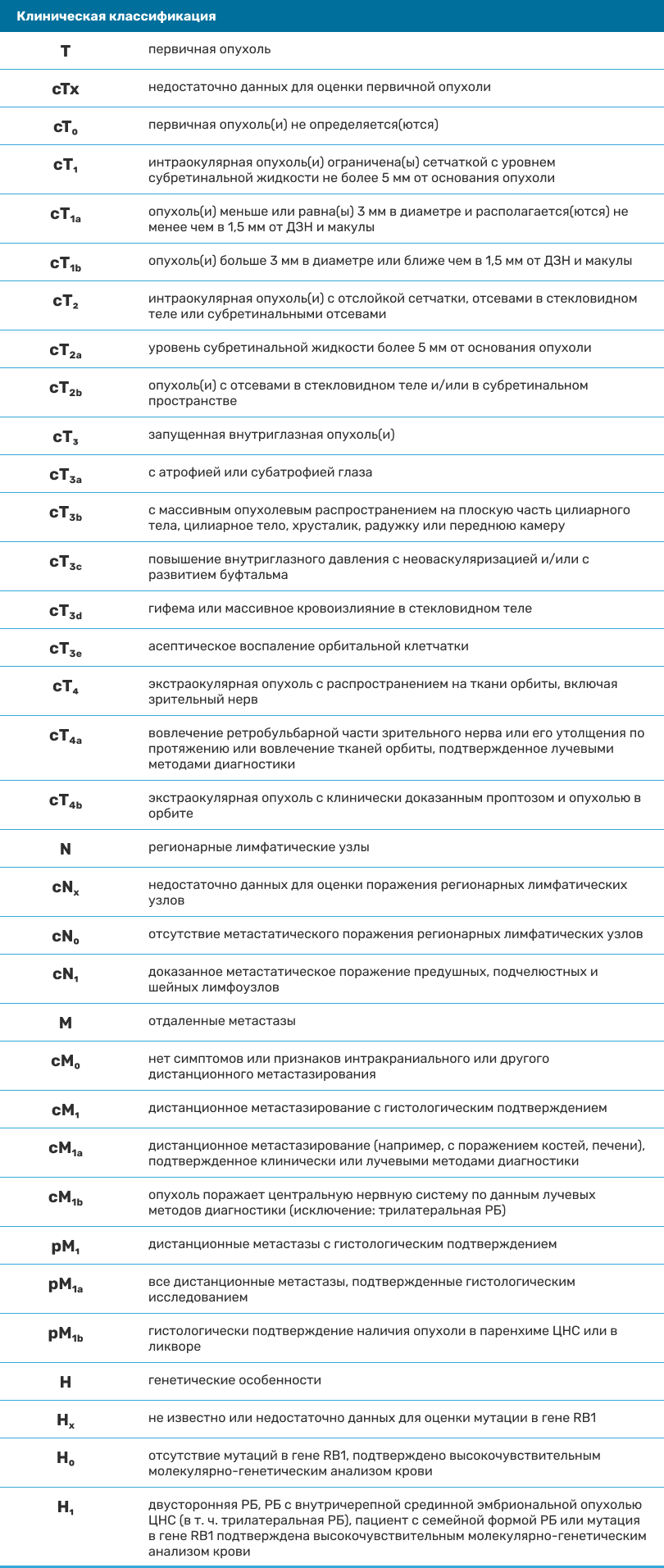
Таблица. TNM 8: обновленная версия классификации TNM для стадирования РБ, разработанная Американским объединенным комитетом по раку (AJCC), 2018.1,2
При возникновении билатеральных опухолей поражение каждого глаза классифицируется отдельно. Классификация не применима при полной спонтанной регрессии опухоли.
1. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
2. Amin M.B., Edge S.B., Greene F.L. et al. AJCC Cancer Staging Manual. 8th ed. NY: Springer. 2017, p. 819—831. DOI: 10.1007/978-3-319-40618-3
РБ в цифрах и фактах
Ретинобластома (РБ) относится к числу наиболее распространенных опухолей у детей раннего возраста, при этом заболевание относительно редкое. Частота встречаемости этой неоплазии в мире – 1 на 15—22 тыс. живых новорожденных.1 В XX веке отмечен рост заболеваемости – в конце 1990-х годов частота встречаемости РБ составляла 1:30000.2
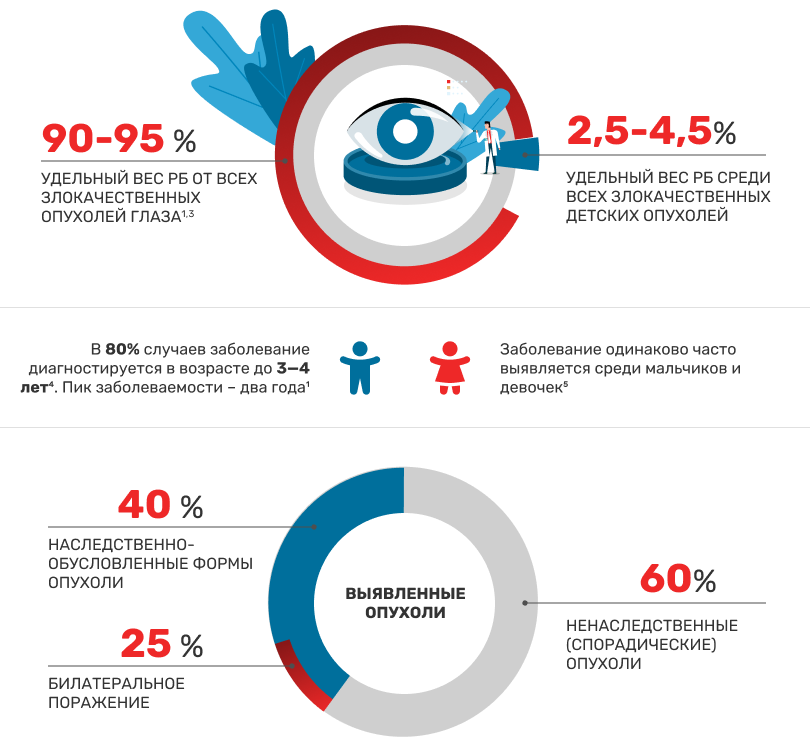
При одностороннем поражении чаще встречаются запущенные стадии заболевания, как правило выявляется солитарный очаг опухоли. При односторонней РБ пик заболеваемости отмечается в возрасте 24—29 месяцев, при двусторонней — в первый год жизни, причем поражение парного глаза может развиваться метахронно. Наследственная РБ чаще представлена мультифокальной и/или двухсторонней опухолью и манифестирует в более раннем возрасте – до 12 месяцев.6-7
1. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
2. Дурнов Л.А. Руководство по детской онкологии. М. Миклош. 2003, 504 с.
3. Катаргина Л.А., Арестова Н.Н., Михайлова Л.А. Достижения детской офтальмологии в Российской Федерации за 10 лет // Российская педиатрическая офтальмология. Том. 13, № 2, 2018, с. 62—66.
4. Малахова А.А., Бабий Е.С., Алиев М.Д. Детский госпитальный канцер-регистр как инструмент аудита лечения пациентов, модернизации и научной деятельности // Саркомы костей, мягких тканей и опухоли кожи. Том 11, № 2, 2019, с. 5—11.
5. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
6. Саакян С.В. Современные подходы к лечению ретинобластомы // Российский офтальмологический журнал. Том 1, № 1, 2008, с. 33—38.
7. Алексеева Е.А. и соавт. Результаты использования новой медицинской технологии комплексной ДНК-диагностики ретинобластомы // Медицинская генетика. Том 16, № 10, 2017, с. 41—46.
С участием генетических факторов
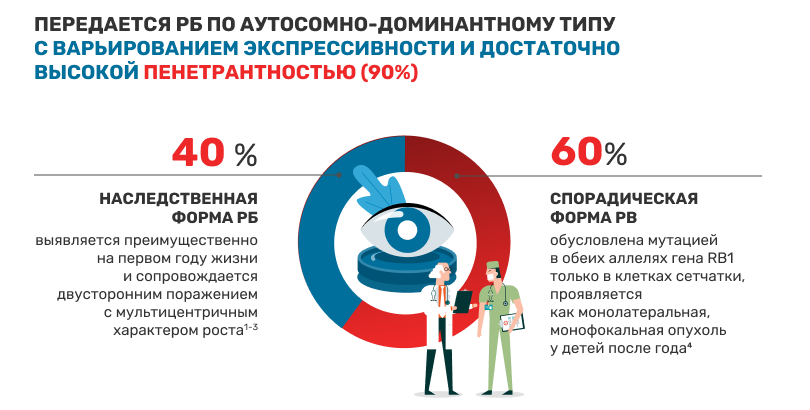
Участие генетических факторов в процессе канцерогенеза ретинобластомы (РБ) у специалистов не вызывает сомнения. Это было установлено множеством исследований, подтвердивших, что злокачественная опухоль развивается в результате как структурных, так и функциональных (эпигенетичеких) мутаций генов.1-3

Ген РБ – RВ1 – был одним из первых, открытых и наиболее изученных генов-онкосупрессоров. Мутации в нем чрезвычайно разнообразны: точечные мутации, большие и малые делеции, сплайсинговые мутации, глубокие интронные варианты мутаций. Они приводят к полной инактивации экспрессии белка ретинобластомы (pRb). Этот белок-супрессор опухолевого роста pRb – основной ингибитор клеточной пролиферации, регулирующий переход клеточного цикла в S-фазу путем блокировки точки контроля G1. Блокирование перехода G1/S осуществляется главным образом через взаимодействие с транскрипционным фактором 1 семейства E2F (E2F transcription factor 1). В случае мутации белка pRb транскрипционный фактор E2F1 переходит в активное состояние, что, в конечном итоге, ведет к неконтролируемой пролиферации клетки и формированию клона опухолевых клеток.4
На примере РБ ученые сформулировали двухударную теорию канцерогенеза, рассматривающую единый механизм возникновения наследственной и спорадической форм ретинобластомы, связанный с утратой или инактивацией обоих аллелей гена RВ1. Теория предполагает необходимость двух последовательных мутационных событий для перехода нормальной клетки в опухолевую. Для возникновения злокачественной трансформации клетки при РБ необходима мутация второго аллеля гена RB1. Мутация может быть в одной или в нескольких клетках сетчатки глаза, но в дальнейшем мишенью возникновения второй мутации могут стать другие соматические клетки. Поэтому возможен риск развития других злокачественных опухолей (остеосаркома, рак молочной железы, мелкоклеточный рак легкого и др.).3-5
1. Саакян С.В. Современные подходы к лечению ретинобластомы // Российский офтальмологический журнал. Том 1, № 1, 2008, с. 33—38.
2. Саакян С.В. Ретинобластома (клиника, диагностика, лечение). М. ОАО «Изд-во Медицина», 2005. 200 с.
3. Залетаев Д.В. Современная молекулярная генетика в офтальмологии. Наследственные и врожденные заболевания сетчатки и зрительного нерва / Под ред. А.М. Шамшиновой. Медицина. 2001, с.14—23.
4. Иванова С.В., Кулева С.А., Садовникова Н.Н. и др. Ретинобластома. Часть 1. Клинико-диагностические аспекты // Клиническая офтальмология. 20 (3), 2020, с. 159—164: doi: 10.32364/2311-7729-2020-20-3-159-164.
5. Balmer A., Zografos L., Munier F. Diagnosis and current management of retinoblastoma. Oncogene. 2006, 25, p. 5341—5349.
С точки зрения офтальмолога
Ретинобластома (РБ) чаще всего протекает бессимптомно. Явные проявления наступают, когда опухоль распространяется на центральную часть сетчатки или увеличивается в размерах, что влияет на зрение. Ранними симптомами развития опухоли могут быть косоглазие; лейкокория, проявляющаяся феноменом беловато-желтого свечения зрачка (родители нередко замечают самостоятельно, даже на фотографиях ребенка); ослабление прямой реакции на свет, раздражение глазного яблока, гифема и др.1-2

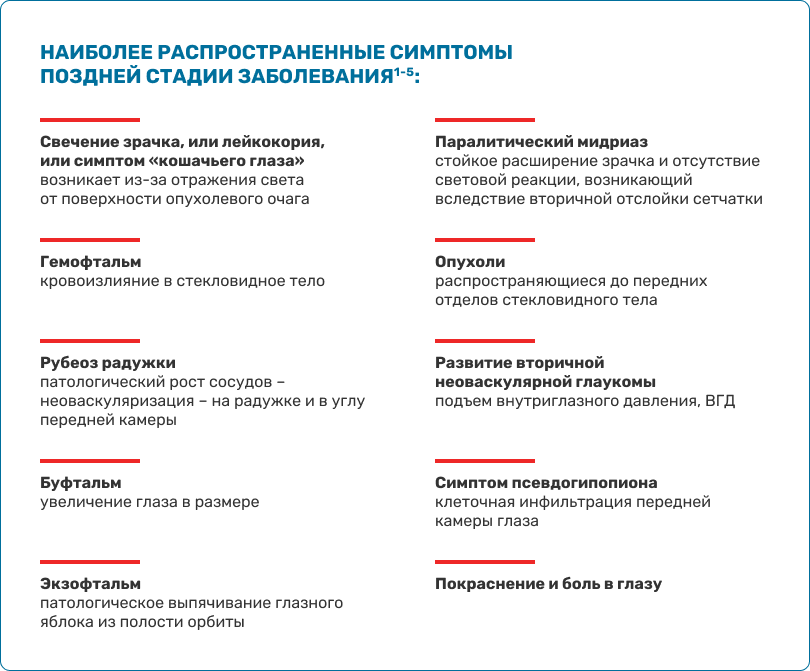
При прогрессирующей отслойке сетчатки зрение снижается вплоть до слепоты, однако выявить этот симптом у ребенка раннего возраста при осмотре достаточно сложно. Косвенным проявлением потери зрения на глазу с ретинобластомой служат нарушение поведения ребенка, появление «неуклюжести», немотивированные падения, столкновения с преградой, негативная реакция при попытке закрыть здоровый глаз.
У детей старшего возраста РБ нередко протекает атипично: клиническая картина может напоминать проявления увеита. У них может наблюдаться инфильтративная форма опухоли с диффузным утолщением сетчатки, скоплением экссудата в передних отделах стекловидного тела, ранним появлением псевдогипопиона и передних синехий.6
1. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
2. Иванова С.В., Кулева С.А., Садовникова Н.Н. и др. Ретинобластома. Часть 1. Клинико-диагностические аспекты // Клиническая офтальмология. 20 (3), 2020, с. 159—164. DOI: 10.32364/2311-7729-2020-20-3-159-164
3. Катаргина Л.А., Арестова Н.Н., Михайлова Л.А. Достижения детской офтальмологии в Российской Федерации за 10 лет // Российская педиатрическая офтальмология. Том 13, № 2, 2018, с. 62—66.
4. Яровой А.А. Глава 16. Современные методы диагностики и лечения ретинобластомы // Офтальмопатология детского возраста / Под редакцией Е.Е. Сомова. 2019. 424 с.
5. Поляков В.Г., Ушакова Т.Л. Ретинобластома. Руководство по химиотерапии опухолевых заболеваний / Под редакцией Н.И. Переводчиковой, В.А. Горбуновой. 2015. 688 с.
6. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
С точки зрения патоморфолога
Ретинобластома (РБ) по гистологии — злокачественная нейроэктодермальная опухоль. Она развивается из нервных клеток эмбриональной сетчатки и состоит из недифференцированных нейробластических клеток (ретинобластов с гиперхромными ядрами, скудной цитоплазмой, большим числом митозов). Строма в опухоли отсутствует. В зависимости от степени дифференциации опухолевых клеток различают ретинобластому (встречается чаще) и ретиноцитому (редкое, одно- или двустороннее доброкачественное новообразование сетчатки).1

Ткань опухоли состоит из дифференцированных клеток, из которых образуются истинные розетки Флекснера — Винтерштейнера, представляющие собой округлый кластер клеток, сгруппированных вокруг центрального просвета, содержащего мелкие цитоплазматические отростки окружающих клеток. Ретиноцитома может перерождаться в злокачественную форму.
Ретинобластома состоит из мелких низкодифференцированных клеток.

При разрастании опухоли в сосудистую оболочку глазного яблока значительно возрастает вероятность гематогенного метастазирования. В растущей опухоли развиваются новые сосуды. Злокачественные клетки пролиферируют вокруг них, формируют так называемые периваскулярные муфты. Из-за недостаточного кровоснабжения опухоль рано подвергается некрозу. Его очаги становятся источником рассеивания отдельных клеток и целых конгломератов. Откладывающиеся в очагах некроза соли кальция образуют характерные для опухоли кальцификаты.1
1. Иванова С.В., Кулева С.А., Садовникова Н.Н. и др. Ретинобластома. Часть 1. Клинико-диагностические аспекты // Клиническая офтальмология. 20 (3), 2020, с. 159-164. DOI: 10.32364/2311-7729-2020-20-3-159-16.
2. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 5.02.25).
Установление диагноза
Ретинобластому (РБ) специалисты относят к разряду неоплазий, диагностика которых возможна на ранних стадиях. Современные стратегии ранней диагностики опухоли направлены на обеспечение возможности применения органосохраняющих методик в ее лечении, что позволяет сохранить не только жизнь, но и глазное яблоко и зрение у ребенка. При обследовании первичного больного с РБ используются клинические методы, которые включают в себя оценку жалоб пациента и сбор анамнестических данных, физикальный осмотр и инструментальные методы (эхография, рентгенологическая диагностика, МРТ, КТ и т.д.).1,2



1. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
2. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 ссылка актуальна на 05.02.2025).
3. Саакян С.В. Ретинобластома (клиника, диагностика, лечение). М. ОАО «Изд-во Медицина», 2005. 200 с.
4. Саакян С.В. Современные подходы к лечению ретинобластомы // Российский офтальмологический журнал. Том 1, № 1, 2008, с. 33—38.
5. Яровой А.А. Глава 16. Современные методы диагностики и лечения ретинобластомы. Офтальмопатология детского возраста / Под редакцией Е.Е. Сомова. 2019. 424 с.
6. Rao R., Honavar S.G. Retinoblastoma. Indian Journal of Pediatrics. Springer. 2017, vol. 84, № 12, p. 937—944.
7. Козлова В.М. et al. Ретинобластома: Диагностика и генетическое консультирование // Онкопедиатрия. Том 2, № 1, 2015, с. 30—38.
8. Schouten-van Meeteren A.Y. et al. Histopathologic features of retinoblastoma and its relation with in vitro drug resistance measured by means of the MTT assay. Cancer. 2001, vol. 92, № 11, p. 2933—2940.
9. Ушакова Т.Л. и соавт. Программа лечения детей с односторонней ретинобластомой и показаниями к энуклеации. Пособие для врачей. 2015. 27 с.
Инструментальная и дифференциальная диагностика


1. Иванова С.В., Кулева С.А., Садовникова Н.Н. и др. Ретинобластома. Часть 1. Клинико-диагностические аспекты // Клиническая офтальмология. 20 (3), 2020, с. 159—164. DOI: 10.32364/2311-7729-2020-20-3-159-164
2. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
3. Саакян С.В. Ретинобластома (клиника, диагностика, лечение). М. ОАО «Изд-во Медицина», 2005. 200 с.
4. Яровой А.А. Глава 16. Современные методы диагностики и лечения ретинобластомы // Офтальмопатология детского возраста / Под редакцией Е.Е. Сомова. 2019. 424 с.
5. Саакян C.B. и соавт. Комплексное ультразвуковое исследование в оценке эффективности интраартериального введения карбоплатина у детей с ретинобластомой // Российский офтальмологический журнал. Том 5, № 3, 2012, с. 49—52.
6. De Graaf P. et al. Guidelines for imaging retinoblastoma: Imaging principles and MRI standardization. Pediatric Radiology. 2012, vol. 42, № 1, p. 2—14.
7. Brodie S.E. et al. ERG monitoring of retinal function during systemic chemotherapy for retinoblastoma. Br. J. Ophthalmol. 2012, vol. 96, № 6, p. 877—880.
8. Bakhshi S. et al. Bone marrow aspirations and lumbar punctures in retinoblastoma at diagnosis: Correlation with IRSS staging. J. Pediatr. Hematol. Oncol. 2011, vol. 33, № 5: doi: 10.1097/MPH.0b013e3182103f5c
Сохранить здоровье, зрение и жизнь
Большое внимание при лечении больных с ретинобластомой (РБ) современная медицина уделяет возможности применения органосохраняющих методик. Кроме регионарной и системной химиотерапии, лучевого лечения по показаниям используются криодеструкция, лазерная деструкция и фотокоагуляция новообразования, брахитерапия.1

1. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб. НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
2. Клинические рекомендации Интраокулярная ретинобластома. 2020. https://cr.minzdrav.gov.ru/preview-cr/71_1 (ссылка актуальна на 05.02.2025).
3. Shields C.L. et al. Retinoblastoma frontiers with intravenous, intra-arterial, periocular, and intravitreal chemotherapy. Eye (Basingstoke). Nature Publishing Group. 2013, vol. 27, № 2, p. 253—264.
4. Саакян C.B. и соавт. Комплексное ультразвуковое исследование в оценке эффективности интраартериального введения карбоплатина у детей с ретинобластомой // Российский офтальмологический журнал. Том 5, № 3, 2012, с. 49—52.
5. Катаргина Л.А., Арестова Н.Н., Михайлова Л.А. Достижения детской офтальмологии в Российской Федерации за 10 лет // Российская педиатрическая офтальмология. Том 13, № 2, 2018, с. 62—66.
6. Li W.L. et al. A Rapid and Sensitive Next-Generation Sequencing Method to Detect RB1 Mutations Improves Care for Retinoblastoma Patients and Their Families. J. Mol. Diagnostics. Elsevier B.V., 2016, vol. 18, № 4, p. 480—493.
7. Ушакова Т.Л. Современные подходы к лечению ретинобластомы // Вестник РОНЦ. Том 22, № 2, 2011, с. 41—48.
8. Яровой А.А. и соавт. Роль локальных методов в системе органосохраняющего лечения интраокулярной ретинобластомы. РОНЦ им. Н.Н. Блохина. Том 2, 2015, с. 15—22.
9. Friedman D.L. et al. Systemic neoadjuvant chemotherapy for Group B intraocular retinoblastoma (ARET0331): A report from the Children’s Oncology Group. Pediatr. Blood Cancer. John Wiley and Sons Inc., 2017, vol. 64, № 7 (Jul.), doi: 10.1002/pbc.26394
10. Mendoza P.R., Grossniklaus H.E. Therapeutic options for retinoblastoma. Cancer Control. H. Lee Mofètt Cancer Center and Research Institute, 2016, vol. 23, № 2, p. 99—109.
11. Shahsavari M., Mashayekhi A. Pharmacotherapy for retinoblastoma. J. Ophthalmic Vis. Res. 2009, vol. 4, № 3, p. 169—173.
12. Shields C.L. et al. Intra-arterial chemotherapy for retinoblastoma in 70 eyes: Outcomes based on the international classiècation of retinoblastoma. Ophthalmology. Elsevier Inc., 2014, vol. 121, № 7, p. 1453—1460.
13. Abramson D.H. et al. Intravitreal chemotherapy and laser for newly visible subretinal seeds in retinoblastoma. Ophthalmic Genet. Taylor and Francis Ltd, 2018, vol. 39, № 3, p. 353—356.
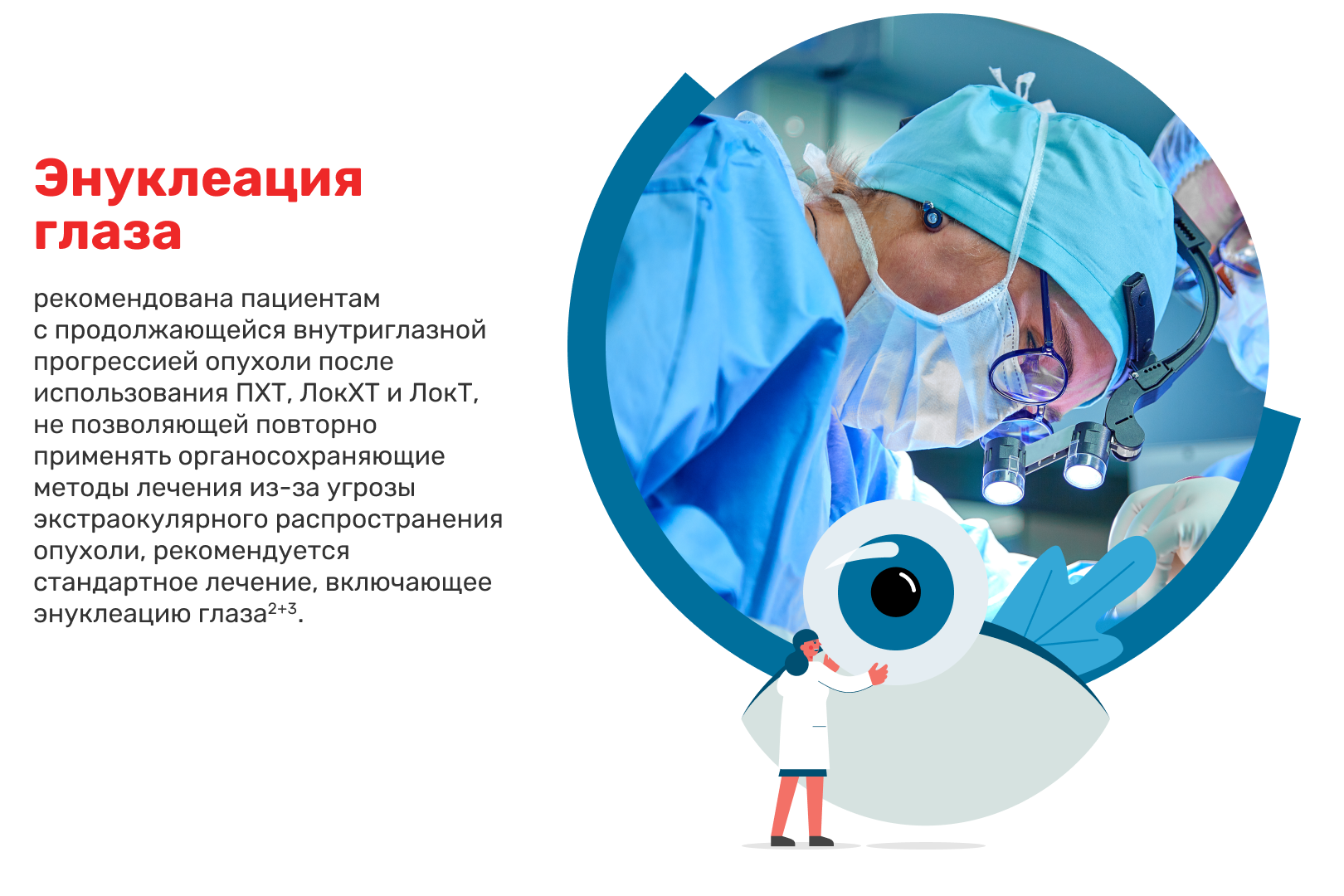
Энуклеация
Энуклеация глаза как направление остается при значительном распространении опухоли.1


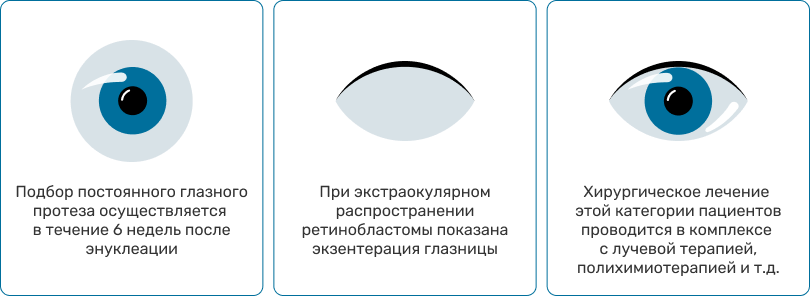
Консервативное лечение после удаления глаза проводится, если:1
- удаленный глаз при гистологическом исследовании отнесен в группу среднего риска – опухолевые клетки в передней камере глаза, инвазия ресничного тела, радужки, массивная, более 3 мм, инвазия хориоидеи или интра- и ретроламинарная инвазия зрительного нерва (4 курса системной полихимиотерапии);
- удаленный глаз при гистологическом исследовании отнесен в группу высокого риска – инвазия склеры, опухолевые клетки в крае резекции зрительного нерва (6 курсов системной полихимиотерапии с последующей дистанционной лучевой терапией на область орбиты);
- экстраокулярная ретинобластома.
1. Кулева С.А., Иванова С.В., Садовникова Н.Н., Бржеский В.В. и соавт. Ретинобластома: клиника, диагностика и лечение: Учебное пособие для обучающихся в системе высшего и дополнительного профессионального образования. СПб.: НМИЦ онкологии им. Н.Н. Петрова. 2019. 62 с.
2. Mendoza P.R., Grossniklaus H.E. Therapeutic options for retinoblastoma. Cancer Control. H. Lee Mofètt Cancer Center and Research Institute, 2016, vol. 23, № 2, p. 99—109.
3. Daniels A.B., Mukai S. Modern surgical techniques in the management of retinoblastoma. Int. Ophthalmol. Clin. Lippincott Williams and Wilkins, 2017, vol. 57, № 1, p. 195—218.
Остается под наблюдением
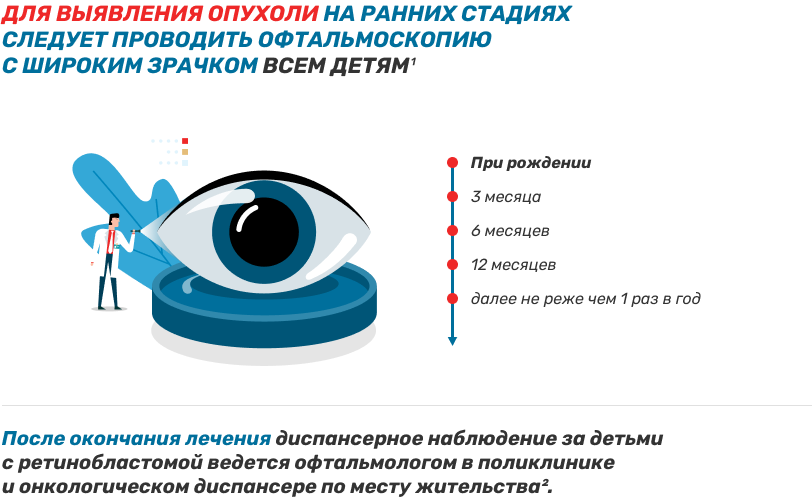
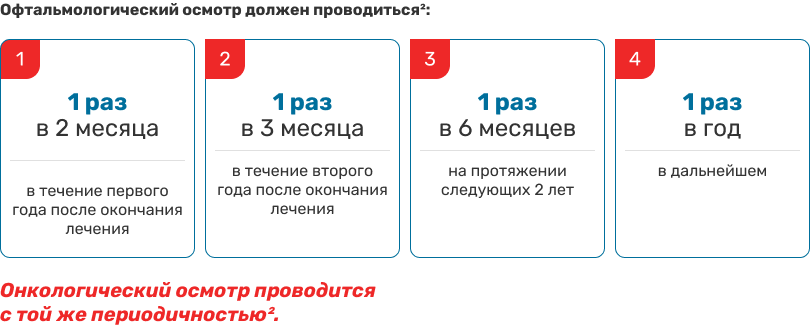
Офтальмологическое исследование выполняется с медикаментозным мидриазом. Обследование офтальмологом детей младшего возраста проводится в условиях наркотического сна. С учета больных не снимают, наблюдение проводят пожизненно. Под диспансерным наблюдением должны находиться также дети младшего возраста, родившиеся в семьях, где имеются больные с ретинобластомой.1-2
Неблагоприятные факторы, влияющие на исход лечения:3
- присоединение инфекционных осложнений;
- развитие анемического, тромбоцитопенического синдромов, требующие трансфузий компонентов крови;
- удлинение интервалов между введениями химиопрепаратов;
- редукция доз химиопрепаратов;
- нарушение графика наблюдения за пациентом как в ходе лечения, так и при динамическом наблюдении.

