
Синдром гиперрастяжимых век: патогенетические и клинические аспекты
Распространенность синдрома гиперрастяжимых век среди взрослого населения колеблется, по данным ряда авторов, от 3,8 до 15,8%. Реальные цифры выше: заболевание нередко может оставаться незамеченным или нераспознанным.
Автор: Валентина Хабарова
Синдром редкий и «молодой»
Синдром гиперрастяжимых век (СГВ, от англ. floppy eyelid syndrome) в отечественной литературе имеет еще несколько переводных названий: синдром «атоничных век», «хлопающих век», «вялых век» или «гиперэластичных век». Все они так или иначе отражают суть этого состояния – при нем верхние веки, становясь сверхэластичными, легко растягиваются и могут спонтанно выворачиваться во время сна.
Проявление этого редкого заболевания – высокая эластичность век – похоже на симптомы некоторых других нозологий, наследственных патологий соединительной ткани (синдром Элерса-Данло, синдром гипермобильности суставов и т.д.). Но, в отличие от СГВ, у них иной патогенез.
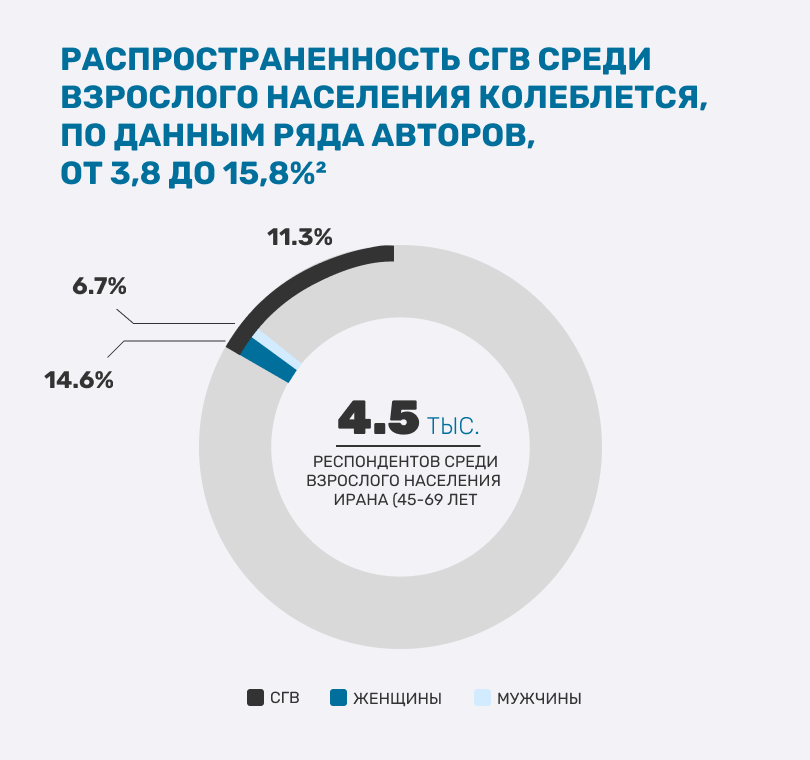
Распространенность синдрома гиперрастяжимых век среди взрослого населения колеблется, по данным ряда авторов, от 3,8 до 15,8%.2 Но, скорее всего, она недооценена, так как СГВ нередко может оставаться незамеченным или нераспознанным. Не соглашаются исследователи и по его встречаемости синдрома у мужчин и женщин: по одним данным, СГВ чаще встречается у мужчин,3 по другим – у женщин.4 Так, исследование, оценивающее распространенность СГВ в репрезентативной выборке взрослого населения (45-69 лет) Ирана (n = 4537), показало, что у 11,3% участников был обнаружен СГВ. Среди этих пациентов 6,7% – мужчины и 14,6% – женщины.4
СГВ – не только редкое заболевание, оно еще и совсем «молодое». Его клиническая картина и возможные этиологические факторы были описаны только в 1981 году5 американскими офтальмологами Culbertson W.W. и Ostler H.B. Они наблюдали 11 пациентов с еще неизвестным медицинской общественности синдромом. Все их пациенты были мужчинами среднего возраста с избыточной массой тела, у которых обнаруживался спонтанный выворот верхнего века во время сна. Выворот века регистрировался на той стороне, на которой спал пациент (n = 6). У тех, кто спал то на одном боку, то на другом или на животе, отмечалось двустороннее поражение век (n = 5). У всех наблюдаемых пациентов был диагностирован «хронический папиллярный конъюнктивит верхнего века» на пораженной стороне, что авторы связывали с механической травмой во время сна.5
1. Криницына Е.А., Фетцер Е.И., Груша Я.О. Патогенетические и клинические аспекты синдрома гиперрастяжимых век (floppy eyelid syndrome). Вестник офтальмологии. 137 (1), 2021, с. 102-105. https://doi.org/10.17116/oftalma2021137011102.
2. Chambe J., Laib S., Hubbard J. Floppy eyelid syndrome is associated with obstructive sleep apnea: a prospective study on 127 patients. J. Sleep Res. 2012, 21, p. 308-315. https://doi.org/10.1111/j.1365-2869.2011.00968.x.
3. Ezra D.G., Beaconsfield M., Sira F. The associations of floppy eyelid syndrome: a case control study. Ophthalmology. 2010, 117, p. 831-838. https://doi.org/10.1016/j.ophtha.2009.09.029.
4. Hashemi H., Rastad H., Emamian M.H., Fotouhi A. Floppy eyelid syndrome and its determinants in Iranian adults: a population-based study. Eye Contact Lens. 2017, 43, p. 406-410. https://doi.org/10.1097/icl.0000000000000297.
5. Culbertson W.W., Ostler H.B. The Floppy Eyelid Syndrome. Am. J. Ophthalmol. 1981, 92, p. 568-575. https://doi.org/10.1016/0002-9394(81)90652-8.
Теории происхождения

Относительно патогенеза синдрома гиперрастяжимых век у специалистов нет единого мнения. Но имеющиеся данные говорят в пользу гипотезы, предполагающей, что СГВ – результат сочетания системных и локальных процессов: воспалительного, метаболического, механического и гормонального, где немаловажную роль играют и инволюционные изменения.1
Гистологические исследования показали уменьшение количества эластиновых волокон по всей тарзальной пластинке, за исключением области, окружающей мейбомиевы железы.2 Кроме деградации эластина, наблюдалась повышенная интенсивность окрашивания коллагеновых волокон I и III типа в тарзальной пластинке.
Специалисты также отметили, что СГВ часто встречается у пациентов с синдромом обструктивного апноэ сна (СОАС). У них наблюдается уменьшение и деградация волокон эластина в тканях глотки и дистального отдела язычка. После выполнения увулопалатопластики для устранения обструкции дыхательных путей (и ее следствия – системной гипоксии), у этих пациентов также уменьшаются симптомы и снижается тяжесть СГВ.3
Иммуногистохимические исследования демонстрировали увеличение активности эластолитических протеаз, в частности матриксных металлопротеиназ – ММР-7 и ММР-9 в базальном слое эпителия конъюнктивы, строме тарзальной пластинки и стенках кровеносных сосудов. ММП-9 были также выявлены в дерме и около корней ресниц. По мнению исследователей, ММП ответственны за разрушение эластиновых волокон у пациентов с СГВ.4
С ними согласились ученые, обнаружившие в наблюдениях у 75% пациентов с СГВ в составе слезной пленки ММП-9. Они предположили, что состав слезной пленки также может играть роль в разрушении эластина у пациентов с СГВ.5
В числе факторов риска СГВ есть и механическое воздействие. Давно замечено, что пациенты с односторонним или двусторонним СГВ имеют тенденцию спать на стороне поражения.5 Исследования in vitro показали, что механический фактор приводит к увеличению экспрессии ММП-9 в фибробластах.6
Много внимания специалисты, изучающие СГВ, уделяют и лептину, гормону, вырабатываемому адипоцитами и отвечающему за чувство насыщения и увеличение вентиляции легких при нормальных физиологических условиях. При ожирении наблюдается резистентность к лептину на уровне центральной нервной системы, которая способствует увеличению массы тела, гиповентиляции и гиперкапнии.7 По результатам одного из исследований, 7 из 11 пациентов с СГВ имели повышенный уровень лептина в сыворотке крови и у всех больных ИМТ был больше 30 кг/м2. Авторы высказали предположение, что повышение уровня лептина в сыворотке из-за высокого ИМТ, наличия СОАС или их комбинации приводит к системной деградации эластина, в том числе в тканях глотки и мягкого неба, за счет повышения уровня ММП-9.8
Увеличение до гиперэластичности верхнего века, как предположили французские ученые, – нормальное возрастное явление. В исследовании (n = 280) методом A. McNab они установили увеличение эластичности верхних век: у людей в возрасте от 20 до 29 лет растяжимость век в среднем составляла 5,36 мм, а у участников старше 70 лет – 8,35 мм.9 При СГВ этот процесс, по их мнению, происходит преждевременно.
Еще одна возможная причина возникновения этого синдрома – локальная ишемия и нарушение перфузии. А возникающая реперфузия при перемещении или пробуждении вызывает окислительный стресс и повреждение ткани в результате высвобождающихся свободных радикалов.10
1. Криницына Е.А., Фетцер Е.И., Груша Я.О. Патогенетические и клинические аспекты синдрома гиперрастяжимых век (floppy eyelid syndrome). Вестник офтальмологии. 137 (1), 2021, с. 102-105. https://doi.org/10.17116/oftalma2021137011102.
2. Netland P.A., Sugrue S.P., Albert D.M., Shore J.W. Histopathologic features of the floppy eyelid syndrome: involvement of tarsal elastin. Ophthalmology. 1994, 101, p. 174-181. https://doi.org/10.1097/00002341-199503000-00014.
3. Robert P.Y., Adenis J.P., Tapie P., Melloni B. Eyelid hyperlaxity and obstructive sleep apnea (O.S.A.) syndrome. Eur. J. Ophthalmol. 1997, 7, p. 211-215. https://doi.org/10.1177/112067219700700302.
4. Schlotzer-Schrehardt U., Stojkovic M., Hofmann-Rummelt C. The pathogenesis of floppy eyelid syndrome: Involvement of matrix metalloproteinases in elastic fiber degradation. Ophthalmology. 2005, 112, p. 694-704. https://doi.org/10.1016/j.ophtha.2004.11.031.
5. Sward M., Kirk C., Kumar S. Lax eyelid syndrome (LES), obstructive sleep apnea (OSA), and ocular surface inflammation. Ocul. Surf. 2018, 16, p. 331-336. https://doi.org/10.1016/j.jtos.2018.04.003.
6. Garvey J.F., Pengo M.F., Drakatos P., Kent B.D. Epidemiological aspects of obstructive sleep apnea. J. Thorac. Dis. 2015, 7, p. 920-929. https://doi.org/10.1016/j.sleep.2015.08.003.
7. Chen X., Niu X., Xiao Y. Effect of continuous positive airway pressure on leptin levels in patients with obstructive sleep apnea. Otolaryngol Neck Surg. 2015, 152, p. 610-618. https://doi.org/10.1177/0194599814562719.
8. Taban M.M., Taban M.M., Perry J.D. Plasma leptin levels in patients with floppy eyelid syndrome. Ophthal. Plast. Reconstr. Surg. 2006, 22, p. 375-377. https://doi.org/10.1097/01.iop.0000235497.34188.c1.
9. Broussard M., Leveziel N., Lii M. Assessment of physiological upper eyelid laxity. J. Fr. Ophtalmol. 2019, 42, p. 471-476. https://doi.org/10.1016/j.jfo.2018.10.012.
10. Culbertson W.W., Tseng S.C. Corneal Disorders in Floppy Eyelid Syndrome. Cornea. 1997, 13 (1), p. 33-42. https://doi.org/10.1097/00003226-199301000-00019.
Портрет синдрома
Патогномоничный признак синдрома гиперрастяжимых век – легко выворачивающиеся верхнее веко, которое при минимальной тракции в верхневисочном направлении оттягивается на достаточно большое расстояние. В остальном клинические проявления разнообразны.1
Для СГВ характерна различная сопутствующая офтальмопатология:2-5
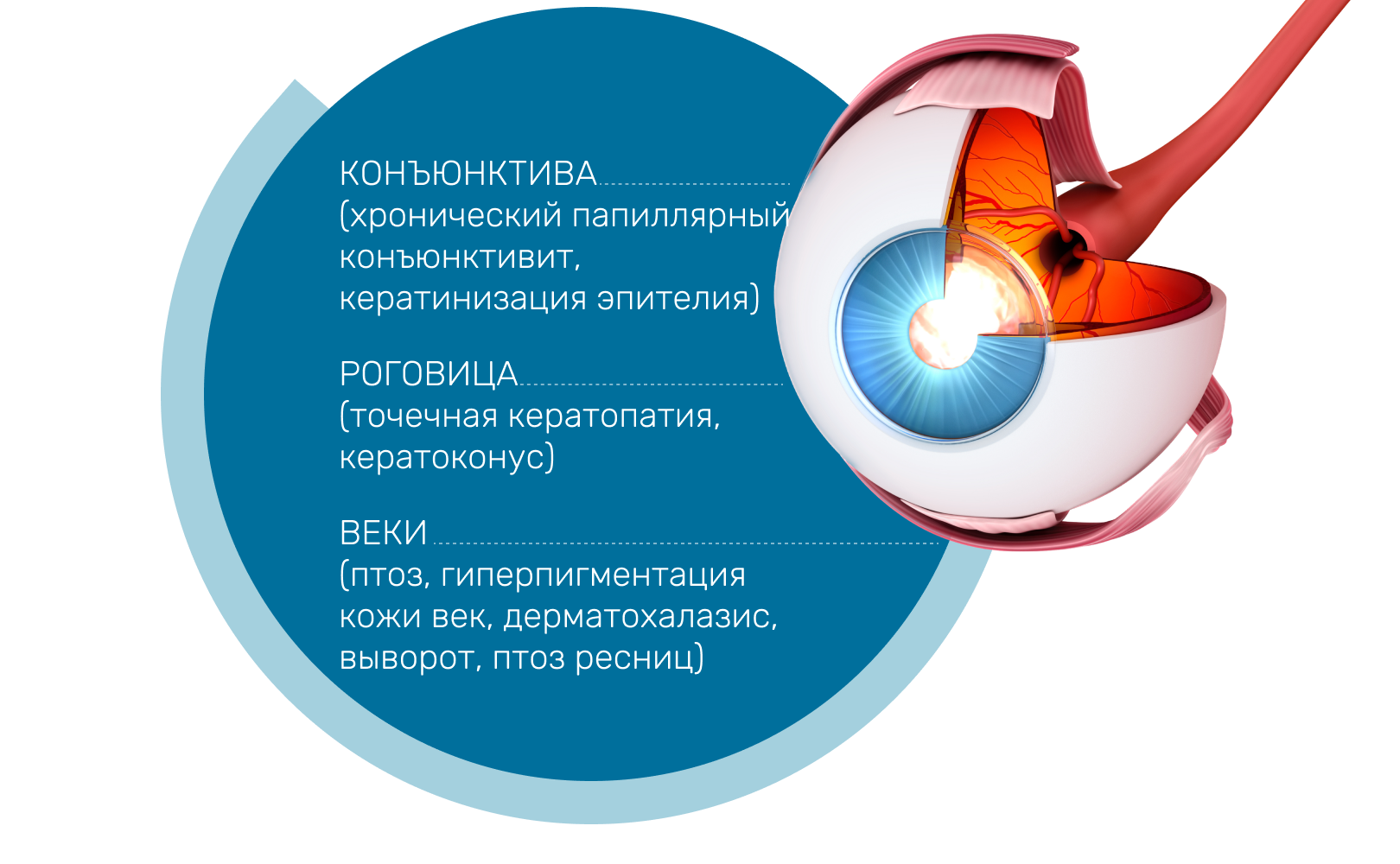
Кожа верхних век у пациентов с СГВ, как правило избыточна, с многочисленными мелкими морщинами. Блефароптоз и птоз ресниц рассматриваются как важные клинические признаки. Пациенты с СГВ могут предъявлять жалобы на покраснение глаз, слезотечение, ощущение сухости или инородного тела в глазу и снижение зрения, дневную сонливость. Симптомы, связанные с СГВ, усиливаются по утрам.1
Общепризнанной классификации СГВ не существует. Один из вариантов – на основе объема визуализируемой пальпебральной конъюнктивы при максимальной тракции век в верхневисочном направлении. Легкой степени соответствует 1/3 часть видимой пальпебральной конъюнктивы, средней степени — 1/2 часть пальпебральной конъюнктивы, тяжелой степени – когда видна вся пальпебральная конъюнктива.6
1. Криницына Е.А., Фетцер Е.И., Груша Я.О. Патогенетические и клинические аспекты синдрома гиперрастяжимых век (floppy eyelid syndrome). Вестник офтальмологии. 137 (1), 2021, с. 102-105. https://doi.org/10.17116/oftalma2021137011102.
2. Sredkova M.I. Clinical Investigations: Lash Ptosis As A Characteristic Sign Of Floppy Eyelid Syndrome. Folia Medica. 2014, 56 (3), p. 170-174. https://doi.org/10.2478/folmed-2014-0024.
3. Fowler A.M., Dutton J.J. Floppy Eyelid Syndrome as a Subset of Lax Eyelid Conditions: Relationships and Clinical Relevance (an ASOPRS Thesis). Ophthal. Plast. Reconstr. Surg. 2010, 26 (3), p. 195-204. https://doi.org/10.1097/iop.0b013e3181b9e37e.
4. Netland P.A., Sugrue S.P., Albert D.M. et al. Histopathologic features of the floppy eyelid syndrome. Involvement of tarsal elastin. Ophthalmology. 1994, 101 (1), p. 174-181. doi: 10.1016/s0161-6420(94)31368-6.
5. Tanenbaum M. A rational approach to the patient with floppy/lax eyelids. Br. J. Ophthalmol. 1994, 78, p. 663-664. https://doi.org/10.1136/bjo.78.9.663.
6. Yeung A.M., Ashfaq I., Ghosh Y.K. Floppy eyelid syndrome: the coventry experience. Orbit. 2014, 33 (6), p. 399-405. https://doi.org/10.3109/01676830.2014.949785
Ставим диагноз и помогаем
Несмотря на значимые достижения фундаментальных исследований последних лет, синдром гиперрастяжимых век остается редко диагностируемым заболеванием.1 Как правило, пациенты с СГВ обращаются к офтальмологу несвоевременно, уже с тяжелой степенью вовлечения век, а в ряде случаев — и роговицы.
Пациенты с СГВ обычно предъявляют неспецифические жалобы, которые сопровождаются многообразием сопутствующих клинических признаков. Симптомы этого заболевания схожи с другими состояниями, проявления могут быть атипичными, патология век не всегда очевидна.2
Многообразие сопутствующих клинических проявлений может «маскировать» и затруднять диагностику СГВ. Средний срок постановки диагноза после появления первых жалоб составляет 17 месяцев.1
Заподозрить СГВ можно при наличии:1,3-5
- характерных симптомов, особенно если они хронические, рецидивирующие или резистентные к лечению;
- системных заболеваний, наиболее значимые из которых — синдром обструктивного апноэ сна (СОАС) и гипопноэ.
Диагноз СГВ, как рекомендуют отечественные специалисты из Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского, устанавливается на основании типичной клинической картины: при натягивании кожи в подбровной области кверху наблюдается самопроизвольный выворот верхнего века. Кроме традиционных методов офтальмологического исследования, включающего визометрию, кинетическую периметрию, тонометрию, биомикроскопию переднего отрезка глаза, офтальмоскопию, специалисты определяют базисную и общую слезопродукцию, а также состояние слезной пленки.6
В качестве скрининга в клинической практике для пациентов с СГВ может быть использована Шкала сонливости Эпворта, которая предназначена для оценки степени дневной сонливости.7
Методы лечения пациентов с СГВ требуют существенного совершенствования.
Пациентам может быть показана ночная полисомнография при наличии перечисленных симптомов или сумме баллов по данной шкале больше 10. Вне зависимости от стадии заболевания всем пациентам показано снижение массы тела, при нарушении сна — сомнологическое обследование.1

