
Вирус Коксаки: сыпная реакция
В начале ноября в связи с появлением сообщений о завозных случаях заболевания, предположительно вызванного вирусом Коксаки, Роспотребнадзор призвал повсеместно ввести утренний осмотр детей на признаки инфекции и открыл «горячую линию». Актуальность инфекции, вызванной вирусом Коксаки, связана с ее клиническим полиморфизмом, повсеместной распространенностью, широтой и массовостью поражения населения, склонностью к вспышечному характеру заболевания, а также наличием бессимптомных форм.
Автор: Валентина Хабарова
Официальное представление
Официальное представление этого вируса медицинской общественности состоялось в 1948 году. Тогда Г. Даллдорф и Г. Сиклз впервые выделили вирус Коксаки А из фекалий парализованного ребенка. Случилось это в небольшом американском городке Коксаки. А спустя год в эксперименте при заражении новорожденных мышей материалами от детей с серозным менингитом был изолирован первый вирус Коксаки В1, 2.
Так начиналась эра открытия энтеровирусов (ЭВ). Хотя, конечно, они существовали и раньше, доставляя немало хлопот врачам. Человечество с ними живет давно, и практически все взрослое население переболело и имеет защитный уровень антител против основных ЭВ.

География энтеровирусных инфекций (ЭВИ) охватывает почти все страны мира4. Специалисты активно обсуждали вспышки ЭВИ, вызванных вирусом Коксаки, в европейских государствах, странах Азиатско-Тихоокеанского региона, на Украине, в Казахстане и др.5
В России энтеровирусные заболевания регистрируют с 1956 года6, но о вирусе Коксаки широкая общественность узнала летом 2017 года, когда произошла серьезная вспышка заболевания среди российских туристов, отдыхавших в Турции. Но циркуляция возбудителей ЭВИ в нашей стране была высокой и раньше. По данным специалистов, заболеваемость детей этими инфекциями (включая такую форму, как серозный менингит) не имеет тенденции к снижению (см. рис.)3.
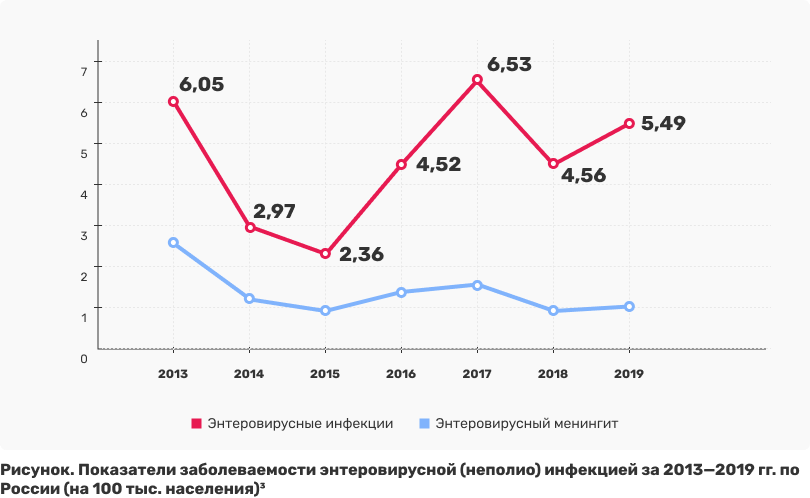
Инфекции, вызываемые энтеровирусами, имеют летне-осеннюю сезонность, хотя спорадические случаи в отдельных регионах России встречаются круглогодично, максимальная заболеваемость данной инфекцией чаще регистрируется в августе-сентябре3. Заболевание встречается в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и эпидемий. Особую важность имеет распространение вируса Коксаки в организованных детских коллективах, когда до 50% детей могут оказаться зараженными. Причиной формирования локальных очагов с групповой заболеваемостью может быть занос инфекции в учреждение/на территорию и возможность ее распространения в условиях несоблюдения требований санитарного законодательства как по условиям размещения, так и по состоянию систем водопользования и организации питания, а также несоблюдение должного дезинфекционного режима2.
В начале ноября 2024 года в связи с появлением сообщений о завозных случаях заболевания, предположительно вызванного вирусом Коксаки, Роспотребнадзор призвал повсеместно ввести утренний осмотр детей в школах и детских садах на признаки инфекции и открыл «горячую линию»7.
1. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
2. Петрова Е.И., Минакова Ю.В., Портнягина Е.В., Лукашова Л.В., Рудиков А.А., Перфильева Д.Ю., Пучкова Н.Н. Энтеровирусные (неполио) инфекционные заболевания. Учебное пособие. Томск: Издательство СибГМУ, 2023.
3. Солодовникова О.Н., Харитонова Л.А. Энтеровирусная инфекция у детей: современное состояние проблемы. Практика педиатра. № 4, 2020, с. 21-27.
4. Сейбиль В.Б., Малышкина Л.П. Всемирная организация здравоохранения и проблема ликвидации инфекционных заболеваний в мире. Вопросы вирусологии. № 50, 2005, 3.
5. Ботвиньева В.В., Намазова-Баранова Л.С., Гордеева О.Б., Ботвиньев О.К., Коноплева Т.Н. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей. Педиатрическая фармакология. Т. 9, № 3, 2012, с. 40-44.
6. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
7. https://www.rospotrebnadzor.ru/about/info/news/news_details.php?ELEMENT_ID=28702&sphrase_id=5422015 (дата обращения: 07.11.2024).
Полиморфен, контагеозен и очень живуч
Заболевания, вызванные вирусами Коксаки, относятся к группе энтеровирусных инфекций, широко распространенных в большинстве стран1, 2.
Вирусы Коксаки делятся на две большие группы, вызывающие разные симптомы заболевания — от легких до более серьезных3-4:

Для энтеровирусов характерна высокая генетическая изменчивость с образованием новых высокопатогенных штаммов. Важным фактором считается и их способность запускать аутоиммунные механизмы с поражением паренхиматозных органов, что зачастую приводит к хронизации процесса5.

ОСНОВНУЮ РОЛЬ В ПОДДЕРЖАНИИ ЦИРКУЛЯЦИИ ВИРУСА СРЕДИ НАСЕЛЕНИЯ ИГРАЮТ СЛЕДУЮЩИЕ ФАКТОРЫ5:
- высокая восприимчивость людей;
- продолжительность вирусоносительства;
- высокая плотность населения;
- способность вирусов длительно сохраняться в объектах окружающей среды.
1. https://cgon.rospotrebnadzor.ru/naseleniyu/infektsionnye-i-parazitarnye-zabolevaniya/infektsii-ot-a-do-ya/profilaktika-infektsii-vyzvannoy-virusami-koksaki/ (дата обращения: 07.11.2024).
2. Ботвиньева В.В., Намазова-Баранова Л.С., Гордеева О.Б., Ботвиньев О.К., Коноплева Т.Н. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей. Педиатрическая фармакология. Т. 9, № 3, 2012, с. 40-44.
3. https://www.invitro.ru/library/bolezni/33622/ (дата обращения: 07.11.2024).
4. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
5. Солодовникова О.Н., Харитонова Л.А. Энтеровирусная инфекция у детей: современное состояние проблемы. Практика педиатра. № 4, 2020, с. 21-27
6. Петрова Е.И., Минакова Ю.В., Портнягина Е.В., Лукашова Л.В., Рудиков А.А., Перфильева Д.Ю., Пучкова Н.Н. Энтеровирусные (неполио) инфекционные заболевания. Учебное пособие. Томск: Издательство СибГМУ, 2023.
7. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
Типичный антропоноз

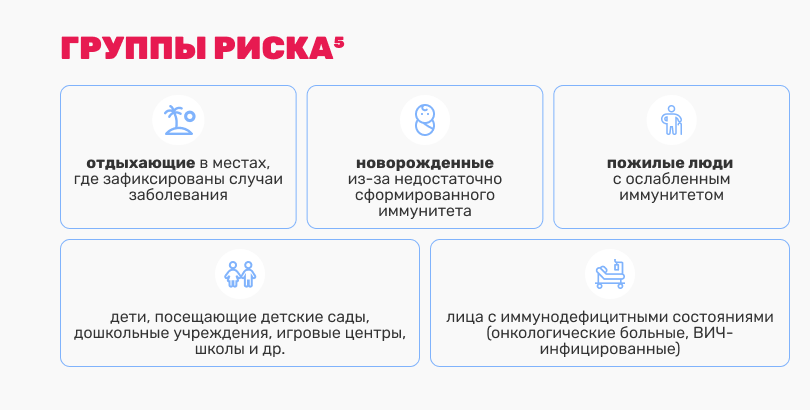
Резервуар и источник вируса Коксаки — всегда человек (больной или вирусоноситель). В распространении заболевания большую роль играют также реконвалесценты (выздоравливающие) и люди, находившиеся в контакте с ними или с больными1. Наиболее опасны для окружающих инфицированные лица в первые дни болезни, когда возбудитель присутствует в экскретах организма в максимальных концентрациях и интенсивно выделяется в окружающую среду. Через две недели после появления клинических проявлений большинство ЭВ еще выделяется с фекалиями, но уже не обнаруживается в крови или носоглоточном отделяемом. У иммунодефицитных лиц период выделения возбудителя может удлиняться — до нескольких месяцев2.

Основной механизм передачи возбудителя — фекально-оральный, главные пути передачи — водный и алиментарный. Чаще всего факторами передачи становятся вода, овощи, реже — другие пищевые продукты. Возможно заражение при купании в водоемах, контаминированных ЭВ. Вирус может передаваться через грязные руки, игрушки. Учитывая, что в остром периоде он выделяется из носоглоточной слизи, не исключен и воздушно-капельный путь передачи. Возможна трансплацентарная передача ЭВ от больной матери плоду1.
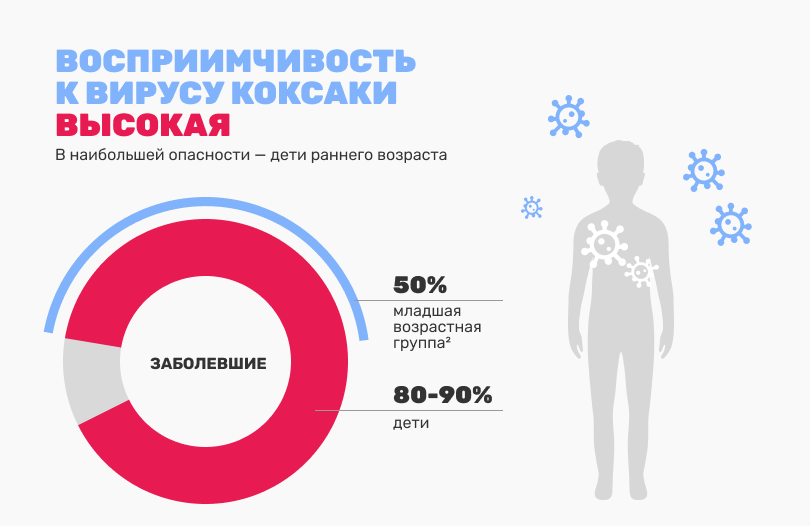
Восприимчивость к вирусу Коксаки высокая. В наибольшей опасности — дети раннего возраста. В структуре больных удельный вес детей составляет 80—90% и половина из них — младшая возрастная группа2. Часто наблюдаются заболевания в детских учреждениях. Бессимптомное вирусоносительство встречается в 17—46% случаев (чаще у детей младшего возраста). После перенесенной инфекции вырабатывается стойкий типоспецифический иммунитет. Возможно развитие перекрестного иммунитета к некоторым типам ЭВ1.
Входными воротами для вируса Коксаки (как и большинства ЭВ) служат слизистые ротоглотки и пищеварительного тракта2. И хотя некоторая репликация может происходить в ротоглотке с распространением в лимфатические узлы верхних дыхательных путей, большая часть вирионов проглатывается и попадает в желудок и нижние отделы желудочно-кишечного тракта2. Вирусы связываются со специфическими рецепторами энтероцитов и проникают в клетки с последующей репликацией. После размножения в месте первичной инокуляции возбудитель проникает в кровь. Развивается первичная вирусемия (2—3-й день после инфицирования). Кровью вирус разносится к органам-мишеням. Он обладает тропностью к эпителиальным клеткам, тканям сердца, печени, почек, селезенки, кишечника и скелетной мускулатуры, а также к нервной ткани2-4.
Энтеровирусы используют широкий спектр рецепторов и механизмов входа для вторжения в клетки этих тканей (фактор ускорения распада комплемента; Коксаки и аденовируса рецептор, CAR; SCARB2/CD36L2 и SELPLG/CD162 и др.)2. Это и собственная политропность позволяет вирусу вызывать различные варианты клинических проявлений, причем один и тот же серотип может обусловливать различные клинические формы заболевания: легкие и стертые или крайне тяжелые2.
У вируса огромный потенциал прямого цитопатического действия, но некоторые проявления (экзантемы, миокардит) могут быть результатом иммунного ответа на инфекцию2.
1. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
2. Петрова Е.И., Минакова Ю.В., Портнягина Е.В., Лукашова Л.В., Рудиков А.А., Перфильева Д.Ю., Пучкова Н.Н. Энтеровирусные (неполио) инфекционные заболевания. Учебное пособие. Томск: Издательство СибГМУ, 2023.
3. Ботвиньева В.В., Намазова-Баранова Л.С., Гордеева О.Б., Ботвиньев О.К., Коноплева Т.Н. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей. Педиатрическая фармакология. Т. 9, № 3, 2012, с. 40-44.
4. Демина А.В. и др. Энтеровирусы. Часть 2. Энтеровирусные инфекции: Многообразие клинических проявлений. Бюллетень СО РАМН. № 6 (140), 2009, с. 116-125.
5. https://cgon.rospotrebnadzor.ru/naseleniyu/infektsionnye-i-parazitarnye-zabolevaniya/infektsii-ot-a-do-ya/profilaktika-infektsii-vyzvannoy-virusami-koksaki/ (дата обращения: 07.11.2024).
«Рука-нога-рот»
Проявления вируса Коксаки чрезвычайно многолики. Это большая группа острых заболеваний, характеризующихся многообразием клинических форм: от вирусоносительства и легких лихорадочных состояний до манифестных проявлений в виде энтеровирусной экзантемы, серозного менингита, миалгий и т.д. Проявления отличаются полиморфизмом, бывают связаны с поражением центральной нервной и сердечно-сосудистой систем, желудочно-кишечного тракта, мышц, слизистых и кожных покровов1.
Симатоматика при инфицировании этим вирусом также разнообразна. Около половины заразившихся переносят инфекцию бессимптомно. У других внезапно появляются лихорадка, головные и мышечные боли, сыпь, болевые ощущения в животе, кашель, насморк, др. Или только лихорадка2.
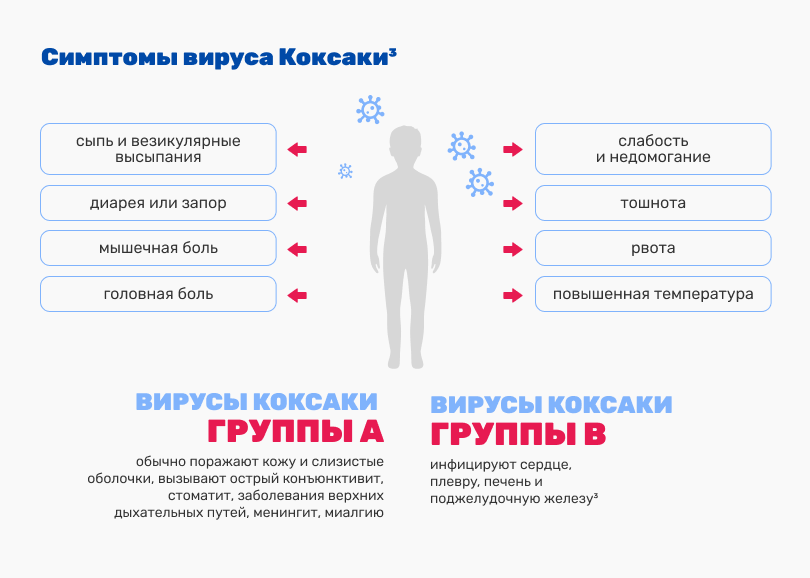
НАИБОЛЕЕ ЧАСТЫЕ (БОЛЕЕ 90% СЛУЧАЕВ) СИМПТОМОКОМПЛЕКСЫ2, 4-6.
Энтеровирусная лихорадка («летний грипп») — одна из самых частых клинических форм энтеровирусной инфекции. Наибольшее число случаев регистрируют в летний период. Отличительная особенность — скудность клинической картины, представленной единственным симптомом — лихорадкой. Возможны слабо выраженные катаральные явления, головная боль, др.
Заболевание начинается остро, с резкого повышения температуры до 39—40 °С. Жалобы на головную боль, головокружение, слабость, плохой аппетит, нарушение сна. Часто присоединяется повторная рвота. При осмотре выявляется гиперемия верхней половины туловища (особенно лица и шеи), склерит, экзантема полиморфного характера. Язык обложен белым налетом, иногда утолщен. Пальпируются увеличенные, безболезненные шейные и подмышечные лимфатические узлы. Гепатоспленомегалия может развиваться с первых трех суток, тахикардия и даже нарушение ритма сердца. Выздоровление наступает в течение 3—4 суток.
Экзантема (вирусная пузырчатка) полости рта и конечностей (синдром рот–кисть–стопа). Ее виновник — широко распространенный энтеровирус Коксаки А-16. Заболевание начинается с лихорадки, боли в горле, плохого общего самочувствия, снижения аппетита. Характерная особенность синдрома — мелкая красная сыпь, представляющая собой крайне болезненные водянистые пузырьки, которые локализуются в полости рта, на задней стенке горла, на ладонях и подошвах стоп, реже — на задней поверхности голеней, бедер, ягодиц. Эти симптомы сопровождают головные боли, ломота в теле, тошнота, першение в горле и другие признаки, которые легко перепутать с обычным ОРВИ. Высыпания проходят в течение 7—10 дней.
Герпетическая ангина (герпангина, не имеет ничего общего с вирусом герпеса). Заболевание характеризуется повышением температуры тела до фебрильных значений, болью в горле, увеличением лимфоузлов, заложенностью носа. На слизистой горла (передних небных дужках, маленьком язычке и мягком небе) появляются мелкие пузырьки с жидкостью, которые вскрываются спустя несколько дней с образованием болезненных эрозий с белым налетом. Чаще высыпания купируются в течение 7—10 суток, но иногда могут сохраняться до нескольких недель.
Другие клинические формы (геморрагический конъюнктивит, эпидемическая миалгия, асептический серозный менингит, энцефалит, перикардит и миокардит, миелит и др.) встречаются редко — единичными случаями.
Варианты клинической картины, характер течения, исходы заболевания зависят от биологических свойств возбудителя, его тропизма к определенным органам и тканям, состояния клеточного и гуморального иммунитета человека4.
1. Ботвиньева В.В., Намазова-Баранова Л.С., Гордеева О.Б., Ботвиньев О.К., Коноплева Т.Н. Современные возможности диагностики, профилактики и лечения энтеровирусной инфекции Коксаки у детей. Педиатрическая фармакология. Т. 9, № 3, 2012, с. 40-44.
2. https://cgon.rospotrebnadzor.ru/naseleniyu/infektsionnye-i-parazitarnye-zabolevaniya/infektsii-ot-a-do-ya/profilaktika-infektsii-vyzvannoy-virusami-koksaki/ (дата обращения: 07.11.2024).
3. https://78.rospotrebnadzor.ru/epidemiologicheskiy-nadzor/profilaktika-infektsionnykh-zabolevaniy/13034/ (дата обращения: 07.11.2024).
4. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
5. Петрова Е.И., Минакова Ю.В., Портнягина Е.В., Лукашова Л.В., Рудиков А.А., Перфильева Д.Ю., Пучкова Н.Н. Энтеровирусные (неполио) инфекционные заболевания. Учебное пособие. Томск: Издательство СибГМУ, 2023.
6. Переверзев А.П., Переверзева А.С., Попадюк В.И., Остроумова О.Д. Герпетическая ангина — актуальная проблема оториноларингологической практики. Вестник оториноларингологии. № 86 (5), 2021, с. 97-102.
Трудности диагностики
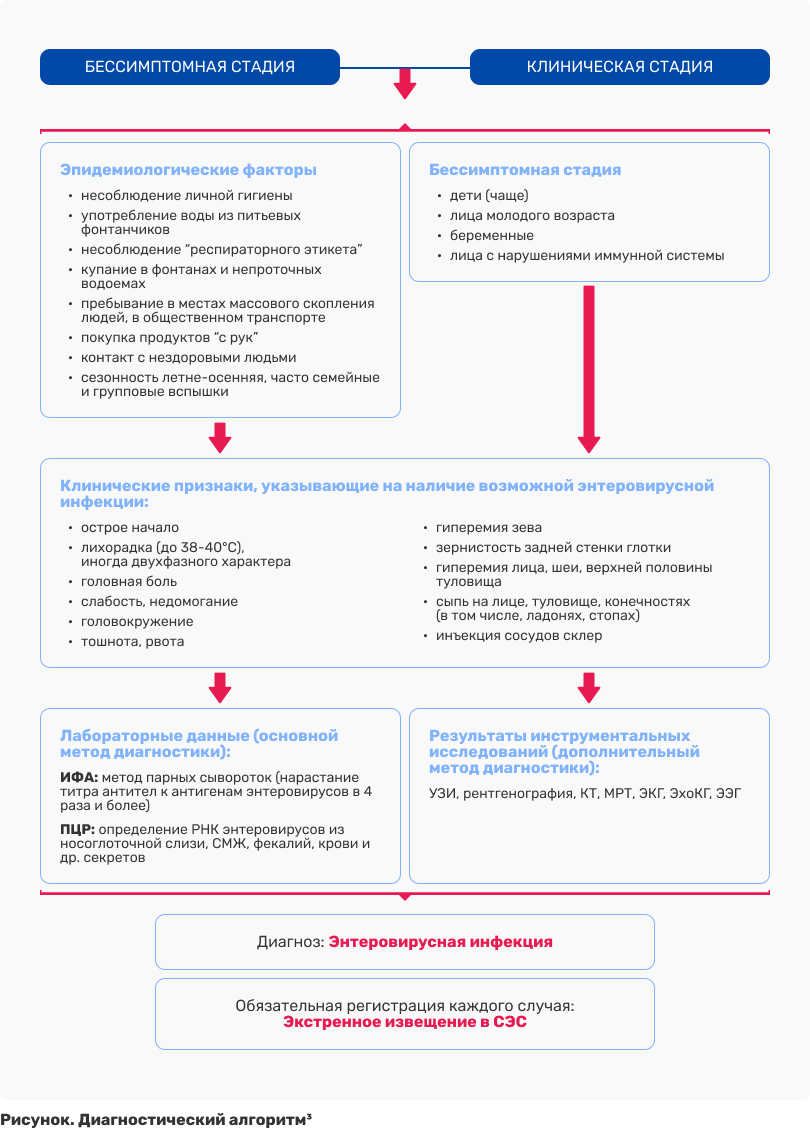
Диагноз ЭВИ при возникновении эпидемической вспышки и типичных клинических проявлений обычно не вызывает затруднений, но требует лабораторного подтверждения. Сложности представляет диагностика атипичных и легких форм болезни1-2.


Серологические методы используются для выявления специфических антител: реакцию нейтрализации и реакцию связывания комплемента. Диагностическое значение имеет нарастание титра специфических антител в четыре раза и более1-2.
Диагноз ЭВИ при спорадической заболеваемости устанавливается на основании клинических, эпидемиологических данных и обязательного лабораторного подтверждения (см. рис.).



1. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
2. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
3. https://diseases.medelement.com/disease/энтеровирусная-инфекция/15024 (дата обращения: 07.11.2024).
Специфических лекарств от него нет

Большинство больных Коксаки-инфекцией лечат в домашних условиях. Показаний для плановой госпитализации нет. Показания для экстренной госпитализации: срежнетяжелое/тяжелое течение; развитие осложнений (отек-набухание головного мозга, ИТШ, гиповолемический шок и др.); беременные женщины до 30 недель гестации (после 30 недель показана госпитализация в перинатальный центр, в родильный дом)2, 3.


Для восстановления обменных процессов используют ноотропные средства, кальция глицерофосфат, витамины В1, В2.
При поражении глаз — глазные капли, оказывающие противовирусный, противовоспалительный, антипролиферативный, противоаллергический и противоотечные эффекты.
При энцефаломиокардите новорожденных наряду с дегидратационной и противосудорожной терапией применяют гормональные препараты, пентоксифиллин, ноотропы, сердечные гликозиды с трифосаденином (натрия аденозинтрифосфатом) и кокарбоксилазой, антибиотики и др. При явлениях острой сердечной недостаточности вводят внутривенно 0,05% раствор строфантина в возрастной дозе или коргликон.
1. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
2. Солодовникова О.Н., Харитонова Л.А. Энтеровирусная инфекция у детей: современное состояние проблемы. Практика педиатра. № 4, 2020, с. 21-27.
3. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
Прогнозы и наблюдение


Эпидемиологический прогноз при энтеровирусных (неполио) инфекциях будет зависеть от возможности влияния на причинный и необходимый факторы эпидемического процесса2.
У подавляющего большинства больных при поражениях кожи и слизистых оболочек прогноз благоприятный. Заболевание заканчивается полным выздоровлением. Тяжелое течение с летальным исходом возможно при энцефаломиокардите новорожденных, энцефалитах и менингоэнцефалитах, паралитической форме энтеровирусной инфекции (ЭВИ).
О каждом случае (подозрении) ЭВИ медицинские работники обязаны в течение двух часов сообщить по телефону, а затем в течение 12 часов в письменной форме (или по каналам электронной связи) представить экстренное извещение (форма № 058/у) в территориальный орган, уполномоченный осуществлять федеральный государственный санитарно-эпидемиологический надзор, по месту выявления больного. Регистрация и учет случаев заболевания ЭВИ осуществляется в «Журнале учета инфекционных заболеваний» (форма № 060/у) по месту их выявления в медицинских и иных организациях (детских, подростковых, оздоровительных и других), а также территориальными органами, осуществляющими государственный санитарно-эпидемиологический надзор3.
1. Инфекционные болезни: национальное руководство / под ред. Н.Д. Ющука, Ю.Я. Венгерова (Серия «Национальные руководства»). М.: ГЭОТАР-Медиа, 2019.
2. Солдаткин П.К., Гаврилов А.В., Долгих Т.А. Энтеровирусные инфекции. Учебное пособие. Благовещенск, 2020.
3. Петрова Е.И., Минакова Ю.В., Портнягина Е.В., Лукашова Л.В., Рудиков А.А., Перфильева Д.Ю., Пучкова Н.Н. Энтеровирусные (неполио) инфекционные заболевания. Учебное пособие. Томск: Издательство СибГМУ, 2023.
Береженого профилактика бережет


Пациенты с ЭВИ подлежат индивидуальному учету в территориальных службах Роспотребнадзора (врач направляет экстренное извещение в территориальные филиалы ФГУЗ «Центр гигиены и эпидемиологии»)2. В эпидемическом очаге проводят профилактические и противоэпидемические мероприятия1.
В качестве неспецифической профилактики детям до трех лет, контактировавшим с больными, вводят человеческий иммуноглобулин из расчета 0,3—0,5 мл/кг, а также в течение семи дней закапывают в нос лейкоцитарный ИФН по пять капель три раза в сутки.
Один из методов экстренной профилактики энтеровирусной инфекции — применение аттенуированной оральной полиомиелитной вакцины (ОПВ). Ее принцип действия основан на быстром (2—3 дня) заселении кишечника у детей в возрасте от одного года до 14 лет вакцинным полиовирусом и, как следствие, вытеснении из циркуляции других энтеровирусов. Применение ОПВ по эпидемическим показаниям проводится однократно, независимо от ранее проведенных профилактических прививок против полиомиелита2.


