
Глазные проявления ихтиоза
Поражение глаз — частое и серьезное осложнение ихтиоза, приводящее к значительному снижению качества жизни пациента и риску потери зрения
Гелия Гималиева, эксперт фонда «Дети-бабочки», дерматовенеролог, заведующая консультативно-диагностического отделения Республиканского кожно-венерологического диспансера Чувашии
Ряд дерматологических заболеваний могут вызывать патологические изменения со стороны органа зрения. Как правило, таких пациентов длительное время наблюдает дерматолог, а патология глаз при этом остается вне поля зрения офтальмолога. Одно из таких заболеваний — ихтиоз.
От слова «Ichthys» — рыба
Ихтиозы (от греч. «ichthys» — рыба) — группа наследственных заболеваний кожи, характеризующихся диффузным нарушением кератинизации по типу гиперкератоза,1-2 при котором нарушается ороговение верхнего слоя, кожа становится похожей на рыбью чешую.
Ихтиоз — термин описательный. Им обозначают различные клинические формы генерализованного нарушения кератинизации, которое проявляется в хронически протекающем выраженном огрубении обширных участков кожного покрова, что сопровождается ксерозом, эритемой, появлением трещин, зуда.
В основе заболевания лежат генетические нарушения, которые фенотипически могут проявляться только в коже (изолированный, несиндромный ихтиоз) или в сочетании с поражением других органов (синдромальный ихтиоз).3-4
Причина врожденного ихтиоза — мутации генов, которые изменяют внешний вид и поведение кератиноцитов (клеток кожи) в роговом слое. Мутации могут возникать случайно в период внутриутробного развития плода (спорадические, несемейные случаи) или передаваться от родителей (наследственный ихтиоз).
Наследуется заболевание по аутосомно-доминантному, аутосомно-рецессивному и X-сцепленному типу.1 Основные генетически обусловленные дефекты:4-7
- при вульгарном ихтиозе (самая распространенная форма) — десять аутосомно-доминантных мутаций в гене филаггрина (ген FLG), кодирующем синтез профилаггрина, ключевого белка, участвующего в терминальной дифференцировке эпидермиса и формировании барьерной функции кожи. Не исключается возможность вовлечения нескольких генов, один из которых влияет на экспрессию профилаггрина;
- при рецессивном Х-сцепленном ихтиозе — мутация в гене STS, расположенном в Х-хромосоме и кодирующем синтез стеролсульфатазы и арилсульфатазы С;
- при ламеллярном ихтиозе главную роль играют мутации в одном из девяти генов: TGM1, NIPAL/ICHTHYIN, ALOX12B, ALOXE3, CYP4F22, ABCA12, PNPLA1, CERS3 и LIPN16. Наиболее распространенные мутации — в гене, кодирующем синтез трансглутаминазы-1 (TGM1), входящей в состав кератиноцитов и обеспечивающей десквамацию рогового слоя эпидермиса;
- при эпидермолитическом ихтиозе — мутации в генах, кодирующих кератин 1 и 10. Кератин — основной структурный материал рогового слоя кожи.
Среди факторов риска приобретенного ихтиоза — эндокринные заболевания (гипотиреоз, cахарный диабет); болезни ЖКТ (язвенная болезнь желудка, 12-перстной кишки, дисбактериоз и др.); системные заболевания (болезнь Хансена, лимфома, СПИД, множественная миелома и др.); некоторые лекарственные препараты (никотиновая кислота, бутирофеноны и др.) и ряд других.2,8
Ихтиоз встречается редко.
Распространенность разных форм оценивают так: 9-10
- вульгарный ихтиоз — один случай на 250—1000;
- Х-сцепленный рецессивный ихтиоз — один случай на 2—6 тыс.;
- эпидермолитический ихтиоз — один случай на 200-300 тыс.;
- ламеллярный и ихтиоз плода — один случай на 300 тыс.
Литература
1. Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных ихтиозом. М., 2013, 15 с.
2. Dinulos J.G.H. Ichthyosis. MSD Manuals. 2021. https://www.msdmanuals.com/professional/dermatologic-disorders/cornification-disorders/ichthyosis (дата обращения: 11.11.2025).
3. Oji V., Traupe H. Ichthyosis: clinical manifestations and practical treatment options. Am. J. Clin. Dermatol. 2009, 10 (6), p. 351-364.
4. Дворянкова Е.В., Мельниченко О.О., Красникова В.Н., Корсунская И.М. Ихтиоз. Что важно знать специалисту. РМЖ. Медицинское обозрение. 3 (12), 2019, с. 25-30.
5. Takeichi T., Sugiura K., Hsu C.K. et al. Novel indel mutation of STS underlies a new phenotype of self-healing recessive X-linked ichthyosis. J. Dermatol. Sci. 2015, 79, p. 317-319.
6. Sugiura K., Akiyama M. Lamellar ichthyosis caused by a previously unreported homozygous ALOXE3 mutation in East Asia. Acta Derm Venereol. 2015, 95, p. 858-859.
7. Craiglow B.G. Epidermolytic Ichthyosis (Epidermolytic Hyperkeratosis or Bullous Congenital Ichthyosiform Erythroderma). Мedscape. 2021.
8. Потоцкий И.И., Грабовская Л.А. Нарушение функции висцеральных органов и эндокринной системы при ихтиозе. Вестник дерматологии и венерологии. № 11, 1976, с. 52-55.
9. Craiglow B.G. Epidermolytic Ichthyosis (Epidermolytic Hyperkeratosis or Bullous Congenital Ichthyosiform Erythroderma). Мedscape. 2021. https://emedicine.medscape.com/article/1112403-clinical?form=fpf (дата обращения: 11.11.2025).
10. Ichthyosis vulgaris. Mayo Clinic. 2021. https://www.mayoclinic.org/ichthyosis-vulgaris/img-20005945 (дата обращения: 11.11.2025).
Офтальмологические проявления
Клинически ихтиоз может проявляться изменениями только кожи (несиндромальный ихтиоз), а может сочетаться с поражением других органов (синдромальный ихтиоз), в том числе глаза.
Офтальмологические осложнения при ихтиозе ряд специалистов связывают с генетически обусловленным дефектом — нарушением экспрессии белка кератогиалиновых гранул филаггрина. Его дефицит снижает содержание свободных аминокислот в роговом слое эпидермиса, которые отвечают за удержание влаги.1-2
Офтальмологическими поражениями ихтиоз сопровождается довольно часто. Пациенты с ихтиозом имеют наследственную предрасположенность к близорукости, которая начинает проявляться еще в детстве. Так как иммунитет у такого пациента снижен, постоянный характер носят и аллергические заболевания, гнойные инфекции.3-5
Поскольку эпидермис кожи и эпителий роговицы развиваются из одного зародышевого листка — эктодермы, это обуславливает значительную частоту их сочетанного поражения. У пациентов с ихтиозом в 25,6—37,1% случаев наблюдаются отсутствие или снижение чувствительности роговицы, которые часто провоцируют возникновение кератита.1,6
Наиболее тяжелые глазные проявления характерны для ламеллярного ихтиоза, ихтиозиформной эритродермии, X-сцепленного рецессивного ихтиоза.7
Классификация ихтиозов с выраженными офтальмологическими проявлениями:7
- ламеллярный ихтиоз (аутосомно-рецессивный);
- врожденная ихтиозиформная эритродермия (буллезный ихтиоз Брока) (аутосомно-доминантный/рецессивный);
- X-сцепленный рецессивный ихтиоз (помутнение роговицы без нарушения зрения — у 50% больных);
- синдромы, включающие ихтиоз: синдром Нетертона (ихтиоз, изменение волос, атопический дерматит), синдром KID (ихтиоз, глухота, кератит).
Литература
1. Юлдашева З.Б. Генетические аспекты и офтальмологические осложнения ихтиоза у детей: диагностика, клинические наблюдения и подходы к терапии. Вестник Ассоциации пульмонологов Центральной Азии. Том 13, № 8, 2025. https://journals.tnmu.uz/index.php/bapca/article/view/2479 (дата обращения: 10.11.2025).
2. Хамраева Л.С., Бобоха Л.Ю., Абдурахманова Ч.К., Каланходжаева Д. Б., Махмудова З.А. Глазные проявления ихтиоза у ребенка (клинический случай). http://dx.doi.org/10.18821/1993-1859-2018-13-1-54-56.
3. Смирнова А.Ф., Евтушенко В.А., Котлубей Г.В., Голубов К.Э., Евтушенко О.В. Поражение глаз при ихтиозе. Точка зрения. Восток—Запад. № 1, 2019. https://doi.org/10.25276/2410-1257-2019-1-111-113.
4. Singh S., Bhura M., Maheshwari A. et al. Successful treatment of harlequin ichthyosis with acitretin. Int. J. Dermatol. 2001, 40 (7), p. 472-473.
5. Hosal B.M., Abbasogglu O.E., Gursel E. Surgical treatment of cicatricial ectropion in lamellar Ichthyosis. Orbit. 1999, 19, p. 37-40.
6. Hazuku T., Yamada K., Imaizumi M. et al. Unusual protrusion of conjunctiva in two neonates with harlequin icthyosis. Case Rep. Ophthalmol. 2011, 2, p. 73-77.
7. Гималиева Г.Г. Офтальмологические проявления ихтиоза: диагностика и тактика ведения пациентов. https://telegra.ph/Oftalmologicheskie-proyavleniya-ihtioza-diagnostika-i-taktika-vedeniya-pacientov-10-02?ysclid=mhuhljzebv729428295.
Офтальмомишени
Офтальмологические поражения ихтиоза затрагивают преимущественно передний сегмент глаза (роговица, радужка, цилиарное тело, хрусталик).1
Поражение век. Эктропион — классический и наиболее заметный признак, особенно при ламеллярном ихтиозе. Выворот век (чаще нижних) возникает из-за натяжения кожи, вызванного выраженным гиперкератозом и рубцеванием.
Осложнения:
- лагофтальм (неполное смыкание век). Приводит к хроническому экспозиционному кератиту, сухости роговицы и конъюнктивы (ксерофтольмии), ее изъязвлению и вторичному инфицированию. Клинически проявляется гиперемией конъюнктивы, ощущением инородного тела, жжением, фотофобией, снижением остроты зрения, повышенной сухостью и слезотечением;
- блефарит (хроническое воспаление краев век) и дисфункция мейбомиевых желез. Характеризуется гиперкератозом устьев желез, нарушением секреции липидов, хроническим воспалением краев век. Клинически проявляется покраснением и отечностью краев век, зудом и жжением в области ресниц, чешуйками и корочками между ресницами, слипанием ресниц, их выпадением или неправильным ростом.
Поражение конъюнктивы. Хронический папиллярный конъюнктивит на фоне постоянного раздражения. Характерные проявления, встречающиеся чаще, чем в общей популяции, предположительно из-за хронического воздействия внешней среды на фоне неполного смыкания век, — пингвекула (образование желтого цвета на назальной половине конъюнктивы) и птеригиум (разрастание конъюнктивы на роговицу).
Поражение роговицы. Это наиболее угрожающая зрению патология при ихтиозе:
- пунктатная кератопатия/поверхностный кератит — начальное проявление сухости глаза;
- васкуляризация роговицы, развивающаяся как исход хронического воспаления и рубцевания;
- помутнение роговицы, может быть связано с персистирующими эрозиями, язвами или вторичным инфекционным кератитом;
- кератомаляция (размягчение и деформация роговицы). Наблюдается в тяжелых, запущенных случаях;
- кератоконус (роговица утончается и выгибается в форме конуса). Отмечается повышенная частота встречаемости у пациентов с ихтиозом, что требует повышенной настороженности.
Патология слезной пленки и сухой глаз. Синдром сухого глаза (ССГ), ксерофтальмия — состояние недостаточной увлажненности поверхности роговицы и конъюнктивы из-за нарушения качества и количества слезной жидкости и нестабильной слезной пленки.
Прочие проявления:
- фотофобия — частый симптом, обусловленный поверхностными кератопатиями;
- аномалии рефракции (астигматизм, миопия);
- катаракта, может развиваться раньше обычного, особенно при синдромальных формах ихтиоза.
Литература
1. Гималиева Г.Г. Офтальмологические проявления ихтиоза: диагностика и тактика ведения пациентов. https://telegra.ph/Oftalmologicheskie-proyavleniya-ihtioza-diagnostika-i-taktika-vedeniya-pacientov-10-02?ysclid=mhuhljzebv729428295.
Постановка диагноза
Чаще всего для постановки диагноза достаточно клинических проявлений. Сбор анамнеза позволяет уточнить, есть ли такое же заболевание у родственников, т.е. его наследственный характер.1,2
Для диагностики офтальмологических осложнений при ихтиозе используют офтальмологическое обследование, включающее:3
- визометрию;
- тест Ширмера;
- оценку глазной поверхности с помощью опросника OSDI.
Подтвердить диагноз позволяет гистологический анализ — исследование участка кожи, взятого у пациента при биопсии.4
Семьям со случаями ихтиоза рекомендовано генетическое консультирование.
Офтальмологические проявления — не строго специфичные, но их сочетание с характерными кожными изменениями делает диагноз очевидным.
Дифдиагноз: первичное поражение при ихтиозе важно дифференцировать от вторичного инфекционного кератита.2
Литература
1. Российское общество дерматовенерологов и косметологов. Федеральные клинические рекомендации по ведению больных ихтиозом. М., 2013. 15 с.
2. Гималиева Г.Г. Офтальмологические проявления ихтиоза: диагностика и тактика ведения пациентов. https://telegra.ph/Oftalmologicheskie-proyavleniya-ihtioza-diagnostika-i-taktika-vedeniya-pacientov-10-02?ysclid=mhuhljzebv729428295.
3. Юлдашева З.Б. Генетические аспекты и офтальмологические осложнения ихтиоза у детей: диагностика, клинические наблюдения и подходы к терапии. Вестник Ассоциации пульмонологов Центральной Азии. Том 13, № 8, 2025. https://journals.tnmu.uz/index.php/bapca/article/view/2479 (дата обращения: 10.11.2025).
4. Сосновский А.Т., Яговдик Н.З., Белугина И.Н. Дерматологический справочник. Минск: Вышэйшая школа, 2001. С. 315–317.
Тактика ведения пациента
Врожденный ихтиоз невозможно вылечить полностью, можно лишь облегчить состояние больного. Особенность офтальмологических осложнений — длительное, рецидивирующее и прогрессирующее течение, что требует раннего скрининга. Особенно сложны случаи с сопутствующим язвенным поражением роговицы, лагофтальмом и патологией слезного аппарата, которые в 47,6—76,7% случаев приводят к значительному снижению остроты зрения вплоть до развития слепоты, что обуславливает необходимость поиска новых методов лечения данной патологии.1
Лечение зависит от степени выраженности клинических симптомов и комплексности подхода.2
Лечение офтальмологических осложнений при ихтиозе включает:2-3
- антибактериальную терапию — при гнойной язве роговицы;
- трофическую терапию — при рубцовом вывороте век;
- хирургическую коррекцию — при отсутствии эффекта от консервативного лечения.
Ведение пациента требует мультидисциплинарного подхода с участием дерматолога, офтальмолога и часто пластического хирурга.
Литература
1. Смирнова А.Ф., Евтушенко В.А., Котлубей Г.В., Голубов К.Э., Евтушенко О.В. Поражение глаз при ихтиозе. Точка зрения. Восток—Запад. № 1, 2019. https://doi.org/10.25276/2410-1257-2019-1-111-113.
2. Хамраева Л.С., Бобоха Л.Ю., Абдурахманова Ч.К., Каланходжаева Д. Б., Махмудова З.А. Глазные проявления ихтиоза у ребенка (клинический случай). http://dx.doi.org/10.18821/1993-1859-2018-13-1-54-56.
3. Офтальмологические нарушения при наследственном ихтиозе (ИХТИО-КЕРАТО) https://ichgcp.net/ru/clinical-trials-registry/NCT03464994.
Консервативная терапия и хирургическое лечение
Поражение глаз при ихтиозе — серьезная хроническая патология, ведущая к значительным страданиям пациента и риску необратимой потери зрения. Задача офтальмолога — активное выявление осложнений, назначение длительной патогенетической терапии, направленной на увлажнение и защиту глазной поверхности, и своевременное принятие решения о необходимости хирургической коррекции эктропиона. Успех ведения таких пациентов возможен только при тесном взаимодействии с дерматологами и понимании системного характера заболевания.
Консервативная терапия включает интенсивную и пожизненную местную терапию:1
- искусственные слезы без консервантов (капли) — частое применение (до 8—10 раз в день). Предпочтение гелевым формам и препаратам гиалуроновой кислоты;
- глазные мази/гели (на основе карбомеров, парафина) — обязательное применение на ночь для защиты роговицы во время сна;
- противовоспалительная терапия — короткие курсы топических стероидов (дексаметазон 0,1%) при обострении воспаления. Осторожное применение — из-за риска усугубления кератопатии и повышения внутриглазного давления;
- терапия, направленная на причину синдрома сухого глаза — циклоспорин А (0,05% или 0,1%) или такролимус для увеличения собственной слезопродукции и купирования воспаления;
- гигиена век — теплые компрессы, массаж век, очищение краев век;
- защита от УФ-излучения — ношение солнцезащитных очков.
Блефаропластика (кантопластика). Коррекция эктропиона — ключевое вмешательство. Цель — восстановление анатомического положения века и полноценного смыкания глазной щели. Важно отметить, что операция часто носит паллиативный характер, и эктропион может рецидивировать из-за прогрессирования кожного заболевания.1
Хирургические операции при офтальмологических поражениях ихтиоза:1
- тарзорафия (операция по уменьшению или полному закрытию глазной щели). Может быть временной мерой для защиты роговицы;
- пересадка роговицы. Показана при бельмах, угрожающих зрению. Сопряжена с высоким риском отторжения из-за хронического воспаления и васкуляризации;
- операции по поводу катаракты, кератоконуса. Проводятся по общим показаниям, но требуют тщательной предоперационной подготовки поверхности глаза и агрессивной послеоперационной терапии.
Литература
1. Гималиева Г.Г. Офтальмологические проявления ихтиоза: диагностика и тактика ведения пациентов. https://telegra.ph/Oftalmologicheskie-proyavleniya-ihtioza-diagnostika-i-taktika-vedeniya-pacientov-10-02?ysclid=mhuhljzebv729428295.
Клинический случай
Пациент М., 2000 г.р., диагноз: «синдром Нетертона».
Офтальмопатология с рождения: астигматизм, амблиопия, нистагм, хронический блефароконъюнктивит, катаракта.
Год назад выполнена двусторонняя факоэмульсификация с имплантацией ИОЛ (замена хрусталиков обоих глаз). В послеоперационном периоде отмечается прогрессирование симптомов синдрома сухого глаза, обострение блефарита с явлениями поражения век (трещины, сухость, слезотечение, зуд). Из лечения пациент использовал ретинола пальмитат (глазная мазь), гель декспантенол, капли для глаз. В настоящее время использует крем декспантенол, эмоленты с жирной основой, без улучшения.
Локальный статус (веки): кожа век гиперпигментирована, с явлениями лихенификации, множественными трещинами и участками экскориаций. Выраженная сухость, признаки хронического блефарита.
Проблема: неэффективность стандартной терапии (кератопротекторы, эмоленты) в течение года. Признаки хронического воспаления и нарушения барьерной функции кожи век. Признаки хронического блефарита.
Тактика и рекомендации:
- установка обтураторов слезных точек (для сохранения слезной пленки);
- инстилляции препаратов искусственной слезы высокой вязкости, аутосыворотки;
- топическая антибиотикотерапия (тетрациклиновая мазь) на края век;
- при отсутствии эффекта — рассмотреть короткие курсы топических ГКС или цитостатиков (циклоспорин, такролимус);
- возможно использование лечебных контактных линз с кератопротектором.
Не забываем, что даже после успешной офтальмохирургии (катаракта) у пациентов с синдромом Нетертона требуется пожизненный контроль за состоянием глазной поверхности и век, адаптация терапии с учетом хронического воспаления.
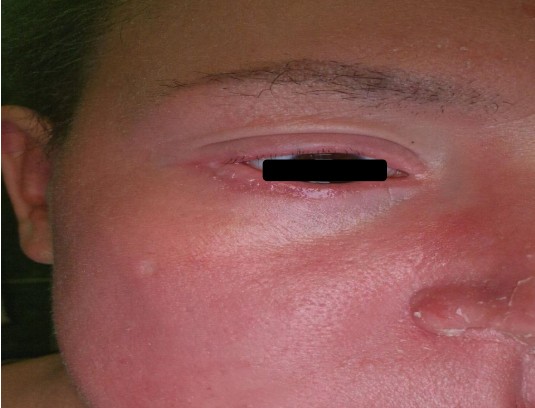
Из архива Гималиевой Г.Г.
Случаи из практики
Клинический случай 2
Пациент Р., 2010 г.р., диагноз: ламеллярный ихтиоз, двусторонний эктропион верхних и нижних век, блефароконъюнктивит, лагофтальм, синдром сухого глаза III степени.
При биомикроскопии — несмыкание век, двусторонний эктропион с гиперемией и отеком конъюнктивы, отсутствие слезного мениска, признаки эпителиопатии роговицы.
Выраженный эктропион и лагофтальм приводят к тяжелой ксерозной эпителиопатии, высокому риску язвы роговицы и потере зрения.
Необходим поэтапный план лечения.
- Хирургическая коррекция: блефаропластика с устранением эктропиона, блефарорафия (для уменьшения глазной щели), пластика конъюнктивы.
- Вспомогательные процедуры: установка обтураторов слезных точек для пролонгации времени пребывания слезной пленки.
- Биологическое покрытие: трансплантация амниотической мембраны для стимуляции эпителизации роговицы и подавления воспаления.
Данный случай демонстрирует этапный подход: сначала хирургическая коррекция век, затем длительная местная противовоспалительная и кератопротективная терапия. Тяжелые анатомические дефекты при ихтиозе требуют радикальных мер для сохранения зрения.
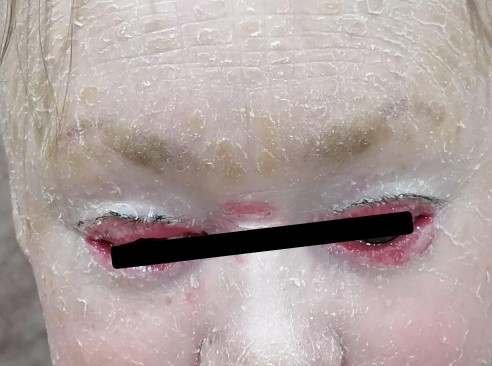
Эктропион (выворот век)
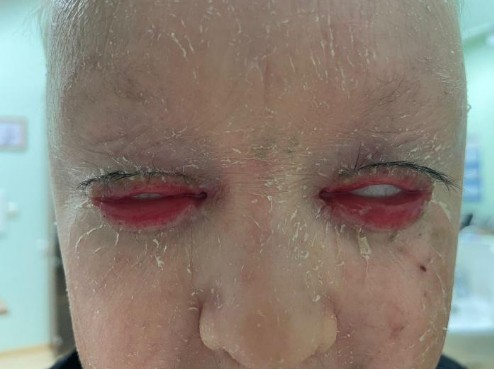
Лагофтальм (неполное смыкание век)
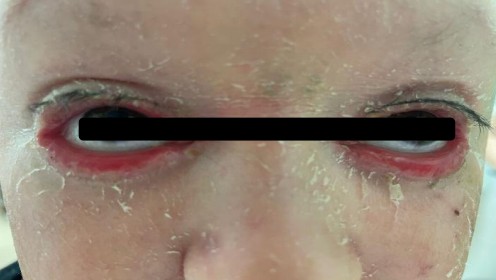
Блефарит (хроническое воспаление краев век)
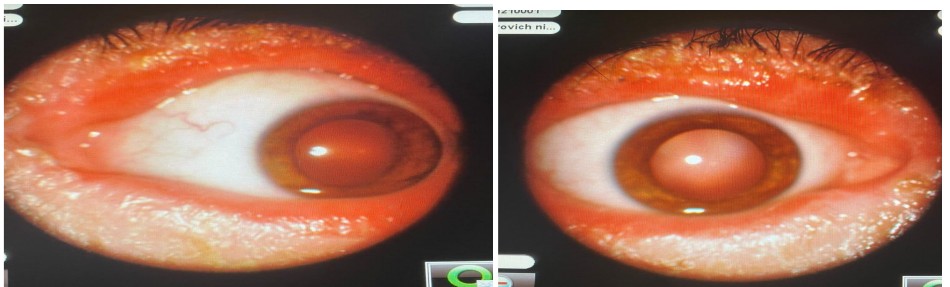
Биомикроскопия глаза — метод обследования
Клинический случай 3
Пациент, 2025 г.р. Диагноз: врожденный неуточненный ихтиоз, эктропион верхнего и нижнего века правого глаза.
Согласно тактике ведения в соответствии с международными рекомендациями:
- местная терапия: интенсивное увлажнение глазной поверхности препаратами искусственной слезы и мазями;
- антибактериальная профилактика при признаках вторичной инфекции;
- системная терапия: назначение ацитретина в дозе 0,5 мг/кг/сут. с трех суток жизни под контролем врача.
Результат. На фотодокументации видна положительная динамика: полное устранение эктропиона, восстановление анатомии век, чистая и влажная глазная поверхность.
Раннее назначение системных ретиноидов в неонатальном периоде в сочетании с местной офтальмологической поддержкой позволяет добиться регресса эктропиона и избежать хирургического вмешательства у младенцев. Это подтверждает важность как можно более раннего начала патогенетической терапии.
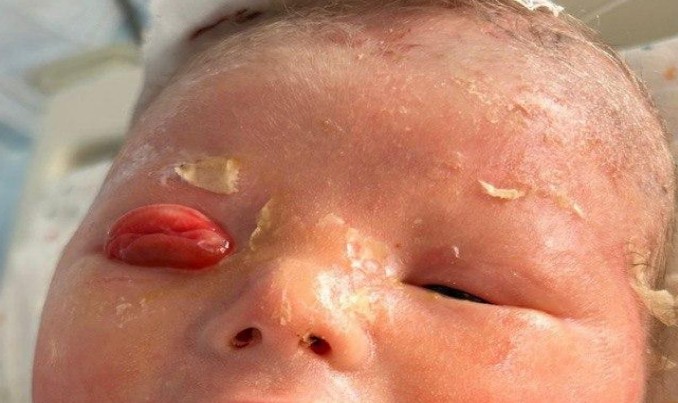
До лечения.
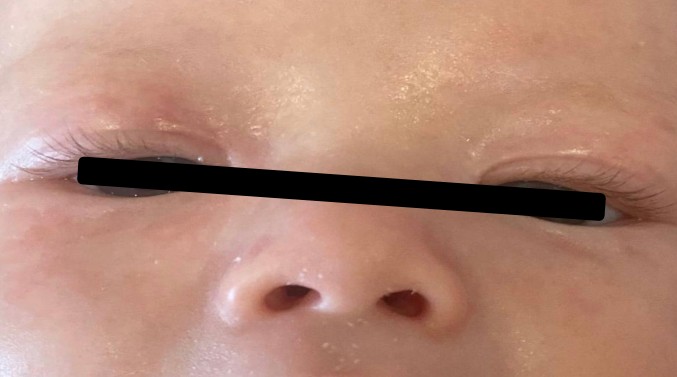
После лечения
Представленные клинические случаи иллюстрируют широкий спектр офтальмологических осложнений при различных формах ихтиоза — от синдромальных вариантов (Нетертон) до классического ламеллярного ихтиоза и тяжелых неонатальных форм. Успех ведения таких пациентов возможен только при интеграции усилий дерматолога и офтальмолога.
Ключевые элементы терапии: агрессивное увлажнение глазной поверхности, противовоспалительная терапия, своевременная хирургическая коррекция век и раннее назначение системных ретиноидов в неонатальной практике. Данные подходы позволяют не только сохранить зрение, но и значительно улучшить качество жизни пациентов с ихтиозом.
Из архива Гималиевой Г.Г.

