Дмитрий Романов: капиллярная мальформация — не только косметический дефект

— Насколько распространены капиллярные мальформации у детей? Часто ли педиатрам приходится сталкиваться с ними на практике?
— Порок развития дермы встречается в среднем один раз на 1 тыс. новорожденных. В зависимости от локализации, типа и формы капиллярной мальформации нужно выбирать подход к лечению.
— Как они проявляются и чем отличаются от младенческой гемангиомы?
— Капиллярная мальформация — это генетический порок развития сосудов, то есть уже при рождении ребенок имеет сосудистые проявления на коже. Гемангиомы, как правило, появляются на первой неделе жизни. Очень редко дети рождаются с какими-то сосудистыми проявлениями на кожных покровах, которые в последующем развиваются в гемангиомы.
Капиллярные мальформации в течение жизни могут видоизменяться по цвету, толщине, но они не проходят. В отличие от них младенческая гемангиома — опухолевидный процесс, доброкачественная сосудистая опухоль, которая активно развивается, разрастается, но может и регрессировать. Это основные клинические признаки этих патологий.
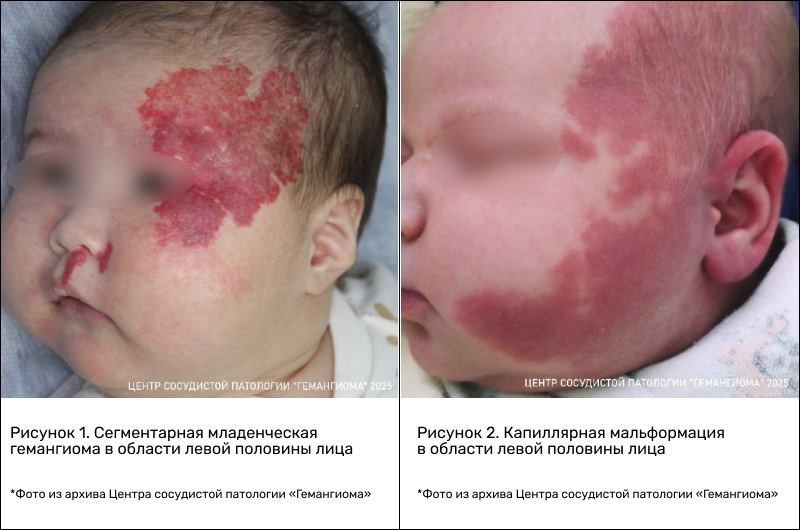
— Капиллярная мальформация — это лишь косметический дефект или она может иметь медицинские последствия? В каких случаях необходимо начинать лечение?
— Даже если мы говорим о косметическом дефекте, то за ним часто стоят серьезные социально-адаптивные и психологические проблемы. Изменение цвета кожных покровов, особенно на лице, крайне негативно влияет на жизнь человека, способствует формированию у него серьезных комплексов и токсичного отношения к нему в социуме.
Помимо косметических и социально-адаптивных проблем есть еще медицинские изменения: пятно на коже подчас является лишь верхушкой айсберга. К примеру, при наличии обширных капиллярных пороков в области лица необходимо исключать патологию сосудов головного мозга. То есть такое же «винное пятно» может находиться на оболочках головного мозга, это уже речь о синдроме Стерджа—Вебера, сопровождающемся серьезными судорогами.
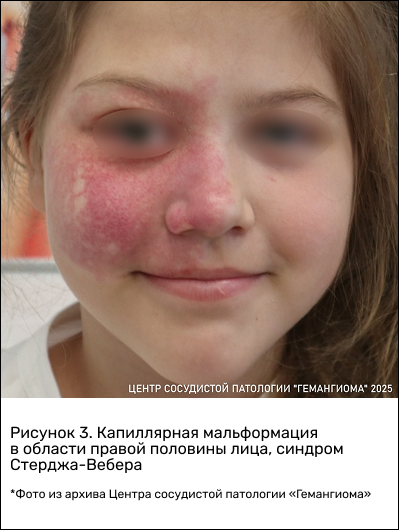
Возможно поражение глазного яблока, развитие глаукомы и потеря зрения со стороны глаза, где находится капиллярное пятно.
Не все врачи осведомлены об опасных последствиях капиллярной мальформации в области лица, поэтому появление, например, серьезного судорожного синдрома у пациента может ставить неспециалиста в тупик.
Капиллярная мальформация в области конечностей также далеко не безобидна. Она может быть проявлением таких синдромов как Клиппель—Треноне или Паркса, при которых наблюдается нарушение трофики ног (чаще) и рук. Эти изменения в некоторых случаях способствуют утолщению или, наоборот, уменьшению размеров конечности. Причиной возникновения диспропорций и изменения развития конечности являются патологические сосудистые шунты, по которым происходит прямое сбрасывание артериальной крови в венозное русло. Патологическое шунтирование — это уже кардиологический фактор риска, впоследствии он может привести к формированию сердечной недостаточности.
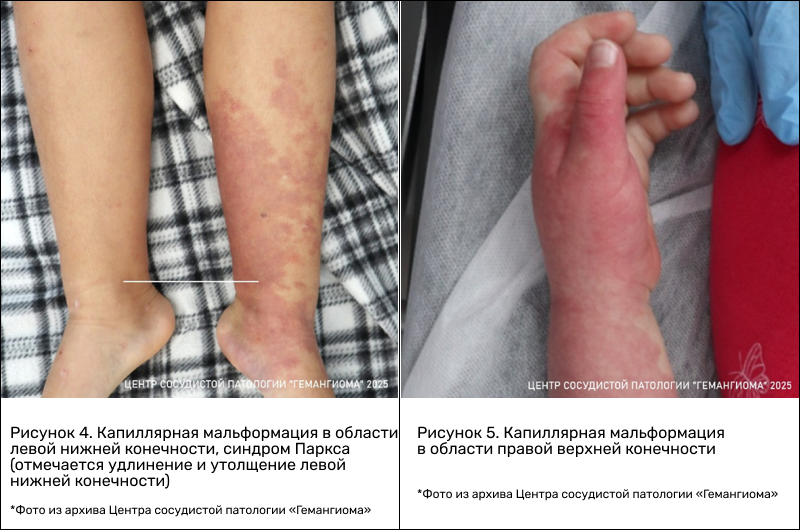
«Винные пятна» в области позвоночника — тоже определенный знак для врача. Возможно поражение спинного мозга, пороки развития позвоночника и сосудов спинного мозга — синдром Коба.
— Какие зоны локализации капиллярной мальформации считаются наиболее сложными в лечении и требуют особого внимания педиатра при осмотре?
— Требуется дополнительное обследование пациента, подключение специалистов различных профилей (сосудистых хирургов, неврологов, офтальмологов, гинекологов, урологов и др.), если мальформации обширные; если они поражают несколько анатомических зон, особенно значимых; если они имеют определенную тенденцию к изменению цвета, толщины; если есть венозные компоненты.
— К каким специалистам следует направлять такого пациента?
— Выявляет этот сосудистый порок у ребенка педиатр. Далее он направляет пациента к детскому сосудистому хирургу. Хотя формально такой профессии нет, есть врачи, которые специализируются в этих вопросах, профильно участвуют в лечении пациентов с мальформациями. Есть и специализированные центры, отделения, где эти пациенты получают квалифицированные консультации, необходимую медицинскую помощь. И это однозначно не флебологи — они занимаются взрослыми пациентами не с капиллярными, а с венозными проблемами.
— На чем основывается диагностика капиллярной мальформации? Какие методы исследования применяются — достаточно клинического осмотра или нужны визуализирующие технологии?
— В первую очередь это клинический осмотр. Уже на этом этапе определяется, это капиллярная мальформация или гемангиома. Если устанавливается диагноз капиллярная мальформация, далее следует дифференцировать: это, собственно, капиллярная мальформация либо клиническое проявление какого-то синдрома. При наличии определенных деформаций, изменений со стороны мягких тканей врач прибегает к УЗИ. Но «золотой стандарт» для оценки сосудистых изменений мягких тканей — МРТ-исследование. Оно позволяет без применения контрастных веществ, без лучевой нагрузки и с хорошим ответом увидеть, что происходит с мягкими тканями, есть ли лимфатические, венозные изменения.
При подозрении на наличие артериовенозного шунта либо артериовенозной фистулы, то есть в ситуациях, когда капиллярная мальформация — верхушка айсберга многих глубинных проблем, необходима компьютерная томография с контрастированием, чтобы четко дифференцировать артерии от вен и на основании полученных данных строить тактику лечения.
— Насколько эффективна и безопасна лазерная терапия при лечении капиллярных мальформаций у детей? С какого возраста ее можно применять?
— Лазерное лечение начали применять не так давно: первым сосудистым лазерам всего около 30 лет, а в нашей стране их активное использование началось около 15 лет назад. До этого лазеры, которые считались сосудистыми, были агрессивны (явное разрушение сосудов приводило к формированию рубцов на месте мальформации). Современные аппараты лишены этих недостатков: при капиллярной мальформации они разрушают только патологические сосуды, а кожный покров не повреждается. Нам сегодня удается поэтапно корректировать эту сосудистую патологию.
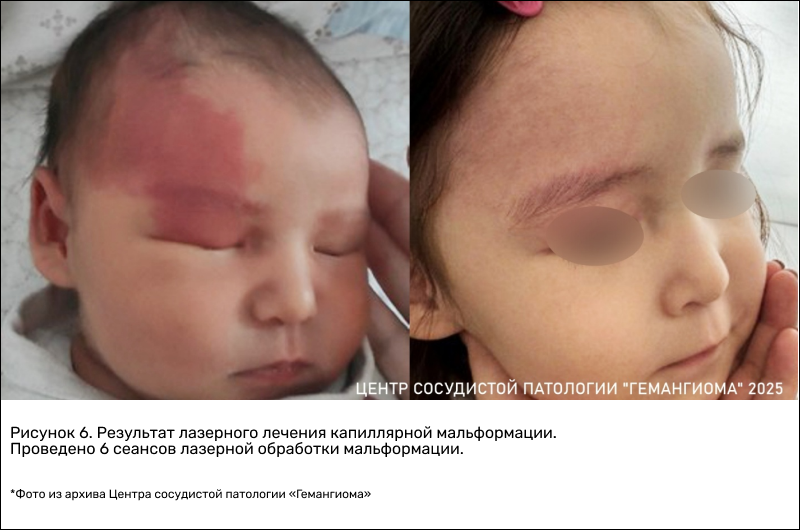
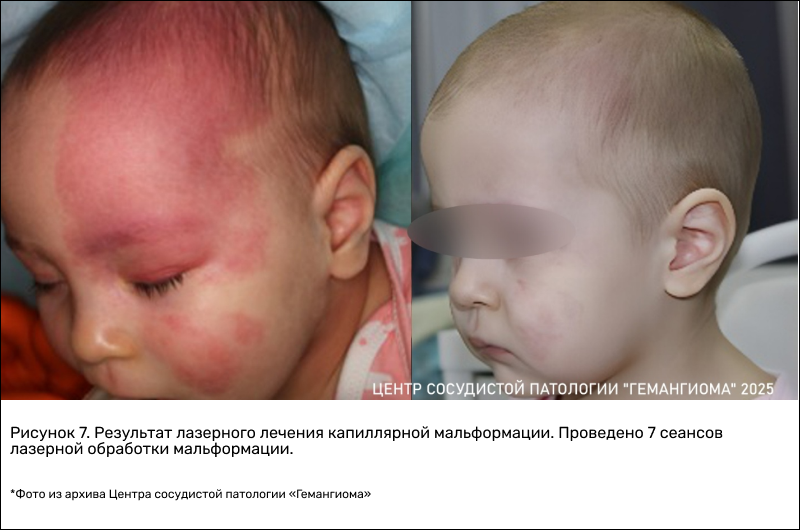
Но процесс достаточно длительный, лазерная коррекция требует в среднем 6–8 сеансов с интервалом между процедурами минимум 1 месяц. Если лечение проводится под наркозом, сеансы проводятся раз в 3–4 месяца. Длительность лечения объясняется физиологическими процессами — должно пройти восстановление (процесс восстановления эпидермиса занимает около 30–40 дней). Для достижения результатов требуется 2,5–3 года. При этом надо понимать, что речь идет в большей степени не о лечении, а о коррекции, потому что в основе любой капиллярной мальформации лежат сложные процессы, и мы можем их видоизменять, но не излечивать в полной мере. Мы в состоянии достичь значительного осветления «винных пятен», но полностью избавить от этого сосудистого порока даже самый современный лазер не может.
По вопросу о возрасте пациента для начала проведения лазерной коррекции мнения зарубежных и наших специалистов различаются. В Америке проводились пилотные исследования, показавшие, что начинать эти процедуры можно чуть ли не с месяца. Но точных и хорошо аргументированных данных на этот счет нет.
На наш взгляд, лазерную коррекцию под седацией оптимально начинать после шести месяцев, в редких случаях — с трех. Если у ребенка есть дополнительные кожные воспалительные проявления (диатез, дерматиты), лазерное лечение не проводится, поскольку возможно повреждение кожи. Оно откладывается до полного восстановления кожи.
— Какую роль играет педиатр в наблюдении и маршрутизации ребенка с капиллярной мальформацией?
— Педиатр — первый человек, который знает и ведет ребенка. Он должен маршрутизировать его в те центры, клиники, которые занимаются непосредственно лечением сосудистой патологии и у которых есть необходимое оборудование. Именно он должен ответственно контролировать эффективность лечения. При отсутствии положительных результатов (а они должны быть после каждого сеанса) педиатр должен рекомендовать родителям пациента другие клиники, с другим оборудованием и иными подходами.
Привлечение для консультаций специалистов, особенно в сложных случаях, также ответственность педиатра. Он должен быть компетентен в вопросах сосудистых патологий у детей и в вопросах их проявлений не только на поверхности кожи, но и глубинных пороков, которые не укладываются в общее представление о капиллярной мальформации.
Чем раньше ставится диагноз и выбирается правильный путь лечения, тем быстрее врач сможет пациенту помочь. Капиллярные мальформации, которые сопровождаются синдромами, на начальных этапах протекают скрыто, без болевой симптоматики. Но постепенно состояние ухудшается, появляются функциональные нарушения, возникают боли, которые плохо купируются.
Таким образом, ранняя диагностика и правильная маршрутизация детей с капиллярными мальформациями могут значительно улучшить состояние пациентов и предотвратить развитие серьезных осложнений. Важно, чтобы педиатры были внимательны к изменениям и своевременно направляли детей на обследование, обеспечивая комплексный подход к лечению сосудистых пороков.


Нет комментариев
Комментариев: 0