Дайджест интересных клинических случаев февраля
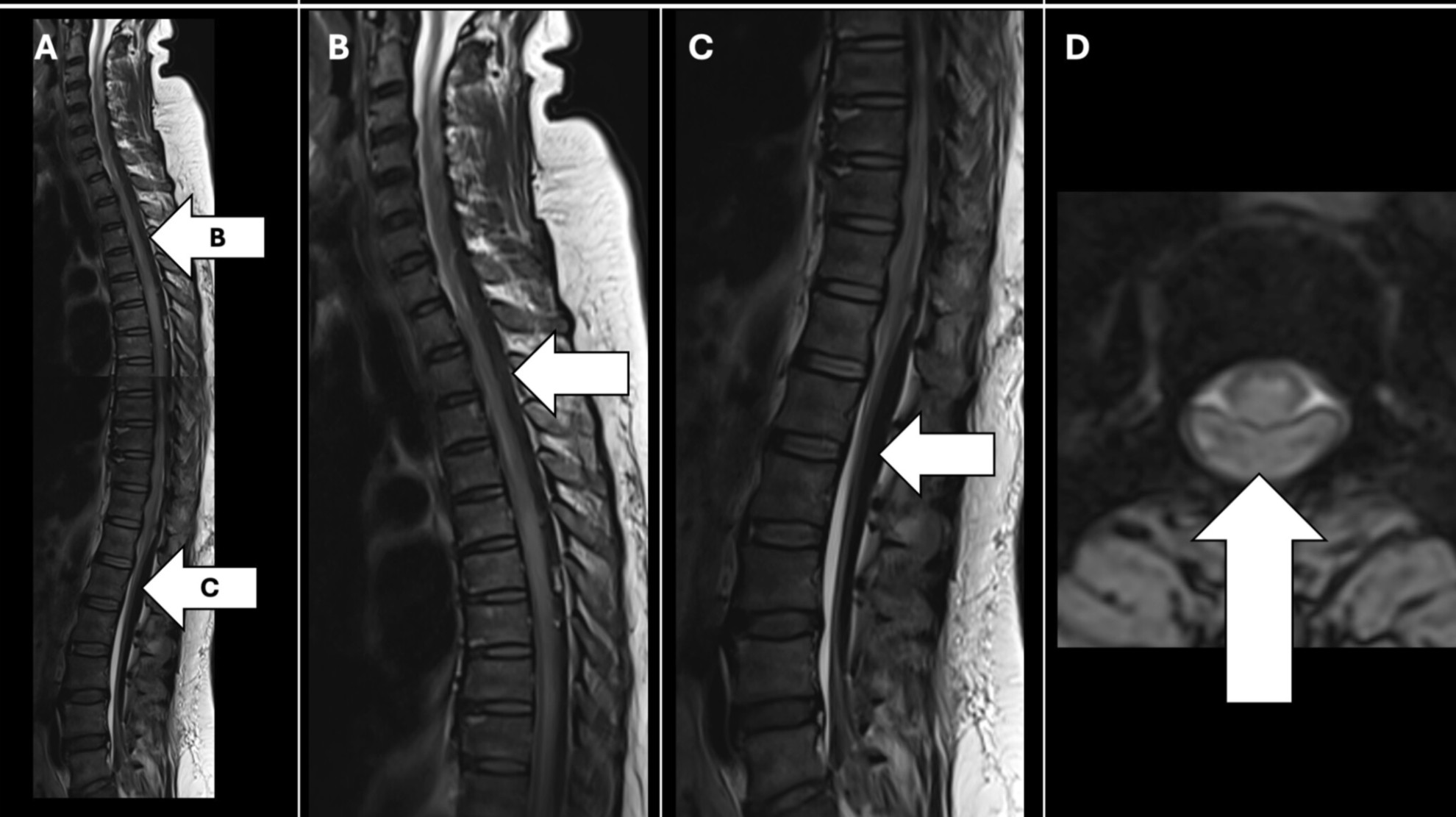
Кровоизлияние одновременно в головной и спинной мозг после тромболитической терапии
Пациентка в возрасте 55 лет была госпитализирована с острым инфарктом миокарда с элевацией ST. Ей провели стандартную антитромботическую терапию и ввели тенектеплазу. Через два часа после успешного тромболизиса у женщины развился парапарез нижних конечностей и нарушения чувствительности на уровне грудного отдела позвоночника. КТ-ангиография исключила расслоение аорты.
Из-за головной боли пациентке выполнили МРТ. Исследование показало массивное кровоизлияние в спинной мозг, протянувшееся от С4 до С1 и вызвавшее компрессию спинного мозга. КТ головы показала кровоизлияние в левую лобную долю головного мозга. Оно не сопровождалось выраженными очаговыми неврологическими симптомами. Ранее не сообщалось о случаях одновременного внутричерепного и спинномозгового кровоизлияния после внутривенного введения тенектеплазы.
Антитромботические препараты были отменены, но через восемь дней женщина скончалась в результате кардиогенного шока, развившегося на фоне инфаркта миокарда и осложнений со стороны центральной нервной системы. У пациентки не было обнаружено артериовенозных мальформаций, каверном или нарушений свертываемости крови, которые могли бы предрасполагать к кровоизлиянию.
Авторы подчеркнули, что, хотя тенектеплаза безопаснее многих других тромболитиков, она может вызывать тяжелые геморрагические осложнения как внутри черепа, так и в спинном мозге. Требуется тщательное наблюдение за пациентами после тромболитической терапии, так как подобные редкие осложнения могут быть фатальными.
Метастатическое поражение области глаза при раке молочной железы
Онкологи из Китая представили три случая метастатического поражения тканей глаза у пациенток со злокачественными опухолями молочной железы. У всех женщин не было тяжелых сопутствующих заболеваний, или семейной истории рака, или метастазов в область глаза.
Первой пациенткой была 71-летняя женщина. В 2014 году у нее обнаружили инвазивную протоковую карциному левой молочной железы. После удаления органа она получала химиотерапию сначала эпирубицином-циклофосфамидом, затем доцетакселом. В 2016 году ее перевели на капецитабин после обнаружения метастазов в костях и печени.
В 2018 году у пациентки резко ухудшилось зрение, появились двоение в глазах и отек левого глаза. КТ глаза подтвердила метастазирование опухоли в левую орбиту. После четырех циклов терапии nab-паклитакселом симптомы смягчились, но женщина скончалась три месяца спустя из-за системных осложнений терапии, включая анемию, гипопротеинемию, инфекцию и болевого синдрома. Этот случай подчеркивает, что не следует объяснять нарушения зрения у таких пациенток лишь нейротоксичностью химиотерапии. При нарушениях зрения нужно учитывать возможность наличия метастазов в глазнице, отметили авторы.
Во втором случае пациентка в возрасте 41 года обратилась к врачам в 2019 году с жалобами на нечеткое и искаженное зрение в левом глазу. ПЭТ-КТ выявила РМЖ с метастазами в лимфоузлы, кости и в хориоидею (сосуды между склерой и сетчаткой) левого глаза. Пациентка получала доцетаксел с золедроновой кислотой. Последующее лечение летрозолом в сочетании с подавлением функции яичников привело к уменьшению хориоидального поражения и смягчению дискомфорта в глазу. В апреле 2020 года в левом глазу появился новый орбитальный метастаз, и пациентка отказалась от дальнейшего лечения, после чего скончалась. Метастазы в глазницу могут быть начальным проявлением рака молочной железы и требуют внимания врачей, подчеркнули авторы.
Третьей пациенткой была 46-летняя женщина. В сентябре 2018 года ей диагностировали РМЖ с правой стороны с поражением подмышечных лимфатических узлов и метастазами в кости. Она получала следующее лечение:
- четыре цикла доцетаксела плюс капецитабин, после чего последовала поддерживающая терапия капецитабином в течение первого года;
- летрозол + OFS в сочетании с капецитабином;
- флувастатин + эверолимус, эрибулин, трастузумаб дерукстекан (T-Dxd) и nab-паклитаксел были назначены в феврале 2022 года из-за выявления двусторонних метастазов в легких и печени.
Потеря зрения произошла в 2023 году, тогда же были обнаружены метастазы в области глаза и в головном мозге. Сацитузумаб говитекан стабилизировал метастазы в глазу, но симптомы со стороны центральной нервной системы прогрессировали. Быстрый рост опухоли в ограниченном внутриглазном пространстве привел к ранней потере зрения, что потребовало незамедлительного вмешательства, что подчеркивает важность ранней диагностики. Пациенткам с РМЖ не рекомендуется пренебрегать офтальмологическими осмотрами. При своевременной коррекции лечения возможно эффективно контролировать симптомы со стороны зрения.
Стандартизированный протокол для лечения рака молочной железы с метастазами в область глаза не разработан, что подчеркивает необходимость междисциплинарного сотрудничества.
Эндометриоз пупка после диагностической лапароскопии
Нерожавшая 43-летняя женщина с бесплодием в анамнезе обратилась с жалобами на циклические кровотечения из пупка, продолжавшиеся в течение восьми месяцев. Они начинались во второй день менструации, прекращаясь к последнему дню.
Кровотечения сопровождались отеком пупка и коликообразными болями в левой нижней части живота. Симптомы появились после диагностической лапароскопии. Пациентка отрицала курение, использование оральных контрацептивов, предыдущие аборты и наличие в семейном анамнезе онкологических заболеваний или нарушений свертываемости крови.
Биопсия подтвердила узел Виллара. Это состояние составляет от 0,5 до 1% всех случаев внетазового эндометриоза. После терапии антагонистом ГнРГ, миомэктомии, иссечения пупочного очага и герниопластика пациентка восстановилась и была направлена обратно к гинекологу для лечения бесплодия.
Дифференциальная диагностика узла Виллара включает гранулему, сальную кисту, келоид, пупочную грыжу, аномалии мочевого протока и злокачественные новообразования.
Гидродиссекция с УЗ-контролем для лечения синдрома грудного выхода
Синдром грудного выхода (TOS) включает группу расстройств, вызванных компрессией нервов плечевого сплетения и подключичных сосудов. Эти состояния часто ошибочно связывают с патологиями шейного отдела позвоночника. Чаще всего симптомы включают неспецифическую боль в верхних конечностях и их парестезию.
Работающая в офисе 36-летняя женщина обратилась с жалобами на боль в шее и плече с правой стороны. Симптомы возникли за две недели до обращения, предшествующей травмы не было. Боль была простреливающей и иррадиировала вдоль медиального края правой лопатки до локтевой стороны кисти. Симптомы усиливались во время ходьбы и были наиболее выражены по утрам.
При осмотре явной двигательной слабости не наблюдалось, чувствительность в покое была сохранена. Провокационные маневры, включая тест Адсона, приводили к воспроизведению симптомов. Клиническая картина позволила исключить корешковый синдром и локтевую нейропатию.
Рентгенография шейного отдела позвоночника показала наличие пары шейных ребер. Пациентке провели динамическое ультразвуковое исследование верхней части тела. Воспроизведение симптомов при выполнении маневров под контролем УЗИ убедительно подтвердили синдром грудного выхода.
Поскольку частые очные визиты были невозможны, для пациентки составили программу упражнений. Также она дважды в неделю посещала физиотерапию. Гидродиссекция для устранения спаек и уменьшения компрессии нервов с ультразвуковым контролем привела к немедленному и стойкому облегчению симптомов.
Первый описанный случай острой кишечной непроходимости из-за метастазирования комбинированного мелкоклеточного рака легкого
Пациент, 75-летний мужчина, был госпитализирован с жалобами на вздутие живота, боли и отсутствие газообразования и дефекации в течение шести дней. Первоначально боли в животе были периодическими и переносимыми, но постепенно усилились, превратившись в постоянную тупую боль с приступообразными обострениями.
В мае 2021 года у мужчины был обнаружен мелкоклеточный рак легкого. Получал химиотерапию. Конкретная схема неизвестна, родственники пациента сообщили, что при последующих обследованиях наблюдалось уменьшение опухоли. Более 8 месяцев назад из-за острой боли в животе была проведена лапароскопическая операция. Она не выявила метастатических очагов.
Была подтверждена непроходимость кишечника, по поводу нее выполнена хирургическая операция и гистологическое исследование. Оно показало метастатическую аденокарциному толстой кишки и мелкоклеточный рак лимфатических узлов, подтвержденный как двухкомпонентная метастатическая мелкоклеточная карцинома легких. В послеоперационном периоде у пациента быстро развился септический шок и полиорганная недостаточность, что в итоге привело к смерти через 14 дней после выписки.
Комбинированный мелкоклеточный рак легкого (КМРЛ) — редкая и агрессивная форма рака, при которой мелкоклеточный компонент сочетается с компонентами немелкоклеточного рака — аденокарциномой или плоскоклеточным раком.
Результаты имеют важное клиническое значение. Во-первых, для гистопатологической оценки следует собирать биоптат в нескольких участках. Во-вторых, важно раннее начало системной терапии, включая:
- генетическое тестирование для поиска подбора таргетных препаратов при наличии немелкоклеточных компонентов НМРЛ;
- использование ингибиторов контрольных точек иммунитета в сочетании с химиотерапией для уничтожения плоскоклеточных компонентов опухоли.
Открытие предполагает, что различные клеточные компоненты комбинированного рака могут обладать независимым метастатическим потенциалом.















Нет комментариев
Комментариев: 0