Послеродовое кровотечение – это кровопотеря, возникшая в результате естественных родов или после оперативного родоразрешения путем операции кесарева сечения, превышающая или равная 500 мл при естественных родах и 1000 мл и более при оперативном родоразрешении, или любой клинически значимый объем кровопотери (приводящий к гемодинамической нестабильности), возникающий на протяжении 42 дней после рождения плода.
Наиболее частыми причинами послеродового кровотечения являются нарушение сократительной способности матки (90%) и травмы родовых путей (7%). В 3% послеродовые кровотечения связаны с наличием остатков плацентарной ткани или нарушениями в системе гемостаза [2]. По времени возникновения различают ранние (первичные) и поздние (вторичные) послеродовые кровотечения. Ранним или первичным, считается послеродовое кровотечение, возникшее в течение 24 часов после родов, позже этого срока (на протяжении 42 дней (6 недель) после рождения плода) оно классифицируется как позднее или вторичное [3–5].1
Основные этиологические факторы послеродовых кровотечений в зависимости от срока его возникновения:
-
Раннее послеродовое кровотечение:
T (tonus) нарушение сокращения матки (атония) – многоплодная беременность, многоводие, вес плода 4000,0 и более грамм, длительное применение токолитической терапии, родовозбуждение или родостимуляция окситоцином, общая анестезия, хориоамнионит, миома матки больших размеров, интенсивные тракции за пуповину, прикрепление плаценты в дне матки, выворот матки;
T (tissue) ткань (плацента) – предлежание, плотное прикрепление или врастание плаценты, неполное удаление частей последа в родах, добавочная доля плаценты, операции на матке в анамнезе;
T (trauma) травма – оперативные влагалищные роды, стремительные роды, эпизиотомия, разрывы шейки матки, влагалища, промежности разрыв матки;
T (thrombin) нарушения свёртывания крови – тромбоцитопения, диссеминированное внутрисосудистое свертывание (ДВС), HELLP-синдром, эмболия околоплодными водами, кровоизлияния, петехиальная сыпь, гибель плода, преждевременная отслойка нормально расположенной плаценты, лихорадка, сепсис, врожденные дефекты гемостаза (гемофилия, дефицит фактора фон Виллебранда и др.), тяжелая инфекция, избыточная инфузия кристаллоидов и препаратов гидроксиэтилированного крахмала (АТХ: Растворы, влияющие на водно-электролитный баланс), введение антикоагулянтов (АТХ: антитромботические средства) с терапевтической целью, гипотермия [6–8].2,3
-
Позднее послеродовое кровотечение:
остатки плацентарной ткани;
субинволюция матки;
послеродовая инфекция;
наследственные дефекты гемостаза.
Стратификация риска послеродовых кровотечений:
Низкий риск – одноплодная беременность, менее 4 родов в анамнезе, отсутствие оперативных вмешательств на матке, отсутствие послеродовых кровотечений в анамнезе.
Средний риск – многоплодная беременность, ≥4 родов в анамнезе, кесарево сечение или другое оперативное вмешательство на матке в анамнезе, миома матки больших размеров, хорионамнионит, родовозбуждение или родостимуляция окситоцином**.
Высокий риск – предлежание, плотное прикрепление или врастание плаценты, гематокрит <30, кровопотеря при госпитализации, установленный дефект системы свертывания крови, послеродовое кровотечение в анамнезе.
1 Клинические рекомендации (протокол лечения) «Профилактика, алгоритм ведения, анестезия и интенсивная терапия при послеродовых кровотечениях» [письмо Минздрава РФ от 26 марта 2019 г. №15-4/и/2-2535]
2 Клинические рекомендации (протокол лечения) «Профилактика, алгоритм ведения, анестезия и интенсивная терапия
при послеродовых кровотечениях» [письмо Минздрава РФ от 26 марта 2019 г. №15-4/и/2-2535]
3 Peripartum Haemorrhage, Diagnosis and Therapy. Guideline of the DGGG, OEGGG and SGGG (S2k Level, AWMF Registry No. 015/063, March 2016). Geburtshilfe Frauenheilkd. 2018 Apr; 78(4):382-399
Послеродовое кровотечение является основной причиной материнской заболеваемости и смертности во всем мире и затрагивает до 10% всех родов [3,9]. В странах Африки и Азии на него приходится порядка 30% материнских смертей [4]. В США послеродовые кровотечения составляют 4,6% всех случаев материнской смертности [10]. Регион и метод измерения кровопотери влияют на оценку распространенности послеродовых кровотечений [5]. При объективной оценке распространенность послеродовых кровотечений составляет порядка 10,6%, при оценке субъективными методами – до 7,2%, при неопределенной оценке – до 5,4%. [3,11,12]. Существенно важно, что визуальная оценка кровопотери во время родов в некоторых случаях может приводить к занижению объема кровотечения на 30-50% [13]. Большинство случаев смерти в результате послеродовых кровотечений происходит в течение первых 24 часов после родов и составляет примерно 2-5% [5,14].4,5
Основными осложнениями массивной кровопотери являются острый респираторный дистресс-синдром (ОРДС) взрослых, гиповолемический шок, ДВС-синдром, острое повреждение почек, потеря фертильности и некроз гипофиза (синдром Шихана).6
4 WHO handbook for guideline development. Geneva, World Health Organization, 2012.
5 WHO recommendations for the prevention and treatment of postpartum hemorrhage Switzerland, March 2012.
6 ACOG. Postpartum hemorrhage. Clinical guidance practice bulletin10. 2017
Класс ХV: Беременность, роды и послеродовый период; Блок (060-075) Осложнения родов и родоразрешения:
O72 Послеродовое кровотечение:
О72.0 Кровотечение в третьем периоде родов;
О72.1 Другие кровотечения в раннем послеродовом периоде;
О72.2 Позднее или вторичное послеродовое кровотечение;
О72.3 Послеродовые нарушения коагуляции (послеродовая афибриногенемия, послеродовой фибринолизис);
О67 Роды и родоразрешение, осложнившиеся кровотечением во время родов, не классифицированных в других рубриках:
O67.0 Кровотечение во время родов с нарушением свертываемости крови
O67.8 Другие кровотечения во время родов
O67.9 Кровотечение во время родов неуточненное
Классификация послеродовых кровотечений:
раннее послеродовое кровотечение – кровотечение, возникшее в течение 24 часов после родов;
позднее послеродовое кровотечение – кровотечение, возникшее позже 24 часов после родов в течение 6 недель послеродового периода7.
7 World Health Organization. WHO recommendations on prevention and treatment of postpartum haemorrhage and the WOMAN Trial December 19, 2019.
Клиническими признаками послеродового кровотечения являются [12,15–17]:
выделение крови или сгустков крови из влагалища;
нарушение общего состояния (слабость, головокружение, обморочное состояние, сонливость, тошнота, ощущение сердцебиения мелькание «мушек» перед глазами, помутнение зрения и др.);
бледность кожных покровов и слизистых оболочек;
боли в области матки, нижних отделов живота, в проекции придатков или диффузные боли в животе, иррадиация болей в прямую кишку, подключичную область, распирающие боли во влагалище и промежности.
В дополнение, основными клиническими проявлениями послеродовых кровотечений в зависимости от причины являются [16,18]:
T (tonus) – при пальпации дно матки расположено выше пупка, матка по консистенции мягкая, не сокращается.
T (tissue) – при осмотре родившейся плаценты выявляется нарушение её целостности или недостаток её частей; при нарушении процесса отделения плаценты и выделения последа – нет признаков выделения последа.
T (trauma) – при осмотре родовых путей видны разрывы шейки матки, влагалища, промежности;
- при гематоме влагалища или промежности – боль или ощущение давления в промежности, прямой кишке, ягодицах. При осмотре – болезненная опухоль в области промежности;
- при разрыве матки – в анамнезе могут отмечаться операции на матке, может отмечаться болезненность в области послеродовой матки, матка плотная, без остатков плацентарной ткани при наличии послеродового кровотечения;
- выворот матки– твердое ярко-красное образование во влагалище или за пределами половой щели (с плацентой или без нее). Через переднюю брюшную стенку матка не прощупывается. Болевой шок, не соответствующий степени кровопотери, а также, брадикардия (стимуляция блуждающего нерва вследствие натяжения яичников и труб).
T (thrombin) – коагулопатия – удлинение времени свертывания крови в модификации метода Ли-Уайта >7 мин). Вытекающая из матки кровь не свертывается, сгустки рыхлые.
Диагноз послеродового кровотечения устанавливается на основании:
Жалоб и анамнеза;
Физикального обследования;
Результатов лабораторных и инструментальных исследований;
С целью оценки факторов риска послеродовых кровотечений на антенатальном этапе рекомендовано проводить подробный сбор акушерско-гинекологического анамнеза и жалоб [19–23].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2)
Комментарии: Сбор сведений следует проводить в течении всей беременности при каждом амбулаторном и стационарном обследовании. Стратификация риска способствует правильной маршрутизации пациентов в стационары II и III уровня, подготовке и профилактики кровопотери, что в комплексе снижает риск развития послеродовых кровотечений и связанных с ними осложнений.
В анамнезе отмечаются операции на матке (кесарево сечение, миомэктомия, реконструктивно-пластические операции и др.);
Изменения системы гемостаза, выражающиеся характером месячных, образованием спонтанных гематом, повышенной кровоточивостью тканей. Применение антикоагулянтов,
Боли в области матки, нижних отделов живота, в проекции придатков или диффузные боли в животе, иррадиация болей в прямую кишку, подключичную область, распирающие боли во влагалище и промежности;
Общая слабость и головокружение, сонливость, тошнота, ощущение сердцебиения мелькание «мушек» перед глазами, нечеткость зрения и иных признаков анемии;
8
В раннем послеродовом периоде рекомендовано оценить состояние родильницы, учитывая следующие показатели: измерение частоты сердцебиения, измерение артериального давления на периферических артериях, измерение частоты дыхания, уровень сознания, состояние кожных покровов, диурез, состояние матки (высота дна матки, тонус, болезненность), наличие и характер влагалищных выделений для решения вопроса о необходимости проведения дополнительных профилактических мероприятий и ранней диагностики послеродового кровотечения [17,24].9
Всем родильницам с послеродовым кровотечением рекомендовано установить локализацию кровотечения (из матки, шейки матки, влагалища, промежности) путем визуального осмотра наружных половых органов, осмотра шейки матки в зеркалах, ручного обследования матки послеродового [25,26].10,11
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
8 Рекомендации относятся ко всем родильницам, вне зависимости от метода родоразрешения
9 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
10 Surveillance report 2017 – Postnatal care up to 8 weeks after birth (2006) NICE guideline CG37
11 NICE. Intrapartum Care: Care of Healthy Women and their Babies during Childbirth. NICE. Clinical Guideline 190. London; 2014.
12
Всем родильницам при постановке диагноза послеродового кровотечения, при продолжающемся кровотечении, а также на 1-ые и 3-и сутки после родоразрешения рекомендован общий (клинический) анализ крови (исследование уровня общего гемоглобина, эритроцитов, тромбоцитов в крови и оценка гематокрита) для оценки объема кровопотери и контроля лечебных мероприятий [27–30].13
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: При массивном кровотечении кратность лабораторных исследований увеличивается.
При послеродовом кровотечении для диагностики коагулопатии, подбора и контроля лечебных мероприятий рекомендована коагулограмма (ориентировочное исследование системы гемостаза) для определения следующих показателей свертывания крови: определение протромбинового (тромбопластинового) времени в крови или плазме (ПТВ), международного нормализованного отношения (МНО), активированного частичного тромбопластинового времени (АЧТВ) и исследование уровня фибриногена в крови [31,32].14,15
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3)
Комментарии: Коагулопатия может развиваться быстро, поэтому при продолжающемся кровотечении, необходимо проводить повторные определения показателей свертывания крови (не реже 1 раза в 30 минут и при любом изменении клинической ситуации).16 Наиболее чувствительным параметром, отрицательно коррелирующим с объемом кровопотери, является уровень фибриногена. При коагулопатии уровень фибриногена снижается в первую очередь, даже если уровень других прокоагулянтных факторов находится в пределах нормы [31–33].
С целью ранней диагностики коагулопатии рекомендовано проведение «прикроватного теста» (модификация метода Ли-Уайта исследование времени свертывания нестабилизированной крови или рекальцификации плазмы неактивированное) [34].17
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: Методика проведения теста проста, экономична, позволяет заподозрить коагулопатию и, в случае необходимости, начать лечебные мероприятия.
Техника: Возьмите предварительно закрытую стеклянную пробирку в руку, чтобы обеспечить ее согревание до температуры тела, затем по игле наберите 1 мл венозной крови из интактной вены, желательно самотеком, без применения жгута. Первые капли крови следует выпустить на салфетку, исключив попадания тканевых факторов. Затем медленно наклоняйте пробирку в плотно зажатой руке каждую минуту и смотрите, образовался ли сгусток. Образование сгустка: кровь свернулась полностью и пробирку можно будет перевернуть вверх дном. Замедленное образования сгустка (более 7 минут) или образование мягкого рыхлого сгустка, который легко разрушается, дает основание заподозрить коагулопатию [34].
При послеродовом кровотечении, при наличии возможности, рекомендовано проведение вязкоэластических тестов (тромбоэластографии (ТЭГ) или ротационной тромбоэластометрии (РОТЭМ)) для ранней диагностики коагулопатий и подбора трансфузионной терапии до получения результатов коагулограммы (ориентировочное исследование системы гемостаза) (МНО, АЧТВ, ПТВ, уровень фибриногена) [31,35–38]18 (см. Приложение А3.3).
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарии: При послеродовых кровотечениях не всегда развивается коагулопатия и возникает потребность в трансфузионной терапии. Экспресс-оценка состояния свертывающей системы крови, с помощью ТЭГ и РОТЭМ, позволяет выбрать правильную тактику терапии и обосновать введение того или иного компонента крови. Исследования показали, что при использовании ТЭГ и РОТЭМ было значительно меньше переливаний компонентов крови и ассоциированных с ними осложнений [31,35,36].
У женщин с симптомами позднего послеродового кровотечения рекомендовано проведение микробиологического (культурального) исследования отделяемого женских половых органов на аэробные и факультативно-анаэробные микроорганизмы [39–41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: При выявлении послеродового эндометрита лечение проводить согласно клиническим рекомендациям «Послеродовые инфекционные осложнения».
При проведении интенсивной терапии массивной кровопотери и анестезиологического обеспечения рекомендовано исследование кислотно-основного состояния и газов крови, уровня ионизированного кальция в крови и анализ крови биохимический общетерапевтический (исследование уровня общего белка в крови, глюкозы, мочевины, креатинина, общего билирубина, билирубина связанного (конъюгированного) в крови, определение активности аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, лактатдегидрогеназы, исследование уровня калия, натрия, хлоридов в крови, С-реактивного белка, молочной кислоты в крови) для оценки тяжести геморрагического шока и коррекции водно-электролитных нарушений [42,43].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
12 Проводится всем родильницам с послеродовым кровотечением, если не указано иначе
13 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
14 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
15 Management of coagulopathy associated with postpartum hemorrhage: guidance from the SSC of the ISTH. 2016
16 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
17 Послеродовые кровотечения (2018) [письмо Минздрава РФ от 26 марта 2019 г. №15-4/и/2-2535].
18 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
Для установления причины кровотечения рекомендовано выполнение ультразвукового исследования органов малого таза комплексное (трансвагинальное и трансабдоминальное) с оценкой состояния полости матки и наличия свободной жидкости в брюшной полости [44–50].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2)
2.5.1 Оценка дефицита объема циркулирующей крови20:
При послеродовом кровотечении для оценки дефицита объема циркулирующей крови рекомендовано проведение гравиметрического метода путем прямого сбора крови в градуированные емкости (мешки-коллекторы, почкообразные лотки, цилиндры или аппараты для интраоперационной реинфузии крови) совместно со взвешиванием пропитанных кровью салфеток и операционного белья [36].
Уровень убедительности рекомендаций В (уровень достоверности доказательств -2)
Комментарии: Применение градуированных емкостей (мешков-коллекторов, почкообразных лотков, цилиндров или аппаратов для интраоперационной реинфузии) является объективным инструментом для оценки объема кровопотери с точностью 90% [51–56]. Визуальный метод оценки объема кровопотери сопряжен с его недооценкой в 30%. Ошибка увеличивается с возрастанием дефицита ОЦК поэтому важными, являются клинические критерии тяжести кровопотери [51,57].
При оценке дефицита объема циркулирующей крови у женщин с послеродовым кровотечением рекомендовано оценивать клинические симптомы гиповолемии [58,59]21.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3)
Комментарии: При физиологической беременности ОЦК в 3-м триместре увеличивается на 45% и составляет от 85 до 100 мл/кг. При проведении лечебных мероприятий необходима суммарная оценка объёма кровопотери с учетом массы тела пациентки на всех этапах оказания медицинской помощи. У беременных с ожирением общий объем крови к концу III триместра практически не превышает таковой у женщин с нормальным весом (8103 ± 2452 против 6944 ± 2830 мл, P = 0,1), но объем крови на килограмм массы тела значительно ниже (73 ± 22 против 95 ± 30 мл/кг, P = 0,007) [227].
Для оценки степени геморрагического шока у женщин с послеродовым кровотечением рекомендовано определять шоковый индекс (ШИ) [60–62].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Шоковый индекс (отношение ЧСС к систолическому артериальному давлению) является ранним маркером гемодинамических нарушений и лучше других параметров позволяет выделить женщин, подверженных риску неблагоприятных исходов. Нормальные показатели шокового индекса после родов составляют 0,7-0,9. При массивном акушерском кровотечении шоковый индекс >1,0 может быть использован для оценки кровопотери и для прогноза потребности трансфузии препаратов крови [60–62].
19 Применимо ко всем родильницам с послеродовым кровотечением, если не указано иное
20 Применимо ко всем родильницам с послеродовым кровотечением, если не указано иное
21 Committee on Practice Bulletins-Obstetrics. Practice Bulletin No. 183: Postpartum Hemorrhage. Obstet Gynecol. 2017
3.1. Консервативное лечение22:
С первых минут кровотечения организацию медицинской помощи рекомендовано осуществлять по принципу работы мультидисциплинарной бригады с четким распределением обязанностей и одновременным оповещением, установлением причины кровотечения, оценкой дефицита объема циркулирующей крови и проведением лечебных мероприятий в условиях развернутой операционной [63–68]23,24 (см. Приложение Б1, Б2, Б4, Б5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: С момента возникновения кровотечения необходимо постоянное вербальное общение с пациенткой с четким предоставлением информации о происходящем. Необходимо соблюдать следующий порядок оповещения: вызвать 2-го врача акушера-гинеколога и 2-ю акушерку, вызвать врача анестезиолога-реаниматолога, медицинскую сестру-анестезиста, врача-трансфузиолога (при наличии) и врача-лаборанта (при наличии), сообщить в акушерский дистанционный консультативный центр. При массивном кровотечении проинформировать дежурного администратора, вызвать врача, владеющего техникой перевязки сосудов и гистерэктомии, развернуть операционную.25
Рекомендовано обеспечить оборудование и условия для проведения быстрой внутривенной инфузии родильницам с послеродовым кровотечением [69–71].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: Венозный доступ обеспечить путем катетеризации 2 периферических вен венозными катетерами размерами не более 16G (12g,14G,16G). Венозный катетер 14G используется в плановом порядке во время родов или кесарева сечения. В случае кровотечения необходимо катетеризировать вторую периферическую вену катетером аналогичного или большего диаметра. Показанием к установке центрального венозного катетера является невозможность катетеризации 2 периферических вен катетерами большого диаметра. Доступом выбора рекомендуется считать правую внутреннюю яремную вену. Пациентке необходимо придать горизонтальное положение с поднятым ножным концом операционного стола (кровати) и обеспечить ее согревание.
В качестве мероприятий первой линии при послеродовом кровотечении рекомендовано провести катетеризацию мочевого пузыря и наружный массаж матки [71].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Компрессию аорты при послеродовом кровотечении рекомендовано использовать в качестве временной меры по остановке кровотечения до начала специализированной терапии [72].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Рекомендовано при кровотечении после родов провести ручное обследование матки послеродовое, удаление остатков плацентарной ткани и сгустков (однократно), массаж матки и/или бимануальную компрессию, зашивание разрывов мягких тканей родовых путей (зашивание разрыва шейки матки, разрыва влагалища в промежности, восстановление вульвы и промежности) [72].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Утеротоническую терапию послеродового кровотечения рекомендовано начинать с инфузии окситоцина** (см. Приложение А3.1) [73].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
При отсутствии эффекта от утеротонической терапии окситоцином** рекомендовано введение #мизопростола** 800 мкг (см. Приложение А3.1) [73].26,27
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарий: У #мизопростола** в РФ не зарегистрировано такое показание как лечение послеродового кровотечения, в связи с чем, применение #мизопростола** возможно только при жизнеугрожающем кровотечении, которое не удалось остановить с помощью других препаратов, при условии наличия разрешения врачебной комиссии медицинской организации. Исследования показали, что вне зависимости от пути введения (вагинально, ректально или сублингвально) утеротонический эффект #мизопростола** наступает через 1-2,5 часа [74]. ВОЗ (2012)28, Международная ассоциация акушеров-гинекологов29, Королевское общество акушеров-гинекологов30 рекомендуют использовать #мизопростол** сублингвально.
При отсутствии эффекта от утеротонической терапии при послеродовом кровотечении рекомендована установка внутриматочного баллона (катетер балонный гемостатический внутриматочный) – вмешательство 1-й линии для большинства женщин, у которых гипотония матки является единственной или главной причиной кровотечения (Приложение Б7) [75–80].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2)
С целью восстановления и поддержания ОЦК при послеродовом кровотечении рекомендовано начинать инфузионную терапию незамедлительно со сбалансированных кристаллоидных растворов (АТХ: Растворы, влияющие на водно-электролитный баланс) [81–86]
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: При развитии послеродового кровотечения с нестабильной гемодинамикой необходимо начать проведение инфузионной терапии теплыми растворами кристаллоидов (АТХ: Растворы, влияющие на водно-электролитный баланс), если артериальная гипотония сохраняется, то необходимо продолжить проведение инфузионной терапии кристаллоидами (АТХ: Растворы, влияющие на водно-электролитный баланс) или коллоидами (АТХ: Кровезаменители и препараты плазмы крови) до 30 мл/кг [87]. Коллоидными препаратами выбора являются раствор альбумина человека** (раствор для инфузий 5% для поддержания коллоидно-осмотического давления, раствор для инфузий 10% или 20% для коррекции гипоальбуминемии/гипопротеинемии) и синтетического (модифицированного) желатина** в объеме не более 1000 мл. Рекомендуемое соотношение инфузионно-трансфузионной терапии к объему кровопотери составляет 1:1 [88]. Превышение соотношения приводит к развитию дилютационной коагулопатии и усилению кровотечения [89]. При массивной кровопотери расчет объема инфузионно-трансфузионной терапии должен учитывать объем СЗП не менее 15-20 мл/кг.31
При послеродовом кровотечении рекомендовано согревание растворов для инфузионной терапии до 35-40°С для предотвращения гипотермии и профилактики, связанной с ней гипокоагуляции, что позволяет уменьшить объём кровопотери [83,90–92].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2)
В ситуации, когда объем кровопотери после родов через естественные родовые пути достигает 1000 мл и кровотечение продолжается, и/или имеется клиника шока, рекомендуется незамедлительно начать быструю инфузию раствора кристаллоидов (АТХ: Растворы, влияющие на водно-электролитный баланс) и доставить пациентку в операционную, все дальнейшие лечебные мероприятия проводить в операционной (см. Приложение Б2, Б5) [71].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Рекомендовано при массивной кровопотере, превышающей 25-30% объема циркулирующей крови, принять решение о хирургическом вмешательстве не позднее 20 минут от момента диагностики [93].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При диагностике массивной кровопотери в течении первых 10 мин рекомендовано врачу-анестезиологу обеспечить венозный доступ (катетеризация двух периферических вен катетерами 14G-16G); взятие лабораторных проб (для выполнения общего (клинического) анализа крови, коагулограммы (ориентировочное исследование системы гемостаза)), мониторинг витальных функций (АД, ЧСС, ЭКГ, ЧДД, SpO2, температура тела), оценку почасового диуреза [43,44,71,94].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При тяжелом кровотечении рекомендовано рассмотреть динамическую оценку ответа на введение жидкости и неинвазивное исследование сердечного выброса с помощью импедансометрии или ультразвуковых методов оценки волемического статуса (эхокардиография) для выбора объема инфузионной терапии и оптимизации преднагрузки [95].32
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Сразу по поступлению в операционную независимо от показателей SpO2 для поддержания стабильного уровня оксигенации рекомендована ингаляция увлажненного #кислорода через лицевую маску (маску с резервуаром) со скоростью 10-15 л/мин независимо от показателей SpO2 [30,71,96].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Рекомендована проба на совместимость перед переливанием донорской крови и ее компонентов [71,97].33
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: Биологическая проба проводится независимо от объема и вида донорства, за исключением трансфузии криопреципитата. При трансфузии нескольких единиц компонентов донорской крови биологическая проба выполняется перед трансфузией каждой новой единицы компонента донорской крови. Биологическая проба выполняется в том числе при экстренной трансфузии. Для биологической пробы донорскую кровь и (или) ее компоненты переливают со скоростью 2 мл в минуту первые 15 минут трансфузии, наблюдая за состоянием реципиента.
При назначении гемотрансфузии рекомендовано ориентироваться на клинические и лабораторные данные. Абсолютным показанием для начала гемотрансфузии при продолжающемся послеродовом кровотечении является уровень гемоглобина менее 70 г/л, а при уровне гемоглобина более 70 г/л – наличие признаков гемической гипоксии (тахикардия, спутанность сознания, головные боли, головокружение, одышка, размытость зрения) [98]34,35.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 1)
Рекомендовано при наличии показаний и доступных донорских эритроцитсодержащих компонентов крови после проведения проб на совместимость и биологической пробы начать их введение не позже, чем через 40 минут от постановки диагноза кровотечения [99,100].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При массивной кровопотере и отсутствии данных лабораторной диагностики рекомендуется как можно раньше начать реализацию «протокола массивной трансфузии» с соотношением компонентов – донорские эритроциты: СЗП: тромбоконцентрат: криопреципитат – 1:1:1:1 [101–105].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Известное соотношение 1:1, 6:4 (донорские эритроциты: СЗП) основаны на исследованиях кровотечений травматического характера [106–109]. Нет доказательств, что данное соотношение эффективно и в терапии послеродового кровотечения. При возможности мониторинга параметров системы гемостаза проводится «контролируемый протокол массивной трансфузии» с целенаправленным введением компонентов крови в зависимости от критического снижения тех или иных параметров [104,105,110,111] (см. Приложение А3.3, Б5).
В ургентной ситуации, по жизненным показаниям, возможно переливание донорских эритроцитов О(I) Rh – отрицательной группы крови, СЗП IV группы крови без учета резус-фактора, криопреципитата без учета группы и резус-фактора.36 При наличии тромбоконцентрата, заготовленного методом афереза, переливание возможно без учета группы и резус-фактора.
При отсутствии тромбоконцентрата и криопреципитата рекомендовано вводить СЗП и донорские эритроциты в соотношении 1:1 или 4:6 [71,103,112–114].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
При коагулопатии и/или массивной кровопотере рекомендовано проводить трансфузию СЗП в дозе 15-20 мл/кг [71,114].37
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: В период времени до начала плазмотрансфузии допустимо введение факторов свертывания крови II, VII, IX и X в комбинации [Протромбиновый комплекс]** (АТХ: Факторы свертывания крови) (Приложение А3.2) в состав которого входят II, VII, IX, и X факторы из расчета согласно инструкции: 1 МЕ активности фактора свертывания является эквивалентом количества в одном мл нормальной плазмы человека. При отсутствии эффекта в течение 20 минут повторное введение в той же дозировке. Данные о безопасности и эффективности в акушерской практике ограничены [115–117]. Также если вводятся препараты концентрата протромбинового комплекса, то расчётное количество необходимого СЗП должно быть уменьшено в соответствии с количеством МЕ, введенного концентрата протромбинового комплекса. При переливании СЗП имеется высокий риск развития неблагоприятных осложнений – TACO и TRALI-синдрома [121,122].
При выявлении показателей ПТВ/АЧТВ в 1,5 раза выше нормы на фоне продолжающегося кровотечения рекомендовано переливание СЗП [106,114,123].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: Может потребоваться объем СЗП превышающий 15 мл/кг [124].
Переливание СЗП рекомендовано начинать максимально рано в случае массивной кровопотери вследствие отслойки плаценты или эмболии амниотической жидкости, поскольку эти ситуации связаны с ранней коагулопатией [125,126].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Рекомендовано при уровне фибриногена менее 2 г/л стартовую терапию проводить криопреципитатом (1 доза на 5 кг массы тела), даже если уровни ПТВ и АЧТВ в норме [127].38
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Исследования показали, что уровень фибриногена ниже 2 г/л ассоциирован с повышенным риском прогрессирования кровотечения и последующей потребностью в гемотрансфузии [128]. Переливание СЗП малоэффективно, так как приводит лишь к небольшому увеличению уровня фибриногена, играющего основную роль в формировании сгустка [129]. Известно, что 2 дозы криопреципитата повышают уровень фибриногена примерно на 1 г/л [127,130]. При отсутствии тестов ТЭГ/РОТЭМ рекомендуется производить расчет доз криопреципитата по объему циркулирующей крови исходя из массы тела:
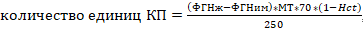
, где ФГНж – желаемая концентрация фибриногена (г/л), ФГНим – имеющаяся концентрация фибриногена (г/л), МТ – масса тела (кг), 70 – коэффициент пересчета массы тела в объем циркулирующей крови, Hct – гематокрит, 250 – среднее количество фибриногена в мг в одной единице криопреципитата.
Целевой уровень фибриногена необходимо поддерживать на уровне не менее 2 г/л, или при РОТЭМ FIBTEM A5 – не менее 12 мм [131], или при ТЭГ – угол α < 45о [10].
Донорские тромбоциты рекомендовано переливать при тромбоцитопении менее 50*109/л и при тромбоцитопении менее 80*109/л на фоне продолжающегося кровотечения [106].39
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При проведении терапии массивного послеродового кровотечения рекомендовано поддерживать следующие показатели: гемоглобин более 70 г/л, количество тромбоцитов более 50*10^9/л, ПТВ и АЧТВ не превышающее норму в 1,5 раза, фибриноген более 2 г/л [71,106,128,131,132].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Коррекцию артериальной гипотонии, шока рекомендовано начинать с инфузии плазмозаменителей. Восстановление дефицита ОЦК и поддержание адекватного сердечного выброса обеспечивается в первую очередь (стартовый раствор) кристаллоидами (АТХ: Растворы, влияющие на водно-электролитный баланс) (оптимально полиэлектролитными и сбалансированными), а при неэффективности – синтетическими (модифицированный желатин**) и/или природными (альбумин человека**) коллоидами (АТХ: Кровезаменители и препараты плазмы крови) [81–84,133].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: При массивной кровопотере и геморрагическом шоке рекомендуется проводить инфузионную терапию в объеме 30-40 мл/кг с максимальной скоростью, а при декомпенсированном шоке подключить вазопрессоры (АТХ: Адренергические и дофаминергические средства).
При отсутствии эффекта стабилизации гемодинамики (систолическое АД выше 90 мм рт. ст., среднее АД выше 65 мм рт.ст.) от введения 30-40 мл/кг плазмозаменителей в течение 1 часа начать ведение вазопрессоров (АТХ: Адренергические и дофаминергические средства) и инотропных препаратов (АТХ: Адренергические и дофаминергические средства) при низком сердечном индексе [134].40 Вазопрессоры (АТХ: Адренергические и дофаминергические средства) должны быть применены немедленно при декомпенсированном геморрагическом шоке и необходимости экстренной операции в условиях общей анестезии и ИВЛ [43].
Рекомендовано проводить коррекцию гипотензии вазопрессорами (АТХ: Адренергические и дофаминергические средства) [83,135,136].41,42
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Инфузионную терапию предполагаемого дефицита объема циркулирующей крови рекомендовано проводить при наличии возможности мониторинга параметров центральной гемодинамики включая использование эхокардиографии (определение сердечного выброса, показателей преднагрузки левого желудочка, оценка сократимости миокарда), диаметра и степени коллабирования нижней полой вены теста с пассивным поднятием нижних конечностей. В случае ограниченных возможностей следует использовать мониторинг центрального венозного давления [30,71,86,137,138].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: Рекомендована рестриктивная стратегия применения растворов для инфузионной терапии (АТХ: Растворы, влияющие на водно-электролитный баланс) [89,102,139–142].
Критериями адекватности проводимой инфузионной терапии рекомендовано считать повышение АД и уменьшение частоты сердцебиения на 10% и более, диурез более 30 мл/час, уровень лактата артериальной крови менее 2 ммоль/л, симптом бледного пятна менее 3 секунд, нормализация температуры тела [112].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Рекомендовано введение транексамовой кислоты** в составе комплексной терапии послеродового кровотечения [143–145].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарий: При кровопотере до 1000 мл вводят 15 мг/кг (в среднем 1000 мг) транексамовой кислоты** внутривенно в течение 10 минут с возможным увеличением дозы #транексамовой кислоты** до 4000 мг при продолжающемся кровотечении [146,147]. Повторное введение возможно через 8 часов. Высокая доза транексамовой кислоты** может уменьшать объём кровопотери, падение уровня гемоглобина и необходимость в переливании препаратов донорской крови. В настоящее время показано, что своевременное применение транексамовой кислоты** в адекватной дозе способствует снижению смертности, частоты гистерэктомии и заболеваемости у женщин с массивным кровотечением [143]. Эффективность применения в качестве гемостатических препаратов этамзилата** и кальция хлорида** не доказана.
Рекомендовано введение кальция хлорида** для коррекции гипокальциемии (менее 0,9 ммоль/л) при массивных гемотрансфузиях для профилактики цитратной интоксикации и гиперкалиемии в случае переливания эритроцитной взвеси длительных сроков хранения [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Использование #апротинина** с гемостатической целью не рекомендовано, так как в исследованиях у кардиохирургических пациентов была выявлена прямая взаимосвязь с увеличением летальности [148,149].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Рекомендовано использовать #эптаког альфа (активированный)** только для лечения неконтролируемого массивного кровотечения [30,71,97,114,150–154].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2)
Комментарий: #Эптаког альфа (активированный)** вводится только при неконтролируемом кровотечении в дозировке не менее 90 мкг/кг. При необходимости введение можно повторить через 3 часа. Эффективность препарата заметно снижается при гипотермии (менее 34 °С), ацидозе (рН менее 7,2) и низком уровне тромбоцитов (менее 50*109/л) и фибриногена (<0,5 г/л), поэтому необходимо поддержание нормального гомеостаза. Использование #эптакога альфа (активированного)** не должно задерживать или считаться заменой хирургическому вмешательству [150,155–159].
При применении факторов свертывания II, VII, IX и X в комбинации [Протромбиновый комплекс]**, #эптакога альфа (активированного)**, СЗП рекомендован обязательный контроль показателей коагулограммы (ориентировочное исследование системы гемостаза) (исследование уровня фибриногена в крови, АЧТВ, МНО, ПТВ, ПДФ) через 6 часов, а также профилактика венозных тромбоэмболичемских осложнений путем назначения антикоагулянтов (АТХ: (B01A) Антитромботические средства) через 12 часов после остановки кровотечения (окончания операции) [96,160–163].43
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3)
Комментарии: Показанием для введения Протромбинового комплекса** в дозе 10-15 МЕ/кг по данным ротационной тромбоэластометрии являются CT EXTEM > 80 с и A5 FIBTEM ≥ 12 мм. Профилактика венозных тромбоэмболических осложнений должна проводиться после каждого случая массивной кровопотери и случаев трансфузии компонентов крови при отсутствии противопоказаний. Препаратом выбора среди антикоагулянтов являются НМГ (АТХ (B01AB) Группа гепарина) в профилактической дозировке (см. клинические рекомендации «Венозные осложнения во время беременности и послеродовом периоде. Акушерская тромбоэмболия»).
Рекомендовано проведение интраоперационной аппаратной реинфузии крови, применение которой снижает объем послеоперационной трансфузии и уменьшает время госпитализации (см. Приложение Б8) [164–168].44,45
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
22 Применимо ко всем родильницам с послеродовым кровотечением, если не указано иначе
23 Committee on Practice Bulletins-Obstetrics. Practice Bulletin No. 183: Postpartum Hemorrhage. Obstet Gynecol. 2017
24 National and International Guidelines for Patient Blood Management in Obstetrics: A Qualitative Review.2017.
25 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
26 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. 2016
27 WHO recommendations for the prevention and treatment of postpartum haemorrhage. 2012
28 WHO recommendations for the prevention and treatment of postpartum haemorrhage. 2012
29 International Federation of Gynecology and Obstetrics. Treatment of Post-Partum Haemorrhage with Misoprostol. FIGO Guideline Annotated Version. London: FIGO; 2012.
30 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
31 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
32 Management of severe perioperative bleeding: guidelines from the European Society of Anaesthesiology]. 2016.
33 Приказ Министерства здравоохранения РФ от 28 октября 2020 г. N 1170н "Об утверждении порядка оказания медицинской помощи населению по профилю "трансфузиология"
34 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
35 Management of coagulopathy associated with postpartum hemorrhage: guidance from the SSC of the ISTH. 2016;
36 Постановление Правительства РФ от 22 июня 2019г «Об утверждении правил заготовки, хранения, транспортировки и клинического использования донорской крови и ее компонентов и о признании утратившими силу некоторых актов Правительства РФ»
37 Постановление Правительства РФ от 22 июня 2019г «Об утверждении правил заготовки, хранения, транспортировки и
клинического использования донорской крови и ее компонентов и о признании утратившими силу некоторых актов Правительства РФ»
38 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
39 RCOG. Prevention and Management of Postpartum Haemorrhage. Green‐top Guideline No. 52. December 2016
40 Management of severe perioperative bleeding: guidelines from the European Society of Anaesthesiology]. 2016.
41 The European guideline on management of major bleeding and coagulopathy following trauma: fifth edition// Crit Care 2019
42 The Association of Anaesthetists of Great Britain and Ireland. Blood Transfusion and the Anaesthetist: Intra-operative Cell Salvage. AAGBI Safety Guideline. London: AAGBI; 2009.
43 RCOG. Reducing the Risk of Venous Thromboembolism during Pregnancy and the Puerperium. Green-top Guideline No. 37a. 2015.
44 Intraoperative blood cell salvage in obstetrics. NICE interventional procedure guidance 144. Manchester: NICE; 2005.
45 The Association of Anaesthetists of Great Britain and Ireland. Blood Transfusion and the Anaesthetist: Intra-operative Cell Salvage. AAGBI Safety Guideline. London: AAGBI; 2009.
3.2. Хирургическое лечение:
Если кровотечение развивается во время кесарева сечения, рекомендовано наложение гемостатических компрессионных швов в модификации, которой владеет врач [76,169–173].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3)
Комментарий: При отсутствии эффекта или невозможности наложения компрессионных швов (например, отрицательный "компрессионный тест") в жизнеугрожающей ситуации с целью спасения жизни пациентки и при ожидании помощи, возможно применение других альтернативных методик остановки кровотечения: временный турникет на маточные артерии, эластическое бинтование матки. Возможно сдавление брюшной аорты до начала и во время операции46 и применение других методов [174–176].
При рефрактерных кровотечениях баллонную тампонаду матки (установка внутриматочного баллона) и наложение гемостатических компрессионных швов рекомендовано использовать совместно [177–179].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Возможно применение двухбаллонного катетера (с наличием маточного и влагалищного модулей), который дает дополнительные преимущества в виде компрессии сосудов нижнего сегмента матки. Для уменьшения объема кровопотери баллонную тампонаду матки установку следует продолжать вплоть до гистерэктомии (если это потребуется).47
Рекомендовано провести хирургический гемостаз, если предшествующие меры по остановке кровотечения оказались неэффективны [180–182].48
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Комментарии: Провести нижнесрединную лапаротомию при кровотечении после влагалищных родов или релапаротомию при оперативном родоразрешении путем операции кесарева сечения. Провести деваскуляризацию матки, которая включает: перевязку/временное клипирование магистральных сосудов матки и/или перевязку внутренних подвздошных артерий; или эндоваскулярную эмболизацию маточных артерий
(при наличии возможности). Возможны отдельная или совместная билатеральная перевязка маточной артерии и вены. В случае продолжающегося кровотечения и неэффективности первой лигатуры возможно наложение второй лигатуры ниже для перевязки ветвей маточной артерии, кровоснабжающих нижний маточный сегмент и шейку матки. При неэффективности – выполнить перевязку маточно-яичниковых сосудов [180]. Перевязка внутренних подвздошных артерий выполняется опытным сертифицированным специалистом, поскольку имеет высокий риск травмы мочеточника и вен. В случае неэффективности остановки кровотечения после перевязки маточных сосудов возможно использование эндоваскулярных методов гемостаза: эндоваскулярной эмболизации маточных артерий, а также временной баллонной окклюзии брюшной аорты (эндоваскулярная окклюзия сосуда с помощью баллона).
При неконтролируемом кровотечении, когда мероприятия предыдущих этапов по остановке маточного кровотечения неэффективны, рекомендовано провести тотальную гистерэктомию (экстирпацию матки) лапаротомическую [76].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: При невозможности обеспечить принцип поэтапного хирургического гемостаза (в акушерских стационарах 1-й и 2-й группы) максимально быстро должна быть выполнена тотальная гистерэктомия (экстирпация матки) лапаротомическая, как наиболее эффективный метод остановки кровотечения.
В случае выявления остатков плацентарной ткани в позднем послеродовом периоде (более 24 часов после родоразрешения) рекомендовано провести их гистероскопию и хирургическое удаление (раздельное диагностическое выскабливание полости матки, гистерорезектоскопия) [71,186].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
46 WHO guidelines for the management of postpartum haemorrhage and retained placenta. 2011;
47 RCOG. Prevention and Management of Postpartum Haemorrhage. Green-top Guideline No. 52. December 2016
48 RCOG. Prevention and Management of Postpartum Haemorrhage. Green-top Guideline No. 52. December 2016
3.3. Анестезия
Родильницам с массивным и/или продолжающимся послеродовым кровотечением рекомендовано проведение интенсивной терапии послеродового кровотечения и анестезиологического обеспечения, которые должны быть направлены на предотвращение развития: геморрагического шока, дыхательной недостаточности (ОРДС), почечной недостаточности, печеночной недостаточности и коагулопатии [187]49,50.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При массивной кровопотере и геморрагическом шоке, в случае необходимости, рекомендовано применение общей анестезии с искусственной вентиляцией легких [43,188–190].51
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: При геморрагическом шоке препаратом выбора индукции анестезии является кетамин**. Применение других анестетиков (ингаляционные анестетики, пропофол**, бензодиазепины (АТХ: Производные бензодиазепина)) не рекомендуется ввиду отрицательного их влияния на гемодинамику [43,188,189].
Поддержание общей анестезии у пациенток без признаков гиповолемического шока рекомендовано выполнять с помощью любых доступных ингаляционных агентов, либо путем внутривенного введения анестетиков [188,189,191– 193].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 5)
Комментарии: К препаратам для общей анестезии путем внутривенного введения относятся кетамин** (1-1,5мг/кг), пропофол** (в дозе не выше 2,5 мг/кг), тиопентал натрия** (4-5 мг/кг), препараты опиоидной группы (АТХ: Опиоиды). Препараты данных групп противопоказаны в период грудного вскармливания, однако, в связи с кровотечением, грудное вскармливание начинается позже, когда данные препараты не обнаруживаются в грудном молоке.
Проведение регионарной анестезии рекомендовано при кровопотере, не превышающей 15% дефицита ОЦК (не более 1000 мл), при стабильных показателях гемодинамики, гемостаза оценке по ASA II-III балла и отсутствии других противопоказаний [86].
Уровень убедительности рекомендаций С (уровень достоверности доказательств -5)
Комментарии: При проведении любого вида регионарной анестезии необходимо наличие возможностей для быстрого перехода на общую анестезию [188,191,194].
В периоперационном периоде при проведении ИВЛ рекомендован мониторинг основных параметров жизнедеятельности в следующем объёме: АД, ЧСС, SpO2, капнометрия, термометрия и диурез [71,112].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
-
Рекомендовано применение продленной ИВЛ при следующих клинических ситуациях [195]:
1. Остановка кровообращения;
2. Апноэ или брадипноэ;
3. Истощение функции основных и вспомогательных дыхательных мышц;
4. Нарушение сознания вследствие гипоксии или иных причин;
6. Продолжительная тахикардия гипоксического генеза;
7. Отек легких;
8. Гипоксемия без ответа на ингаляционное введение кислорода (PaO2 менее 60 мм рт.ст., SaO2 или SpO2 менее 90%, PaCO2 более 55 мм рт. ст.)
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
49 RCOG. Prevention and Management of Postpartum Haemorrhage. Green-top Guideline No. 52. December 2016
50 Committee, Queensland Clinical Guidelines Steering. Primary postpartum haemorrhage. 2018.
51 RCOG. Prevention and Management of Postpartum Haemorrhage. Green-top Guideline No. 52. December 2016
Профилактика ВТЭО в послеродовом периоде проводится согласно клиническим рекомендациям «Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия».52
При массивной кровопотере и гемотрансфузии необходимо информировать женщину о возможных неблагоприятных последствиях (синдром Шихана) и рекомендовать наблюдение у профильных специалистов.
52 РОАГ. Клинические рекомендации «Венозные осложнения во время беременности и послеродовом периоде. Акушерская эмболия». 2021.
Для снижения кровопотери рекомендовано использование утеротонической терапии после извлечения плода во время операции кесарева сечения [199].54,55
Уровень убедительности рекомендации А (уровень достоверности доказательств - 1)
Комментарий: Утеротоническая терапия может проводиться следующими препаратами: окситоцин** 1 мл (5МЕ) внутривенно медленно (в течение 1-2 мин) после рождения плода или внутривенно инфузоматом со скоростью 16,2 мл/час (27 мЕд/мин) после рождения плода, или с помощью капельницы со скоростью 40 кап/мин (5Ед в 500мл раствора натрия хлорида**); карбетоцин** 1 мл (100 мкг) внутривенно сразу после рождения плода медленно в течение 1 минуты (только при наличии факторов риска интра- и постоперационного кровотечения).
Рекомендовано парентеральное введение окситоцина** или карбетоцина** в третьем периоде родов для профилактики послеродового кровотечения вследствие атонии матки [43,200–202] 56,57
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарий: Окситоцин** вводят внутримышечно в боковую поверхность бедра в дозе 2 мл (10 ЕД) или внутривенно в дозе 5 ЕД в 500 мл раствора натрия хлорида** или декстрозы. Возможно введение окситоцина** внутривенно в дозе 5 ЕД в 50 мл раствора натрия хлорида**со скоростью 16,2 мл/час с помощью перфузора. Агонист окситоцина карбетоцин** вводят внутримышечно или внутривенно медленно сразу после рождения ребенка в дозе 100 мкг/мл [203].
Рекомендовано активное ведение третьего периода родов после самопроизвольных родов для снижения риска послеродовых кровотечений [205]58.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарии: Активное ведение третьего периода родов подразумевает использование утеротоников, пережатие пуповины между 1-ой и 3-ей минутами после рождения плода, самостоятельное рождение последа или его выделение наружными приемами в течение 30 минут. Послед может быть выделен путем контролируемых тракций за пуповину, который должен выполнять только обученный медицинский персонал, принимающий роды. При отсутствии навыков у медицинского персонала необходимо дождаться признаков отделения плаценты и извлечь послед наружными методами. Проведение контролируемых тракций за пуповину уменьшает риск задержки последа и ручного удаления плаценты [206–208].59
Рекомендована оценка тонуса матки после родов путем пальпации через переднюю брюшную стенку с целью ранней диагностики гипотонии матки [209,210].60
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Пациенткам, которым проведена медикаментозная профилактика послеродового кровотечения, наружный массаж матки не рекомендован рутинно для профилактики послеродовых кровотечений [211].61,62
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2)
После самопроизвольных родов женщинам с высоким риском кровотечения рекомендовано внутривенное введение #транексамовой кислоты** 1,0 г (см. Приложение Б3) [143,212].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Рекомендовано внутривенное введение #транексамовой кислоты** в дозе 1,0 г в дополнение к утеротоникам для снижения объема кровопотери во время кесарева сечения [143,212].
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Во время кесарева сечения после пересечения пуповины рекомендовано выделение последа контролируемыми тракциями за пуповину [213–215].63.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 2)
Комментарий: Такой вариант отделения плаценты сопровождается меньшей величиной кровопотери, падения гематокрита в послеродовом периоде, снижением частоты эндометрита и койко/дня по сравнению с отделением и выделением рукой.
53 Относится ко всем родильницам, если не указано иначе
54 WHO recommendations: uterotonics for the prevention of postpartum haemorrhage.World Heal Organ. 2018; 53p.
55 РОАГ. Клинические рекомендации «Роды одноплодные, родоразрешение путем кесарева сечения». 2021.
56 РОАГ. Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)». 2021.
57 Prevention and Management of Postpartum Haemorrhage: Green-top Guideline No. 52. BJOG An Int J Obstet Gynaecol. 2017;
58 РОАГ. Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)». 2021.
59 РОАГ. Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)». 2021.
60 РОАГ. Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)». 2021.
61 РОАГ. Клинические рекомендации «Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)». 2021.
62 РОАГ. Клинические рекомендации «Роды одноплодные, родоразрешение путем операции кесарева сечения». 2021.
Медицинская помощь пациенткам с послеродовыми кровотечениями оказывается в рамках специализированной, в том числе высокотехнологичной, и скорой, в том числе скорой специализированной, медицинской помощи в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)».
Оказание медицинской помощи беременным осуществляется на основе листов маршрутизации, позволяющих определить группу акушерского стационара, в котором проводится родоразрешение в зависимости от степени риска возможных осложнений со стороны матери и плода. Показания для выбора группы акушерского стационара определяются на основании требований приказа Министерства здравоохранения РФ от 20.10.2020г. №1130н «Порядок оказания медицинской помощи по профилю «акушерство и гинекология».64 Своевременное антенатальное выявление факторов риска послеродового кровотечения способствует правильной маршрутизации пациентов в стационары II и III уровня, подготовке и профилактике кровопотери, что в комплексе снижает риск развития послеродовых кровотечений и связанных с ними осложнений.
63 РОАГ. Клинические рекомендации «Роды одноплодные, родоразрешение путем операции кесарева сечения». 2021
64 Приказ Министерства здравоохранения РФ №1130н от 20.10.2020г. «Порядок оказания медицинской помощи по профилю «акушерство и гинекология»













