Лимфома Ходжкина (ЛХ) — это В-клеточное злокачественное лимфопролиферативное заболевание [1].
Этиология ЛХ неизвестна. К опухолевой популяции ЛХ относят клетки Ходжкина, клетки Рид-Штернберга, лакунарные, мумифицированные, LP-клетки. ЛХ характеризуется выраженным реактивным полиморфноклеточным микроокружением [1].
Заболеваемость лимфомой Ходжкина (ЛХ) в России составляет 2,2 случая на 100 000 населения в год, смертность достигает 0,61 случаев на 100 000 населения в год (в 2016 г. было выявлено впервые заболевших 3 129 человек, умерло 879 человек). Заболевание возникает в любом возрасте, но преимущественно в интервале 16–35 лет, в этой возрастной группе в России среди заболевших преобладают женщины [2].
С81 — лимфома Ходжкина
C81.0 Нодулярный тип лимфоидного преобладания лимфомы Ходжкина
C81.1 Нодулярный склероз (классической) лимфомы Ходжкина
C81.3 Лимфоидное истощение (классической) лимфомы Ходжкина
C81.4 Лимфоцитарная (Lymphocyte-rich) (классическая) лимфома Ходжкина
C81.7 Другие формы (классической) лимфомы Ходжкина
C81.9 Лимфома Ходжкина неуточненная
В пересмотренной классификации опухолей гемопоэтической и лимфоидной тканей ВОЗ 2017 г. выделяют два типа ЛХ: классическую ЛХ (кЛХ) (по МКБ-10 С81.1–С81.9) и нодулярную с лимфоидным преобладанием ЛХ (НЛПЛХ) (по МКБ-10 — C81.0 Нодулярный тип лимфоидного преобладания лимфомы Ходжкина). Классическая ЛХ включает следующие гистологические варианты: вариант с нодулярным склерозом (I и II типа), смешанно-клеточный вариант, классический вариант с большим количеством лимфоцитов и редко встречающийся вариант с лимфоидным истощением (морфологическая и иммуногистохимическая диагностика различных вариантов ЛХ — см. раздел 7.1 данных рекомендаций) [3].
Кроме определения типа ЛХ и гистологического варианта кЛХ, у каждого пациента должна быть определена стадия заболевания, а для кЛХ также группа риска (см. раздел 7.3 данных рекомендаций) [4].
Клинические симптомы заболевания могут включать [4]:
бессимптомное увеличение периферических лимфоузлов;
симптомы интоксикации (В-симптомы — лихорадка выше 38°С не менее трех дней подряд без признаков воспаления; ночные профузные поты; похудание на 10% массы тела за последние 6 месяцев);
интермиттирующая лихорадка;
кожный зуд до расчесов;
у пациентов с массивным поражением средостения — боль в груди, кашель, одышка, симптомы сдавления верхней полой вены;
крайне редкий, но характерный и устойчивый симптом — боли в пораженных лимфатических узлах после приема алкоголя.
Многие рекомендованные методы диагностики заболевания и связанных с ним состояний имеют ограниченную доказательную базу (в соответствии с шкалами оценки УДД и УРР) по причине отсутствия посвященных им клинических исследований. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения, так как более эффективные и доказанные методы в настоящее время не разработаны.
Критерии установления диагноза/состояния: диагноз лимфомы Ходжкина устанавливается только на основе морфологического и иммуногистохимического исследования биопсийного материала и формулируется в соответствии с пересмотренной классификацией опухолей гемопоэтической и лимфоидной тканей ВОЗ 2017 г. [1, 3].
У всех пациентов с подозрением на ЛХ или выявленной ЛХ при первичном приеме рекомендуется сбор анамнеза при заболеваниях органов кроветворения и крови [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: при сборе анамнеза необходимо уточнять в том числе семейный анамнез, обращая внимание на наличие лимфопролиферативных заболеваний.
У всех пациентов с подозрением на ЛХ или выявленной ЛХ при первичном или повторном приеме, перед каждым последующим циклом химиотерапии, при оценке ремиссии через 2 месяца после завершения терапии, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется сбор жалоб при заболеваниях органов кроветворения и крови [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: при первичном осмотре особый акцент необходимо делать на сроки и темпы увеличения лимфоузлов (основной симптом ЛХ — лимфаденопатия, развивающаяся постепенно и асимметрично), неспецифические симптомы интоксикации (лихорадка выше 38°С не менее трех дней подряд без признаков воспаления; ночные профузные поты; похудание на 10% массы тела за последние 6 месяцев), симптомы поражения верхнего средостения (навязчивый непродуктивный кашель, синдром сдавления верхней полой вены, охриплость голоса, дисфагия, диспноэ).
У всех пациентов с подозрением на ЛХ или выявленной ЛХ при первичном или повторном приеме, перед каждым последующим циклом химиотерапии, при оценке ремиссии через 2 месяца после завершения терапии, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется выполнение визуального осмотра терапевтического, пальпации терапевтической и аускультации терапевтической для уточнения распространенности и тяжести течения заболевания [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: при осмотре необходимо оценить общее состояние пациента по шкале ECOG (см. приложение Г1), а также осмотреть кожные покровы, миндалины и полость рта; пальпация должна включать в себя пальпацию всех доступных групп периферических лимфатических узлов, печени, селезенки.
Всем пациентам с подозрением на ЛХ или выявленной ЛХ при первичном или повторном приеме, перед началом каждого нового цикла терапии, при оценке ремиссии после завершения терапии, при контрольных обследованиях, и при подозрении на рецидив заболевания рекомендуется для уточнения состояния пациента, планирования терапевтической тактики и определения необходимости ее модификации, а также для определения потребности в сопутствующей и сопроводительной терапии выполнить следующие диагностические исследования [1]:
Общий (клинический) анализ крови развернутый с исследованием уровня гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, ретикулоцитов в крови, дифференцированным подсчетом лейкоцитов (лейкоцитарной формулы) с оценкой абсолютного содержания лейкоцитов, оценкой скорости оседания эритроцитов;
общий (клинический) анализ мочи (допустимо не выполнять исследование при повторном приеме, перед началом каждого нового цикла терапии, при оценке ремиссии после завершения терапии, при контрольных обследованиях и при подозрении на рецидив заболевания, если у пациента отсутствуют специфические жалобы и симптомы, на предыдущих этапах анализ был в пределах нормы и не было предшествующих эпизодов фебрильной нейтропении);
анализ крови биохимический общетерапевтический с включением следующих параметров: определение активности лактатдегидрогеназы в крови, исследование уровня мочевины в крови, исследование уровня креатина в крови, исследование уровня глюкозы в крови, исследование уровня общего белка в крови, исследование уровня альбумина в крови, исследование уровня общего билирубина в крови, определение активности аспартатаминотрансферазы в крови, определение активности аланинаминотрансферазы в крови, определение активности щелочной фосфатазы в крови, исследование уровня калия в крови, исследование уровня натрия в крови, исследование уровня хлоридов в крови, исследование уровня общего кальция в крови (другие параметры анализа крови биохимического общетерапевтического могут быть включены в исследование на усмотрение врача);
коагулограмма (ориентировочное исследование системы гемостаза) с включением следующих параметров: определение протромбинового (тромбопластинового) времени в крови или в плазме, определение международного нормализованного отношения (МНО) (МНО), активированное частичное тромбопластиновое время (АЧТВ), исследование уровня фибриногена в крови, определение тромбинового времени в крови, определение активности антитромбина III в крови, исследование уровня плазминогена в крови, определение концентрации Д-димера в крови (допустимо не выполнять исследование при повторном приеме, перед началом каждого нового цикла терапии, при оценке ремиссии после завершения терапии, при контрольных обследованиях и при подозрении на рецидив заболевания, если у пациента отсутствуют специфические жалобы и симптомы и на предыдущих этапах исследование было в пределах нормы).
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: оценка абсолютного содержания лимфоцитов в периферической крови до начала лечения необходима для оптимального выбора химиотерапии первой линии — входит как фактор риска в подсчет числа баллов Международного прогностического индекса для распространенных стадий кЛХ (см. раздел 7.3 данных рекомендаций).
Всем ранее не получавшим лечение пациентам с ЛХ перед проведением первой линии противоопухолевой терапии рекомендуется определение основных групп по системе AB0, определение антигена D системы Резус (резус-фактора) для возможности выполнения гемотрансфузии при наличии показаний до, во время или после терапии [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем ранее не получавшим лечение пациентам с ЛХ перед проведением первой линии противоопухолевой терапии рекомендуется для уточнения наличия сопутствующих инфекционных заболеваний и планирования необходимой сопутствующей терапии выполнение следующих исследований [1]:
молекулярно-биологического исследования крови на вирус гепатита B (Hepatitis B virus) и на вирус гепатита C (Hepatitis C virus);
молекулярно-биологического исследования крови на вирус иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV-1);
молекулярно-биологического исследования крови на вирусы Эпштейн-Барр, цитомегаловирус и вирус простого герпеса.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем пациентам с ЛХ младше 18 лет до начала противоопухолевой терапии, а также всем пациентам с ЛХ, независимо от возраста, получающим или получавшим противоопухолевую терапию, после первого эпизода тяжелой инфекции рекомендуется определение иммунного статуса (исследование уровня иммуноглобулинов G, A и M) в крови для уточнения риска развития инфекционных осложнений и необходимости назначения соответствующей профилактики [5, 6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: если IgG <4 г/л, клиническая ситуация расценивается как симптоматическая гипогаммаглобулинемия. В этих случаях показана заместительная терапия иммуноглобулинами (см. раздел «Сопутствующая и сопроводительная терапия).
Женщинам детородного возраста с впервые выявленной ЛХ, а также с рецидивом ЛХ, перед началом терапии рекомендуется выполнение комплекса исследований по определению беременности для коррекции терапевтической тактики и приема (осмотра, консультации) врача-акушера-гинеколога первичного в случае наличия беременности и желания женщины ее сохранить [1, 7].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Женщинам детородного возраста с впервые выявленной ЛХ, которым планируется химиотерапия с использованием интенсивных программ терапии ВЕАСОРР эскалированный, ВЕАСОРР-14, ЕАСОРР-14 перед началом лечения рекомендуется прием (осмотр, консультация) врача-акушера-гинеколога первичный для обсуждения вопроса о выборе тактики защиты яичников [9, 159].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Женщинам детородного возраста с впервые выявленной ЛХ с распространенными стадиями ЛХ без симптомов интоксикации и статусом ECOG не более 1, которым планируется интенсивная химиотерапия 6 циклов ВЕАСОРР-эскалированный или 8 циклов ВЕАСОРР-14, 6 циклов ЕАСОРР-14, а также с рецидивом ЛХ, которым планируется проведение ВДХТ, рекомендуется прием (осмотр, консультация) врача-акушера-гинеколога первичный для решения вопроса о криоконсервации ткани яичников [8, 9].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Молодым мужчинам с впервые выявленной ЛХ, которым планируется проведение интенсивной программы химиотерапии ВЕАСОРР и её модификаций, с целью сохранения фертильности рекомендуется обсуждение вопроса о криоконсервации спермы [9–11].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем пациентам при установлении диагноза ЛХ, при оценке ответа на лечение, а также при подозрении на рецидив заболевания рекомендуется выполнить компьютерную томографию шеи, органов грудной полости, брюшной полости и малого таза (с внутривенным болюсным контрастированием) для стадирования заболевания и уточнения наличия, размеров и распространенности опухолевых очагов [1, 152].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам с противопоказаниями к КТ, либо при невозможности выполнения КТ, при установлении диагноза ЛХ, при оценке ответа на лечение, а также при подозрении на рецидив заболевания рекомендуется для стадирования заболевания и уточнения наличия, размеров и распространенности опухолевых очагов выполнить следующие диагностические исследования [1]:
Прицельную рентгенографию органов грудной клетки в двух проекциях;
ультразвуковое исследование лимфатических узлов (ультразвуковое исследование лимфатических узлов (одна анатомическая зона)) и органов брюшной полости (комплексное).
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: при ультразвуковом исследовании необходимо оценить периферические лимфатические узлы, внутрибрюшные, забрюшинные узлы, органы брюшной полости и малого таза (ультразвуковое исследование лимфатических узлов (одна анатомическая зона), органов брюшной полости (комплексное), органов малого таза (комплексное)). Лимфоузлы диаметром менее 1 см считаются непораженными, лимфоузлы диаметром 1–2 см требуют динамического наблюдения в процессе терапии, лимфоузлы диаметром более 2 см считаются пораженными.
Всем пациентам при установлении диагноза ЛХ, при оценке ответа на лечение, а также при подозрении на рецидив заболевания рекомендуется при наличии возможности выполнить позитронную эмиссионную томографию, совмещенную с компьютерной томографией с туморотропными РФП флудезоксиглюкозой [18F] для более точного стадирования заболевания и лучшей оценки эффекта на терапию [1, 4, 12].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: позитронная эмиссионная томография, совмещенная с компьютерной томографией (ПЭТ/КТ) (позитронная эмиссионная томография, совмещенная с компьютерной томографией с туморотропными РФП с контрастированием), является высокоинформативным методом диагностики. ПЭТ/КТ, выполненная до начала лечения, позволяет не только уточнить стадию, но и более точно определить локализацию очагов поражения, что имеет существенное значение для последующей оценки эффекта терапии индукции и качественного планирования последующей лучевой терапии и минимизации облучения здоровых тканей. При наличии возможности выполнения ПЭТ/КТ, она может быть применена в соответствии с пересмотренными критериями оценки ответа, в первую очередь у пациентов с минимальным объемом опухоли, а также с учетом возможной коррекции лечения.
Необходимо проведение ПЭТ/КТ у пациентов с ранними стадиями ЛХ, так как это позволит проводить ПЭТ-адаптированную терапию у этих пациентов.
В последнее десятилетие доказано преимущество ПЭТ-адаптированной терапии при лечении кЛХ [13–16]. Коррекция программы лечения проводится по результатам промежуточного ПЭТ/КТ, выполненного после второго цикла химиотерапии. Поэтому всем пациентам с кЛХ, которым стадирование проводилось по результатам ПЭТ/КТ, настоятельно рекомендуется выполнить ПЭТ/КТ исследование после 2-го цикла химиотерапии, при условии соблюдения межкурсового интервала. ПЭТ/КТ исследование должно быть выполнено в ближайшие 2 дня перед 3-м циклом химиотерапии, а именно в 12–15 дни (но не позднее 17-го дня) от начала 2-го цикла при 14-дневных режимах введения противоопухолевых препаратов (схемы ABVD, BV-AVD, BEACOPP-14, EACOPP-14 и её модификации с дакарбазином**), а при 21-дневных циклах (ВЕАСОРР эскалированный и др.) - на 14–20 дни (но не позднее 23-го дня), так как увеличение планового интервала между циклами на 3 дня и более приводит к нарушению выполнения полнодозного режима программы лечения, что ведет к снижению эффективности терапии и увеличению риска рецидива. При невозможности выполнения промежуточного ПЭТ/КТ в указанные временные интервалы следует отказаться от ПЭТ-2 адаптированной программы лечения у пациента, а ПЭТ/КТ-исследование перенести на этап оценки после окончания химиотерапии.
Независимо от результатов ПЭТ/КТ после 2-го цикла, ПЭТ/КТ исследование выполняется и по окончании этапа химиотерапии, так как по результатам этого исследования решается вопрос о назначении лучевой терапии или другого вида лечения. ПЭТ/КТ исследование после окончания химиотерапевтического этапа следует выполнить через 14-21 день после последнего введения противоопухолевых препаратов, так как в случае необходимости лучевой консолидации ЛТ должна быть начата не позднее 6-й недели после окончания химиотерапии.
На любом этапе оценки результата лечения выраженность эффекта лечения должна оцениваться по шкале Deauville (см. приложение Г2).
Для детей использование ПЭТ/КТ крайне желательно, так как после индукционной терапии уровень метаболического ответа определяет необходимость лучевой терапии для каждого пациента.
Если возможно провести ПЭТ/КТ, поражение костного мозга у детей и подростков диагностируется при наличии более двух ПЭТ-позитивных очагов в скелете, независимо от данных КТ или МРТ. Диагноз поражения костей при кЛХ ставится на основании сочетания характерных признаков при ПЭТ и КТ, или по результатам остеосцинтиграфии.
При отсутствии возможности проведения ПЭТ/КТ стадирование проводится по результатам КТ шеи, грудной клетки, брюшной полости, малого таза с в/в и рентгеновским контрастным усилением.
Всем пациентам с установленным диагнозом ЛХ, которым планируется лечение по поводу впервые установленного заболевания, либо по поводу рецидива, рекомендуется выполнить регистрацию электрокардиограммы для уточнения функции сердца [1, 4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем пациентам с установленным диагнозом ЛХ, которым планируется лечение с использованием противоопухолевого антибиотика (L01DB-антрациклины и родственные соединения) доксорубицина** (в схемах ABVD, BEACOPP, ОЕРА — см. приложение А3.1), а также пациентам со сниженной сердечной функцией, получающим это лечение, рекомендуется выполнить эхокардиографию с определением фракции сердечного выброса, для контроля кардиологической токсичности [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам с установленным диагнозом ЛХ, которым планируется лечение с использованием противоопухолевого антибиотика (L01DC-другие противоопухолевые антибиотики) блеомицина** (в схемах ABVD и BEACOPP — см. приложение А3.1), имеющим в анамнезе пульмонит любого генеза, хронические заболевания легких (ХОБЛ, бронхиальная астма тяжелого течения и др.), данные о лучевой терапии на область грудной клетки, рекомендуется выполнить исследование неспровоцированных дыхательных объемов и потоков (спирография) для решения вопроса о назначении блеомицина**; также пациентам со сниженной функцией легких, получающим это лечение — для контроля пульмональной токсичности [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем пациентам с верифицированным диагнозом ЛХ с учетом необходимости назначения глюкокортикоидов рекомендуется перед началом терапии для своевременного выявления сопутствующей патологии и для определения необходимости их профилактики или лечения выполнить следующие исследования [4, 17]:
эзофагогастродуоденоскопию;
ультразвуковую допплерографию сосудов (артерий и вен) нижних конечностей.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Всем пациентам с подозрением на ЛХ, а также всем пациентам с подозрением на рецидив ЛХ (при наличии технической возможности) рекомендуется выполнить биопсию (взятие биопсийного материала) лимфатического узла либо другого очага поражения, патологоанатомическое исследование биопсийного (операционного) материала с применением иммуногистохимических методов для верификации диагноза [1, 4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарии: выбор ткани и объем биопсии должны быть адекватны поставленной диагностической задаче.
Тонкоигольные биопсии лимфоидной ткани могут быть диагностически значимыми, но не всегда
Краевые биопсии лимфоидной ткани мало информативны.
Фрагментация материала крайне затрудняет его оценку.
Желательно согласование объема биопсии с врачом-патологоанатомом.
Крайне желательно присутствие врача-патологоанатома при биопсии.
Материал для патологоанатомического исследования должен быть помещён в фиксирующую среду как можно быстрее. Нельзя допускать высыхания материала.
Соотношение объёма фиксирующей среды к объёму фиксируемого объекта не менее чем 10:1
Время фиксации не должно быть менее 12 и более 48 часов.
Неадекватная (слабая или чрезмерная) фиксация приводит к изменению морфологических свойств ткани и артефициальным результатам ИГХ.
Гистологический материал должен сопровождаться направлением, содержащим информацию о пациенте, длительности и характере заболевания, локализации очага поражения, описании биопсии [18].
Диагностические полостные операции — торакоскопия/томия, лапароскопия/томия с биопсией внутригрудных, внутрибрюшных л/у или печени проводятся только при отсутствии увеличенных периферических лимфоузлов и невозможности верификации диагноза.
Гистологические и иммуногистохимические характеристики различных вариантов ЛХ, а также обязательные требования к патологоанатомическому заключению представлены в разделе 7.1 данных рекомендаций. Описание морфологической и иммуногистохимической картины ЛХ представлено в разделе 7.2 данных рекомендаций.
Пациентам 18-60 лет с верифицированной кЛХ ранней стадии с благоприятным прогнозом и ПЭТ-позитивным результатом после 4 циклов ABVD (4-5 баллов по шкале Deauville, соответствующие критериям «стабилизация» или «прогрессирование», приложение Г2), а также с верифицированной кЛХ ранней стадии с неблагоприятным прогнозом и ПЭТ-позитивным результатом после 2 циклов запланированной терапии по схеме ABVD (4-5 баллов по шкале Deauville, соответствующие критериям «стабилизация» или «прогрессирование», приложение Г2) рекомендуется биопсия ПЭТ-позитивного лимфатического узла для выбора дальнейшей тактики лечения [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам с кЛХ, без признаков поражения костного мозга по данным ПЭТ/КТ и без изменений в клиническом анализе крови, за исключением пациентов с кЛХ I–II стадии с поражением только выше диафрагмы, рекомендуется получение гистологического препарата костного мозга (трепанобиопсия), патологоанатомическое исследование биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов для уточнения стадии опухолевого процесса [19].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Пациентам с кЛХ I-II стадии с поражением только выше диафрагмы и без очагового поражения костей/костного мозга по результатам ПЭТ/КТ (за исключением пациентов с изменениями в общем (клиническом) анализе крови – цитопенией или тромбоцитозом) допустимо не выполнять трепанобиопсию [20, 163, 164].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарии: у пациентов с кЛХ I–II стадии с поражением только выше диафрагмы и без очагового поражения костного мозга по результатам ПЭТ/КТ (за исключением пациентов с изменениями в общем (клиническом) анализе крови — цитопенией и/или тромбоцитозом) допустимо не выполнять трепанобиопсию, так как вероятность выявить поражение костного мозга в этой группе пациентов при выполнении трепанобиопсии из подвздошной кости составляет 0,4% [20].
Пациентам с I–II стадиями с поражением лимфатических органов ниже диафрагмы, а также пациентам с III–IV стадиями, которым не проводилась ПЭТ/КТ, выполнение трепанобиопсии является обязательным.
В большинстве случаев, если ПЭТ/КТ демонстрирует однородную картину накопления препарата костным мозгом (считается, что это следствие высвобождения цитокинов), поражения костного мозга не предполагается. Наличие очагового поражения костей/костного мозга по данным ПЭТ/КТ (три и более очагов) предполагает поражение костного мозга.
Проведение ПЭТ/КТ у детей позволяет определять поражение костного мозга, поэтому проведение трепанобиопсии показано только в сомнительных случаях.
При отсутствии возможности проведения ПЭТ/КТ и стадировании только по результатам КТ необходимым является проведение трепанобиопсии подвздошной кости, предпочтительно билатерально при всех стадиях. Допустимо не выполнять трепанобиопсию подвздошной кости при I–II А стадиях с поражением лимфатических узлов только выше диафрагмы без факторов риска, признаков выброса цитокинов в анализах крови биохимическом общетерапевтическом и общем (клиническом) и цитопении или тромбоцитоза.
У детей трепанобиопсия подвздошной кости должна обязательно проводиться под общей анестезией.
Всем пациентам НЛПЛХ, независимо от стадии заболевания рекомендовано патолого-анатомическое исследование биопсийного (операционного) материала костного мозга (трепанобиопсия) и цитологическое исследование отпечатков трепанобиоптата костного мозга.
Пациентам с кЛХ с выявленными на ПЭТ/КТ очаговым поражением костей/костного мозга получение гистологического препарата костного мозга (трепанобиопсия) не рекомендуется, кроме сомнительных случаев [20, 163, 164].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарии: результаты крупных рандомизированных исследований немецкой группы по изучению ЛХ — HD16, HD17, HD18 — показали существенные преимущества ПЭТ/КТ по сравнению с трепанобиопсией костного мозга в диагностике его поражения. Чувствительность и специфичность ПЭТ/КТ составили 99,2% и 100% соответственно[20].
Пациентам с ЛХ перед проведением первой и последующих линий противоопухолевой терапии рекомендуется в зависимости от сопутствующей патологии прием (осмотр, консультация) врача-кардиолога, врача-эндокринолога, врача-невропатолога, врача-инфекциониста и других врачей-специалистов первичный для определения необходимости терапии сопутствующих заболеваний [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
При выборе тактики и проведении терапии следует учитывать, что у пациента могут быть нестандартные проявления болезни, а также сочетание конкретной болезни с другими патологиями, что может диктовать лечащему врачу изменения в алгоритме выбора оптимальной тактики диагностики и лечения.
Каждый цикл терапии начинается, если состояние пациента удовлетворяет следующим критериям:
общее удовлетворительное состояние пациента,
гранулоциты >1 ´ 109/л,
тромбоциты >100 ´ 109/л.
Для пациентов с цитопенией, обусловленной поражением костного мозга, специфическая терапия возможна и при более низких показателях лейкоцитов и тромбоцитов, однако в этих случаях должна быть обеспечена соответствующая сопроводительная терапия.
Рекомендации по редукции доз препаратов и увеличению промежутков между циклами терапии представлены в приложении А3.2.
Пациент прекращает лечение по протоколу в случаях прогрессирования заболевания или появления токсических эффектов, не позволяющих продолжать химиотерапию в необходимом объеме.
ЛТ во всех программах лечения ЛХ должна быть начата в сроки от 2-х до 4-х недель после окончания химиотерапии, но не позднее 6-й недели.
3.1 Первая линия терапии кЛХ, ранние стадии, у пациентов 18–60 лет
Ранее не получавшим лечение пациентам 18–60 лет с верифицированной кЛХ ранней стадии с благоприятным прогнозом подтвержденной данными ПЭТ/КТ, рекомендуется проведение 2–4 циклов полихимиотерапии по схеме ABVD (доксорубицин**, блеомицин**, винбластин**, дакарбазин**) (описание режимов — см. приложение А3.1) с последующей лучевой терапией (ЛТ) в суммарной дозе 20–30 Гр на зоны исходного поражения за 10–15 фракций при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville) [22–24].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарий: у части пациентов можно ограничиться проведением 2–4 циклов ABVD с последующей ЛТ СОД 20 Гр на зоны исходного поражения, при условии, что они после тщательно проведенного современного обследования с использованием ПЭТ/КТ строго удовлетворяют следующим критериям: исходно не более 2 зон поражения, отсутствие экстранодального поражения, массивных конгломератов (не более 5 см при КТ) и ускоренного СОЭ, негативные результаты промежуточной ПЭТ/КТ (ПЭТ-2 1–3 балла по шкале Deauville — см. приложение Г2) после 2 циклов ХТ.
Для остальных пациентов этой группы предпочтение следует отдавать 4 циклам ABVD и, при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville) или КТ рекомендована ЛТ на исходно пораженные лимфатические узлы 30 Гр [24].
Пациентам 18–60 лет с верифицированной кЛХ ранней стадии с благоприятным прогнозом, у которых после 4 циклов ABVD выявляются опухолевые клетки в биоптате ПЭТ-позитивного резидуального опухолевого лимфоузла, рекомендуется интенсификация терапии — проведение дополнительно двух циклов химиотерапии по схеме BEACOPP-эскалированный (этопозид**, доксорубицин**, циклофосфамид**, винкристин**, блеомицин**, прокарбазин** или дакарбазин**, преднизолон**) (описание режимов — см. приложение А3.1) с последующей ЛТ в дозе 30 Гр за 15 фракций на зоны исходного поражения [4, 25].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Ранее не получавшим лечение пациентам 18–60 лет с верифицированной кЛХ ранней стадии, подтвержденной ПЭТ/КТ, и с такими факторами неблагоприятного прогноза, как ускоренное СОЭ и/или поражение 3 и более областей лимфатических коллекторов рекомендуется проведение 4 циклов полихимиотерапии по схеме ABVD (описание режимов — см. приложение А3.1) с последующей ЛТ на зоны исходного поражения в суммарной дозе 30 Гр за 15 фракций при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1-3 балла по шкале Deauville) [26].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Ранее не получавшим лечение пациентам 18–50 лет с верифицированной I–IIA или IB стадиями кЛХ, с подтвержденными КТ или ПЭТ/КТ массивными лимфоузлами средостения и/или Е-стадией и без тяжелых сопутствующих заболеваний рекомендуется проведение 2 циклов BEACOPP-эскалированного + 2 циклов ABVD (описание режимов — см. приложение А3.1) с последующей ЛТ в дозе 30 Гр на зоны исходного поражения [27].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 2).
Ранее не получавшим лечение пациентам 18–60 лет с верифицированной только по данным КТ ранней стадией кЛХ, но не выполнявшим ПЭТ/КТ, с такими факторами неблагоприятного прогноза, как ускоренное СОЭ и/или поражение 3 и более областей лимфатических коллекторов и потому не удовлетворяющей критериям для 4 циклов ABVD, а также пациентам с коморбидностью, которым не может быть проведено 2 цикла BEACOPP-эскалированного + 2 цикла ABVD, рекомендуется проведение 6 циклов ABVD (описание режимов — см. приложение А3.1) с последующей ЛТ в дозе 30 Гр за 15 фракций на зоны исходного поражения [26].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Пациентам 18–60 лет с верифицированной кЛХ ранней стадии с неблагоприятным прогнозом, у которых после 2 циклов запланированной терапии выявляются опухолевые клетки в биоптате ПЭТ-позитивного резидуального опухолевого лимфоузла, рекомендуется интенсификация терапии — проведение дополнительно 2–4 циклов химиотерапии по схеме BEACOPP-эскалированный (описание режимов — см. приложение А3.1) с КТ или ПЭТ/КТ контролем после каждых 2 циклов и последующей ЛТ в дозе 30 Гр за 15 фракций на зоны исходного поражения при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville) [4, 25].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Ранее не получавшим лечение пациентам старше 18 лет с верифицированной I–IIA или IB стадиями кЛХ с массивными конгломератами лимфоузлов в средостении и/или Е-стадией, при невозможности проведения исходного и промежуточного ПЭТ/КТ рекомендуется проведение терапии в соответствии с рекомендациями для распространенных стадий [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам с верифицированной кЛХ, которым показано проведение лучевой терапии, рекомендуется, при наличии технической возможности, выполнение облучения с применением протонной терапии для снижения токсичности и риска развития вторичных радиоиндуцированных опухолей [28–30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
3.2 Первая линия терапии кЛХ, распространенные стадии, у пациентов 18–60 лет
Стандартом лечения распространенных стадий является ХТ в сочетании с ЛТ на зоны больших опухолевых массивов, оставшихся после химиотерапевтического воздействия.
В России эта группа пациентов является самой многочисленной и составляет почти половину заболевших кЛХ. Кроме того, в России до настоящего времени сохраняется большой дефицит трансплантационных коек, что не позволяет проводить адекватную терапию при рецидивах заболевания. Поэтому главной задачей при лечении этой группы пациентов является достижение максимального числа полных и стойких ремиссий уже на первой линии терапии.
Ранее не получавшим лечение пациентам в возрасте от 18 до 60 лет с распространенными стадиями кЛХ без симптомов интоксикации с МПИ 0–2 при отсутствии абсолютной лимфоцитопении <0,6´109/л рекомендуется полихимиотерапия по схеме ABVD (описание режимов — см. приложение А3.1) [26].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Комментарий: количество циклов ABVD зависит от ответа на лечение (оценка после 2–4 циклов). Рекомендуется суммарно 6 циклов при достижении полной ремиссии после 2-х и/или 4-х циклов. Назначение 8 циклов при достижении частичной ремиссии после 4-х циклов нежелательно ввиду увеличения кумулятивной дозы доксорубицина**. В последнем случае возможно обсуждение альтернативного продолжения лечения: при достижении частичной ремиссии после 4-х циклов ABVD - проведение дополнительно только 2 циклов ABVD (всего 6 циклов) c последующим проведением ЛТ на остаточные лимфатические узлы СОД 30 Гр при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville). Возможно подведение дополнительного облучения в дозе 6 Гр («буст») на отдельные резидуальные очаги (CОД 36Гр).
Ранее не получавшим лечение пациентам в возрасте от 18 до 50 лет с распространенными стадиями кЛХ без симптомов интоксикации, но с МПИ 3–7 и всем пациентам с распространенными стадиями кЛХ с симптомами интоксикации рекомендуется полихимиотерапия по схеме BEACOPP-14 (8 циклов) или BEACOPP-эскалированный (6 циклов) (описание режимов — см. приложение А3.1) с последующим облучением резидуальных опухолевых масс размером 2,5 см и более СОД 30 Гр при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville). [26, 31].
Уровень убедительности рекомендаций A (уровень достоверности доказательств 1).
Комментарий: если после окончания терапии для оценки эффективности лечения выполнялась ПЭТ/КТ, то при метаболическом ответе 4–5 по шкале Deauville рекомендовано обсуждение вопроса о II линии терапии. Решение о проведении II линии терапии целесообразно принимать на основании биопсии ПЭТ-позитивного лимфатического узла, так как частота ложноположительных результатов ПЭТ/КТ на этом этапе повышена. В отдельных случаях возможно облучение зоны метаболически активного резидуального опухолевого очага с подведением дозы до СОД 36-40Гр.
Ранее не получавшим лечение пациентам в возрасте от 18 до 50 лет с распространенными стадиями кЛХ без симптомов интоксикации, но с МПИ 3–7 и всем пациентам с распространенными стадиями кЛХ с симптомами интоксикации, как альтернатива режимам BEACOPP-14 или BEACOPPesc рекомендуется полихимиотерапия по схеме EACOPP-14 (6 циклов) с последующим облучением резидуальных опухолевых масс размером 2,5 см и более СОД 30 Гр при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville) (ответ на терапию - см. Приложение А3) [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий: если после окончания терапии для оценки эффективности лечения выполнялась ПЭТ/КТ, то при метаболическом ответе 4–5 по шкале Deauville рекомендовано обсуждение вопроса о II линии терапии. Решение о проведении II линии терапии целесообразно принимать на основании биопсии ПЭТ-позитивного лимфатического узла, так как частота ложноположительных результатов ПЭТ/КТ на этом этапе повышена. В отдельных случаях возможно облучение зоны метаболически активного резидуального опухолевого очага с подведением дозы до 36-40Гр.
Схемы ВЕАСОРР-эскалированный, BEACOPP-14 и ЕАСОРР-14 характеризуются бóльшей миелотоксичностью, чем схема ABVD, и требуют обязательного планового применения колониестимулирующих факторов (Г-КСФ).
С целью уменьшения проявлений синдрома лизиса опухоли у пациентов с выраженными симптомами интоксикации и общим статусом 2 и более по шкале ECOG лечение возможно начинать с префазы — одного введения винбластина** (L01CA-алкалоиды барвинка и их аналоги) или введения циклофосфамида**(L01AA-аналоги азотистого иприта) в монорежиме или в сочетании с глюкокортикоидами в течение 1–3 дней (при отсутствии противопоказаний) или одного введения по схеме ABVD. После префазы начало плановой терапии по схемам ВЕАСОРР-14, ВЕАСОРР-эскалированный и ЕАСОРР-14 возможно только после прохождения пика снижения лейкоцитов.
Ранее не получавшим лечение пациентам в возрасте от 50 до 60 лет без тяжелых сопутствующих заболеваний с распространенными стадиями кЛХ без симптомов интоксикации, но с МПИ 3–7 и всем пациентам с распространенными стадиями кЛХ с симптомами интоксикации рекомендуется полихимиотерапия по схеме BEACOPP-14 (8 циклов) или EACOPP-14 (6 циклов) (описание режимов — см. приложение А3.1) с последующим облучением резидуальных опухолевых масс размером 2,5 см и более в СОД 30 Гр при полном ответе на лекарственную терапию по данным ПЭТ/КТ (1–3 балла по шкале Deauville) [8, 32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарий: если после окончания терапии для оценки эффективности лечения выполнялась ПЭТ/КТ, то при метаболическом ответе 4–5 по шкале Deauville рекомендовано обсуждение вопроса о II линии терапии. Решение о проведении II линии терапии целесообразно принимать на основании биопсии ПЭТ-позитивного лимфатического узла, так как частота ложноположительных результатов ПЭТ/КТ на этом этапе повышена. В отдельных случаях возможно облучение зоны метаболически активного резидуального опухолевого очага с подведением дозы до 36-40 Гр.
Всем пациентам с распространенными стадиями кЛХ в возрасте от 18 до 60 лет, получившим интенсивную лекарственную терапию режимами BEACOPP-эскалированный, BEACOPP-14 или EACOPP-14 в полном объеме при наличии резидуальной опухоли ≤2,5 см с полным метаболическим ответом (1–3 балла по шкале Deauville) по данным ПЭТ-2 и ПЭТ/КТ после окончания химиотерапевтического этапа лечения, рекомендуется рассмотреть вопрос о возможности отказа от лучевой терапии [31, 33].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
У пациентов от 18 до 60 лет с распространенными стадиями кЛХ, выполнивших ПЭТ/КТ до начала лечения и с наличием ПЭТ-позитивных очагов (4–5 баллов по шкале Deauville) после 2 циклов ABVD, рекомендуется интенсификация терапии до BEACOPP-эскалированный (4–6 циклов) или BEACOPP-14 (6 циклов) (описание режимов — см. приложение А3.1) [34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
У пациентов от 18 до 60 лет с кЛХ, получающим терапию режимами BEACOPP-эскалированный, BEACOPP-14 или EACOPP-14, выполнивших ПЭТ/КТ до начала лечения и с наличием ПЭТ-позитивных очагов (4–5 баллов по шкале Deauville) после 2 циклов химиотерапии, рекомендуется продолжить лечение по выбранной программе лечения с ПЭТ-контролем после каждых 2 циклов [8, 34,74].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Всем пациентам с кЛХ, получающим терапию режимами BEACOPP-эскалированный, BEACOPP-14 или EACOPP-14, рекомендуется плановое назначение Г-КСФ (первичная профилактика нейтропении) для обеспечения возможности проведения следующего очередного цикла терапии в требуемые сроки и при требуемых показателях крови [8,35,36].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарий: введение Г-КСФ короткого действия начинается на 9 сутки (через 1 сутки после введения винкристина**) независимо от количества лейкоцитов и продолжается до восстановления уровня нейтрофилов >1×109/л и тромбоцитов >100×109/л, но только в том случае, если пик падения уже пройден.
Введение Г-КСФ пролонгированного действия выполняется на 4 или 5 сутки (при терапии по протоколам BEACOPP-14 или EACOPP-14) или на 9 сутки (при терапии по протоколу BEACOPP-эскалированный) независимо от количества лейкоцитов и не менее чем через 24 часа после окончания введения противоопухолевых препаратов в соответствии с инструкцией по медицинскому применению.
Рекомендации по редукции доз или увеличению промежутков при проведении химиотерапии в зависимости от показателей крови — см. приложение А3.2.
Пациентам от 18 до 60 лет с кЛХ, завершившим плановую полихимиотерапию, оценка ответа на лечение у которых проведена только по результатам КТ, рекомендуется рассмотреть проведение локальной лучевой терапии на зоны резидуальных опухолевых масс размером более 2,5 см в СОД 30 Гр [4, 37, 38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам от 18 до 60 лет с кЛХ, завершившим плановую полихимиотерапию, рекомендуется рассмотреть проведение локальной лучевой терапии у больных с исходным экстранодальным поражением (кости, в исключительных случаях - селезёнка, печень и др.) в зависимости от ответа на лекарственное лечение и пораженного органа в дозе 30–36 Гр [4, 37, 38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам старше 18 лет с кЛХ IV стадии, подтвержденной иммуногистохимически, которым показано, но невозможно проведение или продолжение интенсивных программ химиотерапии первой линии или имеющим высокий риск развития пульмонита при применении блеомицина**, как то: пульмониты любого генеза в анамнезе, хронические заболевания легких (ХОБЛ, астма тяжелое течение и другие), лучевая терапия на область грудной клетки в анамнезе, выраженное снижение ФВД, реакция на введение блеомицина**, в качестве варианта более интенсивной, чем ABVD программы терапии первой линии может быть рекомендована комбинация брентуксимаба ведотина** с химиотерапией по схеме AVD — режим BV-AVD (описание режимов — см. приложение А3.1) [39, 40].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Пациентам с кЛХ, получающим в качестве первой линии терапии режим BV-AVD, рекомендована первичная профилактика нейтропении Г-КСФ, начиная с первого цикла химиотерапии [39].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 2).
Комментарий: профилактику нейтропении следует начинать не позднее 5 дня после каждого введения противоопухолевых препаратов по схеме BV+AVD, начиная с 1-го введения, независимо от числа лейкоцитов в день введения (см. приложение А3.2).
3.3 Первая линия терапии кЛХ у детей и подростков до 18 лет
Терапия детей и подростков до 18 лет с верифицированной ЛХ начинается немедленно после верификации диагноза и установления стадии. В случае проведения лапароскопии терапия начинается через 5 дней от операции.
Параллельно химиотерапии пациент может получать гипергидратацию 2,5–3 л/м2/сут глюкозо-солевыми растворами (В05СВ-солевые растворы).
После проведения каждых 2-х циклов химиотерапии проводится контрольное обследование (см. раздел «2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики» данных рекомендаций) — через 10–14 дней от окончания цикла.
Ранее не получавшим лечение пациентам в возрасте до 18 лет с IA/B или IIA стадиями ЛХ рекомендуется полихимиотерапия по схеме OEPA (2 цикла) (описание режимов — см. приложение А3.1) [41, 42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Пациентам в возрасте до 18 лет с IA/B или IIA стадиями ЛХ, достигшим полного метаболического ответа (по результатам ПЭТ/КТ 1–3 балла по шкале Deauville) после 2 циклов OEPA, рекомендуется проведение 1 цикла по схеме COPDAC (описание режимов — см. приложение А3.1) с последующим отказом от лучевой терапии [41, 42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Ранее не получавшим лечение пациентам в возрасте до 18 лет с IEA/B, IIEA, IIB, или IIIA стадиями ЛХ рекомендуется полихимиотерапия по схеме OEPA (2 цикла) + COPDAC (2 цикла) (описание режимов — см. приложение А3.1) [41, 42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Ранее не получавшим лечение пациентам в возрасте до 18 лет с IIEB, IIIEA/B, IIIB, IVA/B стадиями ЛХ рекомендуется полихимиотерапия по схеме OEPA (2 цикла) + COPDAC (4 цикла) (описание режимов — см. приложение А3.1) [41, 42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Пациентам в возрасте до 18 лет с ЛХ при наличии после 2-го блока ПХТ ПЭТ/КТ-позитивной резидуальной опухоли или при сокращении объема опухоли менее чем на 95% от исходного (при отсутствии данных ПЭТ/КТ) рекомендуется лучевая терапия на первично пораженные области лимфатических коллекторов СОД 19,8 Гр [43].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: при наличии показаний к проведению лучевой терапии у пациентов с лимфомой Ходжкина необходимо облучить все пораженные лимфоузлы, выявленные при инициальном, выполненном до начала химиотерапии, ПЭТ/КТ исследовании. При формировании объемов облучения необходимо следовать ICRU 50/62 [44].
Минимальные требования к проведению облучения у детей — 3-D конформная лучевая терапия. Лучевая терапия должна проводиться на линейном ускорителе фотонами с энергией не менее 6 MV, оснащенном многолепестковом коллиматором и системой контроля положения пациента и/или мишени (КТ в коническом пучке, система портальной визуализации и др.). Не исключается использование электронных пучков с подходящей энергией для облучения поверхностно расположенных групп лимфатических узлов, например, паховых. Возможно применение ЛТ с модуляцией интенсивности (IMRT), объемно-модулированная ЛТ (VMAT), TomoTherapy, протонотерапии.
Лучевая терапия опухолей у детей должна проводиться с применением механической иммобилизации (индивидуальная маска термопластическая, матрас вакуумный для позиционирования пациента). Необходимо предусмотреть возможность облучения под общей анестезией пациентов в возрасте до 4-х лет и по показаниям в более старшем возрасте.
Все области поражения предпочтительно облучать одновременно. При III–IV стадиях решение о последовательном облучении принимается индивидуально, при этом, в первую очередь, в объем лучевой терапии включаются остаточные опухолевые массы, либо зоны с исходным обширным поражением. Перерыв между этапами лучевой терапии должен быть не более 2 недель.
В макроскопический объем опухоли (GTV) входит объем пораженных лимфоузлов. Клинический объем мишени (CTV) включает в себя GTV с безопасным краем 1–2 см с учетом анатомических барьеров для распространения болезни (обычно в анатомических границах региона). Планируемый объем мишени (PTV1) включает в себя CTV плюс принятый в данном учреждении отступ, обычно 7–10 мм во всех направлениях. Для средостения, парааортальной зоны и области таза отступ CTV в краниокаудальном направлении должен составлять не менее 2 см. Лимфоузлы корней легких рассматриваются как самостоятельный регион.
СОД облучения составляет 19,8 Гр, при стандартном фракционировании с РОД 1,8 Гр за фракцию, 5 фракций в неделю. Все поля облучаются ежедневно. Допустимо снижение РОД до 1,5–1,6 Гр при больших объемах облучения и/или у детей младшего возраста.
Граница планируемого лучевого воздействия определяется размерами опухоли по окончании химиотерапии с дополнительным захватом 1–2 см.
Лучевая терапия должна быть начата на 2–4 неделе после завершения химиотерапии, то есть на 14–28 день от приема последней дозы преднизолона**.
Вопрос об экстранодальном облучении должен решаться индивидуально.
Пациентам в возрасте до 18 лет с ЛХ, с остаточной опухолью >100 см3, а также у пациентов с остаточной опухолью >5 см3 и регрессией опухоли ≤75% от исходного объема рекомендуется дополнительное облучение СОД 10 Гр (РОД 2 Гр) [43].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5)
Комментарий: объем буста (PTVбуст) определяется размером остаточной опухоли с безопасным краем по 1 см плюс принятый в данном учреждении отступ на PTV (PTVбуст определяется по аналогичному алгоритму определения PTV). При этом границы объема PTVбуст не должны выходить за границы PTV1.
Пациентам в возрасте до 18 лет с экстранодальным поражением ЛХ либо с поражением селезенки рекомендуется проведение ЛТ в зависимости от пораженного органа [38]:
Селезенка: орган считается пораженным при наличии очагового накопления РФП при первичном ПЭТ/КТ либо при наличии данных об очаговых изменениях по данным МРТ или УЗИ. При этом необходимо проведение облучения всей селезенки с учетом возможных смещений органа до СОД 19,8 Гр. Диффузное накопление РФП в селезенке не всегда считается поражением и должно обсуждаться индивидуально.
Легкие: показанием к облучению легкого является сохранение в нем остаточных очагов после двух курсов химиотерапии, выявленных на первичном ПЭТ/КТ. При наличии солитарного поражения органа после 2-х курсов ПХТ — очаг облучается локально с РОД 1,8 Гр, СОД 19,8 Гр. Отступ на CTV — 1 см, плюс дополнительный отступ на PTV. При наличии двух и более очагов орган облучается тотально: при поражении 1 легкого до СОД 14–15 Гр (непораженное легкое при этом не облучается), при поражении двух легких до СОД 12 Гр, РОД 1–1,2 Гр.
Печень: показанием к облучению печени является ее первичное поражение на ПЭТ/КТ. При наличии солитарного очага поражения в печени необходимо проведение локальной лучевой терапии СОД 19,8 Гр. При этом необходимо учесть безопасный край 1–2 см и отступ PTV. В случае выявления двух или более очагов необходимо проведение тотального облучения печени с учетом возможных смещений органа до СОД 15 Гр с РОД 1–1,2 Гр.
Почки: показанием к облучению почки является ее первичное поражение, также регистрируемое после 2-х курсов ПХТ на ПЭТ/КТ. Орган облучается тотально с учетом возможных смещений органа до СОД 12 Гр с РОД 1–1,2 Гр.
Кости: показанием к облучению костей скелета является их первичное поражение, также регистрируемое на КТ или ПЭТ/КТ после 2-х курсов ПХТ. При выявлении у пациента 1–2 очагов поражения костей — необходимо их облучение с безопасным краем 1–2 см и с учетом погрешности смещения до СОД 19,8 Гр с РОД 1,8 Гр. При инициальном поражении позвонка его полностью следует включать в CTV c последующим отступом 0,5 см при формировании PTV. В случае выявления более двух очагов костного поражения необходимость их облучения обсуждается индивидуально.
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Ранее не получавшим лечение пациентам в возрасте до 18 лет с ЛХ с компрессией трахеи и синдромом сдавления нижней полой вены при наличии рисков анестезии оперативное вмешательство должно проводиться с последующей продленной интубацией, при отсутствии такой возможности рекомендуется предфаза преднизолоном** (у детей старше 3 лет) 30–60 мг/м2 в течение 3–5 дней до проведения манипуляций под общей анестезией [45].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
3.4 Первая линия терапии кЛХ у пациентов старше 60 лет
Ранее не получавшим лечение пациентам старше 60 лет с распространенными стадиями кЛХ рекомендуется индивидуальный выбор программы лечения в зависимости от сопутствующих заболеваний пациента [4, 46, 47].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: относительная редкость участия лиц старше 60 лет в клинических исследованиях (менее 10%) создает сложности в доказательстве эффективности тех или иных программ лечения и, соответственно, в выборе терапии первой линии для этих пациентов. Плохая переносимость относительной дозо-интенсивности лечения, приближенной к адекватной расчетной величине, приводит к снижению относительной дозо-интенсивности до ≤65% от запланированной и к существенному укорочению как общей выживаемости, так и выживаемости до прогрессирования.
Приемлемая по гематологической токсичности и эффективности программа ABVD — «золотой стандарт» — представляет высокий риск развития легочной токсичности, вызванной блеомицином**, частота которой в группе ≥60 лет составляет 24%, а связанная с ней смертность — 18%. Применение интенсивных программ в этой возрастной группе сопряжено с высоким риском смертности, ассоциированной с терапией: при использовании программы BEACOPP в базовых дозах смертность, связанная с терапией, достигает 21%, но исключение этопозида** — программа BACOPP — снижает данный показатель до 12%, что все же является неприемлемым риском для пациентов с ЛХ. В двух проспективных исследованиях, показавших эффективность режима VEPEMB, смертность от токсичности терапии составляла 3% и 7%.
Имеющаяся сердечная патология и/или риск развития кардиальных осложнений требуют проведение программ без препаратов из группы антрациклинов и родственных соединений, например, ChlVPP, CVPP, COPP. Следует учитывать, что терапевтический потенциал схем СОРР/СVPP реализуется в полной мере лишь при условии получения пациентом не менее 95% дозы каждого из препаратов. Также следует минимизировать объем ЛТ на область средостения. В случае сочетания кардиальной и легочной патологии возможно применение #идарубицин**-содержащей программы IVDG, в которой отсутствует блеомицин**, а режим введения препаратов предполагает возможность оптимального контроля миелотоксичности [48].
С целью снижения риска кардиотоксических осложнений доксорубицина** возможна замена последнего на менее кардиотоксичные — #митоксантрон** или #идарубицин** (из расчета: доксорубицин** 50 мг/м2 — #митоксантрон** или #идарубицин** 12 мг/м2, доксорубицин** 25 мг/м2 — #митоксантрон** или #идарубицин** 5 мг/м2) [48, 157].
Кроме того, с целью минимизации риска миелотоксических осложнений или при коморбидной отягощенности возможно применение программ CHOP-21, CVP. В крайних случаях пациентам, имеющим серьезные противопоказания к назначению ПХТ, можно назначать метрономную терапию типа РЕРС или монотерапию агентами, активными против ЛХ. Кратность назначения и длительность курса в данном случае будут зависеть от эффективности и токсических осложнений. Применяются винбластин** по 5,5 мг/м2 в/в 1 раз в 14 дней, #этопозид** по 50 мг/м2 или #циклофосфамид** по 50–150 мг перорально, курсами по 7–14 дней [4].
3.5 Выбор терапии второй и последующих линий у пациентов с кЛХ
Пациентам от 18 до 60 лет с кЛХ из группы низкого риска (ранние стадии ЛХ без неблагоприятных прогностических признаков), получившим в качестве первой линии терапии только 2 цикла по схеме ABVD с последующим облучением зон исходного поражения, при рецидиве заболевания рекомендуется рассмотреть возможность проведения 6 циклов по схеме BEACOPP-эскалированный (описание режимов — см. приложение А3.1) [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Пациентам до 50 лет с кЛХ с хорошим соматическим статусом (ECOG 0–1, отсутствие тяжелых сопутствующих заболеваний) с рефрактерным течением заболевания (не достигнута частичная ремиссия после окончания химиотерапевтического этапа, констатировано прогрессирование), либо с первым ранним рецидивом кЛХ (продолжительность ремиссии менее 1 года после завершения индукционного лечения), либо с первым поздним рецидивом кЛХ с большой массой опухоли или со вторым поздним рецидивом, если на предшествующих этапах лечения не проводилось облучение поясничного отдела позвоночника и костей таза, и/или не использовались циклы, включающие такие алкилирующие средства, как #мелфалан** и ломустин**, рекомендуется проведение консультации в трансплантологическом центре для решения вопроса о возможности проведения высокодозной химиотерапии (ВДХТ) с аутологичной трансплантацией гемопоэтических стволовых клеток (аутоТГСК), и, при возможности ее выполнения, планирование режимов и сроков противорецидивной терапии [4, 49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: в отдельных случаях при очень хорошем общем статусе и незначительной коморбидности после тщательного обследования ВДХТ с аутоТСКК может быть предложена и пациентам в возрастном интервале от 50 до 60 лет по тем же показаниям.
В детской практике при прогрессировании или раннем рецидиве необходима консультация в трансплантологическом центре для решения вопроса о возможности проведения ВДХТ с аутоТГСК, и, при возможности ее выполнения, планирование режимов и сроков противорецидивной терапии.
В детской практике при лечении позднего рецидива (>12 мес от окончания терапии) возможно применение схем ХТ 2-й линии и повторная лучевая терапия.
Пациентам с кЛХ и рефрактерным течением заболевания (не достигнута частичная ремиссия после окончания химиотерапевтического этапа, констатировано прогрессирование), либо с первым ранним рецидивом кЛХ (продолжительность ремиссии менее 1 года после завершения индукционного лечения), либо с первым поздним рецидивом кЛХ и с большой массой опухоли, либо со вторым поздним рецидивом (если при лечении первого рецидива высокодозная химиотерапия с аутоТГСК не проводилась), которым планируется ВДХТ с аутоТГСК, и если на предшествующих этапах лечения не проводилось облучение поясничного отдела позвоночника, костей таза, и/или не использовались циклы, включающие такие алкилирующие средства, как #мелфалан** и ломустин**, рекомендуется проведение химиотерапии по любой из схем терапии второй линии на выбор лечащего врача для определения химиочувствительности опухолевых клеток, уменьшения опухолевой массы и мобилизации стволовых клеток перед этапом высокодозной химиотерапии (ВДХТ) [49, 50].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Комментарий: в качестве терапии второй линии могут применяться комбинации ICE, DHAP, IGEV, BeGEV, GDP, ESHAP, GemOx, IEP и др. (описание режимов — см. приложение А3.1). Режимы с включением брентуксимаба ведотина** и PD-1-ингибиторов (L01XC: Моноклональные антитела) (ниволумаб**, пембролизумаб**) позволяют повысить долю пациентов с полным ответом перед выполнением ВДХТ с аутоТГСК. Выбор режима терапии второй линии зависит от возможностей и предпочтений медицинской организации, выполняющей программу лечения (описание режимов — см. приложение А3.1).
В детской практике для достижения ремиссии кЛХ перед ВДХТ с аутоТГСК возможно применение сочетанной терапии — препаратами второй линии (#бендамустин**) и иммуноконъюгатом (L01XC: Моноклональные антитела) (#брентуксимаб ведотин**) [160].
Пациентам с кЛХ и рефрактерным течением заболевания (не достигнута частичная ремиссия после окончания химиотерапевтического этапа, констатировано прогрессирование), либо с первым ранним рецидивом кЛХ (продолжительность ремиссии менее 1 года после завершения индукционного лечения), либо с первым поздним рецидивом кЛХ с большой массой опухоли или со вторым поздним рецидивом заболевания, которым планируется ВДХТ с аутоТГСК и начата химиотерапия рецидива, если на предшествующих этапах лечения не проводилось облучение поясничного отдела позвоночника и костей таза и/или не использовались циклы, включающие такие алкилирующие препараты, как #мелфалан** и ломустин**, рекомендуется проведение стимуляции гемопоэза с мобилизацией и последующим сбором гемопоэтических стволовых клеток (ГСК) для последующего проведения аутоТГСК (описание режимов — см. приложение А3.1) [51].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: сроки и режим мобилизации ГСК должны выполняться в соответствии с рекомендациями трансплантационного центра, в котором планируется аутоТГСК.
Пациентам с кЛХ и рефрактерным течением заболевания (не достигнута частичная ремиссия после окончания химиотера
Всем пациентам с ЛХ на всех этапах терапии заболевания, а также после завершения лекарственного лечения рекомендуется комплексная реабилитация, а также, при необходимости, поддерживающая терапия [105].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Комментарий: специальных методов реабилитации при ЛХ не существует. Реабилитация пациентов с ЛХ должна носить комплексный характер, охватывая не только медицинские, но и социально-психологические аспекты адаптации пациента к нормальной жизни. Такая реабилитация требует, кроме медицинской помощи, обязательного участия социальных работников и медицинских психологов. Программы реабилитации разрабатываются индивидуально, в зависимости от выявленных осложнений лекарственного лечения, сопутствующей патологии, социальных и психологических проблем.
Реабилитация при возникновении осложнений в течение заболевания и лечения проводится в рамках соответствующих нозологий.
Методов профилактики ЛХ в настоящее время не существует, поскольку неизвестны этиологические факторы, ведущие к развитию заболевания.
Всем пациентам с ЛХ на протяжении всей жизни пациента — как в период лечения, так и вне лечения — рекомендуется соблюдать предписания врача-гематолога или врача-онколога по лечению, избегать провоцирующих заболевание факторов, изменить виды и условия труда на невредные и облегченные, ограничить инсоляцию и физиотерапевтические методы лечения, женщинам детородного возраста в полной ремиссии заболевания придерживаться тактики планирования беременности [4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Взрослым пациентам, завершившим лечение по поводу ЛХ с достижением ПР, рекомендуется диспансерное наблюдение у врача-онколога или врача-гематолога в течение первого года после завершения терапии каждые 3 месяца, 2-го года — каждые 6 месяцев, в дальнейшем — ежегодно, после 5 лет — каждые 2 года [1, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Комментарий: диспансерное наблюдение должно включать тщательный сбор жалоб, клинический осмотр пациента, рентгенологический контроль органов грудной клетки, УЗИ брюшной полости (комплексное) и периферических лимфатических коллекторов. Для пациентов, получавших антрациклины (L01DB Антрациклины и родственные соединения) и блеомицин** в сочетании с облучением средостения — исследование функции сердца и легких.
Детям и подросткам, завершившим лечение по поводу ЛХ с достижением ПР, рекомендуется диспансерное наблюдение у врача-онколога или врача-гематолога по графику, представленному в табл. 5.1 [45].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Комментарий: Таблица 5.1. График диспансерного наблюдения детей после завершения терапии по поводу ЛХ (время от окончания лучевой терапии)
Обследование |
1-ый год |
2-ой год |
3-ий год |
4-ый год |
5-ый год |
6-ой год |
|---|---|---|---|---|---|---|
визуальный осмотр терапевтический, пальпация терапевтическая и аускультация терапевтическая |
4–8х |
4–8х |
4х |
2х |
2х |
Индивидуально |
Общий (клинический) анализ крови развернутый с исследованием уровня гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, ретикулоцитов в крови, дифференцированным подсчетом лейкоцитов (лейкоцитарной формулы) с оценкой абсолютного содержания лейкоцитов, оценкой скорости оседания эритроцитов |
4х |
4х |
2х |
2х |
2х |
|
исследование неспровоцированных дыхательных объемов и потоков (ФВД) |
1х |
Индивидуально |
||||
ультразвуковое исследование лимфатических узлов (ультразвуковое исследование лимфатических узлов (одна анатомическая зона)) и органов брюшной полости (комплексное) |
4х |
4х |
2х |
2х |
2х |
|
Спиральная КТ шеи/КТ органов грудной полости для I–II + КТ органов брюшной полости/органов малого таза для III–IV стадий, МРТ |
2х |
2–1х |
1х |
1х |
1х |
|
|
Исследование уровня тиреотропного гормона (ТТГ) в крови Исследование уровня общего трийодтиронина (Т3) в крови, Исследование уровня общего тироксина (Т4) сыворотки крови |
1х |
1х |
1х |
1х |
1х |
|
Регистрация электрокардиограммы/Эхокардиография |
1х |
1х |
||||
Всем пациентам, достигшим ПР после лечения по поводу ЛХ, включавшего лучевую терапию на область шейно-надключичных лимфатических коллекторов, рекомендуется ежегодно в течение 5 лет исследование функции щитовидной железы (исследование уровня тиреотропного гормона (ТТГ) в крови) и при необходимости — прием (осмотр, консультация) врача-эндокринолога первичный [1, 4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Детям и подросткам, завершившим лечение по поводу ЛХ с достижением ПР, рекомендуется скрининг поздних эффектов терапии (см. табл. 5.2), скрининг органных осложнений проведенного лечения (см. табл. 5.3) и скрининг по кардиотоксическим эффектам (в зависимости от проведенного лечения и возраста пациента — см. табл. 5.4) [45].
Уровень убедительности рекомендаций C (уровень достоверности доказательств 5).
Комментарий:
Таблица 5.2. Скрининг поздних эффектов противолимфомной терапии
1 год от окончания терапии (каждые 3 мес.) |
• осмотр (рост/вес, объем яичек, признаки полового созревания) (Прием (осмотр, консультация) врача-гематолога первичный) • ежемесячное самообследование молочных желез • общий (клинический) анализ крови + исследование скорости оседания эритроцитов (СОЭ) • Прицельная рентгенография органов грудной клетки/Спиральная КТ шеи/КТ органов грудной полости для I–II + КТ органов брюшной полости/органов малого таза для III–IV стадий • Регистрация ЭКГ/эхоКГ/ Холтеровское мониторирование сердечного ритма, исследование уровня лютеинизирующего, фолликулостимулирующего гормона в сыворотке крови, Исследование уровня общего эстрадиола в крови / Исследование уровня общего тестостерона в крови, Исследование уровня общего трийодтиронина (Т3) в крови, Исследование уровня общего тироксина (Т4) сыворотки крови |
|---|---|
2 год от окончания терапии |
• осмотр, анализы и КТ каждые 6 мес. (Прием (осмотр, консультация) врача-гематолога первичный) • ежегодно — исследование молочных желез, оценка функции сердца, легких, щитовидной железы и гормонального статуса |
3 год от окончания терапии |
• ежегодно — исследование молочных желез, оценка функции сердца, легких, щитовидной железы и гормонального статуса |
4 год от окончания терапии |
То же |
5 год от окончания терапии |
Переход под наблюдение в катамнестическую службу |
Таблица 5.3. Скрининг органных осложнений проведенного лечения
Рак молочной железы |
Самообследование ежемесячно после пубертата + клиническое обследование ежегодно, начиная с пубертата. Маммография через 8 лет после лучевой терапии или с 25-летнего возраста. |
|---|---|
Болезни щитовидной железы |
Пациенты после облучения 25 Гр и выше — группа риска развития узлов и рака, после уже 20 Гр — риск гипотиреоза. Ежегодный осмотр и исследование уровня тиреотропного гормона (ТТГ) и уровня общего тироксина (Т4) сыворотки крови для всех. |
Болезни легких |
Пациенты после облучения гр. клетки и блеомицина** — группа риска. прицельная рентгенография органов грудной клетки и исследование неспровоцированных дыхательных объемов и потоков (ФВД) базово, перед любым наркозом и по потребности (симптоматика) |
Другие опухоли |
Все те, кто получал лучевую терапию — в группе риска рака кожи. Ежегодный осмотр с напоминанием о солнцезащитных мероприятиях |
Бесплодие или недостаточность яичников |
Выше всего риск у мужчин, получавших 3 или более циклов с прокарбазином**, более 7,5 г/м циклофосфамида** или облучение таза/яичек Менархе чаще всего наступает, но изменение уровней лютеинизирующего, фолликулостимулирующего гормона и эстрадиола могут говорить о незрелой функции яичников. У мужчин редко снижен тестостерон, даже если они бесплодны и фолликулостимулирующий гормон повышен |
Таблица 5.4. Скрининг по кардиотоксическим эффектам
Функция сердца | |||
|---|---|---|---|
Возраст |
Облучение средостения |
Доза антрациклинов и родственных соединений |
ЭхоКГ |
< 1 года |
+ |
любая |
раз в год |
– |
< 200 мг/м2 |
каждые 2 года |
|
> 200 мг/м2 |
раз в год |
||
1–4 лет |
+ |
любая |
раз в год |
– |
< 100 мг/м2 |
каждые 5 лет |
|
100–300 мг/м2 |
каждые 2 года |
||
> 300 мг/м2 |
раз в год |
||
> 5 лет |
+ |
< 300 мг/м2 |
каждые 2 года |
> 300 мг/м2 |
раз в год |
||
– |
< 200 мг/м2 |
каждые 5 лет |
|
200–300 мг/м2 |
каждые 2 года |
||
> 300 мг/м2 |
раз в год |
||
Медицинская помощь, за исключением медицинской помощи в рамках клинической апробации, в соответствии с Федеральным законом от 21.11.2011 № 323-ФЗ (ред. от 25.05.2019) «Об основах охраны здоровья граждан в Российской Федерации» организуется и оказывается:
в соответствии с положением об организации оказания медицинской помощи по видам медицинской помощи, которое утверждается уполномоченным федеральным органом исполнительной власти;
в соответствии с порядками оказания помощи по профилю «гематология» и по профилю «онкология», обязательным для исполнения на территории Российской Федерации всеми медицинскими организациями;
на основе настоящих клинических рекомендаций;
с учетом стандартов медицинской помощи, утвержденных уполномоченным федеральным органом исполнительной власти.
Показания для плановой госпитализации:
Начало специфической терапии.
Плановое продолжение специфической терапии.
Диагностические процедуры, для проведения которых необходимы стационарные условия.
Показания для экстренной госпитализации:
Осложнения основного заболевания, требующие специфического лечения в условиях стационара.
Осложнения специфической терапии, угрожающие жизни пациента и требующие соответствующего лечения в условиях стационара
Показания к выписке пациента из стационара:
Окончание специфической терапии (при отсутствии осложнений специфической терапии, угрожающих жизни пациента).
Заключение о целесообразности перевода пациента в профильную медицинскую организацию составляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами-специалистами медицинской организации, в которую планируется перевод.
7.1 Общие требования к морфологической диагностике лимфомы Ходжкина
До биопсии лимфатического узла необходимо выполнить общий анализ крови с подсчетом лейкоцитарной формулы, чтобы исключить выполнение биопсии у пациентов хроническим лимфолейкозом, моноклональным В-клеточным лимфоцитозом, острыми лейкозами, при лимфоцитозе инфекционной (HIV, EBV, CMV-инфекции, коклюш, вирусные гепатиты, токсоплазмоз и др.) или другой этиологии (поствакцинальный, лекарственная реакция, курение, тимома, «стрессорный» лимфоцитоз).
Диагноз лимфомы Ходжкина устанавливают на основании морфологического и иммуногистохимического исследования биопсийного или операционного материала. В части случаев необходимо проведение молекулярно-биологических и генетических тестов. Цитологическое исследование пунктатов или мазков-отпечатков лимфатических узлов или других опухолевых очагов является дополнительным методом исследования и не может служить достаточным основанием для диагноза лимфомы и ее нозологической верификации.
При первичном обследовании пациента во всех случаях проводится гистологическое и иммуногистохимическое исследование материала эксцизионной биопсии лимфатического узла или инцизионной/эксцизионной биопсии патологического очага или операционного материала, при обязательном предоставлении врачу-патологоанатому выписки из амбулаторной карты/истории болезни пациента. Пунктировать лимфатические узлы для аспирации клеточной взвеси категорически не следует. В исключительных случаях (локализация опухоли в труднодоступных анатомических зонах, тяжесть состояния пациента) при обосновании невозможности выполнения эксцизионной биопсии (отраженном в медицинской документации), объектом исследования может быть тканевой материал, полученный с помощью пистолетной («кор»-) биопсии. Пригодным для исследования является биоптат диаметром не менее 16 G, при длине опухолевого инфильтрата в ткани не менее 1,5 см. Объем иммуногистохимического исследования определяет врач-патологоанатом при гистологическом изучении материала. Разделение материала между различными лабораториями категорически недопустимо. Протокол морфологического и иммуногистохимического исследования должен содержать:
Макроскопическое описание материала, присланного для исследования; при исследовании готовых блоков и микропрепаратов в протоколе должны быть указаны количество и идентификационные номера всех присланных объектов.
Гистологическое описание лимфомы с указанием типа роста (диффузный, нодулярный и т. п.), характеристики клеточного состава (мелкие, крупные клетки, полиморфный состав, анапластическая, бластная/бластоидная морфология, наличие многоядерных форм, характеристика ядер), наличия реактивных и резидуальных компонентов. Для кЛХ варианта нодулярный склероз необходимо описание наличия, характера и выраженности фиброзного компонента и клеточного состава нодулей. Для НЛПЛХ необходимо описание клеточного состава нодулей и указание на наличие/отсутствие фиброзного компонента.
Результаты иммуногистохимического исследования с указанием использованных антител и подробностей окрашивания, указывающих на специфический характер реакции (например, окрашивание ядер в реакциях с антителами к TdT, BCL-6, Cyclin D1; цитоплазмы — в реакциях на CD79a; гранулярная цитоплазматическая реакция — цитотоксические молекулы; окрашивание цитоплазмы или мембраны — в реакциях с антителами к CD3, тяжелым или легким цепям иммуноглобулинов; мембраны — в реакциях на CD20, CD10), интенсивность, особенности иммуногистоархитектоники. Представление результатов иммуногистохимических тестов только в виде «крестов» («плюсов») и перечня антител недопустимо.
Патоморфологическое заключение, сформулированное в соответствии с действующей редакцией классификации опухолей гемопоэтической и лимфоидной тканей (ВОЗ, 2017 г.).
Обязательным компонентом определения распространенности опухолевого процесса (стадии) у пациентов, не выполнивших ПЭТ-КТ при первичной диагностике, является гистологическое исследование трепанобиоптата костного мозга. В процессе первичного обследования рекомендуется выполнять биопсию билатерально.
Морфологическое исследование пунктата костного мозга (стернального или др.) для исключения специфического поражения костного мозга при кЛХ не рекомендуется, так как неинформативно и не заменяет гистологического исследования трепанобиоптата.
Показания к трепанобиопсии для кЛХ и НЛПЛХ описаны в разделе 2.5.
При наличии в общем (клиническом) анализе крови или цитологическом исследовании мазка костного мозга (миелограмме) лимфоцитоза, независимо от числа лейкоцитов, а также при преобладании лимфоидных клеточных элементов, атипичных лимфоцитов или клеток с бластной морфологией в плевральной, асцитической или других биологических жидкостях для проведения дифференциальной диагностики ЛХ с другими крупноклеточными лимфомами необходимо выполнить иммунофенотипирование методом проточной цитофлуориметрии. Проточная цитофлуориметрия позволяет быстро провести дифференциальную диагностику опухолевого и реактивного лимфоцитоза, что важно для определения дальнейшей тактики обследования пациента. Материалом для анализа методом проточной цитофлуориметрии могут служить клетки крови, костного мозга, выпотных жидкостей, бронхоальвеолярного смыва, ликвора, гомогенизированные образцы тканей (селезенка, лимфатические узлы и т. д.), клеточная суспензия, полученная при аспирационной тонкоигольной пункции лимфатических узлов.
При определении стадии опухолевого процесса может потребоваться биопсия других очагов поражения, если нельзя исключить их опухолевую природу другими способами.
При рецидиве или прогрессировании заболевания настоятельно рекомендуется выполнение повторной биопсии и морфологического исследования пораженных лимфатических узлов или экстранодальных очагов. Биопсию желательно выполнять с учетом результатов ПЭТ/КТ — из очага с максимальным накоплением РФП (флудезоксиглюкоза [18F]). Повторная биопсия также показана при наличии резидуальных очагов для подтверждения ремиссии, за исключением случаев ПЭТ-негативных резидуальных образований при ЛХ. Проведение повторной биопсии патологического очага является обязательным при первично-резистентном течении или рецидиве заболевания в целях подтверждения диагноза или верификации опухолевой трансформации, а также исключения второй опухоли, инфекционного процесса.
Повторная аспирация и трепанобиопсия костного мозга выполняются для плановой оценки результатов лечения и при появлении клинически немотивированных цитопении и лихорадки. Аспират костного мозга может быть информативен для оценки регенерации и диспластических изменений миелопоэза.
7.2 Морфологическая и иммуногистохимическая диагностика ЛХ
Все варианты классической ЛХ характеризуются одинаковым иммунофенотипом: CD30 (dot-like, мембранная, цитоплазматическая реакция), CD15 (dot-like, мембранная, цитоплазматическая реакция), PAX-5 (слабая ядерная реакция, по сравнению с В-клетками реактивного микроокружения). В опухолевых клетках может обнаруживаться вирус Эпштейна-Барр (LMP1/EBER).
Экспрессия CD15 отмечается примерно в 85% случаев ЛХ, PAX-5 — в 95% случаев. При отсутствии экспрессии CD30 диагноз ЛХ сомнителен и требует углубленного иммуногистохимического исследования.
Опухолевые клетки в части случаев экспрессируют пан-В-клеточный маркер CD20 (гетерогенная по интенсивности мембранная реакция), CD19 (мембранная реакция); экспрессия опухолевыми клетками CD45 и CD3 отсутствует. Дополнительным признаком, позволяющим отличить ЛХ от диффузной В-крупноклеточной лимфомы, является отсутствие экспрессии CD79a, BCL-6, В-клеточного транскрипционного фактора BoB.1 (в части случаев наблюдается слабая ядерная реакция в отдельных опухолевых клетках).
При установлении диагноза классической ЛХ необходимо указать гистологический вариант и особенности иммунофенотипа (экспрессия CD20, EBV,) (см. табл. 7.1.1). Иммуногистохимической верификации подлежат все случаи ЛХ.
Нодулярная ЛХ с лимфоидным преобладанием отличается от классической ЛХ по клиническим и иммуноморфологическим характеристикам. Опухолевые (LP-) клетки интенсивно экспрессируют CD20, PAX-5, Oct-2 и другие В-клеточные антигены, их окружают розетки из CD3+, CD57+, PD1+ ТFH -лимфоцитов. Экспрессия CD30 и CD15 на опухолевых клетках отсутствует. В редких случаях отмечается аберрантность иммунофенотипа опухолевых клеток (например, слабая экспрессия ли отсутствие BoB.1 или Oct-2 или Oct-3 или CD79a или PAX-5, или экспрессия CD30.
Таблица 7.2.1 Морфологическая классификация ЛХ ВОЗ, 2017 г.
Лимфома Ходжкина |
Варианты |
Иммунофенотип опухолевого субстрата |
|---|---|---|
Классическая лимфома Ходжкина |
с нодулярным склерозом, типы I и II; смешанно-клеточный; богатый лимфоцитами; с лимфоидным истощением |
CD30+, CD15+, CD20–/+ (экспрессия в 20-40% случаев), CD45–, PAX-5+ (слабо), BоB.1–, Oct-2– (или окрашивание в части клеток) |
|
Нодулярная лимфома Ходжкина с лимфоидным преобладанием |
CD20+, CD45+, CD30– (экспрессирован в единичных случаях), CD15–, Oct-2+ (гиперэкспрессия), BоB.1+, BCL-6+, J-chain+ |
7.3 Стадирование и определение прогностической группы при ЛХ у пациентов старше 18 лет
Стадирование осуществляется по результатам обследования в соответствии с критериями классификации Ann Arbor (модификация Cotswold) (табл. 7.3.1).
Таблица 7.3.1 Стадирование лимфом по Ann Arbor, модификация Cotswold
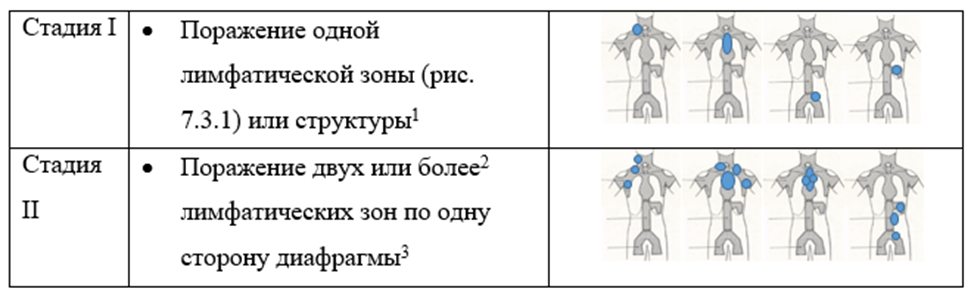
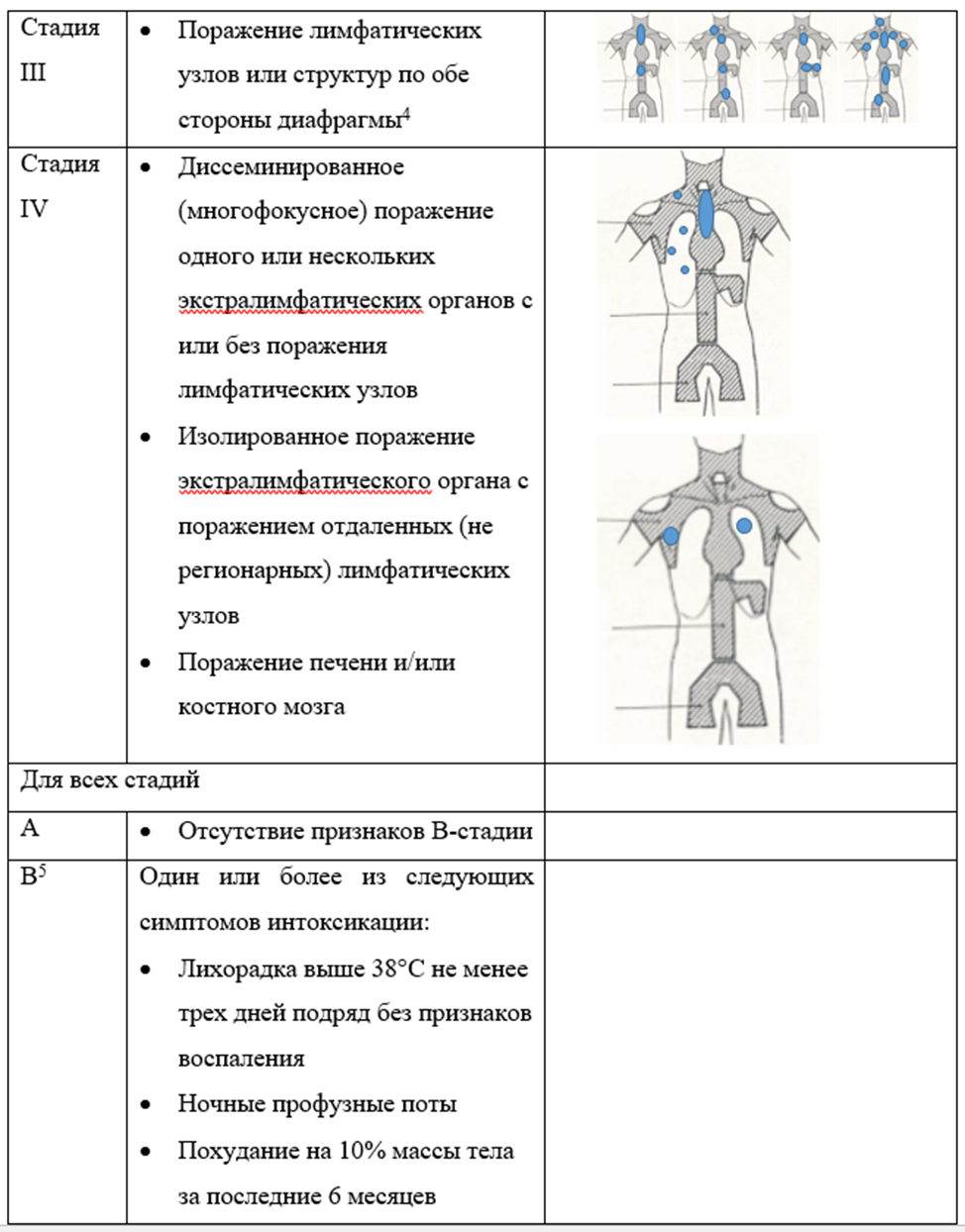
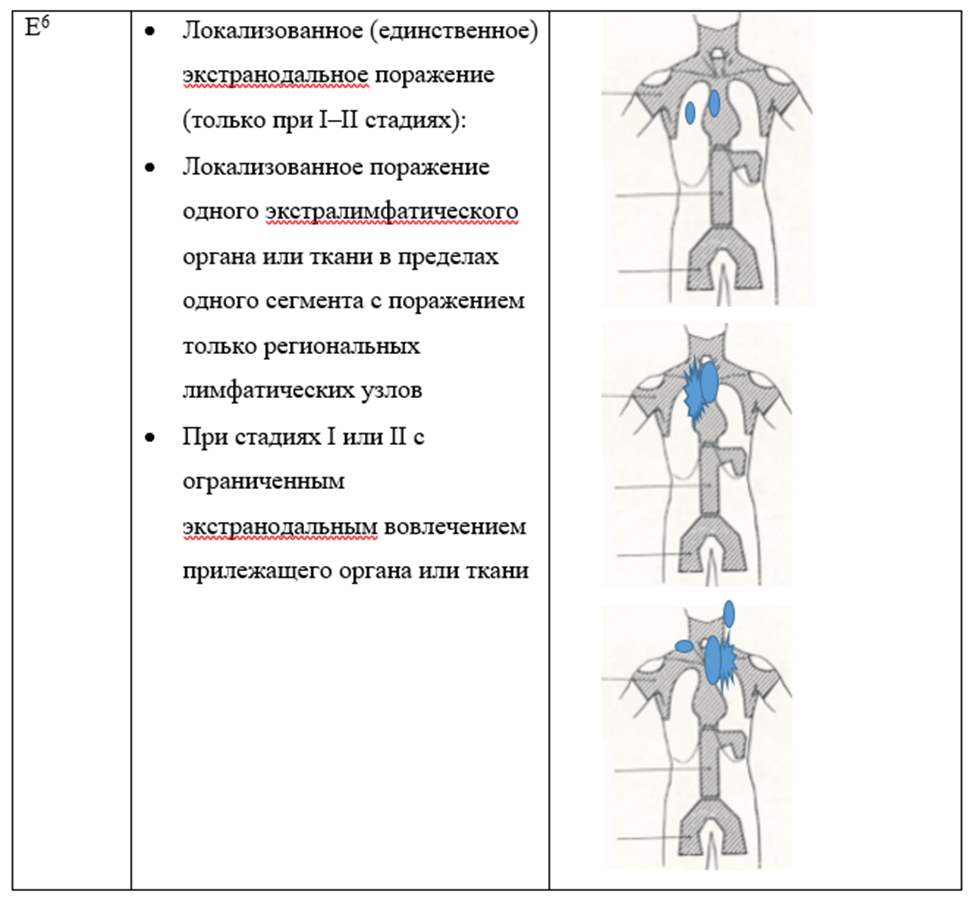
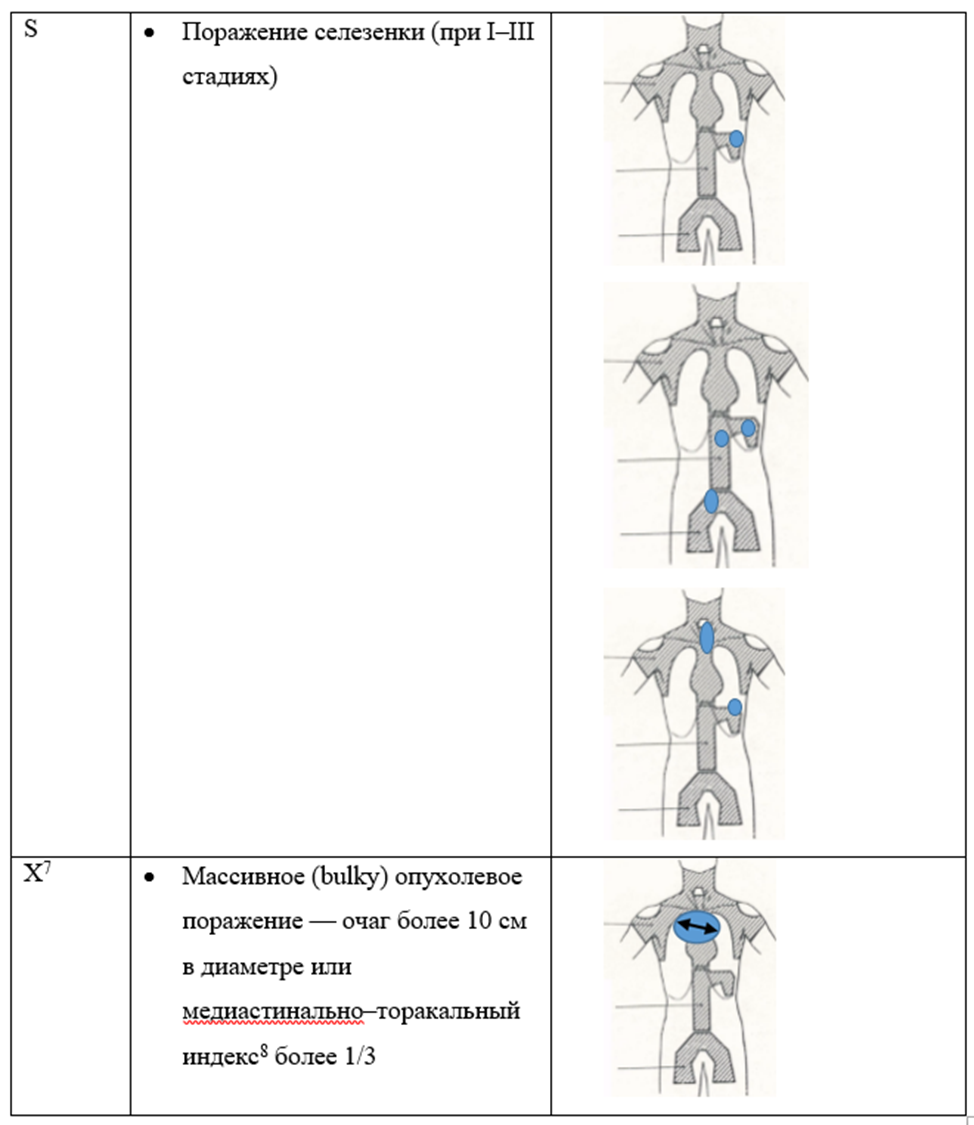

При установлении стадии лимфомы по критериям классификации Ann Arbor используется понятие «зона» (zone) — рис 7.3.1
Рисунок 7.3.1 Зоны лимфатических коллекторов
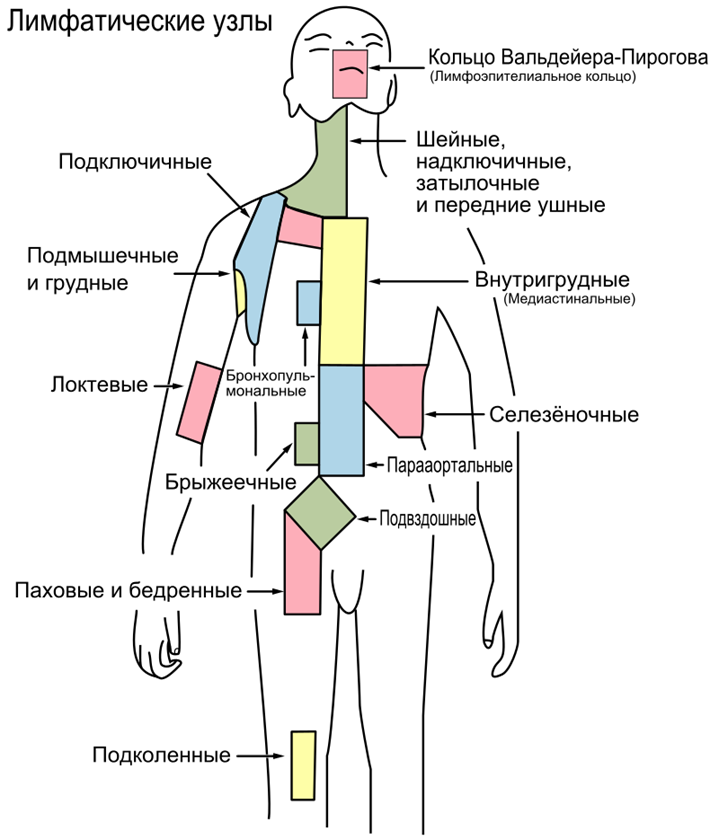
Независимо от стадии, общая практика выбора терапии заключается в выделении двух больших групп больных:
группа с ограниченным (стадии I и II, без массивного поражения) объемом опухоли;
группа с распространенным (стадии III или IV) заболеванием, к которой также относятся больные со II стадией и массивным (bulky) поражением. Массивное поражение при II стадии считается ограниченным или распространенным в зависимости от наличия или отсутствия ряда факторов риска.
Обозначение E для экстранодального поражения актуально только в двух случаях: для констатации ограниченного экстранодального поражения при отсутствии поражения лимфатических узлов (IE) или у пациентов со II стадией заболевания и непосредственным распространением опухоли на прилежащие к пораженным лимфатическим узлам ткани. Обозначение E, так же, как и обозначение Х (bulky), не используются у пациентов с распространенными III или IV стадиями заболевания.
Таблица 7.3.2. Пересмотренная система стадирования для первичных нодальных лимфом (Лугано, 2014) [106]
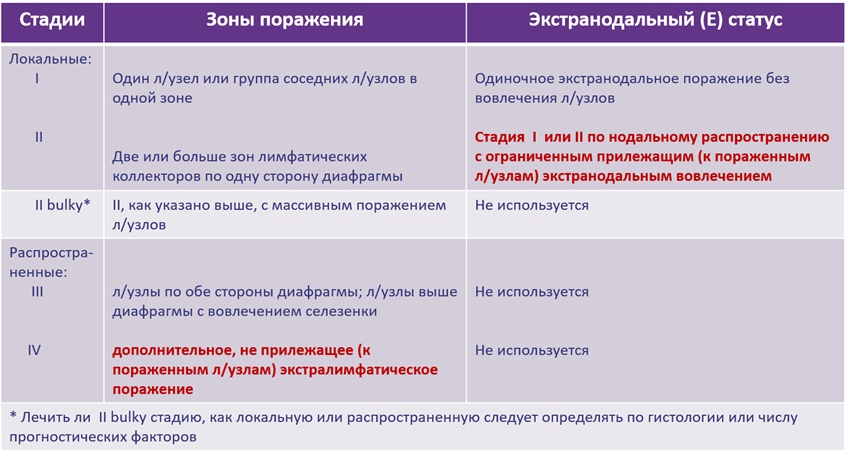
После завершения стадирования пациент должен быть отнесен к одной из прогностических групп: ранние стадии с благоприятным прогнозом, ранние стадии с неблагоприятным прогнозом и распространенные стадии (табл. 7.3.3) согласно критериям Немецкой группы по изучению ЛХ (GHSG). В группе пациентов с распространенными стадиями для выбора терапии может использоваться также международный прогностический индекс (МПИ; табл. 7.3.4).
Таблица 7.3.3 Прогностические группы при лимфоме Ходжкина для пациентов старше 18 лет
Схема определения прогностической группы и выбора терапии по критериям GHSG.
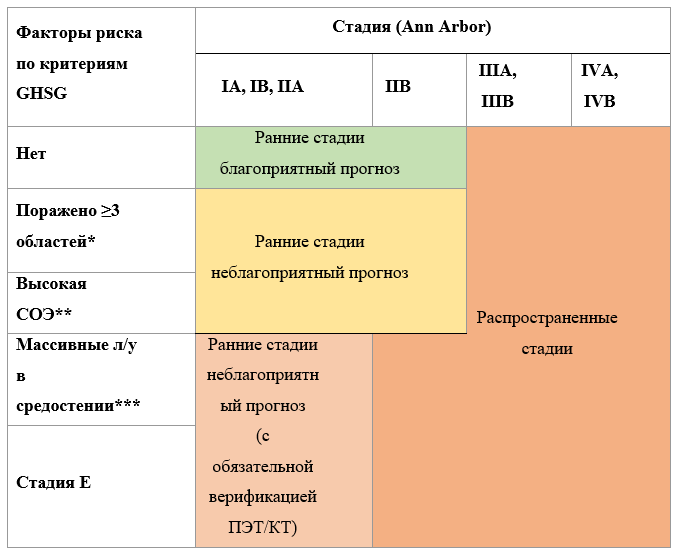
*При определении прогностической группы используется понятие «область поражения», которое может включать несколько зон (рис. 7.3.2):
a. правые шейные + правые над–/подключичные лимфатические узлы;
b. левые шейные + левые над–/подключичные лимфатические узлы;
c. лимфатические узлы правого/ левого корня + медиастинальные;
d. правые подмышечные лимфатические узлы;
e. левые подмышечные лимфатические узлы;
f. верхние абдоминальные лимфатические узлы (ворот печени, ворот селезенки, чревные);
g. средние абдоминальные лимфатические узлы (парааортальные и мезентериальные);
h. правые подвздошные лимфатические узлы;
i. левые подвздошные лимфатические узлы;
j. правые паховые + бедренные лимфатические узлы;
k. левые паховые + бедренные лимфатические узлы.
Рисунок 7.3.2 Области лимфатических коллекторов для определения прогностической группы по системе GHSG
** СОЭ>30 мм/час при стадии B и СОЭ>50мм/час при стадии А по Панченкову (>35 или >65 по Вестергрену)
*** Массивные л/у в средостении — максимальный диаметр опухоли более 1/3 максимального диаметра грудной клетки на прямой рентгенограмме грудной клетки или более 10 см по максимальному диаметру конгломерата
Таблица 7.3.4 Международный прогностический индекс
Международный прогностический индекс (каждый фактор = 1) |
|---|
|
· Альбумин <40 г/л · Гемоглобин <105 г/л · Мужской пол · Возраст ≥45 лет · Стадия IV · Лейкоцитоз ≥15 × 109/л · Лимфопения <8% при подсчете формулы крови или <0,6 × 109/л |
7.4 Стадирование и определение прогностической группы при ЛХ у пациентов моложе 18 лет
Исходя из факторов риска, пациенты моложе 18 лет делятся на терапевтические группы (табл. 7.4.1):
Таблица 7.4.1Определение терапевтических групп (риска) для пациентов до 18 лет.
 7.5. 7.5. Оценка ответа на лечение при лимфомах
7.5. 7.5. Оценка ответа на лечение при лимфомах
Оценка ответа на лечение проводится в соответствии с обновленными критериями, предложенными Международной рабочей группой по лимфомам в 2007 году [81].
Полная ремиссия (ПР):
Полное исчезновение всех проявлений заболевания, в том числе выявляемых при помощи лабораторных и лучевых методов диагностики, а также клинических симптомов, если они имели место до начала лечения.
-
Размеры лимфатических узлов:
a. ≤1,5см по наибольшему диаметру, если до начала лечения размеры лимфатических узлов были больше 1,5 см
b. ≤1,0см по наибольшему диаметру, если до начала лечения размеры лимфатических узлов были 1,5–1,1 см
Печень, селезенка, если были поражены и увеличены до начала лечения, не пальпируются, по данным лучевых методов объемные образования в них не выявляются
Костный мозг без признаков опухолевого поражения. Если результат морфологического исследования костного мозга неоднозначный, наличие или отсутствие поражения должно определяться иммуногистохимически.
Для ЛХ ПР считается подтвержденной, если достигнутый эффект сохраняется не менее 3 месяцев после окончания всей программы лечения или констатируется дальнейшее улучшение.
Неуверенная полная ремиссия (ПРн) констатируется только у пациентов, которым не выполнялась ПЭТ–КТ для оценки эффекта:
Остаточные изменения, выявляемые только при помощи лучевых методов исследования (особенно это касается остаточных объемных образований в месте массивного опухолевого поражения, чаще всего в средостении), в случае сокращения опухоли более чем на 75% от исходных размеров по сумме двух наибольших её диаметров. Эти остаточные изменения не должны увеличиваться в течение более чем 3 месяцев после окончания всей программы лечения.
По другим показателям — соответствие критериям полной ремиссии.
Частичная ремиссия (ЧР):
Уменьшение суммы диаметров всех измеряемых очагов (лимфоузлов и/или очагов экстранодального поражения) не менее чем на 50%. Если размеры пораженных очагов менее 3см по наибольшему диаметру, то 2 наибольших очага должны уменьшиться не менее, чем на 50% по наибольшему диаметру. При наличии более чем 6 очагов поражения более 3 см, достаточна оценка 6 наибольших очагов, доступных четкому измерению в двух перпендикулярных направлениях. При наличии медиастинальных и/или ретроперитонеальных очагов поражения, они обязательно должны учитываться при измерении.
Отсутствие новых очагов поражения, отсутствие признаков увеличения какого–либо из ранее диагностированных очагов поражения.
В случае исходного поражения костного мозга статус костного мозга для определения ЧР не значим. Однако при сохранении поражения костного мозга в процессе и/или после завершения лечения, обязательно уточнение характеристики опухолевых клеток. Пациенты с исходным поражением костного мозга, у которых после завершения лечения клинически диагностируется ПР, но при этом сохраняется поражение костного мозга или костный мозг не может быть оценен, относятся к ЧР.
Стабилизация
Показатели опухоли не соответствуют ни критериям ПР или ЧР, ни критериям прогрессирования.
Рецидив (после ПР) или прогрессирование (после ЧР или стабилизации)
Появление новых очагов (увеличение лимфатических узлов или объемных образований экстранодальных локализаций) более 1,5 см в наибольшем измерении в процессе или после завершения лечения, вне зависимости от изменения размеров других очагов поражения.
Увеличение как минимум одного уже известного очага более чем на 25% от минимального. Для очагов менее 1 см в наибольшем измерении — увеличение до 1,5 см и более.
7.6. Общие принципы ЛТ у пациентов с ЛХ
Лучевая терапия у первичных пациентов с ЛХ является компонентом комбинированного иммуно-химиолучевого лечения, используется с целью консолидации ремиссии, достигнутой в результате проведения лекарственной терапии, с лечебной целью. Параметры лучевой терапии определяются в зависимости от первичной распространенности процесса – поражения лимфатических узлов, вовлечения и локализации экстранодальных очагов, объема остаточной опухоли. Объем облучения ограничен чаще всего исходно визуализируемыми лимфатическими узлами и экстранодальными очагами (involved sites). Определение исходных очагов поражения должно осуществляться с использованием компьютерной томографии шеи, органов грудной полости, брюшной полости и малого таза (с внутривенным болюсным контрастированием), позитронной эмиссионной томографии, совмещенной с компьютерной томографией с туморотропными РФП Флудезоксиглюкозой [18F]. Данные исследования должны проводиться и после завершения медикаментозного лечения для определения объема и дозы предстоящего облучения. Используемая в настоящее время технология планирования (3Д, 4Д) позволяет более точно определять границы опухоли и, соответственно, уменьшать размеры полей облучения.
При лимфомах ранних cтадий, когда поражение ограничено лимфатическими узлами, а лучевая терапия используется для консолидации ремиссии, целесообразно применение объема облучения вовлеченных мест (ISRT). При отсутствии полной регрессии опухоли может быть использовано дополнительно локальное облучение ПЭТ-позитивных опухолевых очагов (“буст”). При планировании облучения медицинским физиком должны быть рассчитаны гистограмма "доза-объем" и вероятность осложнений со стороны нормальных тканей, которые должны быть учтены врачом-радиотерапевтом при принятии окончательного плана облучения.
Передовые технологии ЛТ, такие как ЛТ с модуляцией интенсивности (IMRT), лучевая терапия с задержкой дыхания на вдохе, ЛТ с визуализацией (IGRT) или протонная терапия, демонстрируют значительные и клинически значимые преимущества в снижении дозовой нагрузки на органы риска (такие как: сердце (включая коронарные артерии и клапаны), легкие, почки, спинной мозг, пищевод, костный мозг, молочные железы, желудок, мышцы, мягкие ткани, слюнные железы) и снижают риск позднего повреждения нормальных тканей при одновременном достижении основной цели лечения - локального контроля опухоли.
Достижение высококонформного распределения доз особенно важно для пациентов, которым проводится лучевая терапия с лечебными целями или у которых после ее завершения ожидается большая продолжительность жизни. Так, при лимфоме средостения целесообразно использование 4D-КТ для планирования программы облучения, применение методики с задержкой дыхания на глубоком вдохе.
Проведение высокоточной лучевой терапии требует точного определения мишени, отступов на клинический и планируемый объёмы, тщательного мониторинга во избежание «географического» промаха. Для обеспечения этой гарантии может потребоваться периодически проводимая визуализация CBCT (Cone-beam computed tomography). При выборе программ облучения следует придерживаться рекомендаций по ограничению дозы для нормальных тканей QUANTEC
Дистанционную лучевую терапию целесообразно осуществлять на линейном ускорителе электронов. Режим облучения — классический — ежедневно, 5 раз в неделю, разовая доза — 2,0 Гр, суммарная доза — 30–46 Гр в зависимости от клинической ситуации.
Лучевую терапию следует начинать через 4–5, но не более 6 недель после завершения иммунохимио- или химиотерапии
7.7. Особенности планирования дозы ЛТ на критические структуры при облучении пациентов младше 18 лет.
Костная система.
Радиочувствительность является наибольшей у детей младшего возраста (до 6 лет) и в препубертатном периоде (11–13 лет). Следует ограничивать дозу на ростовые пластинки трубчатых костей (не более 20 Гр). Несимметричное облучение осевого скелета может привести к кифозу или сколиозу, тогда как симметричное облучение приводит к уменьшению роста. Чтобы избежать развития сколиоза облучение позвоночника на всем протяжении PTV должно быть симметричным. Не допустимо создавать градиент дозы в телах позвонков более 20%. [170]
Легкие.
Толерантность легких у детей малоизучена и, по–видимому, существенно не различается у взрослых и детей школьного возраста. Доза, указанная в данных рекомендациях (12–15 Гр) для тотального облучения легкого с малой вероятностью может привести к значительному ухудшению функции легких. Тем не менее, облучение всего легкого в дозе 12 Гр у детей младше 6 лет может привести к постоянному снижению жизненной емкости легких [170]
Сердце.
Нарушение функции миокарда и артерий может произойти после длительного латентного периода (20 лет и более) как отдаленное последствие радиационно–индуцированной пролиферации эндотелия. Нет четкой информации о влиянии возраста на момент облучения. Облучение сердца должно быть максимально сокращено, особенно в сочетании с применением кардиотоксических антрациклинов, которые могут снизить общую толерантность сердца. Возможен фиброз и кальциноз клапанов вплоть до образования пороков. Таким образом, облучаемый объем сердца и доза на сердце должны быть сведены к минимуму. Не рекомендуется превышение дозы на сердце 30 Гр. [170]
Молочные железы.
Поздних неблагоприятных детерминированных эффектов на полностью развитые молочные железы не следует ожидать. В то же время, неразвитые ювенильные молочные железы обладают высокой радиочувствительностью. После облучения неразвитой молочной железы в дозе от 5 до 10 Гр, может возникнуть гипоплазия или аплазия всей молочной железы или ее части в подростковом возрасте. [170]
Щитовидная железа.
У пациентов может развиться субклинический гипотиреоз после латентного периода 3–4 года или более после облучения органа в дозе 20 Гр или более. Субклинический гипотиреоз может разрешиться спонтанно и потребность проведения терапии в данном случае является спорной. Риск снижения функции щитовидной железы возрастает с увеличением дозы облучения до 30 Гр и может привести к клиническому гипотиреозу, который потребует проведения заместительной гормональной терапии. [170]
Яички.
Яички являются наиболее радиочувствительным органом. Доза 1–2 Гр может привести к необратимому нарушению сперматогенеза. Поэтому яички должны быть защищены во время облучения подвздошной и/или паховой областей с помощью современных методик облучения или путем прямого экранирования. [170]
Яичники.
После накопленной дозы 5–10 Гр в яичниках индуцируется гибель клеток ооцитов, что приводит к бесплодию. Эндокринная недостаточность возникает после достижения более высоких доз (около 10–15 Гр). В таких случаях может потребоваться заместительная гормональная терапия в зависимости от гормонального статуса в пубертатный период. Чтобы избежать нарушения функции яичников, по крайней мере один яичник должен быть защищен от действия в том числе и рассеянного излучения. Рекомендуется рассмотреть оперативное выведение яичников из полей предполагаемого облучения (овариопексия). [170]
Вторичные опухоли
Лучевая терапия в детском возрасте увеличивает риск развития широкого спектра вторичных опухолей. Наиболее часто встречается рак молочной железы у женщин, которым в детском возрасте проводилась лучевая терапия на область средостения и подмышечные области. В связи с этим рекомендуется регулярное обследование молочных желез на выявление рака у женщин старше 25 лет или через 8 лет после проведения ЛТ. После облучения шейных лимфоузлов повышается риск развития опухолей, в т. ч. злокачественных, щитовидной железы.
7.8. Инфузионная терапия у пациентов с лимфомой Ходжкина
Пациентам с ЛХ при проведении цитотоксической терапии, для профилактики синдрома лизиса опухоли, при развитии дегидратации, инфекционных, токсических и геморрагических осложнений, электролитных нарушениях, рекомендуется проведение инфузионной терапии [173].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
7.9. Применение компонентов донорской крови у пациентов с ЛХ
Пациентам с ЛХ при проведении цитотоксической химиотерапии, при развитии геморрагических, инфекционных осложнений, анемии, тромбоцитопении, индуцированных проведением интенсивной химиотерапии, или с лечебной целью пациентам с уже имеющимися геморрагическими осложнениями, при выполнении различных манипуляций (трепанобиопсия, спинномозговая пункция, установка ЦВК и пр.) в условиях тромбоцитопении, рекомендуется заместительная гемотрансфузионная терапия тромбоконцентратом, эритроцитной взвесью, свежезамороженной плазмой (СЗП), факторами свертывания крови VIII (B02BD по АТХ классификации), ингибиторами протеаз, антифибринолитическими средствами (B02A по АТХ классификации) [174].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Медицинские показания к применению компонентов донорской крови могут быть определены как у пациентов с впервые выявленным заболеванием, так и у пациентов с рецидивом/рефрактерным течением ЛХ.
У пациентов с впервые выявленным заболеванием трансфузии компонентов донорской крови чаще всего выполняют при проведении интенсивных режимов химиотерапии I линии (BEACOPP-эскалированный, BEACOPP-14 или EACOPP-14). При рецидиве/рефрактерном течении ЛХ компоненты донорской крови используются в основном при проведении предтрансплантационной химиотерапии, а также после выполнения аутологичной или аллогенной трансплантации.
При гематологических заболеваниях с известными показаниями к неоднократным трансфузиям компонентов крови (лейкозы, лимфомы, миелодиспластические синдромы, апластическая анемия и др), с целью профилактики нежелательных реакций и осложнений, связанных с трансфузиями, возможно использование компонентов крови со следующими характеристиками:
лейкоредуцированные — содержание лейкоцитов в дозе переливаемой среды снижено до 1 х 106 клеток;
облученные эритроциты и тромбоциты (гамма-излучение или рентегеновское излучение в дозе 25-50 Гр)$
ограничение использования донорской плазмы путем использования взвешивающих растворов для эритроцитов;
после исследования донорской крови на маркеры вирусных инфекций посредством молекулярно-биологических методов
7.10. Обеспечение сосудистого доступа у пациентов с ЛХ
Пациентам с ЛХ при проведении цитотоксической химиотерапии, при развитии токсических и инфекционных осложнений, при электролитных нарушениях, при необходимости проведения заместительной гемотрансфузионной терапии, взятия образцов крови и пр. рекомендуется обеспечение сосудистого доступа [175].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
7.11. Лечение пациента с ЛХ в отделении реанимации и интенсивной терапии
У пациентов с ЛХ на различных этапах лечения могут развиваться критические состояния, требующие перевода пациентов в отделение реанимации и интенсивной терапии (ОРИТ). Критическими синдромами, требующими перевода в ОРИТ являются: сепсис, септический шок (СШ), ОДН, ОПН, острое нарушение мозгового кровообращения (ОНМК) по ишемическому или геморрагическому типу, жизнеугрожающее нарушение сердечного ритма, массивное желудочно-кишечное кровотечение. В очень редких случаях при лечении впервые диагностированной ЛХ может развиться синдром массивного лизиса опухоли, сопровождающийся острой почечной недостаточностью, метаболическими нарушениями, ОДН.
Для лечения жизнеугрожающих осложнений у пациентов с ЛХ в ОРИТ чаще всего используют следующие методы поддержания жизнеобеспечения: ИВЛ, вазопрессорная терапия и заместительная почечная терапия [176, 177].
[1] К лимфатическим структурам относят лимфатические узлы, селезенку, вилочковую железу, кольцо Вальдейера, червеобразный отросток, пейеровы бляшки.
[2]При ЛХ для второй стадии необходимо дополнительно арабской цифрой указывать количество пораженных лимфатических зон (рис. 7.3.1) (например, стадия II4).
[3] Средостение – единая лимфатическая зона, бронхопульмональные лимфатические узлы – отдельные лимфатические зоны (уточнение в модификации Cotswold)
[4] Рекомендуется различать стадию III1, с поражением верхних абдоминальных лимфатических узлов (ворота печени, селезенки, чревные л/у), и стадию III2, с поражением забрюшинных лимфузлов.
[5] Кожный зуд исключен из симптомов интоксикации.
[6] Выделение массивных конгломератов (Х) и локализованного экстранодального поражения (Е) имеет значение только для локализованных I и II стадий, так как определяет выбор более интенсивной терапии.
[7] Выделение массивных конгломератов (Х) и локализованного экстранодального поражения (Е) имеет значение только для локализованных I и II стадий, так как определяет выбор более интенсивной терапии.
[8] Медиастинально-торакальный индекс – отношение ширины срединной тени в самом широком месте к диаметру грудной клетки в самом широком ее месте – на уровне Th5–6 на стандартных прямых рентгенограммах.













