Депрессивный эпизод (ДЭ) – аффективное расстройство, характеризующееся в типичных случаях снижением настроения, утратой интересов и удовольствия, снижением энергичности, которое может привести к повышенной утомляемости и сниженной активности. Отмечается выраженная утомляемость даже при незначительном усилии. К другим симптомам относятся сниженная способность к сосредоточению и вниманию; сниженные самооценка и чувство уверенности в себе; идеи виновности и уничижения (даже при легком типе эпизода); мрачное и пессимистическое видение будущего; идеи или действия, направленные на самоповреждение или суицид; нарушенный сон; сниженный аппетит [1].
Рекуррентное депрессивное расстройство (РДР) – аффективное расстройство, характеризующееся повторными эпизодами депрессий, как указано в F32, без анамнестических данных об отдельных эпизодах приподнятого настроения, гиперактивности, которые могли отвечать критериям гипоманиакального, маниакального или смешанного аффективного эпизода (F30.-) [1].
Этиология и патогенез ДЭ и РДР до настоящего времени окончательно не установлены. По всей видимости, возникновение депрессивных расстройств детерминировано сочетанием множества факторов: биологических (конституционально-генетических), психологических и социальных. Среди биологических концепций традиционной является моноаминовая теория депрессии, согласно которой основным патогенетическим механизмом ее возникновения является недостаточность синаптической активности моноаминов (серотонина, дофамина, норадреналина) головного мозга. Как значимые рассматриваются и другие патофизиологические процессы: проявления психосоциального и биологического дистресса, хронобиологическая гипотеза, нарушение процессов нейропластичности, дисрегуляция гипоталамо-гипофизарно-надпочечниковой оси, синтеза нейротрофинов, транскрипционного фактора CREB, а также нейроанатомические особенности гиппокампа, миндалевидного тела (амигдалы), прилежащего ядра и других областей мозга [2, 3, 4].
ДЭ и РДР относятся к наиболее распространенным психическим нарушениям. Эти расстройства, как правило, полностью редуцируются в периоды ремиссий, и степень социальной дезадаптации пациентов определяется частотой, длительностью и тяжестью развивающихся у них рецидивов депрессивной симптоматики. Больные РДР относятся к контингенту наиболее «сохранных» страдающих психическими расстройствами пациентов, однако смертность при РДР лишь немного уступает смертности при сердечно-сосудистых заболеваниях, поскольку до 15% депрессивных больных совершают суициды. В настоящее время депрессия занимает второе место в мире среди всех медицинских причин инвалидности и смертности, а среди лиц молодого возраста (до 45 лет) она уже давно держит пальму первенства по этому показателю [5]. Согласно прогнозу Всемирной организации здравоохранения (ВОЗ), к 2030 г. РДР выйдет на первое место по этим показателям [5, 6, 7]. Эпидемиологические исследования, касающиеся аффективных расстройств, в нашей стране не проводились. По данным Формы Федерального государственного статистического наблюдения 10 "Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации", в 2022 году было зарегистрировано 79,3 больных на 100 тысяч населения с униполярной депрессией. На протяжении последних пяти лет отмечался рост данного показателя: в 2018 г. он составлял 72,3 на 100 тысяч населения, в 2019 г. – 73,7, в 2020 г. – 73,1, 2021 г. – 76,9. Высокая распространенность РДР (среди мужчин - около 6%, среди женщин – до 15%), частое рецидивирование (у 85% больных отмечаются повторные эпизоды), склонность к затяжному течению и хронификации эпизодов, утяжеление течения и исходов соматических и психических коморбидных расстройств, а также другие многочисленные проблемы, связанные с ущербом, наносимым этим заболеванием, определяют высокий интерес специалистов к новым возможностям в области терапии депрессии.
Депрессивный эпизод (F32):
F32.0 – Депрессивный эпизод легкой степени;
F32.00 – Депрессивный эпизод легкой степени без соматических симптомов;
F32.01 – Депрессивный эпизод легкой степени с соматическими симптомами;
F32.1 – Депрессивный эпизод средней степени;
F32.10 – Депрессивный эпизод средней степени без соматических симптомов;
F32.11– Депрессивный эпизод средней степени с соматическими симптомами;
F32.2 – Депрессивный эпизод тяжелой степени без психотических симптомов;
F32.3 – Депрессивный эпизод тяжелой степени с психотическими симптомами;
F32.33 – Депрессивно-бредовое состояние с конгруэнтным аффекту бредом;
F32.34 – Депрессивно-бредовое состояние с неконгруэнтным аффекту бредом;
F32.38 – Другой депрессивный эпизод тяжелой степени с другими психотическими симптомами;
F32.8 – Другие депрессивные эпизоды;
F32.9 – Депрессивный эпизод неуточненный.
Рекуррентное депрессивное расстройство (F33):
F33.0 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени;
F33.00 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени без соматических симптомов;
F33.01 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени с соматическими симптомами;
F33.1 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени;
F33.10 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени без соматических симптомов;
F33.11 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени с соматическими симптомами;
F33.2 – Рекуррентное депрессивное расстройство, текущий эпизод тяжелый степени без психотических симптомов;
F33.3 – Рекуррентное депрессивное расстройство, текущий эпизод тяжелой степени с психотическими симптомами;
F33.33 – Депрессивно-бредовое состояние, монополярный тип с конгруэнтным аффекту бредом;
F33.34 – Депрессивно-бредовое состояние, монополярный тип с неконгруэнтным аффекту бредом;
F33.38 – Другое рекуррентное депрессивное расстройство, текущий эпизод тяжелой депрессии с другими психотическими симптомами;
F33.4 – Рекуррентное депрессивное расстройство, текущее состояние ремиссии;
F33.8 – Другие рекуррентные депрессивные расстройства;
F33.9 – Рекуррентное депрессивное расстройство неуточненное.
Систематика депрессий, представленная в МКБ-10 (диагностические классы F32-F33), опирается на синдромальный подход с использованием операциональных критериев, обеспечивающих максимальную клиническую однородность, воспроизводимость и сопоставимость выделяемых диагностических категорий.
Центральное место в систематике занимает категория «депрессивный эпизод». В соответствии с вариантами течения выделяются следующие формы заболевания: единичный ДЭ и РДР. Основанием для такого разделения является то, что значительная часть больных переносит только один эпизод [1].
Ввиду важности для лечения и определения тактики ведения выделяют три степени тяжести ДЭ: легкую, среднюю (умеренную) и тяжелую. Три степени тяжести так обозначены, чтобы включить большой диапазон клинических состояний, которые встречаются в психиатрической практике. Больные с легкими формами ДЭ часто встречаются в первичных медицинских и общих медицинских учреждениях, в то время как стационарные отделения в основном имеют дело с больными, у которых депрессия более тяжелой степени. Дифференциация между легкой, умеренной и тяжелой степенью основывается на сложной клинической оценке, которая включает число, тип и тяжесть присутствующих симптомов. Полнота обычной социальной и трудовой деятельности зачастую может помочь в определении тяжести ДЭ [1].
В зависимости от выраженности соматических проявлений в клинической картине депрессий легкой и средней степени тяжести выделяются депрессивные эпизоды с соматическими и без соматических симптомов. Симптомы, которые обозначаются как «соматические», могли бы также называться «меланхолическими», «витальными», «биологическими» или «эндогеноморфными». Предполагается, что при тяжелом депрессивном эпизоде соматический синдром почти всегда присутствует [1].
В типичных случаях больной с ДЭ страдает от сниженного настроения, утраты интересов и удовольствия, снижения энергичности, которое может привести к повышенной утомляемости и сниженной активности. Отмечается выраженная утомляемость даже при незначительном усилии. К другим симптомам относятся: сниженная способность к сосредоточению и вниманию, сниженные самооценка и чувство уверенности в себе, идеи виновности и уничижения (даже при легком типе эпизода), мрачное и пессимистическое видение будущего, идеи или действия, направленные на самоповреждение или суицид, нарушенный сон, сниженный аппетит.
Сниженное настроение мало колеблется в течение дней, и часто нет реакции на окружающие обстоятельства, но могут быть характерные суточные колебания. В некоторых случаях тревога, отчаяние и двигательная ажитация временами могут быть более выраженными, чем депрессия, а изменения настроения также могут быть маскированы дополнительными симптомами: раздражительностью, чрезмерным употреблением алкоголя, истерическим поведением, обострением предшествующих фобических или навязчивых симптомов, ипохондрическими идеями.
Некоторые из вышеуказанных симптомов могут быть выраженными и обнаруживают характерные признаки, которые считаются как имеющие специальное клиническое значение. Наиболее типичными примерами являются соматические и психотические симптомы.
В некоторых случаях в структуре депрессивного эпизода наблюдаются субсиндромальные маниакальные симптомы, независимо от того, возникают ли они в рамках БАР или РДР. МКБ-10 не разделяет смешанные состояния по доминирующему аффекту. В отличие от МКБ-10, в DSM-5 вводится уточняющий спецификатор «смешанные черты» и выделяются депрессивный эпизод со смешанными чертами и маниакальный эпизод со смешанными чертами.
Диагностические критерии депрессии со смешанными чертами идентичны для депрессивного эпизода в рамках РДР и БАР. Пациент должен удовлетворять критериям депрессивного эпизода и иметь 3 или более симптома мании/гипомании:
приподнятое или экспансивное настроение;
завышенная самооценка или напыщенность;
повышенная разговорчивость или речь с напором;
полет идей или скачка мыслей;
увеличение энергии или целенаправленной активности;
рискованное поведение;
снижение потребности во сне.
Симптомы должны определяться большую часть времени в период депрессивного эпизода и быть заметны окружающим, поведение должно отличаться от обычного [8]. Учитывая значительное число исследований, в которых подтверждается частое выявление субсиндромальных маниакальных симптомов в структуре депрессивных эпизодов, независимо от того, возникают ли они в рамках БАР или РДР, а также высокий удельный вес депрессии со смешанными чертами среди всех вариантов депрессивного синдрома [8, 9, 10, 11, 12, 13, 14, 15], представляется целесообразным выделение этого подтипа депрессии в настоящих КР.
Первичная оценка депрессивного синдрома и постановка диагноза и должна проводиться врачом-психиатром. Схема алгоритма действий врача представлена в Приложении Б2 (подсхема «Диагностика пациента (взрослые) с ДР или РДР»).
Критерии установления заболевания или состояния
Ниже приводятся диагностические критерии по МКБ-10.
F32 Депрессивный эпизод
Общие диагностические указания:
A. наиболее типичные симптомы:
1. сниженное настроение;
2. утрата интересов и удовольствия;
3. повышенная утомляемость и сниженная активность;
B. другие общие симптомы:
1. снижение способности концентрации внимания;
2. сниженные самооценка и чувство уверенности в себе;
3. идеи вины и самоуничижения;
4. мрачное и пессимистическое видение будущего;
5. идеи или действия, направленные на самоповреждение или суицид;
6. нарушенный сон;
7. сниженный аппетит;
С. состояние пониженного настроения мало подвержено изменениям в течение депрессивного эпизода, однако настроение может претерпевать суточные колебания (более снижено в утренние часы);
D. категории F32.0, F32.1 и F32.2 применяются в случае однократного депрессивного эпизода; в случае двух и более депрессивных эпизодов применяются категории рекуррентного депрессивного расстройства (F33);
E. в анамнезе не выявлено маниакальных/гипоманиакальных симптомов, отвечающих критериям маниакального эпизода;
F. эпизод нельзя приписать употреблению психоактивных веществ или органическому психическому расстройству.
В МКБ-10 также может выделяться соматический синдром депрессии в случае присутствия как минимум четырех из следующих симптомов:
1. снижение интересов или удовольствия от деятельности, обычно приятной для больного;
2. отсутствие обычной реакции на события или деятельность;
3. пробуждение утром за два или более часа до обычного времени;
4. депрессия тяжелее по утрам;
5. объективные свидетельства заметной психомоторной заторможенности или ажитации (отмеченные или описанные другими лицами);
6. заметное снижение аппетита;
7. снижение веса (пять или более процентов от веса тела в прошлом месяце);
8. заметное снижение либидо.
Большое значение для оценки состояния больного и определения места и метода лечения, а также дальнейшего маршрута оказания медицинской помощи имеет дифференциация депрессий по степени тяжести (табл. 1).
Таблица 1. Критерии диагностики разной степени тяжести ДЭ
Степень тяжести депрессии |
Основные симптомы |
Дополнительные симптомы |
|---|---|---|
Легкая |
2 или 3 |
2 и более |
Средняя |
2 или 3 |
3 и более |
|
Тяжелая:
|
3 бред, галлюцинации, депрессивный ступор |
4 и более |
F32.0 Депрессивный эпизод легкой степени
A. необходимо присутствие по крайней мере двух из трех типичных симптомов, описанных в F32;
B. с данными симптомами должны сочетаться, по меньшей мере, два из других общих симптомов, описанных в F32;
С. ни один из указанных симптомов не должен быть значительно выражен;
D. минимальная длительность эпизода – две недели.
F32.00 Депрессивный эпизод легкой степени без соматических симптомов
F32.01 Депрессивный эпизод легкой степени с соматическими симптомами (четыре или более соматических симптома или два-три сильно выраженных симптома).
F32.1 Депрессивный эпизод средней степени
A. необходимо присутствие по крайней мере двух из трех типичных симптомов и три (лучше – четыре) других общих симптома, описанных в F32;
B. степень тяжести определяется либо тяжестью симптомов, либо обилием симптоматики;
С. значительные затруднения в трудовой и социальной адаптации;
D. минимальная длительность эпизода – две недели.
F32.10 Депрессивный эпизод средней степени без соматических симптомов
F32.11 Депрессивный эпизод средней степени с соматическими симптомами (четыре или более соматических симптома или два-три сильно выраженных симптома).
F32.2 Депрессивный эпизод тяжелой степени без психотических симптомов
A. проявляется значительной напряженностью или ажитацией, либо особенно выраженной заторможенностью;
B. присутствуют все три типичных симптома депрессивного эпизода F32, плюс четыре или более других симптомов, часть из которых должны быть тяжелой степени;
С. больной практически не способен продолжать трудовую, социальную и домашнюю деятельность. Такая деятельность может выполняться очень ограничено;
D. минимальная длительность эпизода – две недели; в случае особой тяжести симптомов диагноз F32.2 выставляется в сроки менее двух недель.
F32.3 Депрессивный эпизод тяжелой степени с психотическими симптомами
A. расстройство соответствует критериям F32.2;
B. клиническая картина дополняется бредом, галлюцинациями или депрессивным ступором;
С. бред и галлюцинации конгруэнтны или неконгруэнтны аффекту.
F32.33 Депрессивно-бредовое состояние с конгруэнтным аффекту бредом
F32.34 Депрессивно-бредовое состояние с неконгруэнтным аффекту бредом
F32.38 Другой депрессивный эпизод тяжелой степени с другими психотическими симптомами
F32.8 Другие депрессивные эпизоды
A. эпизод не соответствует критериям F32.0- F32.3;
B. имеются клинические основания считать расстройство депрессивным по своей природе (например, флюктуирующая смесь депрессивных симптомов с не имеющими диагностического значения симптомами, такими как напряжение, беспокойство или отчаяние; смесь соматических депрессивных симптомов с постоянной болью или истощаемостью, не обусловленными органическими причинами).
F32.9 Депрессивный эпизод неуточненный
F33 Рекуррентное депрессивное расстройство
Общие диагностические указания:
A. повторный депрессивный эпизод, отвечающий диагностическим критериям F32;
B. по крайней мере, один депрессивный эпизод любой степени тяжести в прошлом, длившийся не менее двух недель и отделенный от настоящего эпизода периодом минимум в 2 месяца, в течение которых не наблюдалось каких-либо значимых аффективных симптомов (иначе необходимо диагностировать другое рекуррентное аффективное расстройство F38.1);
С. отсутствие в прошлом эпизодов, соответствующих критериям гипоманиакального или маниакального эпизода (F30), за исключением коротких эпизодов легкого приподнятого настроения и гиперактивности, которые отвечают критериям гипомании и следуют непосредственно вслед за депрессивным эпизодом (иногда они могут быть спровоцированы лечением депрессий).
F33.0 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям депрессивного эпизода легкой степени F32.0.
F33.00 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени без соматических симптомов
F33.01 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени с соматическими симптомами
F33.1 Рекуррентное депрессивное расстройство, текущий эпизод средней степени
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям депрессивного эпизода средней степени F32.1.
F33.10 Рекуррентное депрессивное расстройство, текущий эпизод средней степени без соматических симптомов
F33.11 Рекуррентное депрессивное расстройство, текущий эпизод средней степени с соматическими симптомами
F33.2 Рекуррентное депрессивное расстройство, текущий эпизод тяжелый степени без психотических симптомов
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям тяжелого депрессивного эпизода без психотических симптомов F32.2.
F33.3 Рекуррентное депрессивное расстройство, текущий эпизод тяжелой степени с психотическими симптомами
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям тяжелого депрессивного эпизода с психотическими симптомами F32.3;
B. бред и галлюцинации конгруэнтны или неконгруэнтны аффекту.
F33.33 Депрессивно-бредовое состояние, монополярный тип с конгруэнтным аффекту бредом
F33.34 Депрессивно-бредовое состояние, монополярный тип с неконгруэнтным аффекту бредом
F33.38 Другое рекуррентное депрессивное расстройство, текущий эпизод тяжелой депрессии с другими психотическими симптомами
F33.4 Рекуррентное депрессивное расстройство, текущее состояние ремиссии
A. критерии F33 удовлетворяются для прошлых эпизодов, но текущее состояние не отвечает критериям депрессивного эпизода какой-либо степени и не отвечает критериям других расстройств в рубрике F30-F39.
F33.8 Другие рекуррентные депрессивные расстройства
F33.9 Рекуррентное депрессивное расстройство неуточненное
Всем пациентам с целью первичной диагностики рекомендуется прием (осмотр, консультация) врача-психиатра первичный с психопатологическим обследованием и оценкой риска суицидального поведения [16, 17, 18, 19].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Всем пациентам с целью первичной диагностики рекомендуется проведение мероприятий по выявлению симптомов депрессии в психическом статусе пациента [1, 16, 17, 18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: В симптоматологии депрессивных расстройств выделяют аффективные, психомоторные, когнитивные, психовегетативные и соматические нарушения. При этом ядерными симптомами депрессии являются подавленное настроение, ангедония, потеря активности и энергии [1]. Поскольку многие пациенты с депрессивными расстройствами изначально не предъявляют жалоб на данные симптомы, целенаправленный расспрос крайне важен.
Всем пациентам, у которых в психическом статусе были выявлены симптомы депрессии, с целью уточнения диагностики в качестве обязательных шагов рекомендуется:
− оценить соответствие имеющейся у пациента симптоматики критериям диагностики депрессивного эпизода [1, 16, 17, 18].
− получить данные анамнеза или медицинской документации о наличии предшествовавших депрессивных эпизодов [1, 16, 17, 18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для оценки тяжести депрессивного расстройства и терапевтической динамики состояния целесообразно использование рейтинговых шкал: шкалы Гамильтона для оценки депрессии (англ. Hamilton Rating Scale for Depression) (см. приложение Г1) и шкалы Монтгомери-Асберг для оценки депрессии (англ. Montgomery-Asberg Depression Rating Scale) (см. приложение Г2).
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом рекомендуется провести скрининг на выявление маниакальных симптомов с целью выявления депрессивного эпизода со смешанными чертами (симптомами субсиндромальной гипомании) [11, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом с целью исключения диагноза биполярного аффективного расстройства рекомендуется проводить целенаправленный клинический опрос, направленный на выявление маниакальных, гипоманиакальных и смешанных эпизодов в анамнезе [31, 32, 33, 389, 390].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: Ретроспективное выявление гипомании является сложной практической задачей, и в настоящее время не существует эффективного объективизированного инструмента, позволяющего ее решить [31]. Для выявления возможных гипоманий в анамнезе целесообразно проведение скрининга на наличие гипоманий в анамнезе с использованием валидизированной русскоязычной версии шкалы HCL-33 (Hypomania Checklist) (см. приложение Г3) [34, 35].
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом с целью исключения экзогенных и соматогенных причин возникновения депрессивной симптоматики рекомендуется провести тщательный сбор анамнестических данных
− о наличии травм, инфекционных заболеваний головного мозга, соматических заболеваний, предшествовавших развитию депрессивных симптомов [36];
− об употреблении психоактивных веществ или лекарственных препаратов, которые могут вызвать симптомы депрессии, непосредственно перед началом депрессивного эпизода [37, 38, 39, 40].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом, получающим терапию, рекомедуется прием (осмотр, консультация) врача-психиатра повторный с проведением оценки эффективности лечения [16, 17].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом, получающим терапию в стационарных условиях, рекомедуется ежедневный осмотр врачом-психиатром с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара с оценкой эффективности курса терапии [16, 17].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
В дополнение к стандартному физикальному обследованию всем пациентам рекомендуется провести осмотр кожных покровов с целью выявления следов от инъекций для исключения факта приема пациентом психоактивных веществ или лекарственных препаратов, которые могут вызывать депрессивные симптомы [37, 38, 39, 40].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Не существует каких-либо лабораторных методов диагностики ДЭ и РДР.
Пациентам с ДЭ или РДР рекомендуется проведение общего (клинического) анализа мочи и общего (клинического) анализа крови развернутого в рамках первичного обследования перед назначением терапии с целью оценки рисков для соматического здоровья, при поступлении в стационар и в процессе динамического наблюдения в стационаре (не реже, чем 1 раз в месяц) с целью, уточнения степени активности заболевания и диагностики вовлечения органов и систем [41, 42, 43, 44].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Пациентам с ДЭ или РДР рекомендуется проведение анализа крови биохимического общетерапевтического (включая исследование уровня глюкозы в крови, исследование уровня креатинина в крови, исследование уровня общего белка в крови, исследование уровня общего билирубина в крови, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови), и анализа крови по оценке нарушений липидного обмена биохимического в рамках первичного обследования перед назначением терапии с целью оценки рисков для соматического здоровья, при поступлении в стационар и в процессе динамического наблюдения в стационаре (не реже, чем 1 раз в месяц) для оценки почечной и печеночной функции, исключения воспаления и метаболического синдрома [42, 43, 44, 45, 46, 47, 48, 49, 50, 51].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Пациентам с ДЭ или РДР рекомендуется определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, антител к вирусу гепатита C (Hepatitis C virus) в крови, антител к бледной трепонеме (Treponema pallidum) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови в рамках первичного обследования, при поступлении в стационар и далее каждые 12 месяцев для исключения ассоциации с ВИЧ-инфекцией, гепатитом, сифилисом [52, 53, 54].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Пациентам с впервые диагностированным ДЭ или РДР либо при наличии клинических или анамнестических показаний с целью исключения патологии щитовидной железы рекомендуется проведение исследования уровня тиреотропного гормона (ТТГ) в крови, уровня свободного трийодтиронина (СТ3) в крови, уровня свободного тироксина (СТ4) сыворотки крови для оценки функции щитовидной железы [55, 56, 57, 58, 59].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Не существует каких-либо инструментальных методов диагностики ДЭ и РДР.
Пациентам с ДЭ или РДР перед назначением лечения с целью оценки различных рисков для соматического здоровья и проведения дифференциальной диагностики с другими заболеваниями рекомендуется провести дополнительные методы обследования [17, 60], к которым относятся:
- регистрация электрокардиограммы (ЭКГ) [61, 62];
- электроэнцефалография (ЭЭГ) [63, 64];
- реоэнцефалография (РЭГ) [65, 66];
- ультразвуковая допплерография транскраниальная артерий методом мониторирования [67, 68];
- магнитно-резонансная томография (МРТ) головного мозга (предпочтительно) [69]/ компьютерная томография (КТ) головного мозга [68, 70].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
Комментарии: Перечисленные инструментальные диагностические исследования рекомендуется проводить при наличии клинических или анамнестических показаний.
Всем пациентам рекомендуется в обязательном порядке направленное клинико-анамнестическое обследование с целью выявления факторов риска суицида [19, 71].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: При оценке суицидального риска рекомендуется учитывать следующие факторы: наличие суицидальных мыслей, намерений, планов и поведения; наличие суицидальных попыток в прошлом; доступ к средствам самоубийства и летальность этих средств; наличие сильной тревоги, паники, возбуждения и/или импульсивности; наличие психотических симптомов, таких как императивные галлюцинации, или снижение критичности к себе, своим суждения, действиям и их последствиям; употребление алкоголя и/или других ПАВ; наличие суицида в семейном анамнезе; отсутствие сдерживающих факторов (например, поддержки родных и близких, наличия детей, беременности, религиозности, понимания своих семейных обязанностей, трудовой занятости, наличия психологических навыков преодоления, наличия определенного жизненного оптимизма и др.).
Для оценки тяжести суицида и суицидального риска целесообразно использование Колумбийской шкалы серьёзности суицидальных намерений (англ. Columbia Suicide Severity Rating Scale) (см. приложение Г4).
Пациентам ДЭ или РДР с сопутствующими расстройствами личности и/или дифференциально-диагностическими трудностями рекомендуется прием (тестирование, консультация) медицинского психолога первичный и проведение патопсихологического-экспериментального-психологического (психодиагностического) исследования [72].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Пациентам с ДЭ или РДР перед назначением терапии с целью проведения дифференциальной диагностики с другими заболеваниями, исключения противопоказаний к ряду препаратов, которые назначаются при ДЭ, при необходимости госпитализации и для оценки различных рисков соматическому здоровью рекомендуется прием (осмотр, консультация) врача-терапевта, прием (осмотр, консультация) врача-невролога, прием (осмотр, консультация) врача-офтальмолога, для женщин – прием (осмотр, консультация) врача-акушера-гинеколога; для женщин фертильного возраста, не использующих надежные методы контрацепции, рекомендуется проведение теста на беременность; для мужчин, предъявляющих жалобы на расстройства сексуальной сферы, рекомендуется прием (осмотр, консультация) врача-уролога [17, 36, 42, 43, 44, 73, 74].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
При повторной госпитализации для исключения противопоказаний к ряду препаратов и для оценки различных рисков соматическому здоровью всем пациентам рекомендуется прием (осмотр, консультация) врача-терапевта, прием (осмотр, консультация) врача-невролога, прием (осмотр, консультация) врача-офтальмолога, для женщин – прием (осмотр, консультация) врача-акушера-гинеколога; для женщин фертильного возраста, не использующих надежные методы контрацепции, рекомендуется проведение теста на беременность; для мужчин, предъявляющих жалобы на расстройства сексуальной сферы, рекомендуется прием (осмотр, консультация) врача-уролога [17, 36, 42, 43, 44, 73, 74].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
До начала терапии следует составить индивидуальный план лечения, учитывающий преемственность различных этапов терапии, эффективность и переносимость предшествующей терапии, клинические особенности состояния (например, наличие психотической симптоматики, возбуждения, тревоги, нарушений сна или атипичных симптомов), тяжесть болезни и риск суицида, комплаентность больного, злоупотребление ПАВ, наличие сопутствующих заболеваний и принимаемую в связи с ними терапию, возможность наступления беременности и другие индивидуальные факторы, способные повлиять на эффективность и переносимость назначаемого АД. При наличии показаний (например, в случае выявления психотических симптомов и суицидальных мыслей) следует рассмотреть вопрос о стационарном лечении. Проведение тимоаналептической терапии в острой фазе заболеваний требует также как минимум еженедельного динамического наблюдения за психическим и соматическим состоянием пациента, включая периодическую ревизию диагноза и оценку суицидального риска, мониторирование ответа на терапию и развития побочных эффектов, а также проверку комплаентности больного и формирование приверженности терапии с использованием различных психообразовательных методик.
Важной для понимания течения и терапии ДЭ и РДР является динамическая модель заболевания, предложенная D.J. Kupfer (1991) (рис. 1) [75].
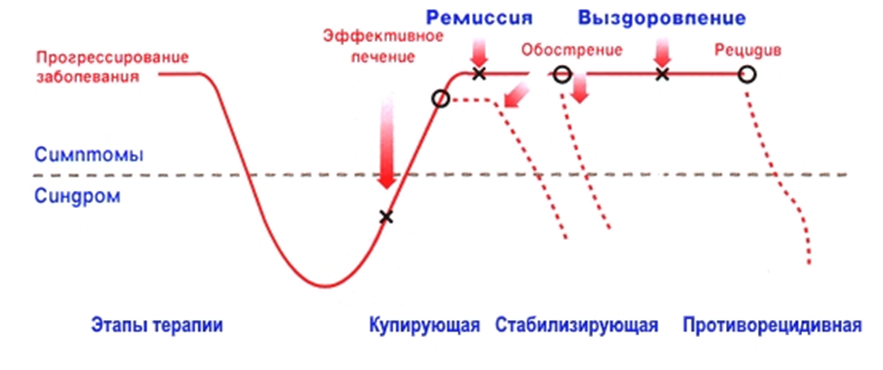
Рисунок 1. Схема течения ДЭ и РДР и этапов терапии
В соответствии с этой моделью в лечении ДЭ важно следовать всем трем основным терапевтическим этапам: 1) купирующая (активная) терапия, 2) продолженная или стабилизирующая терапия и 3) длительная противорецидивная (профилактическая) терапия.
3.1 Купирующая терапия ДЭ на первом этапе
Целью купирующей терапии является достижение полной ремиссии [76].
Для пациентов, удовлетворяющих современным диагностическим критериям ДЭ и РДР (МКБ-10), с целью купирования актуальной депрессивной симптоматики и достижения ремиссии рекомендуется применение тимоаналептической фармакотерапии: назначение АД в эффективных дозах (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) [77, 78, 79].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. АД следует назначать в минимальных эффективных дозах; при отсутствии побочных эффектов или при редукции побочных эффектов в течение нескольких дней рекомендуется производить увеличение дозы в пределах стандартных дозировок до тех пор, пока симптоматика не начнет ослабевать. В случае отсутствия динамики или недостаточного эффекта (степень редукции симптоматики от 25% до 50%) через 3-4 недели рекомендуется наращивание дозы до максимальной (Приложение А3, табл. 2) [79].
Тимоаналептический эффект обычно возникает через 3–4 недели лечения, однако в некоторых случаях, особенно при применении СИОЗС, улучшение развивается более постепенно и достижение полноценного эффекта наблюдается на 4–6-й или даже 8-й неделе. У большинства респондеров на терапию клиническое улучшение становится заметным уже в течение первых двух недель лечения. Обычно такой ранний ответ связан с более благоприятным прогнозом курсовой эффективности проводимой терапии.
Современные критерии депрессивного синдрома могут включать довольно гетерогенные группы больных с различными типами депрессий в диапазоне от биологически детерминированных состояний (так называемых эндогенных или меланхолических депрессий) до в разной степени ситуационно спровоцированных или связанных с личностной патологией (так называемых реактивных или невротических депрессий). К сожалению, большинство рандомизированных контролируемых исследований (РКИ) лекарственных средств с антидепрессивным эффектом использовало обобщенные недифференцированные критерии ДЭ, и не представляется возможным выделить их доказательную эффективность в отношении отдельных клинических вариантов депрессии, например, при тревожной, меланхолической (с соматическими симптомами), атипичной, заторможенной (с кататоническими симптомами), сезонной или с преобладанием когнитивных нарушений).
Не существует доказательных данных о большей эффективности или более быстром начале действия АД какого-либо одного класса, хотя при тяжелых, требующих госпитализации, депрессиях некоторые ТЦА (амитриптилин** и кломипрамин**) и венлафаксин оказываются несколько эффективнее, чем селективные ингибиторы обратного захвата серотонина (СИОЗС) [82, 83]. В отношении АД второго поколения сравнительный метаанализ 117 РКИ, включавший 25928 больных, показал, что миртазапин, эсциталопрам, венлафаксин и сертралин** были несколько более эффективны, чем дулоксетин, флуоксетин**, флувоксамин и пароксетин** [84]. В более позднем метаанализе тех же авторов [85] на основе 522 РКИ с участием 116 477 человек и применением 21 антидепрессанта было показано, что показатели отношения шансов были достаточно близкими для различных антидепрессантов как при оценке эффективности, так и переносимости, с широкими доверительными интервалами в большинстве сравнительных анализов. При непосредственном сравнении агомелатин**, амитриптилин**, эсциталопрам, миртазапин, пароксетин**, венлафаксин, и вортиоксетин показали более высокую эффективность, чем другие антидепрессанты, тогда как флуоксетин**, флувоксамин и тразодон оказались менее эффективными препаратами. Что касается переносимости, агомелатин**, циталопрам, эсциталопрам, флуоксетин**, сертралин** и вортиоксетин переносились лучше, чем другие антидепрессанты.
АД прежде всего различаются по профилю побочных эффектов, потенциалу взаимодействия с другими препаратами и опасности передозировки (Приложение А3, табл. 3) [86]. АД из классов СИОЗС, СИОЗСН, а также другие АД второго и третьего поколений в целом переносятся лучше, чем препараты первого поколения (ТЦА), что способствует уменьшению вероятности самостоятельного отказа пациентов от их приема. Для ТЦА наиболее характерны антихолинергические (сухость во рту, запоры, нарушение зрения, задержка мочи, тахикардия), сердечно-соcудистые (α-адренергическая блокада, ортостатическая гипотензия, брадиаритмия, тахикардия), антигистаминные (седация) побочные эффекты, прибавка веса и неврологические симптомы (легкий миоклонус, судорожные состояния при передозировке, делирий у пожилых пациентов).
Учитывая, что СИОЗС обладают лучшей переносимостью по сравнению с ТЦА и редко оказывают свойственные ТЦА антихолинергическое и кардиотоксическое действие, они и другие антидепрессанты новых поколений являются препаратами первого выбора у больных с сердечно-сосудистыми заболеваниями, а также в амбулаторной практике. ТЦА не должны назначаться пациентам с сердечно-сосудистыми заболеваниями умеренной и выраженной тяжести, закрытоугольной глаукомой, гипертрофией простаты, с когнитивными нарушениями, судорожными состояниями и делириозными расстройствами.
Спектр побочных эффектов СИОЗС включает в себя желудочно-кишечные (тошнота, рвота, диарея), активацию/беспокойство (усиление беспокойства, ажитация, расстройства сна), сексуальную дисфункцию (нарушения эрекции и задержку эякуляции у мужчин, утрату либидо и аноргазмию у женщин и мужчин) и неврологические (усиление головных болей напряжения и мигрени)[174,388]. СИОЗС могут влиять на функцию тромбоцитов, в частности, вызывать тромбоцитопению и повышать риск кровотечений, особенно в сочетании с другими антиагрегантными препаратами. Также важно помнить, что применение высоких доз СИОЗС (в частности, циталопрама и эсциталопрама) может вызвать удлинение интервала QTc.
Побочные эффекты при применении СИОЗСН (венлафаксина и дулоксетина) возникают несколько чаще, чем при применении СИОЗС, что приводит к большему количеству случаев прекращения лечения [85]. При назначении венлафаксина необходимо учитывать возможность развития артериальной гипертензии и осуществлять мониторинг артериального давления.
Наиболее характерными побочными эффектами при применении миртазапина являются увеличение веса и гиперседация. При использовании агомелатина** следует учитывать повышенный риск поражения печени (описаны случаи 10-кратного повышения уровня трансаминаз, возникновения печеночной недостаточности, гепатита, желтухи). В начале лечения и при увеличении дозировки обязательны регулярные исследования уровня общего билирубина в крови, определение активности аспартатаминотрансферазы, аланинаминотрансферазы и щелочной фосфатазы в крови.
3.1.1 Купирующая терапия ДЭ легкой степени
Лечение легких ДЭ обычно осуществляется амбулаторно в рамках первичного звена психиатрической помощи [87].
Пациентам с легким ДЭ с целью купирования депрессивной симптоматики и достижения ремиссии рекомендовано назначение АД в пероральной форме: СИОЗС [77, 80, 81, 82, 83, 88] и других антидепрессантов новых поколений (агомелатин**, вортиоксетин) [89, 90, 91].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: при лечении пациентов с легким ДЭ в некоторых случаях можно ограничиться применением психотерапевтических, психообразовательных или социально-реабилитационных методов (см. раздел 3.5, Психотерапия). Кроме того, при легком ДЭ пациентам, не желающим принимать традиционные антидепрессанты, может быть рекомендован прием препаратов растительного происхождения (#зверобоя трава) [92, 93].
3.1.2 Купирующая терапия ДЭ средней степени
Лечение больных с умеренным ДЭ в зависимости от особенностей депрессии и социальных условий проводят амбулаторно, полустационарно или в стационаре. С учетом высокого риска резкого изменения состояния у одиноких больных, проживающих отдельно от родственников, а также вероятного появления суицидальных мыслей лечение предпочтительнее осуществлять в условиях стационара или полустационара при условии добровольного согласия пациента.
Пациентам с умеренным ДЭ с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется назначение АД в пероральной форме: СИОЗС [77, 80, 82, 83, 88], CИОЗСН (в соответствии с АТХ – другие АД) [94, 95, 96, 97], миртазапина [98, 99], агомелатина** [89, 90] и вортиоксетина [91].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: ТЦА при купирующей терапии ДЭ средней степени обычно рассматривают как препараты второго выбора в связи с менее благоприятным профилем переносимости, как отмечалось выше [83, 85]. К препаратам второго выбора также можно отнести тразодон и миансерин. Тразодон является специфическим серотонинергическим АД (в соответствии с АТХ – другие антидепрессанты) и, вероятно, обладает сравнимой с СИОЗС эффективностью, но иным профилем побочных эффектов, а именно: при применении тразодона чаще встречаются седация и ортостатическая гипотензия, зато реже возникают сексуальные нарушения (однако в редких случаях возникает тяжелое осложнение в виде приапизма), бессонница, обострение тревоги и тошнота по сравнению с СИОЗС [100, 101]. Миансерин, как и родственный ему миртазапин, по механизму действия относится к норадренергическим и специфическим серотонинергическим антидепрессантам (в соответствии с АТХ – другие антидепрессанты), обладает преимущественно седативным эффектом и имеет довольно слабую доказательную базу, хотя в нескольких публикациях 80-х годов по результатам РКИ сообщалось о его сходной с амитриптилином эффективности [102, 103]. Еще более слабой доказательной базой обладает обладают отечественный антидепрессант трициклической структуры пипофезин** (в соответствии с АТХ – другие антидепрессанты), по которому имеются лишь данные открытых исследований [104]. Эффективность другого отечественного препарата – пирлиндола (в соответствии с АТХ – другие антидепрессанты), также изучалась только в открытых исследованиях [105]; кроме того, он, являясь по механизму действия ИМАО-А, может быть эффективен при лечении атипичных депрессий и на стадиях резистентности к терапии [106].
При умеренном ДЭ по возможности проводят психотерапию в сочетании с фармакотерапией.
3.1.3 Купирующая терапия ДЭ тяжёлой степени без психотических симптомов
Лечение больных с тяжелым ДЭ предпочтительнее проводить в условиях стационара.
Пациентам с тяжелым ДЭ без психотических симптомов с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется назначение АД с широким спектром нейрохимического механизма действия: СИОЗСН, миртазапин, ТЦА, обладающих несколько большей эффективностью при лечении депрессий тяжелой степени по сравнению с СИОЗС [82, 83, 107, 108, 109, 110, 111, 112].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: предпочтение в силу лучшей переносимости следует отдать СИОЗСН (венлафаксин, дулоксетин) либо миртазапину, а потом ТЦА (имипрамин**, амитриптилин**, кломипрамин**). СИОЗС, а также другие антидепрессанты новых поколений (агомелатин**, вортиоксетин), обладающие несколько лучшей переносимостью, но и меньшей эффективностью, являются препаратами второго выбора.
Для некоторых АД (амитриптилин**, кломипрамин**) разрешено использование внутримышечного и/или внутривенно-капельного способа введения.
Психотерапия на первых этапах лечения тяжёлой депрессии, как правило, неэффективна.
Лечение пациентов с ДЭ с высоким суицидальным риском с целью предотвращения суицидальных действий и купирования депрессивной симптоматики рекомендуется проводить в условиях стационара с рассмотрением возможности быстрого проведения ЭСТ [113, 114, 115, 116, 117].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии. По сравнению с СИОЗС более тяжелые последствия в случае передозировки АД при приеме их с суицидальной целью наблюдаются при приеме ТЦА, венлафаксина и миртазапина.
3.1.4 Купирующая терапия ДЭ тяжёлой степени с психотическими симптомами
Лечение тяжелого ДЭ c психотическими симптомами необходимо проводить в условиях стационара. Терапевтическая тактика направлена на быстрейшее достижение «обрыва» психотических симптомов.
Пациентам с тяжелым ДЭ c психотическими симптомами с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется с первых дней назначение АД с широким спектром нейрохимического механизма действия (СИОЗСН, ТЦА, ТРЦА) в сочетании с АВП [118, 119, 120, 121].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: если прием препарата per os затруднен в связи с психическим состоянием больного, возможно в/м применение антипсихотических средств. В случае хорошей переносимости дозы препаратов быстро доводят до максимальных.
Среди СИОЗС при терапии психотической депрессии наиболее убедительны данные об эффективности использования флувоксамина, что, предположительно, связано с его высоким аффинитетом к сигма-1-рецепторам [122, 123, 124, 125, 392].
3.1.5 Купирующая терапия ДЭ со смешанными чертами
Монотерапия АД не должна использоваться при депрессии со смешанными чертами, независимо от диагностической принадлежности ДЭ (РДР, БАР II или БАР I), учитывая их сомнительную эффективность при лечении депрессии в рамках БАР и способностью вызывать или усиливать маниакальную симптоматику и дестабилизировать настроение [21, 126, 127, 128, 129, 130, 131, 132, 133, 134, 135, 136, 137, 138, 139, 140, 141].
В настоящее время не существует каких-либо лекарственных препаратов, имеющих официальное разрешение к медицинскому применению при лечении ДЭ со смешанными чертами. Однако большинство АВП, хотя и не все, оказались эффективными при депрессии со смешанными чертами и/или при депрессии [142]. Большинство исследований, изучавших эффективность АВП (атипичных антипсихотических средств) при лечении депрессии со смешанными чертами, проводились у пациентов с БАР, поэтому их результаты должны экстраполироваться на РДР с определенной осторожностью. Имеется также опыт эффективного использования АПП и производных бензодиазепина при лечении депрессии со смешанными чертами. Однако АПП имеют много тяжелых побочных эффектов, а производные бензодиазепина – риск развития зависимости [29].
Всем пациентам с ДЭ со смешанными чертами рекомендуется регулярное наблюдение с целью контроля над выраженностью гипоманиакальных симптомов и суицидальных тенденций [10, 29, 143, 144, 145].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Пациентам с ДЭ со смешанными чертами, не получающим терапию, с целью купирования актуальной симптоматики и достижения ремиссии рекомендуется назначение АВП:
− #луразидон** в дозе 20–60 мг/сут [146, 147, 148],
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 2).
− или #зипрасидон в дозе 40–160 мг/сут [149, 150],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
– или # карипразин** в дозе 1,5 – 3 мг/сут [151, 152].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД с положительным эффектом, у которых не наблюдается усиления выраженности гипоманиакальных симптомов, рекомендуется продолжать терапию АД с целью достижения полной ремиссии [27, 29, 145, 153].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД, у которых наблюдается усиление выраженности гипоманиакальных симптомов, рекомендуется отмена АД с целью предотвращения инверсии аффективной симптоматики [29, 153].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарий: ТЦА и СИОЗСН имеют наиболее высокий риск инверсии фазы, менее высокий риск имеют селективные ингибиторы обратного захвата серотонина (СИОЗС) [27, 131, 135, 154, 155, 156, 157, 158, 159].
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД без достаточного эффекта, рекомендуется их полная отмена с целью снижения риска усиления симптомов гипомании/мании [27, 145, 155, 157, 160, 161, 162, 163, 164, 165].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: после отмены антидепрессантов целесообразно назначение АВП #луразидона** [146, 147, 148],#зипрасидона [149, 150], или # карипразина** [151, 152] обладающих высокой эффективностью при терапии ДЭ со смешанными чертами.
3.2 Купирующая терапия ДЭ на втором этапе
Минимум в 30–50% случаев ДЭ у пациентов не достигается достаточная эффективность любого из выбранных АД при адекватно проведенной терапии первой линии. В такой ситуации необходимо еще раз проверить, правильно ли был поставлен диагноз, достаточна ли доза назначенного препарата и степень комплаентности пациента.
В случае отсутствия динамики или недостаточного клинического эффекта (степень редукции симптоматики от 25% до 50%) в течение 3-4 недель терапии, либо плохой переносимости антидепрессивной фармакотерапии следует переходить ко второму курсу или этапу терапии. Доказательства обоснования приведенных стратегий весьма ограничены, поскольку РКИ на больших выборках больных не проводилось. В настоящее время нет четкого консенсуса о предпочтительности какой-либо из стратегий при лечении пациентов, не отвечающих на терапию. Особенно это касается препаратов второго выбора. При анализе данных проекта STAR*D было показано, что процент пациентов с ремиссиями можно увеличить с 27%, достигнутых при использовании терапии первого выбора, до кумулятивного уровня 67% – после всех четырех последующих шагов терапевтически вмешательств. Однако вероятность достижения ремиссии после первых двух курсов терапии была выше (20–30%), чем после двух последних (10–20%) [166].
В случае отсутствия динамики или недостаточного клинического эффекта (степень редукции симптоматики от 25% до 50%) в течение 3-4 недель терапии АД с целью преодоления возможных явлений псевдорезистентности рекомендовано:
− нарастить дозу АД до максимальной [167, 168].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
− или частично перейти на парентеральный путь введения (при применении ТЦА) [169].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 3).
В случаях, когда наращивание дозы нецелесообразно (например, при плохой переносимости), рекомендована смена АД на препарат в рамках того же фармакологического класса либо с другим механизмом действия с целью купировования депрессивной симптоматики [170, 171, 172, 173].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: Современные определения терапевтически резистентной депрессии предполагают неэффективность (т. е. редукция симптоматики по шкале Гамильтона составляет не более 50 %) двух последовательных курсов адекватной монотерапии длительностью в среднем 3-4 недели фармакологически различных по структуре и нейрохимическому действию АД [174, 175, 176].
Стратегия перевода на монотерапию неселективными ингибиторами моноаминооксидазы широко применялась прежде, но не используется в последние годы вследствие неблагоприятного соотношения риск-польза (в частности, возможности развития гипертонического криза) и исчезновения этой группы АД из клинической практики. Тем не менее, в ряде случаев перевод на ИМАО-A, обладающие обратимым и селективным действием (пирлиндол), может дать быстрый положительный эффект, поскольку речь идет о совершенно другом механизме действия и стимулировании выброса в синаптическую щель всех трех моноаминовых нейромедиаторов.
Пациентам с ДЭ со смешанными чертами, у которых оказалась неэффективной монотерапия #луразидоном** [146, 147, 148] или #зипрасидоном [149, 150], или #карипразином** [151, 152], с целью купирования симптоматики и достижения ремиссии рекомендовано назначение неиспользованного препарата первой линии или назначение #оланзапина** в дозе 5-20 мг/сут [129, 177, 178] .
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Пациентам с ДЭ со смешанными чертами, у которых оказалась неэффективной монотерапия АВП, для купирования симптоматики и достижения ремиссии рекомендован перевод на нормотимическую терапию (лития соли – в соответствии с АТХ-классификацией антипсихотические средства; вальпроевая кислота**, #ламотриджин – в соответствии с АТХ классификацией – противоэпилептические препараты) или комбинированную терапию АВП с нормотимической терапией [29, 179, 180, 181].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
3.3 Купирующая терапия ДЭ на третьем этапе
При недостаточности клинического эффекта и отсутствии явных причин такой неэффективности, включая ошибочную диагностику (например, БАР II), некомплаентность, коморбидные психические и соматические заболевания и другие факторы, считается, что больному свойственна относительная резистентность и нужно переходить к третьему этапу терапии, т.е. собственно противорезистентным мероприятиям. В зависимости от ситуации можно выбрать любой вариант терапии с длительностью курса 3-4 недели, однако предпочтение следует отдавать средствам с доказанной эффективностью и хорошей переносимостью, а также учитывать возможные лекарственные взаимодействия, в том числе возникающие вследствие конкурентного печеночного метаболизма.
Пациентам с резистентностью к антидепрессивной монотерапии рекомендована комбинированная терапия с использованием сочетаний АД с комплементарными механизмами действия для достижения синергического тимоаналептического эффекта: комбинирование ТЦА и СИОЗС; комбинирование ингибитора обратного захвата моноаминов (СИОЗС, СИОЗСН или ТЦА) с АД, блокирующими альфа-2-адренергические ауторецепторы (например, миртазапин, миансерин и др.) [182, 183, 184, 185].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: к негативным сторонам данной стратегии следует отнести повышенный риск взаимодействий между используемыми препаратами, усиление побочных эффектов и более высокие экономические затраты. Наиболее значителен риск возникновения антигистаминовых побочных эффектов (прибавка веса и избыточная седация) и антихолинергических побочных эффектов (снижение концентрации внимания и спутанность), а также развития ортостатической гипотензии с риском падения и травматических последствий [186, 187]. Следует избегать сочетания ИМАО-А с СИОЗС и другими серотонинергическими АД (например, кломипрамин**, венлафаксин и др.) вследствие потенциальной возможности развития серотонинового синдрома [188, 189, 190, 191].
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АВП: присоединение к АД
- кветиапина**, арипипразола, оланзапина** (в сочетании с флуоксетином**), #рисперидона** в дозе 0,25-3 мг/сут [192, 193, 194, 195, 196, 197, 198],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
- или #карипразина** в дозе 1,5-3 мг/сут, #брекспипразола в дозе 0,5-3 мг/сут, #зипрасидона в дозе 40-160 мг [196, 198, 199, 200, 201, 202, 203, 204, 205],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2)
- или #амисульприда в дозе 50-200 мг/сут [198, 206, 207].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: при присоединении любого АВП возрастает общее число побочных эффектов, включая гиперпролактинемию, метаболические нарушения (увеличение массы тела, дислипидемия, нарушение углеводного обмена), лейкопению, седацию и сонливость, антихолинергические и экстрапирамидные побочные эффекты, что требует тщательной оценки отношения риск/польза при их использовании вместе с антидепрессантами [208].
В соответствии с результатами проведенных исследований, подтвердивших эффективность арипипразола при аугментации действия АД при лечении терапевтически резистентной депрессии, рекомендуемой стартовой дозой является 5 мг/сут с возможным последующим повышением дозы до максимальной 15 мг/сут [209, 210]. Наиболее частыми нежелательными явлениями при применении арипипразола являются экстрапирамидные расстройства, акатизия и увеличение веса. Высокая аугментирующая эффективность кветиапина** была подтверждена в ряде РКИ, согласно которым рекомендуемой стартовой дозой препарата является 50мг/сут с возможным повышением дозы до 100, 150, 300 мг/сут. Максимальная доза не должна превышать 600 мг/сут [192, 193]. При этом необходимо учитывать возможность появления седации и набора веса. При применении оланзапина** в целях аугментации эффекта флуоксетина** рекомендуемый диапазон доз составляет 5-10 мг/сут (доза 5 мг вне указанного режима применения препарата в инструкции по медицинскому применению оланзапина**) [211]. Наиболее часто возникают такие побочные эффекты, как увеличение веса, седация и повышение пролактина. При применении #карипразина** диапазон доз варьируется от 1,5 до 3 мг/сут; стартовая доза – 1,5 мг/сут [199, 200, 201, 202, 391]. Наиболее частыми нежелательными явлениями при применении #карипразина** являются экстрапирамидные расстройства, акатизия. Что касается применения #рисперидона** при аугментации антидепрессивной терапии, рекомендуемой стартовой дозой является 0,5 мг/сут, а диапазон доз составляет 0,25-3 мг/сут [197]. Следует учитывать возможность развития гиперпролактинемии и экстрапирамидных расстройств. Метаанализ 9 РКИ подтвердил эффективность #брекспипразола при резистентой депрессии при его назначении в начальной дозе 0,5-1 мг с возможным повышением до 3 мг (рекомендуемая средняя доза – 2 мг) [203]. Побочными эффектами #брекспипразола являются акатизия, инсомния, беспокойство, сонливость и увеличение веса. В нескольких РКИ было показано достоверное преимущество эффективности аугментации #зипрасидоном по сравнению с плацебо [204, 205]. Рекомендуемой начальной дозой является 20 мг с возможным повышением до 40-160 мг/сут. Среди побочных эффектов чаще всего возникают акатизия, увеличение веса и увеличение интервала QTc [212]. Данные об аугментирующей эффективности #амисульприда ограничены открытыми исследованиями, в которых препарат добавлялся к базовой антидепрессивной терапии в начальной дозе 50 мг с возможным еженедельным повышением на 25 мг до максимальной дозы 200 мг/сут [206], либо в фиксированной дозе 50 мг/сут [207]. Наиболее частым побочным эффектом при использовании #амисульприда является гиперпролактинемия.
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АД лития солями (#лития карбонатом) в дозе≥800мг (или в дозе, достаточной для достижения концентрации лития в сыворотке ≥0,5мкмоль/л). [213, 214].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии: даже небольшие дозы лития солей (концентрация лития в сыворотке 0,5-0,8 ммоль/л) в течение нескольких дней могут привести к улучшению в состоянии больного. Курс терапии не превышает 2-4 недель, однако в случае достижения эффекта терапию следует продолжить в течение нескольких месяцев. Считается, что лития соли могут изменять рецепторную чувствительность постсинаптической мембраны и усиливать действие серотонина. Нельзя исключить, что случаи эффективности были связаны с ошибочной диагностикой РДР и невыявлением у больных БАР II типа [215] или «скрытой биполярности» [216]. Комбинировать АД с лития солями нужно осторожно, поскольку повышенные дозировки могут привести к развитию нейротоксических реакций (миоклония, атаксия, возбуждение, спутанность), а при сочетании с аминокислотой L-триптофаном (биологически активная добавка) («ньюкаслский» или «серотониновый» коктейль) - к серотониновому неврологическому синдрому [189]. Кроме того, нежелательные явления при терапии лития солями включают кардиотоксичность, нефротоксичность, тиреотоксичность и прибавку веса. По причине узкого терапевтического диапазона требуется регулярный контроль концентрации лития в крови.
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии при наличии дополнительных симптоматических показаний (например, тревоги, фобиях, ипохондрических и психотических симптомах) рекомендована аугментация эффекта АПП, включая присоединение к АД:
− сульпирида** [217, 218, 219]
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
− или флупентиксола** [220, 221].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АД противоэпилептическими препаратами: #ламотриджином в начальной дозе 25 мг/сут с постепенным повышением до 200 мг/сут [222, 223].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
− или #карбамазепином** в дозе 400-800мг/сут [224, 225].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Пациентам с ДЭ со смешанными чертами, ранее не получавшим АД, у которых оказалась неэффективной монотерапия АВП, нормотимическая терапия или комбинация АВП и нормотимической терапии, для купирования симптоматики и достижения ремиссии, рекомендована комбинированная терапия АВП с АД, или оланзапина** с флуоксетином**, или нормотимической терапии с АД [29, 129, 150, 179, 180].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарий: комбинация оланзапина** с флуоксетином** должна применяться с осторожностью у пациентов с избыточным весом, ожирением или метаболическим синдромом. Не показана комбинация оланзапина** или #рисперидона** с карбамазепином**, в связи с их интеркуррентным действием на уровне печеночных ферментов [179].
3.4 Купирующая терапия ДЭ на четвертом этапе
В случае неэффективности указанных мероприятий с целью преодоления резистентности переходят к четвертому этапу, который также состоит из нескольких опций.
Пациентам с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендовано проведение курса электросудорожной терапии в виде монотерапии или на фоне применения АД из 8-12 сеансов (2-4 недели, 3 сеанса в неделю через день) [116, 226, 227].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: ЭСТ можно применять на любой стадии лечения резистентной депрессии, в зависимости от клинической картины и от необходимости получения быстрого эффекта. Психотические депрессии с бредовыми переживаниями, выраженными психомоторным возбуждением или заторможенностью, высоким риском суицида, с отказом от приема пищи, противопоказаниями к фармакотерапии (напр., непереносимость или беременность) являются основными показаниями для раннего применения ЭСТ. Кроме того, ЭСТ следует рассматривать как средство более раннего выбора при известной эффективности метода в прошлых эпизодах [113, 114, 115, 116].
Эффективность курса составляет 50–80% и превышает все другие стратегии. Поэтому при отсутствии противопоказаний с целью противодействия дальнейшего затягивания и хронификации депрессии ЭСТ следует предпочесть всем другим методам этого этапа. В настоящее время в качестве стандарта безопасности используется модифицированная ЭСТ с кратковременным внутривенным наркозом, применением миорелаксантов и искусственной вентиляции легких, при которой почти полностью устраняется судорожный компонент припадка. ЭСТ характеризуется хорошей безопасностью и переносимостью (нежелательные явления возникают в 0,4% случаев и не имеет абсолютных противопоказаний, кроме повышенного внутричерепного давления [227]. Необходимо проявлять осторожность у больных с цереброваскулярной недостаточностью, сердечно-сосудистыми заболеваниями, например, недавно перенесенным инфарктом миокарда, ишемией миокарда, застойной сердечной недостаточностью, аритмией или имеющими кардиостимулятор, а также с пациентами с абдоминальной аневризмой и тяжелым остеопорозом. Среди побочных эффектов наиболее важными являются мнестические нарушения в период лечения, которые менее выражены при унилатеральном наложении электродов [228].
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендована одномоментная отмена психофармакотерапии [229].
Всем пациентам с ДЭ или РДР рекомендуется проведение различных методов психотерапии (см. Подраздел 3.7. Иное лечение. Психотерапия) с целью поддержания ремиссии, снижения интенсивности рецидивирования и улучшения социального функционирования больных на профилактическом этапе лечения [294, 298, 303, 313, 314, 334, 337].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Всем пациентам, а также родственникам пациентов с целью повышения осведомленности о природе заболевания, его течении, прогнозе и методах лечения рекомендуется применение групповой психообразовательной работы с больными с психическими расстройствами и расстройствами поведения и групповой психообразовательной работы с родственниками больного с психическими расстройствами и расстройствами поведения [240, 372, 373].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: Пациенту и его родственникам разъясняются порядок и правила приёма лекарственных средств, возможные побочные эффекты, необходимость госпитализации в психиатрический стационар или амбулаторного лечения и наблюдения врачом-психиатром. Психообразовательные методики решают следующие основные задачи:
- улучшение комплаенса и активное формирование приверженности длительной противорецидивной фармакотерапии;
- установление необходимого альянса между лечащим врачом, пациентом и его родственниками;
- соблюдение режима терапии и регулярного мониторирования лабораторных анализов, включая определение препарата в крови, и побочных эффектов терапии;
- полное восстановление уровня социального функционирования; распознавание ранних проявлений рецидивов и вероятных побочных эффектов;
- объективная оценка рисков, связанных с заболеванием и проводимой терапией (суицид, нарушения закона, злоупотребление ПАВ, беременность и др.).
Методов первичной профилактики РДР не существует. Хронический рецидивирующий характер течения РДР определяет необходимость проведения вторичной профилактики рецидивов заболевания. Вторичная профилактика заключается в проведении длительной противорецидивной терапии (см. Подраздел 3.6. Противорецидивная (профилактическая) терапия). Основные правила вторичной профилактической терапии [373]:
- обсудить с пациентом преимущества и недостатки длительной терапии в сравнении с риском рецидива;
- установить контакт с пациентом с целью выявления первых признаков рецидива и своевременного их купирования; разработать программу здорового образа жизни для снижения риска рецидива;
- помогать пациенту в планировании и выполнении реабилитационных мероприятий;
- пересматривать лечебный план в случае возникновения коморбидных заболеваний и психосоциальных стрессов;
- проводить активное динамическое наблюдение с целью раннего выявления рецидива депрессивной симптоматики;
- использовать психотерапевтические методики для профилактики рецидивов
- проводить профилактическую фармакотерапию.
В соответствии с Приказом Министерства здравоохранения Российской Федерации от 30.06.2022 № 453н «Об утверждении Порядка диспансерного наблюдения за лицом, страдающим хроническим и затяжным психическим расстройством с тяжелыми стойкими или часто обостряющимися болезненными проявлениями» пациентам с РДР необходимо установление диспансерного наблюдения в случае возникновения хронического и затяжного течения с часто обостряющимися болезненными проявлениями (психотического регистра и/или суицидальными тенденциями), в связи с которыми осуществлялась госпитализация в медицинскую организацию, оказывающую психиатрическую помощь в стационарных условиях.
Оказание помощи больным с ДЭ или РДР осуществляется в соответствии с Приказом Министерства здравоохранения РФ от 14 октября 2022 г. № 668н «Об утверждении Порядка оказания медицинской помощи при психических расстройствах и расстройствах поведения» (вступает в силу с 1 июля 2023 г.).
Лечение пациентов с ДЭ легкой или средней степени при отсутствии суицидального риска (низком суицидальном риске) целесобразно проводить в амбулаторных условиях психоневрологического диспансера (центра психического здоровья, диспансерного отделения психиатрической больницы).
Показаниями для проведения стационарного лечения являются:
- ДЭ тяжелой степени без психотических симптомов или с психотическими симптомами;
- наличии высокого суицидального риска независимо от степени тяжести депрессии;
- неблагоприятные условия микросоциального окружения (например, у одиноких больных, проживающих отдельно от родственников) независимо от степени тяжести депрессии при наличии высокого риска резкого ухудшения состояния и появления суицидальных мыслей.
Выписка пациентов из психиатрического стационара должна осуществляться после успешного завершении этапа купирующей терапии и установления симптоматической ремиссии. Дальнейшее лечение (стабилизирующую и профилактическую терапию) может проводиться в амбулаторных условиях психоневрологического диспансера (центра психического здоровья, диспансерного отделения психиатрической больницы).
Рекомендации по ведению больных депрессией во время беременности и в период подготовки к ней
Рекомендовано назначение АД беременным с ДЭ или РДР по строгим клиническим показаниям: с целью купирования депрессивной симптоматики при выраженных аффективных проявлениях с тревогой, ажитацией, расстройствами сна и аппетита, усугубляющих соматическое состояние беременных и рожениц, при суицидальных мыслях и тенденциях, а также с целью предотвращения рецидива депрессии при высокой его вероятности [374, 375, 376, 377, 378, 379, 380, 381].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: вопрос о пользе или вреде применения антидепрессантов при лечении депрессии у беременных до сих пор остается открытым в связи с недостатком информации и сравнительных исследований, сложности и высокой ответственности проведения специальных исследований. Современные рекомендации категорически не запрещают использование антидепрессантов в период беременности. Скорее, они предлагают балансировать на основании оценки пользы/риска для матери и плода и применять индивидуальный подход к каждому случаю [382, 383].













