Биполярное аффективное расстройство (БАР) или биполярное расстройство является хроническим рецидивирующим психическим расстройством аффективной сферы, часто приводящим к нарушению поведения и социального функционирования, основной чертой которого является развитие маниакальных, гипоманиакальных или смешанных состояний. В соответствии с современными классификациями к биполярным расстройствам относятся БАР-I (первого типа) при наличии синдромальной мании, БАР-II (второго типа) при наличии субсиндромальной мании (гипомании), циклотимия при наличии хронических субсиндромальных аффективных колебаний и остаточные атипичные диагностические категории; значительно реже встречаются униполярные рекуррентные мании или гипомании. Поскольку гипертимия является основным диагностическим признаком БАР, некоторые авторы в зависимости от присутствия, степени выраженности и длительности отдельных маниакальных симптомов выделяют БАР с короткими маниакальными/гипоманиакальными эпизодами, а также различные варианты смешанных состояний (СС), в том числе развивающимися в процессе терапии антидепрессантами или у личностей с гипертимными чертами. Все эти расстройства обычно входят в более широкое понятие расстройств биполярного спектра. Эта расширительная диагностическая концепция является экспериментальной и разделяется далеко не всеми исследователями.
Этиология и патогенез БАР до конца не ясны. Представления об этиологии основаны преимущественно на генетической теории [1,91,227]. У родственников первой линии обнаруживается накопление числа случаев униполярной депрессии и БАР. Результаты генетических, биологических, нейромедиаторных и нейроэндокринных исследований, теоретические физиологические модели и психосоциальные теории дают возможность предполагать, что заболевание имеет сложную этиологию [397]. Важное значние в патогенезе БАР имеют, по-видимому, хронобиологические нарушения [387,394] и иммуно-воспалительные изменения в ЦНС [398-400]. Отдельные предрасполагающие генетические и биологические факторы взаимодействуют с влияниями внешней среды и различными психосоциальными факторами. По сравнению с шизофренией влияние на развитие заболевания средовых факторов (патология беременности и родов или проживание в крупных городах) менее достоверно, однако наследственная отягощенность расстройствами биполярного спектра выше, чем при других психических расстройствах. Раннее начало и несвоевременная диагностика увеличивают риск формирования коморбидных психических расстройств и утяжеляют течение БАР [1,4,91,227].
Заболевание, как правило, манифестирует в молодом возрасте или в позднем пубертате (до 20 лет), то есть существенно раньше по сравнению с дебютом рекуррентной депрессии. Распространенность БАР по зарубежным данным составляет от 0,5 до 2% (в среднем около 1%) [3-8], риск развития в течение жизни достигает 5% [8], а с учетом субсиндромальных форм — до 12% [9]. Существенных географических или этнических различий в показателях заболеваемости не установлено. Расстройство чаще встречается у женщин, чем у мужчин, в соотношении примерно 3:2 (при рекуррентной депрессии — 2:1). БАР является заболеванием с высоким уровнем смертности, в том числе связанной с риском суицида [10,11] и коморбидных соматических заболеваний. Риск завершенного суицида при БАР составляет 20% на протяжении жизни, что в 20-30 раз выше, чем в популяции, и выше, чем при рекуррентной депрессии. Информация о распространенности БАР в России практически отсутствует. В XXI веке в нашей стране не проводилось эпидемиологических исследований, касающихся этого заболевания. Единичные исследования прошлого века показывают, что существует огромный разрыв между показателями распространенности БАР, полученными в нашей стране и в зарубежных исследованиях [272]. Так, в 80-х годах прошлого века распространенность БАР I (маниакально-депрессивный психоз по Международной классификации болезней (МКБ) 9 пересмотра) составляла 0,36 случая на 1000 населения (0,036%), а доля больных БАР среди состоящих на учете в психоневрологическом диспансере была равна 0,045% [12]. По данным Формы Федерального государственного статистического наблюдения 10 "Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации" в 2022 году на 100 тысяч населения было зарегистрировано 2,24 больных БАР, из них с впервые установленным диагнозом - 0,12 [13]. По зарубежным данным, 60-70% пациентов с БАР первоначально ставится ошибочный диагноз, и в дальнейшем правильный диагноз устанавливается лишь спустя, в среднем, 8 - 10 лет после обследования тремя разными врачами [14,15]. В России при тщательной диагностике в соответствии с современными операциональными диагностическими критериями МКБ-10 [16] среди больных, наблюдающихся с диагнозом «рекуррентное депрессивное расстройство» (РДР), доля пациентов с БАР составляет 40,8 % [17], а среди пациентов с диагнозом «приступообразная шизофрения, или шизоаффективное расстройство» - 40,3 % [18].
F 31 - Биполярное аффективное расстройство
F 31.0 - Биполярное аффективное расстройство, текущий эпизод гипомании
F 31.1 - Биполярное аффективное расстройство, текущий эпизод мании без психотических симптомов
F 31.2 - Биполярное аффективное расстройство, текущий эпизод мании с психотическими симптомами
F31.3 - Биполярное аффективное расстройство, текущий эпизод легкой или умеренной депрессии
F31.4 - Биполярное аффективное расстройство, текущий эпизод тяжелой депрессии без психотических симптомов
F31.5 - Биполярное аффективное расстройство, текущий эпизод тяжелой депрессии с психотическими симптомами
F31.6 - Биполярное аффективное расстройство, текущий эпизод смешанного характера
F31.7 - Биполярное аффективное расстройство, текущая ремиссия
F31.8 - Другие биполярные аффективные расстройства
F31.9 - Биполярное аффективное расстройство неуточненное
В соответствии с МКБ-10 диагноз ставится при наличии в течении заболевания хотя бы одного маниакального или смешанного эпизода.
В зарубежной литературе различают БАР-I и БАР-II типа. Американская классификация Diagnostic and Statistical Manual of Mental Disorders, 5th Edition (DSM-5) [19] выделяет БАР I типа (наличие хотя бы одного развернутого маниакального или смешанного эпизода и одной депрессии) и II типа (наличие хотя бы одного гипоманиакального эпизода и одного депрессивного при отсутствии в анамнезе развернутых маниакальных состояний). БАР II типа — самостоятельное заболевание с крайне низкой вероятностью трансформации в БАР I типа. Эти варианты диагноза БАР представляются важными с точки зрения подбора дифференцированной терапии, поскольку имеются убедительные данные, полученные в рандомизированных контролируемых исследованиях (РКИ) и показывающие различия в терапевтической эффективности препаратов при разных вариантах течения заболевания [274]. В России диагноз БАР-II не ставится. Хотя В МКБ-10 не даны критерии диагностики БАР II типа, однако постановка этого диагноза возможна в рубрике F 31.8 «Другие биполярные аффективные расстройства». Униполярная мания встречается в 5—10% случаев БАР и в соответствии с МКБ-10 должна диагностироваться как БАР недифференцированное.
При установке диагноза БАР необходимо уточнить текущий эпизод. МКБ-10 предусматривает следующие возможности постановки диагноза в рамках БАР:
F31.0 Биполярное аффективное расстройство, текущий эпизод гипомании
А. Текущий эпизод отвечает критериям гипомании (F30.0)
Б. В анамнезе был по крайней мере еще один аффективный эпизод (гипоманиакальный, маниакальный, депрессивный или смешанный)
F30.0 Гипомания
A. Повышенное или раздражительное настроение, которое является явно анормальным для данного индивидуума и сохраняется по меньшей мере 4 дня подряд.
Б. Должны быть представлены минимум три симптома из числа следующих, что сказывается на личностном функционировании в повседневной жизни:
а. повышенная активность или физическое беспокойство;
б. повышенная говорливость;
в. затруднения в сосредоточении внимания или отвлекаемость;
г. сниженная потребность во сне;
д. повышение сексуальной энергии;
е. небольшие кутежи или другие типы безрассудного или безответственного поведения;
ж. повышенная общительность или фамильярность.
B. Расстройство не отвечает критериям мании (F30.1 и F30.2), депрессивного эпизода (F32- ), циклотимии (F34.0) или нервной анорексии (F50.0).
Г. Наиболее часто используемые критерии исключения:
Эпизод не может быть приписан употреблению ПАВ (F10-F19) или любому органическому психическому расстройству, соответствующему критериям F00-F09 по МКБ-10.
F31.1 Биполярное аффективное расстройство, текущий эпизод мании без психотических симптомов
А. Текущий эпизод, подпадающий под критерии мании без психотических симптомов (F30.1)
Б. В прошлом хотя бы один другой аффективный эпизод, подпадающий под критерий гипоманиакального или маниакального эпизода (F30. -) депрессивного эпизода (F32. -) или смешанного аффективного эпизода (F38.00)
F30.1 Мания без психотических симптомов
A. Преимущественно повышенное, экспансивное, раздражительное или подозрительное настроение, которое является анормальным для данного индивидуума. Это изменение настроения должно быть отчетливым и сохраняться на протяжение по меньшей мере недели (если только его тяжесть недостаточна для госпитализации).
Б. Должны присутствовать минимум три из числа следующих симптомов (а если настроение только раздражительное, то — четыре), приводя к тяжелому нарушению личностного функционирования в повседневной жизни:
а. повышение активности или физическое беспокойство;
б. повышенная говорливость ("речевой напор");
в. ускорение течения мыслей или субъективное ощущение "скачки идей";
г. снижение нормального социального контроля, приводящее к поведению, которое неадекватно обстоятельствам;
д. сниженная потребность во сне;
е. повышенная самооценка или идеи величия (грандиозности);
ж. отвлекаемость или постоянные изменения в деятельности или планах;
з. опрометчивое или безрассудное поведение, последствия которого больным не осознаются, например, кутежи, глупая предприимчивость, безрассудное управление автомобилем;
и. заметное повышение сексуальной активности или сексуальная неразборчивость.
B. Отсутствие галлюцинаций или бреда, хотя могут быть расстройства восприятия (например, субъективная гиперакузия, восприятие красок как особенно ярких).
Г. Наиболее часто используемые критерии исключения. Эпизод не может быть объяснен употреблением ПАВ (F10-F19) или любым органическим психическим расстройством, соответствующим критериям F00-F09 по МКБ-10.
F31.2 Биполярное аффективное расстройство, текущий эпизод мании с психотическими симптомами
A. Текущий эпизод, подпадающий под критерий мании с психотическими симптомами (F30.2)
Б. Бывший в прошлом, хотя бы один другой аффективный эпизод, подпадающий под критерий гипоманиакального или маниакального эпизода (F30. -), депрессивного эпизода (F32. -) или смешанного аффективного эпизода (F38.00)
F30.2 Мания с психотическими симптомами
Эпизод отвечает критериям мании без психотических симптомов (F30.1), за исключением критерия В.
Б. Эпизод не отвечает одновременно критериям шизофрении (F20.0-F20.3) или маниакального типа шизоаффективного расстройства (F25.0).
B. Присутствуют бред или галлюцинации, но помимо тех, что перечислены в качестве типичных для шизофрении в критериях F20 б), в) и г).
Г. Наиболее часто используемые критерии исключения. Эпизод не может быть приписан употреблению ПАВ (F10-F19) или любому органическому психическому расстройству (в смысле F00-F09).
Бред и галлюцинации могут быть классифицированы как конгруентные или неконгруентные настроению. «Неконгруентные» включают аффективно нейтральные бредовые и галлюцинаторные расстройства, например: бред отношения без чувства вины или обвинения, или голоса, которые беседуют с больным о событиях, которые не имеют эмоционального значения.
F31.3 Биполярное аффективные расстройства, текущий эпизод легкой или умеренной депрессии+
+Примечание. Критерии депрессивного эпизода при БАР и РДР, к сожалению, не различаются, хотя есть очевидные клинические особенности и различия. Для депрессии при БАР более характерны по сравнению с депрессией при РДР такие признаки, как начало в более молодом возрасте (до 25 лет) или в послеродовый период, острое начало (дни или часы) симптоматики и ее быстрое завершение, черты атипичной депрессии с гиперфагией, гиперсомнией, инвертированной суточной ритмикой и т.д., наличие психотической симптоматики, затяжной характер течения, низкая чувствительность к терапии антидепрессантами (АД).
А. Текущий эпизод, подпадающий под критерии депрессивного эпизода (F 32) как легкой (F32.0), так и умеренной тяжести (F32.1)
Б. По крайней мере, один аффективный эпизод в прошлом, подпадающий под критерии гипоманиакального или маниакального эпизода (F30. -), или смешанного аффективного эпизода (F38.00).
F 32. Депрессивный эпизод
Депрессивный эпизод (ДЭ) должен длиться, по крайней мере, две недели. Эпизод нельзя приписать употреблению ПАВ (F10-F19) или любому органическому психическому расстройству (F00-F09).
Некоторые депрессивные симптомы, имеющие особенное клиническое значение, обозначаются как "соматические" (в других классификациях для этих синдромов используются такие термины, как биологические, витальные, меланхолические или эндогеноморфные).
Для определения соматического синдрома четыре из следующих симптомов должны быть представлены:
а. Снижение интересов или снижение удовольствия от деятельности, обычно приятной для больного;
б. Отсутствие реакции на события или деятельность, которые в норме ее вызывают;
в. Пробуждение утром за два или больше часа до обычного времени;
г. Депрессия тяжелее по утрам;
д. Объективные свидетельства заметной психомоторной заторможенности или ажитации (отмеченные или описанные другими лицами);
е. Заметное снижение аппетита;
ж. Снижение веса (пять или более процентов от веса тела в прошлом месяце);
з. Заметное снижение либидо.
F 32.0 Депрессивный эпизод легкой степени
A. Соответствует общим критериям для ДЭ (F32).
Б. Как минимум, два из следующих трех симптомов:
а. депрессивное настроение до уровня, определяемого, как явно ненормальное для пациента, представленное почти ежедневно и захватывающее большую часть дня, которое в основном не зависит от ситуации и имеет продолжительность не менее двух недель;
б. отчетливое снижение интереса или удовольствия от деятельности, которая обычно приятна для больного;
в. снижение энергии и повышения утомляемости.
B. Дополнительный симптом или симптомы из следующих (до общего количества не менее четырех):
а. снижение уверенности и самооценки;
б. беспричинное чувство самоосуждения или чрезмерное и неадекватное чувство вины;
в. повторяющиеся мысли о смерти или суициде, или суицидальное поведение;
г. проявления и жалобы на уменьшение способности обдумывать или концентрироваться, такие как нерешительность или колебания;
д. нарушение психомоторной активности с ажитацией или заторможенностью (субъективно или объективно);
е. нарушение сна любого типа;
ж. изменение аппетита (повышение или понижение) с соответствующим изменением веса тела.
F32.00 без соматических симптомов
F32.01 с соматическими симптомами
F32.1 Депрессивный эпизод средней степени
A. Соответствует общим критериям для ДЭ (F32).
Б. По крайней мере два из трех симптомов в критерии Б, F32.0.
B. Дополнительные симптомы из критерия В, F32.0, чтобы в сумме их было не менее шести.
F32.10 без соматического синдрома
F32.11 с соматическим синдромом
F31.4 Биполярное аффективное расстройство, текущий эпизод тяжелой депрессии без психотических симптомов
А. Текущий эпизод, подпадающий под критерий тяжелого ДЭ без психотических симптомов (F32.2).
F32.2 Депрессивный эпизод тяжелой степени без психотических симптомов
Примечание: Если выражены важные симптомы, такие как ажитация или заторможенность, больной может быть не в состоянии или не испытывать желания детально сообщить о значительной части симптоматики. В таком случае может быть все же оправданной общая градация эпизода в качестве тяжелого.
A. Соответствует общим критериям для депрессивного эпизода (F32).
Б. Все три симптома в критерии Б, F32.0.
B. Дополнительные симптомы из критерия В, F32.0, до суммарного количества не менее восьми.
Г. Отсутствие галлюцинаций, бреда, либо депрессивного ступора.
Б. Бывший в прошлом, хотя бы один хорошо описанный гипоманиакальный или маниакальный эпизод (F30.-) или смешанный аффективный эпизод (F38.00).
F31.5 Биполярное аффективное расстройство, текущий эпизод тяжелой депрессии с психотическими симптомами
А. Текущий эпизод, подпадающий под критерий тяжелого депрессивного эпизода с психотическими симптомами (F32.3)
Б. Бывший в прошлом, хотя бы один хорошо описанный гипоманиакальный или маниакальный эпизод (F30.-) или смешанный аффективный эпизод (F38.00).
F32.3 Депрессивный эпизод тяжелой степени с психотическими симптомами
A. Соответствует общим критериям ДЭ (F32).
Б. Соответствует критериям тяжелого депрессивного эпизода без психотических симптомов (F32.2), за исключением критерия Г.
B. Отсутствуют критерии шизофрении (F20.0-F20.3) или шизоаффективного расстройства, депрессивного типа (F25.1).
Должно присутствовать любое из следующих:
бред или галлюцинации, кроме перечисленных в качестве типично шизофренических, в критерии G1.1 б), в) и г) для F20.0-F20.3, (т. е. бреда, иного, чем полностью невероятного по содержанию или культурально неадекватного и галлюцинаций, которые не обсуждают больного в третьем лице или ведут текущий комментарий); наиболее частые примеры включают депрессивный бред, бред вины, отнесения к себе, бред ипохондрического, нигилистического или персекуторного содержания; депрессивный ступор.
F31.6 Биполярное аффективное расстройство, текущий эпизод смешанного характера
A. Текущий эпизод характеризуется или смешанной, или быстрой сменой (за несколько часов) гипоманиакальных, маниакальных и депрессивных симптомов.
Б. И маниакальные, и депрессивные симптомы должны быть выраженными в большую часть периода продолжительностью по крайней мере в две недели.
B. Наличие в прошлом, по крайней мере одного хорошо описанного гипоманиакального или маниакального эпизода (F30.-), депрессивного (F32.--) или смешанного аффективного эпизода (F38.00).
F38.00 Смешанный аффективный эпизод
Аффективный эпизод, длящийся не менее 2-х недель и характеризующийся либо смешанными или быстро чередующимися (обычно в течение нескольких часов) гипоманиакальными и депрессивными симптомами.
F31.7 Биполярное аффективное расстройство, текущая ремиссия
А. Настоящее состояние не подпадает под критерий для депрессии или мании любой тяжести, или других расстройств настроения в F30-F39 (возможно из-за терапии, направленной на снижение риска будущих эпизодов).
Б. В прошлом, по крайней мере хорошо описанный гипоманиакальный или маниакальный эпизод (F30.-) и также по крайней мере еще один аффективный эпизод (гипомания или мания) (F30.-), депрессивный (F32.-) или смешанный (F38.00).
F31.8 Другие биполярные аффективные расстройства
F31.9 Биполярное аффективное расстройство, неуточненное
По вариантам клинического течения БАР выделяют альтернирующее, континуальное, быстроциклическое (БЦ) (включает ультрабыстроциклическое и ультра- ультрабыстроциклическое).
1. Альтернирующее течение - характеризуется наступлением эутимного периода
после очередной аффективной фазы. Аффективные фазы, как правило, развиваются аутохтонно и имеют тенденцию к спонтанному разрешению. Интермиссия, формирующаяся вслед за завершением фазы, характеризуется эутимным настроением и появлением критики к перенесенному болезненному эпизоду. Социальная дезадаптация больных определяется прежде всего частотой развивающихся обострений, их длительностью и степенью тяжести [1].
2. Континуальное течение - отсутствие интермиссий, непрерывная смена
фаз. Возможен переход альтернирующего течения в континуальное при спонтанном утяжелении болезни или при ошибочной фармакотерапии [1,28]. Даже при таком неблагоприятном развитии заболевания иногда возможно становление довольно длительных эутимных периодов [22,23].
3. Быстроциклическое течение (БЦ) — один из наиболее неблагоприятных вариантов течения заболевания, определяется развитием не менее 4 аффективных фаз в течение одного года [24, 25].
4. Ультрабыстрые циклы — развитие 4 или более аффективных фаз в течение
одного месяца [25].
5. Ультра-ультрабыстрые циклы, возникающие в течение одного дня, которые
практически невозможно отличить от персистирующего, крайне неустойчивого смешанного аффективного состояния [26,299].
Эти варианты и близкий к ним по клинической картине альтернирующий вариант смешанного аффективного состояния, а также смешанная мания являются достаточно типичными фазовыми проявлениями при континуальном течении, свидетельствующими о неблагоприятном прогнозе заболевания; они тяжело поддаются лечению. Быстрые циклы чаще наблюдаются у женщин и их возникновение связано с ранним началом болезни, злоупотреблением алкоголем, гипотиреоидизмом, влиянием женских половых гормонов и приемом АД [27,299].
БАР является хроническим рецидивирующим психическим расстройством аффективной сферы, часто приводящим к нарушению поведения и социального функционирования, основной чертой которого является развитие маниакальных или гипоманиакальных состояний. Помимо полярных (маниакальных и депрессивных) фазовых периодов патологически измененного настроения, моторной и идеаторной активности, а также энергетического тонуса, заболевание может сопровождаться широким кругом психопатологических нарушений, включая психотическую галлюцинаторно-бредовую симптоматику, кататонические симптомы и когнитивные нарушения (например, нарушения внимания и времени реакции, слуховой и зрительной памяти, исполнительских функций, нарушения восприятия течения времени и др.). Обычно эта дополнительная продуктивная симптоматика конгруентна доминирующему аффекту и ограничена длительностью фазы, т.е. исчезает полностью вместе с нормализацией настроения. Однако, некоторые резидуальные аффективные симптомы и особенно когнитивные нарушения могут персистировать в ремиссии, являясь главной причиной социально-трудовой дезадаптации и инвалидизации. Аффективные фазы разного полюса, имеющие различную степень тяжести и типологию (мании, депрессии, смешанные состояния, аффективнобредовые образования) могут завершаться спонтанно с формированием интермиссий, характеризующихся эутимным настроением и полноценной критичностью к перенесенному болезненному эпизоду. Наряду с нарушениями настроения и поведения, при БАР нередко наблюдаются расстройства и других сфер психической деятельности (например, когнитивной, восприятия), а также - нейровегетативные симптомы (нарушения сна, аппетита, циркадианной ритмики, энергетического баланса и т.д.). В разные периоды заболевания наличие и выраженность этих симптомов может в значительной степени изменяться [28,29,32].
Более, чем у половины больных БАР на разных этапах заболевания обнаруживается психотическая симптоматика. У 65% - диагностируются коморбидные заболевания (чаще всего злоупотребление психоактивными веществами или тревожные расстройства) [26,273]. Паническая симптоматика при БАР наблюдается чаще, чем при рекуррентной депрессии, и может существенно затягивать фазу [9]. Риск развития алкогольной зависимости в 6-7 раз выше, чем в общей популяции [8], при этом у мужчин этот риск выше в 3 раза, а у женщин в 7 раз [30].
Не менее часто наблюдается коморбидность с соматическими заболеваниями (наиболее часто встречаются сердечно-сосудистая патология, диабет, ожирение и тиреоидная дисфункция). У таких больных нередко отмечается также недостаток волевых усилий и мотивации для борьбы с соматическими факторами риска, что в конечном итоге приводит к повышению общей болезненности и смертности в популяции больных БАР [31,379,380,393].
Алгоритм диагностики БАР (Приложение Б)
Критерии установки диагноза
Диагноз БАР устанавливается исключительно на основании клинических признаков. БАР (F 31) является хроническим рецидивирующим заболеванием из категории психических расстройств аффективной сферы. БАР характеризуется повторными (по крайней мере двумя) эпизодами, при которых настроение и уровень активности значительно нарушены. На протяжении жизни пациента БАР проявляется различными симптомокомплексами: мания, депрессия, СС, интермисии, коморбидные расстройства, психотическая симптоматика, которая часто присоединяется к основной, характерной для БАР аффективной симптоматике. Психотические симптомы, которые, особенно в период мании, в сочетании с психомоторным возбуждением затрудняют распознавание аффективнобредовой структуры синдрома, часто ведут к ошибочному диагнозу «шизофрения» и неадекватной терапии.
Симптоматика острого эпизода, как правило, полностью редуцируется в периоды ремиссий. Больные, страдающие повторными эпизодами мании, встречаются редко. Они должны квалифицироваться как биполярные (F 31.8. Другие биполярные аффективные расстройства. Рекуррентные маниакальные эпизоды).
К факторам, затрудняющим процесс диагностики, можно отнести частую (65 % случаев) коморбидность БАР с другими расстройствами, особенно с тревожными, присоединившуюся зависимость от психоактивных веществ [207], а также отставленное появление маниакальной или гипоманиакальной симптоматики у больных с повторными депрессивными фазами.
Своевременная диагностика БАР, определяющая правильно назначенную терапию, представляется особенно важной, учитывая также, что частота парасуицидов при смешанных и депрессивных эпизодах достигает 25-50% [268,280]. Ошибочная диагностика или задержка выявления БАР серьезно ухудшает прогноз заболевания, приводит к утяжелению его течения и присоединению коморбидных расстройств, включая злоупотребление психоактивными веществами [207,273]. Продолжительность эутимных периодов при БАР находится в обратной зависимости от числа перенесенных эпизодов. Функциональные возможности больных прогрессивно ухудшаются по мере нарастания числа эпизодов БАР. В частности, это связывают с возможным усилением нейродегенеративных процессов мозга при прогрессировании заболевания, в пользу которых говорит наличие когнитивного дефицита, выявляющегося у больных БАР в периоды эутимии и нарастающего по мере увеличения числа перенесенных эпизодов болезни [261,266,358,359,368]. Ранняя устойчивая ремиссия обеспечивает в будущем более высокий уровень психосоциальной активности и более продолжительный эутимный период. Ранняя диагностика, а значит и ранняя фармакологическая интервенция, способна модифицировать спонтанное течение заболевания.
Рекомендуется всем пациентам для первичной диагностики БАР прием (осмотр, консультация) врача-психиатра первичный с выполнением клинико-психопатологического обследования, включая сбор анамнеза и оценку опасности для себя и/или окружающих, и проведением необходимых мероприятий по выявлению симптомов депрессии, мании или смешанных состояний в психическом статусе [32, 33].
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - С.
Рекомендуется всем пациентам, у которых в психическом статусе были выявлены симптомы депрессии, мании или смешанного состояния с целью установления или исключения диагноза БАР в качестве обязательных шагов:
- оценить соответствие имеющейся у пациента симптоматики критериям диагностики депрессивного, маниакального или смешанного эпизодов;
- провести оценку опасности для себя и/или окружающих;
- получить данные анамнеза или медицинской документации о наличии не менее двух эпизодов разного полюса на протяжении болезни;
- собрать анамнестические данные о наличии травм, инфекционных заболеваний головного мозга, соматических заболеваний, непосредственно предшествовавших развитию аффективных симптомов;
- провести целенаправленный опрос пациента и членов его семьи, для исключения факта приема пациентом непосредственно перед началом очередного аффективного эпизода ПАВ или лекарственных препаратов, которые могут вызывать маниакальные или депрессивные симптомы [32, 33].
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - С.
• Рекомендуется всем пациентам с первичным или повторным депрессивным эпизодом для выявления возможных гипоманиакальных состояний в анамнезе провести скрининг на наличие гипоманий в анамнезе с использованием валидизированной русскоязычной версии шкалы HCL-32 или HCL-33) [34,35,278,302,357] (Приложение Г2, Г6) с целью установления или исключения диагноза БАР.
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - B.
• Рекомендуется всем пациентам с положительным результатом скрининга по шкале HCL-32 или HCL-33 [34,35,301, 356] (Приложение Г2, Г5, Г6) для установления гипоманиакальных состояний в анамнезе пациента с целью установления или исключения диагноза БАР:
- провести тщательный целенаправленный клинический опрос пациента, направленный на выявление гипомании в анамнезе [32-36];
- провести сбор объективных сведений со стороны родных и близких пациента для выявления возможных гипоманий в анамнезе [32 - 37, 305, 310];
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - В.
Рекомендуется в дополнение к стандартному физикальному обследованию всем пациентам для установления диагноза БАР провести:
- осмотр кожных покровов с целью выявления следов от инъекций для исключения факта приема пациентом ПАВ или лекарственных препаратов, которые могут вызывать маниакальные или депрессивные симптомы [32, 34];
- оценку патологических непроизвольных движений и мышечного гипертонуса для исключения экстрапирамидных побочных эффектов при приёме антипсихотических средств [20, 37];
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Не существует каких-либо инструментальных методов диагностики БАР.
Рекомендуется всем пациентам с БАР проведение общего (клинического) анализа мочи, общего (клинического) анализа крови развернутого с исследованием уровня общего гемоглобина в крови и оценкой гематокрита, исследованием уровня эритроцитов, лейкоцитов, тромбоцитов в крови, исследованием скорости оседания эритроцитов в рамках первичного обследования перед назначением терапии для проведения дифференциальной диагностики БАР с другими заболеваниями и для оценки различных рисков соматическому здоровью всем пациентам, при поступлении в стационар и в процессе динамического наблюдения каждые 4 недели с целью уточнения степени активности заболевания и диагностики вовлечения органов и систем [32, 260-267] .
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - C.
Рекомендуется всем пациентам с БАР проведение анализа крови биохимического общетерапевтического (исследование уровня калия, натрия, хлоридов, глюкозы, креатинина, общего белка, мочевины, мочевой кислоты, общего билирубина, свободного и связанного билирубина в крови, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови, исследование уровня С-реактивного белка в сыворотке крови, исследование уровня липопротеинов, холестерина, триглицеридов в крови, исследование уровня холестерина липопротеинов высокой плотности, липопротеинов низкой плотности, исследование уровня тиреотропного гормона (ТТГ), свободного трийодтиронина (СТ3) в крови в рамках первичного обследования перед назначением терапии для проведения дифференциальной диагностики БАР с другими заболеваниями и для оценки различных рисков соматическому здоровью всем пациентам при поступлении в стационар и в процессе динамического наблюдения с целью уточнения степени активности заболевания и диагностики вовлечения органов и систем [32,260,263-265].
Уровень достоверности доказательств - 3, Уровень убедительности рекомендации - C.
Комментарии: Скрининг уровня гормонов щитовидной железы (СТ3, ТТГ) следует проводить первичным пациентам, которым никогда ранее не проводилось это исследование, или при наличии клинических или анамнестических показаний, а также в случаях, когда пациент получает соли лития [32, 264, 265].
Рекомендуется всем пациентам с БАР определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, антител к вирусу гепатита C (Hepatitis C virus) в крови, антител к бледной трепонеме (Treponema pallidum) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови в рамках первичного обследования, при поступлении в стационар и далее каждые 12 месяцев для исключения ассоциации с ВИЧ-инфекцией, гепатитом, сифилисом [370] .
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - С.
Не существует каких-либо инструментальных методов диагностики БАР.
Рекомендуется перед назначением терапии для проведения дифференциальной диагностики БАР с другими заболеваниями и оценки различных рисков соматическому здоровью всем пациентам провести дополнительные методы обследования [32, 37], к которым относятся:
- ЭКГ
- ЭЭГ
- МРТ головного мозга (предпочтительно)/КТ головного мозга
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации – С.
Комментарии: МРТ головного мозга или КТ головного мозга и ЭЭГ проводится для первичных пациентов, которым никогда ранее не проводились эти исследования, или при наличии клинических или анамнестических показаний.
Рекомендуется для диагностики метаболического синдрома всем больным БАР и избыточной массой тела [32,37,260,261,263].
- измерение артериального давления на периферических артериях
- определение окружности талии, определение индекса массы тела.
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - С.
Рекомендуется при повторной госпитализации для оценки различных рисков соматическому здоровью всем пациентам провести дополнительные инструментально-диагностические обследования [32, 37, 260], к которым относятся:
- ЭКГ
- измерение артериального давления на периферических артериях
-провести измерение окружности талии, определение индекса массы тела
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Комментарии: проведение МРТ головного мозга или КТ головного мозга и ЭЭГ целесообразно для пациентов, которым никогда ранее не проводились эти исследования, или при наличии клинических или анамнестических показаний.
Психометрическая диагностика
Рекомендуется всем пациентам с БАР, у которых выявлены суицидальные или антивитальные мысли, клинико-анамнестическое обследование c использованием Колумбийской шкалы суицидального риска [32,38,39,259,268] с целью выявления факторов риска суицида (Приложение Г1)
Уровень достоверности доказательств - 4, Уровень убедительности рекомендации - C.
Рекомендуется для пациентов с расстройствами личности и/или дифференциальнодиагностическими трудностями с целью установления диагноза БАР прием (тестирование, консультация) медицинского психолога первичный [32, 37, 40].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Рекомендуется перед назначением терапии для проведения дифференциальной диагностики БАР с другими заболеваниями, исключения противопоказаний к ряду препаратов, которые назначаются при БАР, для оценки различных рисков соматическому здоровью всем пациентам [32, 37, 40] - прием (осмотр, консультация) врача-терапевта первичный, прием (осмотр, консультация) врача-офтальмолога первичный, прием (осмотр, консультация) врача-невролога первичный; для женщин - прием (осмотр, консультация) врача- акушера-гинеколога первичный, для женщин фертильного возраста, не использующих надежные методы контрацепции, - проведение теста на беременность, для мужчин, предъявляющих жалобы на расстройства сексуальной сферы - прием (осмотр, консультация) врача-уролога первичный.
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Рекомендуется при повторной госпитализации для исключения противопоказаний к ряду препаратов, которые назначаются при БАР, и для оценки различных рисков соматическому здоровью всем пациентам [32, 37, 40] - прием (осмотр, консультация) врача-терапевта первичный, прием (осмотр, консультация) врача-офтальмолога первичный, прием (осмотр, консультация) врача - невролога первичный; для женщин - прием (осмотр, консультация) врача - акушера-гинеколога первичный. Для женщин фертильного возраста, не использующих надежные методы контрацепции, - проведение теста на беременность. Для мужчин, предъявляющих жалобы на расстройства сексуальной сферы - прием (осмотр, консультация) врача-уролога первичный.
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
3.1.Тактика и этапы фармакотерапии маниакальных состояний (МС) (Приложение Б)
3.1.1 Купирующая терапия МС
Терапия первого выбора
Рекомендуется всем пациентам с установленным диагнозом МС фармакотерапия с целью купирования симптомов и достижения ремиссии [1,32,41,42].
Уровень достоверности доказательств - 1, Уровень убедительности рекомендации - А.
Комментарий: При лечении БАР для всех пациентов с целью максимально быстрого купирования актуальной психопатологической симптоматики и последующего поддержания эутимного периода необходимо выполнение трех обязательных этапов: купирующая терапия, долечивающая (поддерживающая) терапия и профилактическая (противорецидивная) терапия [1, 32].
Стратегия терапии МС при БАР строится с учетом последующего профилактического этапа. Должно проводиться поэтапное купирование МС с учетом тяжести (легкая, средняя, тяжелая) и типа маниакального синдрома: веселая (эйфорическая) мания, гневливая (дисфорическая) мания, мания с психотическими чертами (маниакально-бредовое состояние [1, 32].
Выбор терапии при купировании МС определяется не только особенностями действия различных групп препаратов, но и их переносимостью. Существенно повысить эффективность терапии возможно, следуя определенным методическим правилам ее проведения. Адекватная дозировка, динамичное и своевременное изменение терапии позволяют быстро купировать симптоматику, и препятствуют затягиванию эпизода. Следует также учитывать, что назначение препарата для поддерживающей нормотимической терапии (препараты лития, противоэпилептические препараты, антипсихотические средства второго поколения (АВП) (кроме луразидона**, который не разрешен к медицинскому применению для купирования МС) должно проводиться достаточно рано и «накладываться» на начальный этап купирующей терапии, так как профилактическое действие этих препаратов развивается относительно медленно [1,32,43].
Применение АВП в большинстве случаев предпочтительнее антипсихотических средств первого поколения (АПП), в первую очередь за счет их лучшей переносимости (менее выраженные седация, риск развития экстрапирамидной симптоматики (ЭПС), риск гиперпролактинемии, депрессогенное действие, риск инверсии фазы). Кроме того, известно, что у больных аффективными расстройствами ЭПС при применении АПП развиваются в несколько раз чаще, чем у больных шизофренией, что требует дополнительного присоединения антихолинергических средств [1, 32].
Цель терапии: достижение ремиссии (для более точного психометрического определения ремиссии можно использовать шкалу Янга (см. Приложение Г3), в соответствии с которой выраженность симптоматики не должна превышать 10-12 баллов).
Задачи терапии:
- максимально быстрое купирование маниакальной симптоматики
- быстрый контроль психомоторного возбуждения и агрессивности
- предотвращение развития или усиления (при смешанных состояниях) депрессивной симптоматики
- подбор препаратов с учетом индивидуальной переносимости для последующего длительного профилактического приема.
План терапии маниакальных состояний строится на основании анализа статуса пациента, данных анамнеза и доминантной полярности течения заболевания.
Рекомендуется всем пациентам с БАР с веселой (эйфорической) манией для купирования симптоматики на начальном этапе терапии МС или при гипомании монотерапия одним из препаратов, обладающих нормотимическим действием: лития карбонат, вальпроевая кислота** или АВП [32, 41, 42, 44-55].
Уровень достоверности доказательств - 1, уровень убедительности рекомендации – А
Рекомендуется пациентам с БАР с гневливой манией на начальном этапе терапии МС или при гипомании для редукции психопатологической симптоматики монотерапия одним из препаратов, обладающих нормотимическим действием:
− вальпроевая кислота**,
− карбамазепин** [37, 41, 42, 56, 57- 60]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - А
- или АВП [32, 44- 55]
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - А
Комментарий. Выбор препарата купирующей терапии должен проводиться с учетом последующего профилактического этапа терапии и учитывать индивидуальную переносимость пациентом выбранного лекарственного средства при длительном применении. Вальпроевая кислота** предпочтительнее лития карбоната (вальпроевая кислота** не требует регулярного мониторинга плазменной концентрации и обладает более благоприятным профилем побочных эффектов) [1,2,22,32,37,44,56,381]. Другие противоэпилептические препараты (карбамазепин**, #окскарбазепин**, #топирамат**, #габапентин) и блокаторы кальциевых каналов могут применяться для альтернативной терапии [1,21,32,37,40,44,56,147,148]. Назначения галоперидола** на первом этапе купирования МС следует избегать, за исключением случаев выраженного психомоторного возбуждения и/или выраженной гневливости и агрессивности [1,32,37,40,44,56].
Режим дозирования #окскарбазепина**: начальная доза составляет 600 мг/сут (8 - 10 мг/кг массы тела в сутки), разделенных на два приема. Дозу повышают не более, чем на 600 мг/сут с интервалом, примерно, в 1 неделю до достижения желаемого терапевтического эффекта. Диапазон доз 600 - 1200 мг/сут [1,57].
Режим дозирования #топирамата**: Минимальная эффективная доза составляет 200 мг/сут. Обычно суммарная суточная доза составляет от 200 мг до 400 мг и принимается в 2 приема. Некоторым пациентам может понадобиться увеличение суточной дозы до максимальной - 1600 мг. В начале лечения должна использоваться низкая доза с последующим постепенным подбором эффективной дозы. Подбор дозы начинают с 25-50 мг, принимая их на ночь в течение 1 недели. В дальнейшем с интервалами 1-2 недели дозу можно увеличивать на 25-50 мг и принимать ее в 2 приема. При подборе дозы необходимо руководствоваться клиническим эффектом. У некоторых больных эффект может быть достигнут при приеме препарата 1 раз в сутки [1,147,148,284,285].
Режим дозирования #габапентина: эффективная доза составляет от 900 до 4800 мг/сут. Терапию можно начинать по схеме: #Габапентин назначается в дозе от 300 до 900 мг/сут, обычно дважды в день, но возможен и однократный прием всей дозы на ночь. Впоследствии дозы #габапентина увеличивают на 300-900 мг/сут каждые 3-14 дней в зависимости от эффективности и переносимости до максимальной дозы 4800 мг/сут. Дозы выше 1500 мг/сут должны разбиваються на два приема в день (утро и вечер) [147, 215, 371, 372].
• Рекомендуется пациентам с БАР с недостаточной эффективностью начального этапа терапии для дальнейшего купирования психопатологической симптоматики в течение 3 - 4 недель присоединить к схеме антипсихотическое средство (АВП или галоперидол**) или использовать другой препарат, обладающий нормотимическим действием [1, 32, 37, 40, 44, 56]
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С
Комментарии: Антиманиакальный эффект лечения лития карбонатом выше при концентрации 0,8-1,0 ммоль/л [61], которую при титровании дозы следует проверять 1 раз в неделю. Поэтому неэффективность курса лития карбоната может быть зафиксирована только при достижении терапевтического интервала препарата в плазме крови. Кроме того, нужно иметь в виду, что эффект лития карбоната при МС достигается не ранее, чем через 7-10 дней терапии.
Рекомендуется пациентам с тяжелой манией и сильным психомоторным возбуждением или при мании с психотическими симптомами с целью быстрого купирования симптомов терапию сразу начинать с комбинации нормотимическая терапия + антипсихотическое средство (АВП или галоперидол**) [1, 32, 37, 40, 41, 44, 56]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - А Комментарии. В первые дни предпочтительным является в/м путь введения [1, 32].
Рекомендуется пациентам с тяжелой манией с сильным психомоторным возбуждением или при мании с психотическими симптомами, у которых в течение первых дней не удалось купировать возбуждение, комбинацией нормотимической терапии с антипсихотическим средством (АВП или галоперидол**) присоединить производные бензодиазепина (инъекционные формы диазепама**, бромдигидрохлорфенилбензодиазепина**) и/или применить седативные антипсихотические средства (инъекционный хлорпромазин**, инъекционный зуклопентиксол** пролонгированного действия) [1,21,32,37,44,56,304,376].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
Комментарий. Предпочтение следует отдавать производным бензодиазепина с коротким периодом полувыведения (#лоразепам**, #мидазолам**) и учитывать возможность угнетения функции дыхания (особенно у диазепама**), миорелаксирующее действие и эффект кумуляции у препаратов с длительным периодом полувыведения (бромдигидрохлорфенилбензодиазепин**, диазепам**) [32].
Схема применения #лоразепама** (для приема внутрь): начальная доза- 2-4 мг/сут., разделенная на 1-3 приема [288,289,290,304,376] до купирования психомоторного возбуждения.
Рекомендуется пациентам с тяжелой манией с сильным психомоторным возбуждением или при мании с психотическими симптомами, у которых первоначально назначенная терапия оказалась неэффективной, с целью купирования острых симптомом и коррекции поведения сменить первоначально назначенный АВП или АПП на зуклопентиксол ** или #зипрасидон [52-54,62,195,196,275]
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
Комментарий. Рекомендуемая доза #зипрасидона составляет 40 мг 2 раза/сут [52]. При необходимости суточная доза может быть повышена до максимальной в течение 3 дней. Максимальная суточная доза составляет 160 мг (по 80 мг 2 раза/сут) [52,53].
Рекомендуется пациентам с тяжелой манией с сильным психомоторным возбуждением или при мании с психотическими симптомами, у которых первоначально назначенная терапия оказалась неэффективной, присоединение второго препарата нормотимической терапии (предпочтительно лития карбоната и противоэпилептического препарата) с целью купирования маниакальной симптоматики [1,2,21,32,37,44,56].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С
Рекомендуется пациентам с тяжелой манией с сильным психомоторным возбуждением или при мании с психотическими симптомами, у которых не был достигнут эффект терапии в двух последовательно примененных курсах АВП или АПП, назначать #клозапин или комбинацию двух АВП и противоэпилептического препарата - #топирамат** [44,148,284,285].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
Комментарий. Минимальная эффективная доза #топирамата** составляет 200 мг/сут. Обычно суммарная суточная доза составляет от 200 мг до 400 мг и принимается в 2 приема. Некоторым пациентам может понадобиться увеличение суточной дозы до максимальной - 1600 мг. В начале лечения нужно использовать низкие дозы с последующим постепенным подбором эффективной дозы. Подбор дозы начинают с 25-50 мг, принимая их на ночь в течение 1 недели. В дальнейшем с интервалами 1-2 недели дозу можно увеличивать на 25-50 мг и принимать ее в 2 приема. При подборе дозы необходимо руководствоваться клиническим эффектом. У некоторых больных эффект может быть достигнут при приеме препарата один раз в сутки [32,147,148,284,285].
Применять #клозапин следует только в том случае, если до начала лечения число лейкоцитов и абсолютное число нейтрофилов находятся в пределах нормы. Кроме того, при применении препарата необходимо регулярно выполнять общий (клинический) анализ крови развернутый и проводить исследование уровня лейкоцитов в крови с целью контроля количества лейкоцитов и абсолютнго числа нейтрофилов. Дозу препарата устанавливают индивидуально. Для приема внутрь разовая доза составляет 50-200 мг, суточная - 200-400 мг. Лечение обычно начинают с дозы 25-50 мг, затем постепенно увеличивают на 25-50 мг в день до 200-300 мг/сут в течение 7-14 дней. Суточную дозу можно применять однократно перед сном или 2-3 раза в сутки после еды. При отмене лечения следует постепенно снижать дозу в течение 1-2 недель [32,147,286,287].
Терапевтические стратегии при неэффективности фармакотерапии МС
Рекомендуется пациентам, у которых лекарственная терапия оказалась неэффективной, применять немедикаментозные методы лечения: ЭСТ, ТМС или специальные противорезистентные мероприятия (плазмаферез, блокаторы кальциевых каналов - #нифедипин**, #верапамил**и др.) [32,311,373,374,375].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
Комментарий. #Нифедипин** назначается для приема внутрь в начальной дозе - по 20 мг/сут. При необходимости дозу постепенно увеличивают до 20 мг 3 раза/сут. Для #верапамила** при приеме внутрь начальная доза составляет 160 мг/сут или 80 мг 2 раза/сут. При недостаточной эффективности дозу увеличивают до 240 мг/сут 3 раза в день под контролем переносимости [375].
ЭСТ следует проводить 3 раза в неделю, пока не купируются симптомы мании. Обычно проводят от трех до шести сеансов ЭСТ [23,299,382,383]. Если пациент получал противоэпилептические препараты, они должны быть отменены на период проведения ЭСТ. При проведении плазмафереза отмена терапии не требуется. МС считают резистентным, если после 6-10 сеансов ЭСТ симптоматика не купировалась [23, 32, 37, 40 и др.]. Высокочастотная ТМС обычно проводится на правую дорсолатеральную префронтальную кору (ДЛПФК) на фоне назначенной лекарственной терапии [312-314]. Дозы блокаторов кальциевых каналов необходимо подбирать под контролем переносимости и эффективности
3.1.2 Поддерживающая (амбулаторная) терапия маниакальных состояний
Рекомендуется после купирования острого МС для всех больных переходить к этапу стабилизации состояния (долечиванию) с целью редукции остаточной симптоматики, недопущения развития инверсии фазы и достижения устойчивой ремиссии [32].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - C.
Рекомендуется после купирования острого МС для всех больных с целью предотвращения рецидива симптоматики на этапе стабилизации состояния (долечивание) терапию нормотимиками или комбинацией препаратов продолжать на протяжении 3-4 месяцев, постепенно уменьшая или отменяя седативную антипсихотическую терапию АПП и производными бензодиазепина, постоянное применение которых не рекомендовано более 1-2 месяцев из-за их высокого аддиктивного потенциала [32].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - C
Рекомендуется пациентам с продолжающейся литической редукцией симптоматики с целью достижения ремиссии дальнейшая нормотимическая терапия в сочетании с АВП [1, 32].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С
Рекомендуется пациентам, принимающим сочетание нормотимической терапии и АВП, в случае удержания ремиссии в течение 3-4 месяцев с целью предотвращения новых аффективных фаз перевод на длительную поддерживающую монотерапию одним из этих препаратов [1, 32].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
Рекомендуется пациентам, у которых наблюдается развитие раннего рецидива в период снижения дозы или сразу после отмены АВП, с целью купирования симптоматики возобновление комбинированной терапии [32].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
3.1.3 Ведение пациента с МС с выраженным психомоторным возбуждением и агрессивностью
Возбуждение, а также проявления агрессии достаточно часто являются отдельной проблемой при лечении пациентов с гневливой манией, манией со смешанными чертами и мании с психотическими симптомами. Агрессия у маниакальных больных обычно направлена на случайных лиц, может быть немотивированной либо спровоцированной малозначимыми факторами: высказанными замечаниями, ограничениями, недоброжелательными взглядами. Также провоцирующим фактором могут являться конфликты, связанные с отказом выполнения неадекватных требований пациента с маниакальным состоянием. При этом агрессия при психотической мании развивается в рамках дезорганизованного поведения и может быть обусловлена обманами восприятия либо бредовой симптоматикой. При мании, в отличие от больных шизофренией, высокий риск агрессии сохраняется в стационаре после госпитализации.
Рекомендуется на первом допсихофармакологическом этапе ведения пациента с проявлениями возбуждения применение методик деэскалации [62 - 64].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Комментарии: Методики деэскалации включают одновременно несколько компонентов. В первую очередь она предполагает непрерывную оценку рисков и контроль за ситуацией с моделированием безопасной обстановки вокруг пациента. Непременным условием является соблюдение безопасной для пациента и персонала дистанции, избегание провокаций и принуждения, уважительное к нему отношение, проявление сочувствия, определение потребностей пациента. Попытки отвлечь больного, переосмыслить ситуацию, установление вербального контакта, переговоры и убеждение также необходимы к применению [62 - 64].
Рекомендуется пероральная, буккальная (ородиспергируемые таблетки) психофармакотерапия в качестве первого шага, при условиях возможности его применения (наличия комплаентности) [65-68,384].
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - B.
Рекомендуется соблюдение осторожности при назначении диазепама** и других производных бензодиазепина (кроме #лоразепама**), а также низкопотентных антипсихотических средств (хлорпромазин**, левомепромазин** и хлорпротиксен) пациентам с психомоторным возбуждением для терапии возбуждения в связи с худшей переносимостью и более длительным периодом полувыведения [62,65–69,384,385].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Комментарии: При нетяжелом возбуждении и комплаентности пациента могут быть более предпочтительны пероральные формы лекарственных средств с седативным компонентом действия. В данном случае производные бензодиазепина (в первую очередь, #лоразепам**), #прометазин и антипсихотические средства демонстрируют сравнимую эффективность в терапии возбуждения и агрессии [69,70]. На данном этапе терапии пациент требует наблюдения каждый час [69,70,71].
Схема применения #лоразепама** (для приема внутрь): начальная доза- 1-2 мг/сут, разделенная на 1-3 приема. Постепенно доза может быть увеличена до максимальной 10 мг/сут [288,376,392]. Схема применения #прометазина: при внутримышечном введении следует соблюдать осторожность во избежание случайного подкожного введения, которое может вызвать некроз тканей в месте введения. Обычная рекомендуемая доза составляет 25-50 мг глубоко внутримышечно [275,276,294, 306,391].
Рекомендуется пациентам с острым психомоторным возбуждением при неэффективности пероральной терапии или невозможности её применения, а также при изначальной тяжести симптоматики парентеральная терапия [32,62,72-76,277].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - C. Комментарий: Парентеральные формы АВП не уступают в эффективности внутримышечной форме галоперидола**, но вызывают меньшее число неврологических побочных эффектов [76-81,276].
Терапевтические подходы при возбуждении и агрессии должны быть дифференцированными. Проявления агрессии, а также состояния с высоким риском её развития требуют проведения ургентных терапевтических мероприятий. Они включают применение быстрой транквилизации (БТ), а при необходимости - фиксации или изоляции [62,81,82,83]. Наряду с этим необходимо применение методик поведенческой терапии. В случае нетяжелых проявлений агрессии (вербальная агрессия и т.д.) проведение БТ может быть нецелесообразно. При проведении БТ необходимы навыки по оценке рисков, сопряженных с возможным достижением глубокой седации (развитие артериальной гипотонии и угнетения дыхания) [62,83]. Также желательно обеспечение техническими средствами, необходимыми для ургентной помощи при развитии побочных эффектов, в том числе возможность назначения флумазенила (антидот, по механизму действия - антагонист бензодиазепиновых рецепторов) [83].
В начале терапии препараты должны быть назначены в наиболее низких эффективных дозировках, которые в случае необходимости, могут быть постепенно повышены. Более тяжелые формы возбуждения требуют применения парентеральной терапии (приложение Б) [62,81]. При купировании возбуждения желательно, чтобы терапевтический эффект был достигнут на уровне успокоения или легкой седации. При необходимости, в случаях тяжелого некупирующегося возбуждения с проявлениями агрессии, допускается достижение глубокой седации или даже анестезии [62,84,85]. Применение для контроля возбуждения БТ рассматривается как средство последней линии [62,83,85]. Однако при крайне тяжелом возбуждении, сопряженным с рисками агрессии, её следует применять незамедлительно.
Рекомендуется комбинированная внутримышечная психофармакотерапия пациентам с психомоторным возбуждением при неэффективности внутримышечной монотерапии [62,83,275,276,277,304,376].
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - В.
Комментарий: При использовании данной комбинации необходимо учитывать повышенный риск развития побочных эффектов, что требует постоянного наблюдения за пациентом. Обычно используются комбинации галоперидола** с производными бензодиазепина - в первую очередь - #лоразепам** (внутрь 2-4 мг/сут) или #прометазин [75,83,276,289,290,294,306,376].
Схема применения #прометазина: при внутримышечном введении следует соблюдать осторожность во избежание случайного подкожного введения, которое может вызвать некроз тканей в месте введения. Обычная рекомендуемая доза составляет 25-50 мг глубоко внутримышечно [276,278,294,306].
Комбинированное применение внутримышечной формы производных бензодиазепина с #клозапином целесообразно избегать [86] из-за риска развития дыхательной недостаточности.
Комбинированное применение внутримышечной формы оланзапина** и производных бензодиазепина [77,78] целесообразно избегать из-за повышенного риска внезапной смерти.
Рекомендуется при неэффективности комбинированной парентеральной внутримышечной терапии с целью купирования психомоторного возбуждения у пациентов с психомоторным возбуждением внутривенное введение производных бензодиазепина либо антипсихотических средств [72,74,84,292,307,369].
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - В.
Комментарий: Среди бензодиазепиновых производных для внутривенного введения используются диазепам**, бромдигидрохлорфенилбензодиазепин**, а среди антипсихотических средств - галоперидол**, хлорпромазин** и #дроперидол**. При внутривенном применении #дроперидола**(2,5-10 мг/сут) и некоторых других антипсихотиков из-за риска удлинения интервала QT мониторинг ЭКГ является строго обязательным [84,87,88,270,279,281]. При применении внутривенного пути введения предпочтителен капельный способ. При внутривенном введении препаратов необходимы постоянное наблюдение персонала у постели больного, ЭКГ, измерение артериального давления на периферических артериях и пульсоксиметрия [84,85,307]. Данные требования осуществимы в условиях отделения интенсивной терапии.
Рекомендуется при резистентном психотическом возбуждении последующие терапевтические шаги принимать коллегиально, в том числе с привлечением специалистов другого профиля (врачей-анестезиологов-реаниматологов и врачей-неврологов) [86,87,88,89,304,369].
Уровень достоверности доказательств - 5, Уровень убедительности рекомендации - С.
Комментарий: В данном случае дальнейшее ведение больного осуществляется в условиях психореанимационного отделения. Целесообразно дополнительное обследование пациента для возможного уточнения диагноза. Одной из основных терапевтических опций является применение ЭСТ, особенно при наличии аффективной симптоматики, кататонических симптомов, а также указаний на её хороший эффект в прошлом [86]. В качестве альтернативных терапевтических опций рассмотрение возможности применения дексмедетомидина и #кетамина** [89,90].
Комментарий. #Кетамин вводится в виде однократной внутримышечной инъекции в дозе 4 мг/кг расчетной массы тела внутримышечно для успокоения агрессивных и возбужденных пациентов [89].
3.2 Тактика и этапы фармакотерапии биполярной депрессии (БД) (Приложение Б)
Терапия первого выбора
Рекомендуется всем пациентам с установленным диагнозом БД фармакотерапия с целью купирования симптомов и достижения ремиссии [32,91-99].
Уровень достоверности доказательств - 2, Уровень убедительности рекомендации - С.
Комментарий: Цель терапии - достижение ремиссии (для более точного психометрического определения ремиссии можно использовать шкалу Гамильтона для оценки депрессий (Приложение Г3), в соответствии с которой выраженность симптоматики не должна превышать 7 баллов, или шкалу Монтгомери-Асберг (Приложение Г5) по которой ремиссия определяется при оценке симптоматики ниже 10 баллов).
Задачи терапии:
- максимально быстрое купирование симптомов депрессии
- предотвращение суицидальных попыток
- предотвращение инверсии фазы (развития маниакальной симптоматики)
План терапии БД строится на основании анализа клинического статуса пациента, данных анамнеза и доминантной полярности течения заболевания.
При решении вопроса о стационарном или амбулаторном лечении важно учитывать:
- тяжесть состояния
- суицидальный риск
- наличие или отсутствие психотической симптоматики
- анамнестические данные
- условия микросоциальной среды и степень участия близких в терапевтическом процессе.
Госпитализация обязательна при наличии суицидального риска и/или психотической симптоматики.
Терапевтическая тактика при депрессивных фазах в рамках БАР I и БАР II существенно не различается, однако выбор препарата осуществляется с учетом:
- преобладающей полярности аффекта в течении заболевания
- тяжести состояния и клинического варианта депрессии
- наличия/отсутствия смешанных черт
- эффективности того или иного препарата при купировании предшествующих депрессий, а также риска инверсии фазы
Во всех случаях при лечении БД желательно избегать назначения ТЦА и классических нейролептиков (антипсихотические средства) [100–102,386,388].
При комбинации антиконвульсантов (противоэпилептические препараты) необходимо учитывать лекарственные взаимодействия на уровне ферментов печени. Так, вальпроевая кислота** повышает сывороточную концентрацию ламотриджина, поэтому необходимо корректировать дозировки последнего и использовать более медленную титрацию. #Карбамазепин** ускоряет клиренс, снижает концентрацию вальпроевой кислоты* в крови и потенцирует токсическое воздействие на печень, в связи с чем эта комбинация является нежелательной [1,32,316].
Рекомендуется всем пациентам с БД легкой или умеренной тяжести на фоне фармакотерапии с целью купирования симптомов и достижения ремиссии проведение когнитивно-поведенческой и других видов психотерапии [103,105,107].
Уровень достоверности доказательств - 3, уровень убедительности рекомендаций - С
Комментарии. При легких депрессиях такой коррекции терапии часто бывает достаточно для достижения эффекта. Важнейшим фактором для достижения успеха при ведении больных с легкой и умеренной депрессией является также быстрая нормализация нарушений сна и коррекция хронобиологических нарушений [387].
3.2.1 Стратегия терапии БД 1 типа без психотической симптоматики
Терапия первого выбора БД 1 типа без психотической симптоматики
Рекомендуется всем пациентам с установленным диагнозом БД 1 типа без психотической симптоматики с целью купирования симптоматики и достижения ремиссии одна из следующих терапевтических опций:
- кветиапин** [95,101,108,109]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - А
- карипразин** [118 - 120, 354, 360-363,396]
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - А
- луразидон** [115,116]
Уровень достоверности доказательств - 3, уровень убедительности рекомендации - B
- комбинация луразидона** с #лития карбонатом или вальпроевой кислотой** [115].
Уровень достоверности доказательств - 2, уровень убедительности рекомендации – B
Комментарий. Если пациент уже принимает с профилактической целью нормотимическую терапию, купирование депрессии проводится на фоне принимаемой нормотимической терапии. Режим дозирования #лития карбоната: доза определяется уровнем концентрации лития в плазме крови. Терапевтическая концентрация лития в плазме - 0.6-1,0 ммоль/л. Принимают внутрь, для взрослых доза составляет 300-600 мг 3 раза в сутки. Концентрация лития в плазме крови не должна превышать 1,2 ммоль/л [291,296].
Стратегии терапии БД 1 типа без психотической симптоматики при неэффективности терапии первого выбора
Рекомендуется пациентам с установленным диагнозом БД I типа без психотической симптоматики при неэффективности терапии первого выбора с целью купирования симптоматики и достижения ремиссии использование одной из неиспользованных опций первого этапа [95,108,109,113-117,295].
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - А
Рекомендуется в качестве другой опции пациентам с установленным диагнозом БД I типа без психотической симптоматики при неэффективности терапии первого выбора с целью купирования симптоматики и достижения ремиссии использование комбинация нормотимической терапии и АВП первого выбора [95,115,127-128,295,297,366].
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - С
Комментарий: Среди препаратов нормотимического действия с учетом последующего профилактического этапа терапии в случае преобладания в течении заболевания маниакальных фаз предпочтение нужно отдавать вальпроевой кислоте**, а депрессивных - ламотриджину [113,121 - 124]. Доказательная база для #карбамазепина** хуже [1, 125-127], его применение при БД оправдано только если пациент уже принимает данный препарат в качестве профилактической терапии [37,127]. Режим дозирования #карбамазепина**: начало терапии - 200 мг/сут с последующим увеличением дозы под контролем эффективности и переносимости до 6001200 мг/сут [127,243].
Рекомендуется пациентам с установленным диагнозом БД 1 типа без психотической симптоматики при неэффективности терапии первого и второго этапа с целью купирования симптоматики и достижения ремиссии использование одной из следующих терапевтических опций:
- вальпроевая кислота** [117,122,123]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - А
- #лития карбонат [95,296]
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - B
Комментарий: режим дозирования #лития карбоната: доза определяется уровнем концентрации лития в плазме крови. Терапевтическая концентрация лития в плазме - 0.6-1,0 ммоль/л. Принимают внутрь, для взрослых доза составляет 300-600 мг 3 раза в сутки. Концентрация лития в плазме крови не должна превышать 1,2 ммоль/л [1,296].
- ламотриджин [95,113,114,124]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации – B
Комментарий: начальная доза ламотриджина составляет 25 мг/сут. Доза увеличивается еженедельно на 25 мг до достижения 200 мг/сут.
- комбинация вальпроевой кислоты** c АД из группы СИОЗС [128]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - B
- комбинация #лития карбоната с АД из группы СИОЗС [128]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - В
- комбинация АВП с АД из группы СИОЗС [128]
Уровень достоверности доказательств - 1, уровень убедительности рекомендации - В
- комбинация #оланзапина** с флуоксетином** [129,130,297]
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - B
Комментарий: Режим дозирования комбинации #оланзапина** и флуоксетина**: начальная доза составляет 5 мг #оланзапина** и 20 мг флуоксетина** в сутки [130,297]. Более низкие стартовые дозировки должны использоваться у пациентов со склонностью к гипотензии или потенциально медленным метаболизмом. Повышение дозировок производится в зависимости от эффективности и переносимости. Безопасность дозировок выше 18 мг #оланзапина** в комбинации с 75 мг флуоксетина** не изучалась [297].
- ЭСТ [131].
Уровень достоверности доказательств - 2, уровень убедительности рекомендации - А
Комментарий: Данные подтверждают эффективность кратковременного импульсного правого одностороннего размещения, хотя данных недостаточно для принятия решения об одностороннем или двустороннем расположении электродов применения ЭСТ при биполярной депрессии [131].
Рекомендуется пациентам с диагностированной БД 1 типа без психотической симптоматики, у которых перечисленные выше терапевтические мероприятия оказались неэффективными, с целью редукции симптомов депрессии добавление одной из следующих терапевтических опций:
- #арипипразол [132, 133]
Уровень достоверности доказательств - 4, уровень убедительности рекомендаций – С
Комментарий: Начальная доза #арипипразола составляет 5-10 мг/сут обычно на ночь, и в течение недели в зависимости от эффекта и переносимости доза постепенно увеличивается на 5-10 мг/сут до максимальной дозы 30 мг/сут.
- #карбамазепин** в дозах 400-1000 мг/сут [1,2,57,125,127,186,367]
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций – С
- эйкозапентаеновая кислота (биологически активная добавка) [134-136,377,378]
Уровень достоверности доказательств - 1, уровень убедительности рекомендаций - А
Комментарий: Эйкозапентаеновая кислота - одна из нескольких омега-3 полиненасыщенных жирных кислот (Омега-3 триглицериды), дозы варьируются от 2 до 6 г/сут. Важно, чтобы назначаемая биологически активная добавка была включена в единый реестр специализированной пищевой продукции (Решение Комиссии Таможенного союза от 09.12.2011 N 880 (ред. от 22.04.2024) "О принятии технического регламента Таможенного союза "О безопасности пищевой продукции" (вместе с "ТР ТС 021/2011. Технический регламент Таможе
Рекомендуется всем пациентам с установленным диагнозом БАР социально-реабилитационная работа и психотерапия с целью повышения эффективности терапии депрессивной фазы и снижения интенсивности рецидивирования на профилактическом этапе лечения [225 - 228].
Уровень достоверности доказательств - 2, уровень убедительности рекомендаций - В
Комментарий: Некоторые психосоциальные методики, разработанные специально для БАР, способны уменьшать интерперсональные конфликты, нивелировать потенциальные триггерные механизмы развития фазы и/или сглаживать циркадианную ритмику.
Психотерапия является важным дополнительным методом психосоциальной воздействия и реабилитации пациентов с БАР, возможности которого на практике пока остаются во многом нереализованными. В известной мере это обусловлено недостаточной изученностью механизмов психотерапии и, соответственно, малым количеством доказательных исследований [40,317-323]
Обоснованием использования психотерапии при БАР являются данные о повышенной стрессовой нагрузке, имеющихся у этих пациентов и их психологической уязвимости. У больных БАР нередко отмечаются аномалии когнитивных процессов, что сопряжено с недостаточной приверженностью терапии, сложностями во внутрисемейных отношениях, а также дефицитом коммуникативных навыков и самоорганизацией [40,105,106,317,319,322,324,358].
Наибольшая эффективность психосоциальных вмешательств при БАР отмечается на ранних стадиях заболевания [321,325]. Это обстоятельство затрудняет психотерапию на развернутых и поздних этапах данного расстройства. Сложности с проведением психотерапии пациентов данного типа обусловлены также высокой коморбидностью этого расстройства, в частности, с расстройствами личности, химическими, поведенческими зависимостями и тревожными расстройствами, а также в связи с необходимостью коррекции терапии при смене фаз БАР.
Основные методические подходы к психотерапии пациентов с БАР включают - групповую терапию с психообразованием, интерперсональную, а также психотерапию, связанную с когнитивно-бихевиоральным подходом. К категории интерперсональной терапии относят собственно интерперсональную терапию (ИПТ), терапию, сфокусированную на семейных отношениях [326], терапию семейных пар, а также терапию социальных ритмов (ТСР) [327]. В связи с высокой частотой коморбидных личностных нарушений и эмоциональной неустойчивостью в межприступном периоде у пациентов с БАР все чаще используются так называемые трансдиагностические формы психотерапии. Эти формы, которые опираются на некоторые положения так называемой «третьей волны» КПТ, на самом деле представляют собой ее интеграцию с методами, заимствованными из других психотерапевтических подходов. Сюда прежде всего включается терапия осознанностью (ТО) [328-330], диалектическая бихевиоральная терапия (ДБТ), а также психотерапия принятия и ответственности.
Рекомендуется всем пациентам с установленным диагнозом БАР и их родственникам психообразовательная работа с целью повысить осведомленность о природе заболевания, его течении, прогнозе и методах лечения, а также для повышения комплаентности и приверженности длительной противорецидивной терапии [225-228, 331-336].
Уровень достоверности доказательств - 2, уровень убедительности рекомендаций – В
Рекомендуется всем пациентам с БАР, которые находятся в текущей ремиссии или депрессии легкой степени групповой формат психообразования и психотерапии с целью повышения приверженности лекарственной терапии, снижения частоты рецидивов, коррекции нарушений социального функционирования, коррекции коморбидных расстройств, включая расстройства личности, злоупотребление психоактивными веществами, тревожные расстройства и др. [331-336].
Уровень достоверности доказательств - 3, уровень убедительности рекомендаций - B.
Комментарий. Психообразование является ключевым элементом любого терапевтического вмешательства при БАР [225,331-336]. Наиболее эффективными являются формы психообразования, интегрированные с групповой психотерапией [333-336] Они строятся по типу учебных программ, освещающих основные медицинские и социальнопсихологические проблемы, с которыми сталкиваются пациенты, и включают соответствующие психологические тренинги. Такие психологические вмешательства при БАР могут способствовать уменьшению частоты рецидивов и госпитализаций, улучшать приверженность терапии. Особенно психообразовательные программы перспективны в отношении пациентов с частым и фазами и коморбидными расстройствами личности [21,336,337].
При этом решаются следующие основные задачи: улучшение комплаенса и активное формирование приверженности длительной противорецидивной нормотимической терапии; установление необходимого альянса между лечащим врачом, пациентом и его родственниками; соблюдение режима терапии и регулярного мониторирования лабораторных анализов, включая определение препарата в крови, и побочных эффектов терапии; полное восстановление уровня социального функционирования; распознавание ранних проявлений рецидивов и вероятных побочных эффектов; объективная оценка рисков, связанных с заболеванием и проводимой терапией (суицид, нарушения закона, злоупотребление ПАВ, беременность и др.). Близкие к этим задачи при использовании психообразовательного подхода ставятся также при работе с семьями этих пациентов, включая также совладание со стрессом вследствие возникновения болезни у члена семьи и налаживание внутрисемейных отношений.
Пациенту и родственникам разъясняются порядок и правила приёма лекарственных средств, необходимость госпитализации в психиатрический стационар или амбулаторного лечения и консультаций врача-психиатра. В таблице 1 представлены некоторые наиболее важные пункты информации, которую важно освещать при проведении психообразовательных семинаров у больных, получающих нормотимическую терапию.
Таблица 1.
Специальная информация для обсуждения на психообразовательных семинарах при проведении длительной профилактической нормотимической терапииНормотими ческая терапия |
Предупредить о возможности появления |
Сообщить врачу при появлении |
Специально обсудить |
|---|---|---|---|
|
лития карбонат |
легкого тремора жажды учащения мочеиспускания сонливости желудочно-кишечных расстройств |
тремора нарушений речи мышечных подергиваний нарушений походки и равновесия нарушений памяти |
регулярность лабораторных тестов контроль за весом соблюдение обычного солевого пищевого режима тератогенный риск |
вальпроевая кислота** |
желудочно-кишечных расстройств (тошнота) сонливости тремора |
сыпи нарушений зрения отеков неожиданных синяков вспучивании живота желтухи отеков лица повышенного выпадения волос |
контроль за весом возможные лекарственные взаимодействия прием витаминов и минеральных веществ (фолаты, селений, цинк и др.) тератогенный риск |
карбамазепин** |
сонливости головокружения желудочно-кишечных расстройств |
сыпи желтухи нарушений координации аритмии, сердцебиений отеков лица неожиданных синяков |
контроль за весом возможные лекарственные взаимодействия тератогенный риск прием витаминов и минеральных веществ (фолаты, селений, цинк и др.) |
ламотриджин |
бессонницы сонливости тошноты головокружения |
сыпи неожиданных синяков вспучивания живота желтухи отеков лица |
возможные лекарственные взаимодействия прием витаминов и минеральных веществ (фолаты, селений, цинк и др.) |
К сожалению, рандомизированных исследований, посвященных эффективности психообразования при БАР, мало, хотя большинство авторов не сомневается в полезности этой работы.
Рекомендуется всем пациентам с БАР, которые находятся в гипомании, депрессивной или смешанной фазе без психотических симптомов, а также в отдельных случаях, когда психотические симптомы имеются, психообразование в индивидуальном формате с целью повышения приверженности терапии, уменьшения выраженности симптоматики, снижения частоты рецидивов и коррекция нарушений социального функционирования [1,40,225,331-336].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций — С.
Комментарий. На начальных этапах лечения цель психообразования - повышение приверженности терапии, на отставленных этапах, а также в ремиссии цель индивидуальных психообразовательных и психотерапевтических мероприятий - повышение приверженности лекарственной терапии, уменьшение выраженности симптоматики, снижение частоты рецидивов и коррекция нарушений социального функционирования.
Основными мишенями психообразования при БАР являются повышение комплаентности пациентов, обучение их раннему распознаванию рецидивов и идентификации коморбидных расстройств [225,331,335,337]. Психообразование является необходимым для родственников пациентов и лиц, оказывающих им поддержку [17,226,228,332]. Психообразование нацелено на обеспечение пациентов теоретическими и практическими знаниями по преодолению последствий заболевания, включая комплексность взаимосвязей между симптомами, личностью, межперсональными связями, психофармакологическими препаратами, их побочными эффектами и социальной ответственностью [228,335,337,338].
Рекомендуется ИПТ всем пациентам с БАР, которые находятся в текущей ремиссии, гипомании, а также депрессии легкой или средней степени с целью повышения их приверженности терапии, коррекции психического состояния, стабилизации микросоциальной обстановки, а также уменьшения вероятности рецидивов БАР [40,228,317,319,320,322].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С.
Комментарий. ИПТ оказывается эффективной при БАР, главным образом, в депрессивную фазу. Считается, что одним из важнейших факторов, оказывающих неблагоприятное влияние на эмоциональной состояние таких пациентов и провоцирующих рецидив, является семейный стресс, который, в том числе, может быть порожден поведением самого пациента. Поэтому стабилизация семейных связей оказывает значительный терапевтический и протективный эффект. ИПТ акцентируется на дезадаптивных межличностных отношениях, таких как скорбь (осложненная утрата), межличностные ролевые конфликты и ролевые переходы, а также межличностные дефициты (скудность привязанностей). За счет переоценки текущих жизненных затруднений и соответствующих тренингов в процессе терапии пациенту оказывается помощь в формировании или восстановлении важных социальных навыков, что помогает сбалансировать его самооценку и оценку окружающего. При близких к ИПТ методах (например, при семейной или групповой терапии) психотерапевтическая работа обычно выходит за рамки текущих проблем. Такой подход реализуется в терапии, сфокусированной на семейных отношениях [326, 340]. При этом видоизменение взаимоотношений пациента с окружающей микросоциальной средой остается главным драйвером преодоления депрессии. Имеются данные о достаточной эффективности ИПТ с использованием технологии виртуальной реальности [103,104].
Рекомендуется классическая КПТ пациентам с БАР в ремиссии, гипомании, фазе депрессии легкой и средней степени, а также при нетяжелых смешанных состояниях для повышения приверженности лечению, улучшения психического состояния, коррекции нарушений социального функционирования, терапии коморбидных расстройств и снижения риска рецидивов [40,228,317,319,320,322].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С.
Комментарий. Классическая КПТ оказывает положительный эффект у пациентов с БАР. В частности, при сочетании с психофармакотерапией КПТ может быть полезна для повышения приверженности лечению, контроля над симптоматикой, улучшения психосоциального функционирования и, возможно, снижения риска рецидивов [343-344]. Однако, исследования, проведенные в этой области на сегодняшний день, имеют целый ряд методических ограничений [345-346]. Более того, эффекты, получаемые при обычной КПТ, значимо не превосходят обычную поддерживающую терапию и, по всей видимости, связаны с неспецифическими компонентами психологического взаимодействия между врачом-терапевтом и пациентом.
Разработанная на основе ИПТ терапия социальных ритмов (ТСР) базируется на ранее полученных данных о том, что положительные эффекты терапии в значительной степени опосредуются улучшением регулярности социальных ритмов, которые, в свою очередь, взаимосвязаны с естественными биологическими ритмами, нарушение которых играет большую роль в генезе БАР [341,387]. Психосоциальные стрессоры, которым подвержены лица этой категории, оказывают дестабилизирующее воздействие на ритмы сна-бодрствования, энергии, бдительности и аппетита. Поэтому их упорядочение, достигаемое посредством стабилизации жизненных стереотипов, улучшением качества межличностных отношений и выполнением ключевых социальных ролей, может способствовать увеличению межприступных эпизодов при БАР, а также обеспечить этих пациентов навыками, необходимыми для защиты от новых аффективных эпизодов [327] У пациентов с низкими уровнем когнитивного функционирования на фоне ТСР может отмечаться его повышение [325,341-343].
Рекомендуется ТО всем пациентам с пациентам с БАР, которые находятся в ремиссии, а также при гипомании, депрессии легкой и средней степени, и нетяжелых смешанных состояниях для повышения приверженности лечению, улучшения психического состояния, коррекции нарушений социального функционирования, терапии коморбидных расстройств и снижения риска рецидивов и суицида [40, 228,322,328,347].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С
Комментарий. С целью повышения эффективности КПТ на ее основе был предложен ряд новых видов интегративной психотерапии. К ним, в частности, относится ТО.
ТО способствует развитию у пациентов с БАР метакогнитивных навыков, что помогает уменьшить у них выраженность депрессивной и тревожной симптоматики. Тем не менее, эффективность этого метода в отношении БАР в целом остается не вполне ясной вследствие недостаточного количества исследований, а также методических недостатков, имеющих в таких работах [328,347].
Метод основан на применении медитативных практик для развития у пациента способности воспринимать и оценивать свои психические процессы как бы со стороны, из метакогнитивной позиции. Такая позиция позволяет пациенту отстраниться от влияющих на его состояние дезадаптивных мыслей, чувств и реакций. Этот метод показал свою эффективность в депрессивную фазу БАР, и, в принципе, может быть использован и при широком спектре маниакальных состояний, при которых у пациентов отмечается так называемое «гиперпозитивное мышление» [322].
Рекомендуется ДБТ пациентам с БАР, которые находятся в текущей ремиссии, гипомании, в фазе депрессии легкой и средней степени, а также при нетяжелых смешанных состояниях для повышения приверженности лечению, улучшения психического состояния, коррекции нарушений социального функционирования, терапии коморбидных расстройств, снижения риска рецидивов и суицида [1,40,228,348-351].
Уровень достоверности доказательств - 5, уровень убедительности рекомендаций - С
Комментарий. В литературе имеются также указания на положительные эффекты использования других трансдиагностических психотерапевтических методов. Так, положительный эффект оказывает использование диалектической бихевиоральной терапии (ДБТ). Этот метод интегративной психотерапии положительно влияет на эмоциональную регуляцию, улучшает исполнительные функции, повышает осознанность [348-351]. Кроме того, имеются данные об эффективности ДБТ при профилактике суицидов у пациентов с БАР [352]. Во многом аналогичные эффекты ожидаются и от психотерапии принятия и ответственности, которая направлена на преодоление свойственной этим пациентам склонности избегать переживаний, а также на повышение их психологической гибкости и осознанности. Эти меры могут помочь ослабить суицидальные мысли, связанные с депрессивными симптомами. Однако убедительных данных об эффективности данного вида терапии пока не опубликовано.
Первичной профилактики БАР не существует. Вторичная профилактика заключается в проведении длительной противорецидивной терапии.
Решение вопроса о стационарном или амбулаторном лечении:
Мания умеренной тяжести или тяжелая являются показанием для госпитализации пациента
При гипомании - вопрос госпитализации решается в зависимости от следующих факторов:
степень выраженности нарушений поведения и социальной дезадаптации
суицидальный риск (при наличии смешанных состояний)
анамнестические данные (риск развития мании и быстроту развития предшествующих маниакальных эпизодов)
уровень критичности пациента к имеющейся у него симптоматике
условия микросоциальной среды и степень участия близких в терапевтическом процессе
Проведение амбулаторной терапии при гипомании возможно при следующих условиях:
пациент сохраняет относительную критичность к состоянию
пациент способен выполнять назначения врача
у пациента есть близкие, способные оказать помощь в контроле за выполнением назначений и состоянием пациента
При депрессии легкой или умеренной для решения вопроса о принимается с учетом следующих факторов: степень выраженности социальной дезадаптации
суицидальный риск
анамнестические данные (риск инверсии фазы, утяжеления симптоматики с формированием суицидальных тенденций, выраженность симптомов тревоги)
уровень критичности пациента к имеющейся у него симптоматике
условия микросоциальной среды и степень участия близких в терапевтическом процессе
При депрессии с суицидальными тенденциями (см раздел 7.2 ведение больного с суицидальными тенденциями).
7.1 Ведение пациенток в период беременности
БАР не является абсолютным противопоказанием для беременности и рождения ребенка. Риск развития рецидива существенно увеличивается в случае отмены лекарственной терапии в период беременности, особенно, если отмена препаратов проводилась быстро. С точки зрения развития рецидивов наиболее опасен послеродовый период.
При выборе терапевтической тактики на период беременности у женщин, страдающих БАР, с устойчивой ремиссией нужно учитывать частоту предшествующих эпизодов, возраст, ситуацию в семье, т.е. возможность обеспечить уход за новорожденным в случае рецидива у матери. Вопрос о применении психотропных препаратов в период гестации должен решаться индивидуально в каждом конкретном случае после тщательного взвешивания соотношения польза/риск лекарственных средств и отсутствия фармакотерапии. В более молодом возрасте и при менее тяжелом течении БАР целесообразна полная или частичная отмена терапии на период по крайней мере первого триместра беременности и применение психотерапевтических методов лечения, однако у большинства женщин со среднетяжелыми и тяжелыми формами психических заболеваний польза от фармакотерапии, как правило, превышает ее риск. Для женщин более старшего возраста и для тех, у кого прежде наблюдалось тяжелое течение БАР может быть возможно продолжение терапии в период беременности с регулярным ультразвуковым исследованием плода или амниоцентез для выявления возможных тератогенных эффектов.
Все вопросы планирования и ведения беременности у женщин, страдающих БАР, нужно решать коллегиально с учетом мнения врача-психиатра, врача-акушера-гинеколога и врача-педиатра, исходя из соображений соотношения «вред-польза» для матери и будущего ребенка.
При выборе терапевтической стратегии в период беременности необходимо учитывать потенциальное тератогенное действие назначенных с профилактической целью препаратов и риск развития обострения в период беременности и родов. К числу наиболее часто применяемых препаратов во время беременности относятся препараты нормотимической терапии - противоэпилептические препараты (вальпроевая кислота**, карбамазепин**, ламотриджин). Как известно, исследований тератогенного действия препаратов у женщин в период беременности не проводится по этическим соображениям. В то же время многолетний опыт клинического применения лития карбоната, вальпроевой кислоты**, карбамазепина** и ламотриджина показал увеличение риска тератогенных эффектов у женщин, получавших эти препараты в первый триместр беременности.
Считается, что лития карбонат повышает риск возникновения врожденных сердечнососудистых дефектов, особенно аномалии Эбштейна [238, 239]. Абсолютный риск развития врожденных аномалий сердца при применении лития карбоната во время беременности достаточно низок. Кроме того, аномалии Эбштейна развиваются только в том случае, когда воздействие лития карбоната на плод совпадает по срокам с периодом формирования сердца в процессе органогенеза (преимущественно 3-6 неделя гестации).
Женщине, планирующей беременность, препараты лития следует, по возможности, отменять, по крайней мере, на время I триместра. В случае наступления беременности на фоне лечения лития карбонатом целесообразно подробно обсудить с женщиной пользу и риски, связанные с продолжением лечения, и вместо отмены препарата предложить ей тщательный мониторинг концентраций лития в крови и состояния плода. Это связано с тем, что постепенная отмена лития карбоната на протяжении 2-4 недель при наступившей беременности не позволяет снизить риск тератогенного действия, а его резкая отмена сопряжена с высоким риском развития рецидива. В случае необходимости применения нормотимитческой терапии во время беременности, включая I триместр, лития карбонат в связи с невысоким абсолютным риском тератогенности и достаточно хорошей изученностью рассматривается в качестве препарата выбора [240].
Лития карбонат обладает узким терапевтическим индексом. Диапазон его терапевтических концентраций составляет 0,6-0,8 ммоль/л при применении в качестве препарата поддерживающей терапии и 0,8-1.2 ммоль/л - при лечении МС. Несмотря на узкий терапевтический индекс, наблюдается корреляция между дозами лития карбоната, его концентрациями в крови и токсическими эффектами, поэтому мониторинг концентраций в крови позволяет существенно повысить безопасность терапии. Кроме того, в период лечения необходимо контролировать уровни электролитов в сыворотке крови, а также функцию почек и щитовидной железы [241], так как лития карбонат может вызывать почечную недостаточность, гипотиреоз и в редких случаях гипертиреоз у матери [240].
Дозы препаратов лития подбираются индивидуально на основании данных мониторинга концентраций в крови. На высокие концентрации препарата в сыворотке крови и необходимость коррекции дозы могут указывать такие симптомы как тремор, седация и забывчивость.
Экскреция лития почками повышается по мере увеличения сроков беременности [242], что обычно вызывает необходимость повышения его доз. Во время родов почечный клиренс лития резко падает. С целью предотвращения токсических эффектов целесообразна отмена препаратов лития или снижение его дозы за 7-10 дней до родов с последующим возобновлением приема после родов [242]. Отмена лития карбоната в день родов нецелесообразна, так как сопряжена с высоким риском развития аффективного эпизода в послеродовом периоде. Женщины, получающие лития карбонат, должны находиться в период родов под тщательным медицинским контролем. У них необходимо поддерживать адекватную гидратацию, а при длительных родах предусмотреть внутривенное введение жидкости. Фармакокинетические характеристики лития карбоната и рекомендации по его мониторингу в период гестации суммированы в табл. 2.
Таблица 2. Фармакокинетические характеристики лития карбоната и рекомендации по применению и мониторингу во время беременности
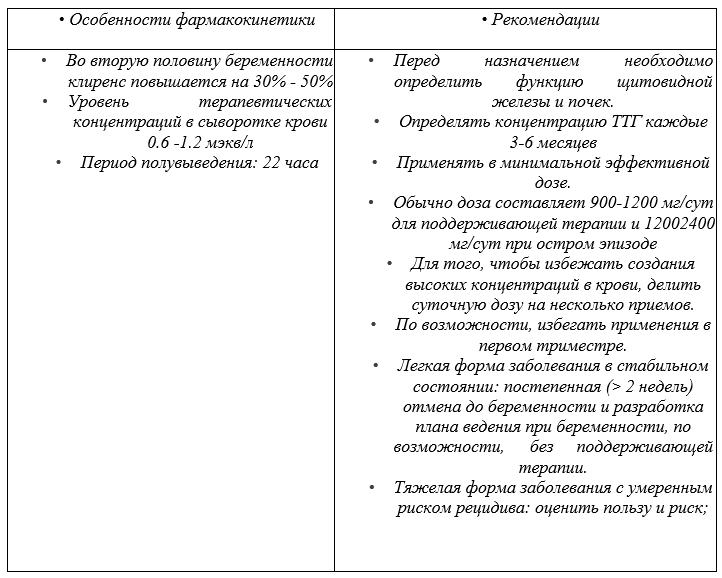

Токсические эффекты лития карбоната у новорожденного обычно проявляются летаргией и синдромом «вялого младенца» (floppy baby syndrome), для которого характерны респираторные нарушения, цианоз и снижение мышечного тонуса. Эти симптомы являются дозозависимыми и развиваются на фоне высокого уровня лития в крови в поздние сроки беременности [240, 245, 246]. Обычно они носят легкий и транзиторный характер. Влияние лития карбоната на отдаленные исходы развития детей остается неизвестным.
Использование антиконвульсантов (противоэпилептические препараты) на ранних сроках гестации может приводить к развитию дефектов сердца, нервной трубки, конечностей, гениталий, характерных черепно-лицевых аномалий, микроцефалии, расщелин губы и неба, а также замедлению внутриутробного роста. Максимальный риск при монотерапии препаратами этой группы ассоциируется с применением высоких доз вальпроевой кислоты**.
Внутриутробное воздействие вальпроевой кислоты** ассоциируется с повышенным риском когнитивных и поведенческих проблем у детей. Особенно высокий риск нейроповеденческих нарушений наблюдается при применении вальпроевой кислоты** в комбинации с другими психотропными средствами. В 3-летнем возрасте у детей, подвергшихся внутриутробному воздействию вальпроевой кислоты**, отмечалось отставание по уровню IQ в среднем на 9 и 6 баллов ниже, чем у их сверстников, матери которых получали во время беременности ламотриджин и карбамазепин**, соответственно [247-250].
Карбамазепин** может вызывать дефицит витамина К у плода, приводя к развитию кровотечений у новорожденного и нарушению морфологии лица [251]. Кроме того, описаны случаи транзиторной гипербилирубинемии у новорожденных. Возможно также негативное дозозависимое влияние карбамазепина** на вербальные функции детей 2-3 лет, подвергшихся его воздействию в пренатальном периоде [250]. Ограниченность и противоречивость данных не позволяют сделать окончательного заключения о наличии тератогенного потенциала у ламотриджина, однако он представляется более безопасным препаратом для беременных, чем вальпроевая кислота** и карбамазепин**. У новорожденных, внутриутробно подвергшихся действию ламотриджина, потенциально возможно развитие токсических эффектов, включая кожную сыпь [251,253].
Риск развития тератогенных эффектов наиболее высок при сочетанном применении противоэпилептических препаратов [254,255]. Наиболее опасной с точки зрения развития врожденных дефектов считается комбинацию вальпроевой кислоты** с карбамазепином**. К настоящему моменту имеются указания на развитие больших врожденных аномалий у детей, матери которых принимали комбинацию вальпроевая кислота** и ламотриджина и полное их отсутствие у детей, подвергшихся воздействию комбинации карбамазепина** и ламотриджина.
Фолиевая кислота** в виде монотерапии или в комбинации с другими витаминами и минералами предотвращает дефекты нервной трубки, но не оказывает протективного действия в отношении других врожденных аномалий [256,257].
Концентрации большинства антиконвульсантов (противоэпилептические препараты) снижаются на протяжении беременности, поэтому требуется их мониторинг. Например, концентрации вальпроевой кислоты** в крови в третьем триместре снижаются на 50%, однако уровни активной не связанной с белками фракции препарата существенно не изменяются. Концентрации ламотриджина в плазме крови в конце беременности в 3,6 раза ниже, чем до зачатья, во время родов - в 5,8 раза ниже. Поскольку концентрации противоэпилептических препаратов в крови у беременных подвержены значительным межиндивидуальным колебаниям, в качестве контрольного показателя следует использовать уровень концентраций, определенный у женщины в предгравидарный период. Рекомендации по применению и терапевтическому мониторингу противоэпилептических препаратов у беременных женщин представлены в таблице 3.
Таблица 3. Фармакокинетические характеристики антиконвульсантов (противоэпилептические препараты) и рекомендации по их применению и мониторингу во время беременности [258].

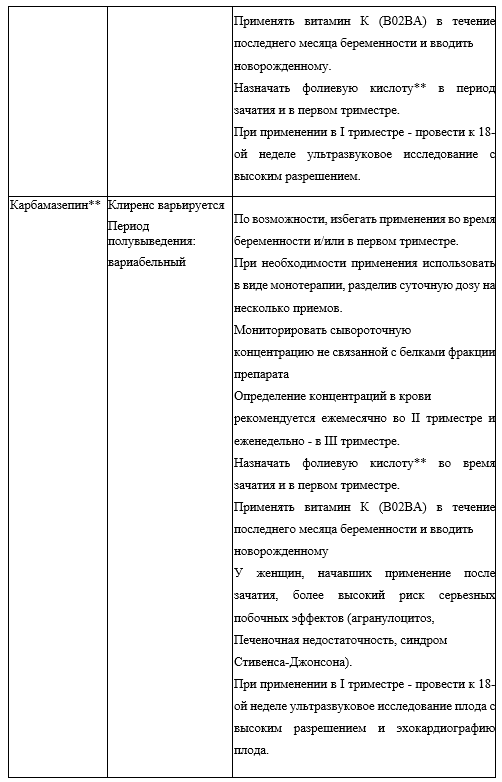

В случае принятия решения о прекращении терапии в период планирования беременности или при наступлении незапланированной беременности, отмену следует проводить постепенно (не менее 2 недель) в связи с увеличением риска развития рецидива при резкой отменен препаратов.
В случае, если отмена фармакотерапии не представляется возможной, в прегравидарном периоде следует оценить ответ на монотерапию в минимальной эффективной дозе. С этой целью постепенно снижают дозу лекарственного препарата. Возобновление симптомов заболевания на фоне снижения доз или отмены лечения, как правило, свидетельствует о необходимости продолжения фармакотерапии в период беременности.
При возможности целесообразно ограничить применение вальпроевой кислоты** во время беременности минимальной эффективной дозой в лекарственной форме с медленным высвобождением действующего вещества, максимальная суточная доза не должна превышать 1000 мг (в несколько приемов). При необходимости возможно его сочетание с другим препаратом нормотимической терапии (но не с карбамазепином**). Женщину необходимо проинформировать о повышенном риске неблагоприятного исхода для новорожденного, включая отставание ребенка в интеллектуальном развитии [298].
Предпочтение следует отдавать лекарственным средствам с наименее выраженным потенциалом тератогенного действия, по возможности, избегать комбинированной терапии. Однако наиболее важным фактором при выборе лекарственной терапии беременной является эффективность препарата в анамнезе. В ряде случаев подтвержденная эффективность может оправдать применение препаратам с относительно высоким тератогенным потенциалом.
Для предупреждения незапланированной беременности женщинам с БАР необходимо обеспечить надежную контрацепцию. При этом следует учитывать, что карбамазепин** в дозах, превышающих 1200 мг/сут, усиливает метаболизм гормональных контрацептивов системного действия, в связи с чем при лечении этим препаратом, следует назначать другие методы контрацепции. У больных, получающих противоэпилептические препараты, индуцирующие изоферменты цитохрома Р450 (в том числе, карбамазепин**), также может снижаться эффективность инъекционных и имплантируемых лекарственных форм гормональных контрацептивов системного действия. Были выявлены клинически значимые взаимодействия между ламотриджином и оральными формами гормональных контрацептивов системного действия. Гормональные контрацептивы системного действия могут снижать концентрации ламотриджина на 49%, а ламотриджин, в свою очередь, способен снижать эффективность контрацепции. Другие лекарственные препараты, применяемые для лечения БАР совместимы с применением гормональных контрацептивов системного действия, однако наиболее надежным методом контрацепции для женщин с БАР считается внутриматочный.
7.2 Ведение больного с суицидальным поведением
При клинической оценке пациентов с суицидальными мыслями и поведением требуется очень четкая квалификация психического статуса и имеющихся рисков, а также типологии суицида [259]. Наиболее суицдоопасными при БАР являются депрессивные фазы со смешанными чертами [39,269,389,390]. Она включает в себя следующие варианты:
Истинная попытка самоубийства - акт, потенциально направленный против самого себя и совершенный, по крайней мере, с некоторым желанием умереть в результате данного акта. При этом реальные повреждения в результате попытки суицида не обязательны, достаточно потенциальной возможности их нанесения. В качестве такого примера, когда нет повреждений - осечка при выстреле из оружия.
Прерванная попытка суицида квалифицируется в тех случаях, когда лицу не удается начать действие (его прерывают или имеются другие внешние обстоятельства), потенциально направленное против самого себя.
Остановленная попытка суицида - пациент начинает действия с целью осуществить попытку суицида, но самостоятельно себя останавливает до фактического начала самодеструктивных действий.
Несуицидальное самоповреждающее поведение устанавливается в тех случаях, когда самоповреждения наносились не с целью умереть, а по другим причинам. Причиной может быть, как внутреннее состояние (для снятия боли, улучшения самочувствия и т.д.) так и внешние обстоятельства (стремление привлечь к себе внимание, сочувствие, а также в некоторых случаях - разозлить себя и т.д.). Принципиальным моментом является то, что желание умереть должно при этом четко и абсолютно отсутствовать.
Подготовительные действия. К ним относятся не только действия по приготовлению попытки суицида (приобретение таблеток и т.д.) но и любые приготовления к собственной смерти в результате суицида.
При оценке психического статуса необходимо выявление и квалификация ключевого депрессивного синдрома и оценка наличия отдельных симптомов, которые могут иметь неблагоприятную прогностическую значимость как факторы риска повторных суицидов. К ним относятся импульсивность, возбуждение, тревога, ангедония, чувство безысходности, стойкая инсомния, панические атаки, а также проявления агрессивного поведения.
Серьезным фактором риска суицидального поведения является наличие суицидальных попыток в прошлом. Необходимо не только установление самого факта различных вариантов суицидального поведения (суицидальные попытки, незавершенные суициды, аутодеструктивное поведение), но и его всесторонний анализ. Это поможет прогнозировать динамику состояния больного в последующие часы, дни и на более отдаленный период. Должна быть собрана детальная информация о всех обстоятельствах суицидов, их частоте, смысловом содержании и тяжести имевших место повреждений.
Другой первоочередной мишенью для получения объективных данных является оценка наличия у больного острого или хронического стресса. Понимание актуального психосоциального статуса больного поможет оказать ему целенаправленную помощь и поддержку, что в свою очередь снизит риск повторного суицида.
Анализ суицида включает оценку суицидальных мыслей, суицидальных намерений, суицидального плана и суицидального поведения. Должна быть определена степень тяжести суицидальных идей. Она основана на соотношении показателей интенсивности и частоты их возникновения. В этом случае необходимо выяснять у пациента: когда они возникают, как часто, может ли он их контролировать, носят ли они навязчивый характер. Основания для суицидальных идей, а также наличие сдерживающих факторов также должно быть предметом анализа. Также необходимо оценить характер суицидальных идей: пассивны ли они (желание умереть/не жить, заснуть и не проснуться...) или наполнены активным содержанием достигая уровня конкретных намерений. В случае если пациент отказывается беседовать на эту тему, рекомендуется акцентировать расспрос на будущем больного, попросить его рассказать о своих планах.
Крайне важно установить наличие плана суицида, а также его потенциальную летальность. Обязательное правило: если, по мнению врача, реализация имеющегося плана объективно может не привести к летальному исходу - об этом нельзя сообщать пациенту.
Уровень суицидального риска определяется врачом на основе обобщения клинических данных и их соотнесения с актуальными психосоциальными факторами. Необходимо также активное определение факторов, сдерживающих реализацию суицида. К ним относятся: терапевтический альянс, поддержка родных и близких, наличие детей, беременности, религиозность, понимание своих семейных обязанностей, полная занятость, наличие психологических навыков преодоления, таких, как способность переживать утрату, потерю или унижение; подвижность психики и наличие определенного жизненного оптимизма. Важным инструментом для оценки тяжести суицида и суицидального риска является Колумбийская Шкала Оценки Тяжести Суицида (Приложение Г1)
Ургентные терапевтические мероприятия проводятся 3 категориям больных:
- после совершенной суицидальной попытки,
- депрессивные больные с суицидальным поведением,
- пациенты с маниакальным, смешанным состоянием или ремиссией БАР и высоким риском суицида.
Больные после совершенной суицидальной попытки требуют тщательного обследования, мониторирования жизненно важных функций и скрининга лекарственных препаратов в моче.
Первоочередным терапевтическим мероприятием является оценка уровня риска суицида (оценка индивидуальных факторов риска и протекции) и разработка плана по его минимизации. Одновременно осуществляют выбор условий для проведения терапевтических мероприятий. Абсолютные показания для госпитализации и состояния, когда госпитализация возможна или целесообразна указаны в таблице 1. В других случаях лечение может оказываться в режиме дневного стационара либо в других формах активной амбулаторной терапии. Наконец, в отдельных случаях помощь может оказываться в «обычных» амбулаторных условиях.
Таблица 4 Показания для госпитализации при суицидоопасных состояниях
A. Абсолютные показания для госпитализации:
После суицидальной попытки или парасуицида, когда:
- больной в психозе
- тяжелая суицидальная попытка с высоким риском летальности

2) Суицидальной попытки не было, имеются:
- наличие плана суицида с высоким риском летальности
- активные суицидальные мысли
Б. Госпитализация может быть необходима: 1) После суицидальной попытки или парасуицида и при наличии суицидальных мыслей, когда:

2) Суицидальной попытки не было, о мыслях и/или планировании суицида больной также не сообщает. Однако высокий риск суицида выявляется при оценке психического статуса либо подтверждается объективными данными
B. Возможно лечение в режиме дневного стационара:
После суицидальной попытки, а также при наличии суицидального плана или мыслей, когда:
они являются реакцией на произошедшие события (межличностные проблемы, провал экзаменов и т.д.), при условии, если взгляд пациента на ситуацию изменился
- суицидальный план /мысли имеют низкий риск летальности
- у больного имеется хорошая семейная/социальная поддержка
- пациент сотрудничает, выполняет рекомендации, «заключен лечебный контракт»
Г. Другие формы помощи предпочтительнее госпитализации:
У больного очень длительное время присутствуют суицидальные мысли, также возможны нетяжелые самоповреждения (поверхностные порезы и т.д.) при наличии хорошей семейной/социальной поддержки и разработанного терапевтического плана в амбулаторных условиях.
Клиническая оценка должна быть направлена как на определение возможного психиатрического диагноза, так и на установление рисков и других факторов, влияющих на суицидальное поведение. Раннее выявление индивидуальных факторов, способных предупредить повторные попытки позволят обеспечить успех кризисной интервенции и психотерапии. Психотерапевтическое лечение пациентам с суицидальными тенденциями целесообразно лишь при относительно неглубоком уровне аффективных нарушений [38,259]
В зависимости от фазы заболевания, личностных особенностей, социальной ситуации и поставленных терапевтических задач для пациента с суицидальными тенденциями могут использоваться различные методы психотерапии:
- индивидуальная (когнитивно-поведенческая, психодинамическая,
суггестивная, рациональная и др.);
- групповая (интерперсональная, реинтегрирующая и др.);
- семейная (поддерживающая и др.)
Выбор методики зависит от особенностей состояния больного, степени социальной дезадаптации и сложившейся социальной ситуации, а также этапа оказания психиатрической помощи с оценкой первоочередных терапевтических задач. Предпочтительным является использование психообразовательного подхода c элементами проблемно-разрешающей техники [38, 259].














