Болезнь Крона (БК) - хроническое, рецидивирующее заболевание желудочно-кишечного тракта неясной этиологии, характеризующееся трансмуральным, сегментарным, воспалением стенки тонкой и/или толстой кишки или всего желудочно-кишечного тракта с развитием местных и системных осложнений.
Этиология воспалительных заболеваний кишечника (ВЗК), в том числе БК, точно не установлена: заболевание развивается в результате сочетания нескольких факторов, включающих генетическую предрасположенность, дефекты врожденного и приобретенного иммунитета, изменение кишечной микробиоты и различные факторы окружающей среды.
Обнаружено более 100 генов, предрасполагающих к ВЗК, большинство из которых контролирует взаимодействие иммунной системы с внешними антигенами, среди них при БК с большей частотой встречаются мутации NOD2, IL23R, ATG16L1, IRGM, NKX2-3, 1q24, 5p13, HERC2, CCNY, 10q21. Более 50% генов, определяющих предрасположенность к ВЗК, ассоциированы и с другими воспалительными и аутоиммунными заболеваниями, что может объяснить развитие внекишечных проявлений ВЗК [4]. При этом каких-либо специфических генетических особенностей, свойственных детям, обнаружено не было, за исключением группы детей раннего возраста.
Изменения кишечной микробиоты выявлены у всех больных БК, они характеризуются уменьшением видового разнообразия, уменьшением числа толерогенных видов (например, Faecalibacterium prausnitzii, Bacteroides thetaiotaomicron), увеличением жгутиковых бактерий, изменением вирома, усилением проницаемости слоя слизи и количества микробов, пенетрирующих слизистый слой [5].
Хроническое воспаление при ВЗК является следствием аномальной и пролонгированной активации иммунной системы кишечника. Многочисленные исследования продемонстрировали, что нарушения имеют место практически во всех звеньях иммунного ответа [6], начиная от барьерных функций эпителия и распознавания антигена паттерн-распознающими рецепторами, передачи сигнала дендритными клетками и сигнальными молекулами, презентации антигена HLA, и заканчивая эффекторными функциями моноцитов-макрофагов, Т- и В-лимфоцитов. Образование инфламмасом, активация каспазы-1 и секреции провоспалительных цитокинов: IL-1, IL-17, IL-23, IL-6, TNF-a обусловливают кишечное воспаление с развитием массивной глубокой воспалительной инфильтрации кишечника. Младенческие формы ВЗК могут быть обусловлены нарушением формирования иммунологической толерантности к собственной микробиоте кишечника вследствие мутации отдельных генов, например, IL-10, FOXP3, XIAP и др [7].
Каскад гуморальных и клеточных реакций при БК приводит к трансмуральному воспалению кишечной стенки с образованием характерных для БК саркоидных гранулем, состоящих из эпителиоидных гистиоцитов без очагов некроза и гигантских клеток.
При БК могут поражаться любые отделы желудочно-кишечного тракта - от полости рта до ануса. Тем не менее, в подавляющем большинстве случаев у детей доминирует поражение илеоцекального отдела (70%), изолированное поражение толстой кишки встречается в 30%, аноректальной области – у 20%, поражение верхних отделов ЖКТ – у 5-15% [8].
Во всем мире наблюдается рост частоты воспалительных заболеваний кишечника (ВЗК) у детей, в частности - болезни Крона (БК), заболеваемость которой варьирует от 1,5 до 11,4 на 100000 [9,10], при этом расчетное значение распространенности БК составляет 58/100000. Точных данных о распространенности БК у детей в России нет, но отдельные региональные наблюдения указывают на аналогичную тенденцию. Так, в Санкт-Петербурге заболеваемость БК возросла за последние 10 лет более чем в 10 раз и составила 5,5 на 100000, а распространенность – 20 на 100000 детей и подростков [8]. Примерно у 10% больных БК впервые манифестирует в возрасте до 17 лет, за последние 10 лет ВЗК с началом в детском возрасте возросли в 3 раза [11].
К 50 Болезнь Крона [регионарный энтерит]
K50.0 Болезнь Кронa тонкой кишки
K50.1 Болезнь Кронa толстой кишки
K50.8 Другие рaзновидности болезни Кронa
K50.9 Болезнь Кронa неуточненнaя
K52.3 Неопределенный колит
K52.9 Неинфекционный гастроэнтерит и колит неуточненный
Для классификации БК по локализации поражения и фенотипическим вариантам течения рекомендуется использовать, применительно к детям, международную классификацию болезни Крона, принятую в 2010 г. в Париже (табл.1).
Таблица 1. Классификация Болезни Крона
Критерий |
Градации |
Сочетания |
Возраст начала болезни1 |
А1а – 0 - < 10 лет А1b – 10 - < 17 лет А2 – 17 – 40 лет А3 - > 40 лет |
|
Локализация |
L1 - Терминальный илеит L2 - Изолированный колит – L3 - Илеит и колит L4a - Верхние отделы с поражением до связки Трейца L4b – Верхние отделы с поражением ниже связки Трейца, но выше дистальной 1/3 подвздошной кишки |
L1+L4 L2+L4 L3+L4 L4ab |
Форма |
В1 - нестриктурирующая и непенетрирующая (воспалительная) В2 - стриктурирующая В3 – пенетрирующая В2В3 - стриктурирующая и пенетрирующая р – перианальные проявления |
B2B3 – сочетание стеноза и пенетрации Сочетание с перианальным поражением В1р, В2р, В3р |
Рост |
Go – нет задержки роста, G1 – задержка роста |
Сейчас выделяют также ВЗК с очень ранним началом (ОРН ВЗК) – до 6 лет, а также младенческие ВЗК – с началом в первые 2 года жизни [8].
По характеру течения выделяют:
Острое течение (менее 6 месяцев от дебюта заболевания);
Хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
Хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии).
В зависимости от ответа на гормональную терапию и облегчения выбора рациональной лечебной тактики, поскольку целью консервативного лечения является достижение стойкой ремиссии с прекращением терапии ГКС выделяются:
стероидорезистентность (сохранение активности заболевания несмотря на пероральный прием адекватной дозы ГКС в течение 7-14 дней);
стероидозависимость (определяется при достижении клинической ремиссии на фоне терапии глюкокортикоидами и возобновлении симптомов при снижении дозы или в течение 3 месяцев после полной отмены, а также в случаях, если терапию глюкокортикоидами не удается прекратить в течение 14-16 недель).
Также определяется педиатрический индекс активности болезни Крона (для определения клинической активности атаки БК) (приложение Г1) [10].
В детском возрасте ВЗК характеризуются более агрессивным течением, чем у взрослых, процесс имеет более распространенный характер, склонен к прогрессирующему нарастанию тяжести, заболевание сопряжено с более вероятным развитием осложнений и требует более интенсивной терапии, в частности, назначения глюкокортикоидов, тиопуринов, #метотрексата** и ингибиторов фактора некроза опухоли альфа (ФНО-альфа) (антицитокиновых препаратов) [12,13]. Вероятность осложнений, требующих хирургического вмешательства, также более высока у пациентов с дебютом БК в детском возрасте. К 30 годам риск резекции части кишки составляет у них 48 ± 5% в сравнении с 14 ± 2% заболевших взрослыми [14].
Клиническая картина на ранних этапах развития БК может быть стертой, симптоматика неспецифичной, что затрудняет своевременную диагностику. Иногда БК протекает латентно, проявляясь лишь задержкой физического развития ребенка, иногда первыми симптомами могут быть осложнения или внекишечные проявления (ВКП).
К осложнениям БК относят: наружные свищи (кишечно-кожные), внутренние свищи (межкишечные, кишечно-пузырные, ректо-вагинальные), инфильтрат брюшной полости, межкишечные или интраабдоминальные абсцессы, стриктуры ЖКТ (с нарушением кишечной проходимости и без таковой), анальные трещины, парапроктит (при аноректальном поражении), кишечное кровотечение (редко).
Более 40% детей имеют внекишечные проявления болезни [10] (табл.2). Вероятность развития ВКП повышается с нарастанием длительности БК, они чаще встречаются при толстокишечной форме БК, ассоциированные с активностью заболевания ВКП нередко сочетаются друг с другом. Принципиально при ВЗК возможны поражения любых органов, но наиболее часто встречаются поражения суставов, печени, глаз и кожи [8].
Таблица 2 – Внекишечные проявления болезни Крона
|
Аутоиммунные, связанные с активностью заболевания |
Аутоиммунные, не связанные с активностью заболевания |
Обусловленные длительным воспалением и метаболическими нарушениями |
|
Периферическая артропатия 1-го типа (олигомоноартрит) Поражение кожи (узловатая эритема, гангренозная пиодермия, синдром Свита) Поражение слизистых (афтозный стоматит) Поражение глаз (увеит, ирит, иридоциклит, эписклерит) |
Периферическая артропатия 2-го типа (полиартрит) Анкилозирующий спондилит (сакроилеит) Первичный склерозирующий холангит (редко) Остеопороз, остеомаляция Псориаз
|
Холелитиаз Стеатоз печени, стеатогепатит Тромбоз периферических вен, тромбоэмболия легочной артерии Амилоидоз
|
Аутоиммунные проявления, связанные с активностью воспалительного процесса, появляются вместе с основными кишечными симптомами обострения и исчезают вместе с ними на фоне лечения. Аутоиммунные проявления, не связанные с активностью процесса (сопутствующими аутоиммунными заболеваниями), имеют тенденцию к прогрессированию независимо от фазы основного заболевания (обострение или ремиссия) и часто определяют неблагоприятный прогноз болезни.
Своевременная и точная диагностика, адекватная терапия способны изменить естественное течение БК, при этом выбор терапии должен соответствовать локализации процесса, его активности, учитывать индивидуальные особенности пациента, в частности, возраст и имеющиеся факторы риска.
Однозначных диагностических критериев БК не существует, диагноз устанавливается на основании сочетания данных анамнеза, клинической картины и типичных эндоскопических и патолого-анатомических (гистологических) изменений [15,16].
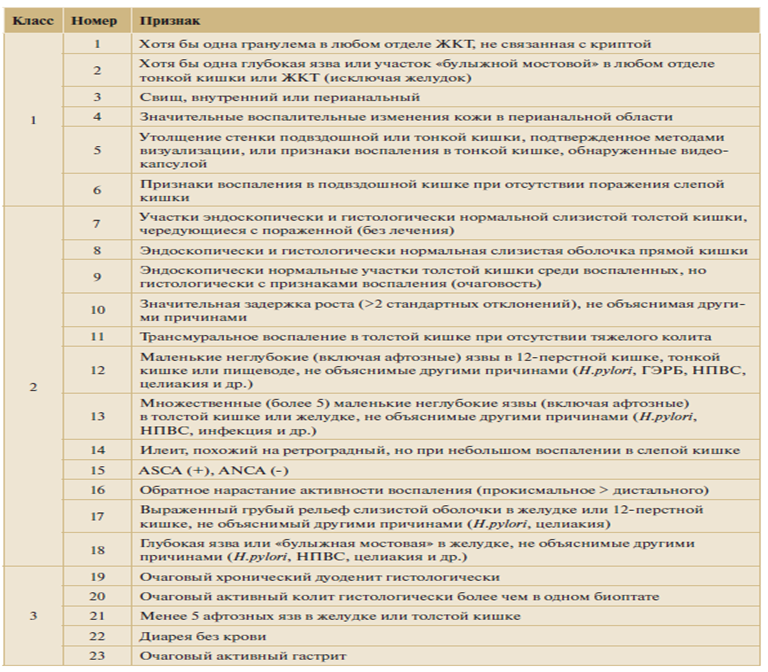
В практике возможно ориентироваться на критерии диагностики болезни Крона по Lennrd-Johns включающими определение семи основных признаков заболевания:
Поражение любого отдела ЖКТ от полости рта до анального канала: хроническое гранулематозноепоражение слизистой оболочки губ или щек; пилородуоденальное поражение, поражение тонкой кишки, хроническое перианальное поражение
Прерывистый характер поражения ЖКТ
Трансмуральный характер поражения: афтозные язвы, язвы-трещины, абсцессы, свищи
Фиброз: стриктуры
Лимфоидное: трансмуральное воспаление, лимфоидные скопления
Муцин: нормальное содержание муцина в зоне
активного воспаления слизистой оболочки толстой кишки
Обнаружение неказеозной гранулемы
Диагноз БК достоверен: 3 признака или 1 любого признака+гранулема
Также выделяют фенотипы ВЗК в зависимости от частоты и вероятный диагноз в зависимости от первоначального фенотипа (у нелеченного ребенка) [8,17] (табл.3)
Таблица 3.Фенотипы ВЗК в зависимости от частоты и вероятный диагноз в зависимости от первоначального фенотипа (у нелеченного ребенка)
Для верификации периода заболевания (обострение или ремиссия), оценки тяжести обострения, а также для динамической оценки эффективности лечения больного следует использовать расчет Педиатрического индекса активности болезни Крона (PCDAI) (Приложение Г1) [10].
К наиболее частым клиническим симптомам БК у детей относятся [10]:
длительная хроническая диарея (более 6 нед), чаще без примеси крови;
боль в животе упорного характера с четкой локализацией;
потеря массы, значительный дефицит массы тела, отставание в росте;
длительная лихорадка неясного генеза;
анемия, чаще железодефицитная и/или анемия хронического воспаления;
перианальные осложнения (хронические анальные трещины, парапроктит, свищи прямой кишки).
У пациентов с БК с поражением верхних отделов ЖКТ могут наблюдаться и другие гастроэнтерологические жалобы. Так, при поражении пищевода отмечаются жалобы на боли в грудной клетке, изжогу и срыгивание (напоминающие таковые при гастроэзофагеальной рефлюксной болезни), в более тяжелых случаях – на дисфагию и одинофагию, рвоту и потерю массы тела. При БК с поражением желудка и двенадцатиперстной кишки больные могут предъявлять жалобы на боли, тяжесть и переполнение в эпигастральной области, тошноту, снижение аппетита [1,15].
При сборе анамнеза стоит обратить внимание на информацию о поездках в южные страны, непереносимости пищевых продуктов, приеме лекарственных препаратов (включая антибактериальные препараты системного действия и нестероидные противовоспалительные и противоревматические препараты (НПВП)), курении и семейном анамнезе в отношении ВЗК и других аутоиммунных заболеваний.
В объективное обследование ребенка следует включать оценку физического и полового развития, полный осмотр, включая осмотр перианальной области. При осмотре могут быть обнаружены различные проявления болезни, включая дефицит массы тела, отставание в росте и половом развитии, афты слизистой рта, наличие инфильтрата брюшной полости, наружных кишечных свищей, перианальных изменений (трещин, свищей), а также внекишечных проявлений.
Рекомендовано при подозрении на БК (см. раздел 2.1 «Жалобы и анамнез») провести исследование уровня кальпротектина в кале (определение кальпротектина в кале) как показателя активности воспаления в кишечнике с целью диагностики БК. [18,19,20].
(УУР – А УДД - 1).
Комментарии: Уровень фекального кальпротектина значительно выше при толстокишечном воспалении.
При повышении уровня фекального кальпротектина более чем в 5 раз (250 мг/г либо выше, в зависимости от возраста) ребенок должен быть направлен в гастроэнтерологическое отделение для углубленного обследования (следует учесть, что у детей раннего возраста уровень кальпротектина всегда повышен и может в норме составлять до 2000мкг/г) [21,22].
Детям с установленным диагнозом БК – контроль уровня фекального кальпротектина – в среднем, 1 раз в год с целью контроля воспалительной реакции кишечника и своевременной коррекции терапии либо при обострении. Фекальный кальпротектин является чувствительным маркером воспаления, применяется также в качестве способа мониторинга активности заболевания. Для повышения чувствительности фекального кальпротектина в мониторинге активности заболевания, рекомендовано также дополнительно определение СРБ и клинического индекса активности БК. PCDAI [10].
Рекомендовано всем пациентам при подозрении на БК и далее – при динамическом наблюдении исследовать Общий (клинический) анализ крови развернутый (оценка гематокрита, Исследование уровня эритроцитов в крови, Исследование уровня тромбоцитов в крови, Исследование уровня лейкоцитов в крови, Дифференцированный подсчет лейкоцитов (лейкоцитарная формула), Просмотр мазка крови для анализа аномалий морфологии эритроцитов, тромбоцитов и лейкоцитов, Определение размеров эритроцитов, скорость оседания эритроцитов (СОЭ)) с целью выявления анемии и признаков воспалительной реакции, С-реактивный белок – для оценки воспалительной реакции. [19,20,23].
(УУР – С УДД -3).
Комментарии: Доказательных данных по необходимой частоте проведения этих лабораторных исследований нет. Следует контролировать показатели общего (клинического) анализа крови развернутого и С-реактивного белка, в среднем не реже 1-2 раза в годпри ремиссии заболевания, при необходимости (дебют, обострение) контроль показателей м.б. чаще (при госпитализации – обязательно) и определяется тяжестью состояния пациента.
Общий (клинический) анализ крови развернутый контролируется у пациентов, получающих определенные виды иммуносупрессивной терапии (Тиопурины или #метотрексат**), не реже одного раза в 1-3 месяца (Приложение А3.1).
Изменения в лабораторных данных при БК имеют неспецифический характер. В общем анализе крови могут быть обнаружены анемия (чаще железодефицитная или анемии хронического заболевания, реже В-12- или фолиеводефицитная), лейкоцитоз (на фоне хронического воспаления, при наличии абсцесса или на фоне стероидной терапии), увеличение СОЭ.
Детям с подозрением на БК рекомендовано проведение анализа крови биохимического общетерапевтического (общий белок, определение альбумин/глобулинового соотношения в крови, печеночные ферменты (определение активности аланинаминторансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глютамилтрансферазы (ГГТ), щелочной фосфатазы в крови), электролиты (натрий, калий, магний, хлор), уровень железа сыворотки крови, трансферрин, ферритин, уровень общего билирубина в крови, исследование уровня свободного и связанного билирубина в крови уровня глюкозы в крови, Исследование уровня креатинина в крови, Исследование уровня мочевины в крови с целью оценки воспаления, функции печени, почек, обмена железа, электролитного баланса [19,20, 24].
(УУР-С; УДД-5)
Комментарий: биохимическое исследование крови позволяет выявить диспротеинемию (в частности, гипоальбуминемию и повышение a2- и γ-глобулинов).
При поражении печени может быть повышен уровень АЛТ, АСТ, ГГТ, общего билирубина, прямой фракции билирубина при холестатическом поражении печени.
В дальнейшем при динамическом наблюдении следует контролировать параметры анализа крови биохимического общетерапевтического. Частота и выбор параметров устанавливается индивидуально, в зависимости от фазы заболевания, тяжести течения и клинических проявлений. В динамике, в среднем, исследования могут проводиться 1-2 раза в год. Пациентам, получающим тиопурины или #метотрексат**, исследуются АЛТ, АСТ, ГГТ в среднем не реже 1 раза в 1-3 месяца (Приложение А3.1).
Рекомендовано пациентам с признаками БК проведение общего (клинического) анализа мочи с целью своевременной скрининговой диагностики изменений со стороны почек [24, 26].
(УУР-С; УДД-4)
Комментарии: общий (клинический) анализ мочи следует проводить при диагностике и в динамическом наблюдении.
Рекомендовано пациентам с подозрением на БК при первичной диагностике в сомнительных случаях с целью диференциальной диагностики проведение Микроскопического исследования кала на яйца и личинки гельминтов/Микроскопического исследования кала на гельминты с применением методов обогащения и/или Микроскопического исследования кала на простейшие /Микроскопического исследование кала на простейшие с применением методов обогащения (Strongyloides, Trichuris trichiura (власоглав)), (Amoeba (по эпид. показаниям)). [8].
(УУР-С; УДД-5)
Комментарии: исследования могут проводиться и в процессе динамического наблюдения при подозрении на глистные инвазии.
Рекомендовано при остром начале диареи выполнить исследование кала для исключения острой кишечной инфекции, исследование токсинов А и В Clostridioides difficile (устаревшее наименование - Clostridium difficile) (Определение токсинов возбудителя диффициального клостридиоза (Clostridium difficile) в образцах фекалий, Исследование кала на наличие токсина клостридии диффициле (Clostridium difficile), Иммунохроматографическое экспресс-исследование кала на токсины А и В клостридии (Clostridium difficile)) или Определение ДНК возбудителя диффициального клостридиоза (Clostridium difficile) в образцах фекалий методом ПЦР (при недавно проведенном курсе антибиотикотерапии или пребывании в стационаре для исключения псевдомембранозного колита) [8,20].
(УУР-С; УДД-5)
Комментарий: При подозрении на кишечные инфекции проводятся соответствующие тесты на выявление Salmonella, Shigella, Yersinia, Campylobacter (например: Микробиологическое (культуральное) исследование фекалий/ректального мазка на микроорганизмы рода сальмонелла (Salmonella spp.), Микробиологическое (культуральное) исследование фекалий/ректального мазка на возбудителя дизентерии (Shigella spp.), Микробиологическое (культуральное) исследование фекалий/ректального мазка на иерсинии (Yersinia spp.), Микробиологическое (культуральное) исследование фекалий/ректального мазка на возбудитель иерсиниоза (Yersinia enterocolitica), Микробиологическое (культуральное) исследование фекалий/ректального мазка на возбудитель псевдотуберкулеза (Yersinia pseudotuberculosis), Микробиологическое (культуральное) исследование фекалий/ректального мазка на патогенные кампилобактерии (Campylobacter jejuni/coli)) с определением чувствительности к антибактериальным препаратам.
Определение антител к возбудителям стронгиллоидоза (Strongyloides stercoralis), Молекулярно-биологическое исследование фекалий на возбудителя стронгиллоидоза (Strongyloides stercoralis), Определение ДНК возбудителя стронгиллоидоза (Strongyloides stercoralis) в фекалиях методом ПЦР
Проводится 3-кратное бактериологическое исследование кала на кишечную группу, в том числе на кампилобактер, а также серологическое исследование крови для определения уровня антител к кишечным инфекциям. При наличии антител в невысоком титре исследование проводят повторно, при кишечной инфекции титр антител нарастает. В настоящее время расширяются возможности ПЦР-диагностики кишечных инфекций, что также следует использовать [8].
Детям с подозрением на БК при необходимости проведения дифференциальной диагностики с язвенным колитом рекомендовано исследование в крови иммунологических маркеров ВЗК: ASCA (Определение антител класса G (IgG) в крови к Sacchаromyces cerevisiae (ASCA)) и ANCA (Определение маркеров ANCA-ассоциированных васкулитов: PR3 (c-ANCA), МПО (p-ANCA)) [19,20].
(УУР - С УДД - 5).
Комментарии: Наличие ASCA (антитела к Saccharomyces cerevisiae) - в пользу диагноза болезнь Крона и является маркером неблагоприятного фенотипа
Отсутствие ASCA не исключает диагноз, т.к. положительны они лишь у 20% пациентов.
В Номенклатуре медицинских услуг (Приказ Министерства здравоохранения РФ от 13 октября 2017 г. N 804н) услуга Определение антител класса G (IgG) в крови к Sacchаromyces cerevisiae (ASCA) отсутствует.
Рекомендовано проведение исследования биоптатов кишки на цитомегаловирус при остром стероидрезистентном колите с целью подтверждения/исключения колита цитомегаловирусной этиологии [20].
(УУР-С; УДД- 5)
Комментарии: предпочтительно в биоптате кишки, полученной при ректосигмоидоскопии (Определение ДНК цитомегаловируса (Cytomegalovirus) в биоптатах и пунктатах из очагов поражения органов и тканей методом ПЦР, качественное исследование, Определение ДНК цитомегаловируса (Cytomegalovirus) в биоптатах и пунктатах из очагов поражения органов и тканей методом ПЦР, количественное исследование). При положительном результате теста требуется соответствующая терапия.
Всем детям при диагностике БК рекомендовано проведение диагностики гепатита В (Определение антигена (HbsAg) вируса гепатита В (Hepatitis В virus) в крови) с целью отбора пациентов для иммунизации против данной инфекции или назначения соответствующей терапии при выявлениии заболевания [20].
(УУР-С; УДД-5).
Рекомендовано перед началом анти-ФНО терапии и ежегодно на фоне лечения данными препаратами проведение исследования на туберкулез с целью выявления латентной туберкулезной инфекции и своевременного ее лечения (см. Приложение А3.1) [19,20].
(УУР-С; УДД-5)
Комментарий: могут проводиться Внутрикожная проба с туберкулезным аллергеном и/или IGRA-тесты (Interferon-γ release assays) – иммунологические методы, основанные на стимуляции Т-лимфоцитов пептидными антигенами и выработке интерферона –γ, секретируемого клетками крови инфицированного M. tuberculosis человека (Исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови).
Следует относиться с осторожностью к результатам внутрикожных тестов, так как при воспалительных заболеваниях кишечника может быть анергия.
Кроме лабораторных исследований следует оценить данные анамнеза и клинической картины, а также рентгенографии органов грудной клетки и /или компьютерной томографии органов грудной полости [26].
Рекомендовано проведение исследования коагуляции Коагулограмма (ориентировочное исследование системы гемостаза) детям с подозрением на БК или с установленным диагнозом БК при подозрении на наличие изменений параметров гемостаза, в том числе, в комплексной оценке активности болезни с целью своевременной коррекции терапии [27].
(УУР - С УДД - 5).
Комментарии: возможно Определение тромбинового времени в крови, фибриногена, Определение международного нормализованного отношения (MHO), Определение концентрации Д-димера в крови и др.
Рекомендовано определение содержания антител к тканевой трансглютаминазе в крови (класса IgA) и Исследование уровня иммуноглобулина А в крови при необходимости проведения дифференциальной диагностики с целиакией [19,20,28].
(УУР - С УДД - 5).
Комментарии: дальнейшие исследования и тактика при сомнительных результатах – согласно соответствующим клиническим рекомендациям. Следует также принять во внимание нередкое сочетание БК и целиакии [29, 30].
Рекомендовано пациентам с БК регулярно проводить исследование уровня витамина D (Исследование уровня 25-ОН витамина Д в крови) с целью определения возможного дефицита и проведении коррекции[20,31].
(УУР - С УДД - 5).
Комментарии: Исследование уровня 25-ОН витамина Д в крови следует проводить всем пациентам регулярно, в среднем, 1 раз в год.
Рекомендовано пациентам с БК проведение исследований уровней В12 (Определение уровня витамина В12 (цианокобаламин) в крови), Исследование уровня фолиевой кислоты в сыворотке крови, Исследование уровня цинка в крови, витаминов А, Е в крови при подозрении на витаминодефицитные состояния и/или дефицит цинка с целью своевременного выявления отклонений и назначения соответствующих препаратов для коррекции [19,20,31].
(УУР - С УДД - 5).
Комментарии: показания и частота исследований устанавливаются индивидуально, например: Исследование уровня 25-ОН витамина Д в крови следует проводить всем пациентам регулярно, цианокобаламин обязателен для контроля пациентам после терминальной резекции подвздошной кишки, цианокобаламина и фолиевой кислоты – при наличии макроцитарной анемии, цинка – пациентам с профузными диареями или высокими свищами, витаминов А, Е – редко и при возможности.
Рекомендовано пациентам с БК с внутрибрюшными абсцессами проведение Микробиологического (культурального) исследования абсцессов на аэробные и факультативно-анаэробные микроорганизмы и Микробиологического исследования крови на аэробные и анаэробные/факультативно анаэробные микроорганизмы, а также на дрожжевые грибы (Микробиологическое (культуральное) исследование крови на стерильность, Микробиологическое (культуральное) исследование крови на дрожжевые грибы, Микробиологическое (культуральное) исследование крови на облигатные анаэробные микроорганизмы), Определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам с целью идентификации патогена, и коррекции стартовой антимикробной терапии [32].
(УУР - С УДД - 5)
Комментарий: В Номенклатуре услуг в настоящее время отсутствует услуга по Микробиологическому (культуральному) исследованию крови на аэробные и факультативно анаэробные микроорганизмы.
При необходимости может рассматриваться проведение экспресс-тестов для идентификации патогенов и их чувствительности к антимикробным препаратам.
В случае развития септического состояния или подозрении на него ведение пациента осуществляется согласно ссответствующим рекомендациям
2.4.1 Эндоскопические методы исследования
Всем детям с подозрением на БК рекомендовано проводить:
колоноскопию с илеоскопией (Колоноскопия, Видеоколоноскопия, Интестиноскопия)
эзофагогастродуоденоскопию
ступенчатую биопсию слизистой оболочки всех осмотренных отделов [19,20].
(УУР – C; УДД -5)
Комментарии: детям колоноскопия, видеоколоноскопия, интестиноскопия проводится под наркозом, эзофагогастродуоденоскопия – при наличии показаний.
Данные исследования также проводятся в динамическом наблюдении – частота устанавливается индивидуально (в т.ч., при рецидивах, при подозрении на прогрессирование, при контроле после хирургического лечения)
При подозрении на поражение тонкой кишки и невозможности достоверного подтверждения диагноза по данным колоноскопии (с исследованием терминального отдела тонкой кишки), КТ и МРТ, невозможности проведения видеокапсульного исследования рекомендовано селективноепроведение баллонной энтероскопии (Интестиноскопия двухбаллонная) с биопсией (Биопсия тонкой кишки эндоскопическая) с целью уточнения диагноза [33, 34].
(УУР – В; УДД – 3).
Комментарии: исследование проводится под наркозом
2.4.2 Методы визуализации
При подозрении на поражение тонкой кишки при БК рекомендовано проведение:
МР-энтерографии (гидро-МРТ, (Магнитно-резонансная томография тонкой кишки, Магнитно-резонансная томография тонкой кишки с контрастированием)) и/или КТ-энтерографии (гидро-КТ, (Компьютерная томография тонкой кишки с контрастированием)) с целью уточнения диагноза [20,35]
(УУР – С; УДД - 5)
Комментарии: МРТ может быть предпочтительна у детей в связи с отсутствием лучевой нагрузки, однако КТ больше подходит при неотложных состояниях.
При выборе исследования следует ориентироваться на состояние, возраст и возможности пациента, медицинской организации.
Наркоз проводится по показаниям.
При невозможности проведения МРТ или КТ рекомендуется рентгеноконтрастное исследование тонкой кишки с рентгенконтрастными средствами, содержащими бария сульфат**(Рентгенография тонкой кишки с контрастированием) (после исключения признаков непроходимости или перфорации) [19,20,36, 37].
(УУР – С; УДД - 5)
Комментарии: исследования с барием сульфатом** противопоказаны пациентам с известной или предполагаемой перфорацией, т.к. в таких случаях может развиться бариевый перитонит. Вместо бария сульфата** следует использовать препарат группы «контрастные средства» (водорастворимый).
Детям с подозрением на ВЗК в качестве альтернативы МР-энтерографии (гидро-МРТ, (Магнитно-резонансная томография тонкой кишки, Магнитно-резонансная томография тонкой кишки с контрастированием)), а также при отрицательном результате данного исследования, но при серьезном подозрении на БК рекомендуется селективное проведение видеокапсульной эндоскопии (Тонкокишечная эндоскопия видеокапсульная, Толстокишечная эндоскопия видеокапсульная) c уточнения диагноза и оценки местного воспаления [19,20,38].
(УУР – С; УДД – 5).
Комментарий: Видеокапсульная эндоскопия (Тонкокишечная эндоскопия видеокапсульная, Толстокишечная эндоскопия видеокапсульная) более чувствительна по отношению к выявлению местных изменений слизистой оболочки по сравнению с МР-энтерографией (гидро-МРТ, (Магнитно-резонансная томография тонкой кишки, Магнитно-резонансная томография тонкой кишки с контрастированием) [38].
Ограничением к использованию Тонкокишечной эндоскопии видеокапсульной и Толстокишечной эндоскопии видеокапсульной является невозможность взятия биоптата, однако малая инвазивность, отсутствие необходимости проведения наркоза позволяет применять данное исследование, в том числе, в процессе динамического наблюдения за пациентом.
При БК перед проведением видеокапсульной эндоскопии следует выполнить рентгенологические исследованиия (пассаж бария по кишечнику) [39,40,41] (Рентгенография тонкой кишки с контрастированием, Рентгеноконтроль прохождения контрастного вещества по желудку, тонкой и ободочной кишке) или КТ-энтерография (Компьютерная томография тонкой кишки с контрастированием)) или МР-энтерографию (Магнитно-резонансная томография тонкой кишки, Магнитно-резонансная томография тонкой кишки с контрастированием) [42] для исключения/подтверждения стриктур тонкой кишки при подозрении на данные состояни. Тонкокишечная эндоскопия видеокапсульная проводится при подозрении на поражение тонкой кишки и при отсутствии стриктур [43] .
Рекомендовано проведение ультразвукового исследования органов брюшной полости (Ультразвуковое исследование органов брюшной полости (комплексное)), забрюшинного пространства, малого таза (Ультразвуковое исследование органов малого таза (комплексное (трансвагинальное и трансабдоминальное)), в том числе, с допплеровским анализом всем пациентам с целью выявления некоторых признаков и осложнений БК – утолщение стенки кишки, инфильтрат, абсцесс брюшной полости, наличие фистул, воспаление брюшины и др. [19,20].
(УУР – С, УДД - 5)
Комментарий: согласно приказу Минздрава России от 13.10.2017 N 804н "Об утверждении номенклатуры медицинских услуг" - Ультразвуковое исследование органов малого таза (комплексное (трансвагинальное и трансабдоминальное). В реальной практике трансвагинальное исследование детям с БК не проводится.
Данный метод имеет ограниченные возможности в диагностике поражений кишечника. При этом процедура неинвазивна, что обусловливает ее широкое использование, особенно в детском возрасте.
При перианальных поражениях, свищах заднего прохода (в том числе, слепо заканчивающихся в мягких тканях), а также при подозрениях на поражение параректальной клетчатки пациентам с БК рекомендовано проведение трансректального и/или трансперинеального ультразвукового или магнитно-резонансного исследования прямой кишки (Ультразвуковое исследование прямой кишки трансректальное, Магнитно-резонансная томография толстой кишки, Магнитно-резонансная томография толстой кишки с контрастированием) и Магнитно-резонансная томография органов малого таза с целью визуализации свищевых ходов и уточнения степени воспаления и протяженности поражения прямой кишки и анального канала [35,44, 45].
(УУР – C, УДД - 5)
Рекомендовано проведение Магнитно-резонансной томографии органов малого таза (возможно с пероральным или внутривенным контрастированием) детям с перианальными проявлениями БК в виде свищей прямой кишки при подозрении на них для диагностики фистул для подтверждения диагноза (в т.ч., определения локализации, протяженности свищевого хода и наличия отсутствия осложнений) [20,46].
(УУР – С; УДД - 5)
Комментарии: в случае невозможности проведения Магнитно-резонансной томографии органов малого таза с внутривенным контрастированием проводится КТ органов малого таза с контрастированием (Компьютерная томография органов малого таза у женщин с контрастированием, Компьютерная томография органов таза у мужчин с контрастированием) или фистулография (Фистулография свищей прямой кишки и перианальной области) или ультразвукового исследования ректальным датчиком.
Наркоз по показаниям.
Магнитно-резонансная холангиопанкреатография рекомендована детям с БК при наличии данных (подозрений) о вовлечении в процесс печени и/или желчных протоков [19].
(УУР – С; УДД - 5)
Пациентам при подозрении на осложнение БК - кишечную непроходимость или перфорацию кишечника - рекомендуется обзорная рентгенография брюшной полости для подтверждения данного состояния. [19,47].
(УУР – С, УДД - 5)
Рекомендовано проведение рентгеноденситометрии детям с БК с целью оценки состояния костной ткани, своевременной диагностики остеопороза, оценки необходимости и терапии [48].
(УДД 5, УУР С)
Комментарии: снижение плотности костей отмечено у 30% детей с ВЗК. Частота проведения исследования определяется индивидуально согласно клиническим рекомендациям по остеопорозу и снижении минеральной плотности костной ткани [49,50,51]
Не применимо.
2.5.1 Патолого-анатомическое исследование (гистологическое исследование)
Патолого-анатомическое исследование взятых в ходе эндоскопического исследования биоптатов и резецированных участков кишечника рекомендуется для диагностики болезни Крона и оценки эффективности лечения [52,53]. В случае эндоскопических признаков поражения пищевода, желудка и 12-перстной кишки также проводится патолого-анатомическое исследование биоптатов, полученных из указанных отделов (до 23% случаев в педиатрической практике) [54].
(УУР – С, УДД – 5)
Комментарии: Патолого-анатомическое исследование биопсийного (операционного) материала тонкой кишки, Патолого-анатомическое исследование биопсийного (операционного) материала тонкой кишки с применением иммуногистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала тонкой кишки с применением гистохимических методов.
Патолого-анатомическое исследование биопсийного (операционного) материала толстой кишки, Патолого-анатомическое исследование биопсийного (операционного) материала толстой кишки с применением иммуногистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала толстой кишки с применением гистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала прямой кишки, Патолого-анатомическое исследование биопсийного (операционного) материала прямой кишки с применением гистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала прямой кишки с применением иммуногистохимических методов.
Патолого-анатомическое исследование биопсийного (операционного) материала пищевода, Патолого-анатомическое исследование биопсийного (операционного) материала пищевода с применением иммуногистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала пищевода с применением гистохимических методов.
Патолого-анатомическое исследование биопсийного (операционного) материала желудка, Патолого-анатомическое исследование биопсийного (операционного) материала желудка с применением иммуногистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала желудка с применением гистохимических методов.
Патолого-анатомическое исследование биопсийного (операционного) материала 12-перстной кишки, Патолого-анатомическое исследование биопсийного (операционного) материала 12-перстной кишки с применением иммуногистохимических методов, Патолого-анатомическое исследование биопсийного (операционного) материала 12-перстной кишки с применением гистохимических методов
Рекомендуется брать не менее 2 биоптатов из подвздошной кишки и, по меньшей мере, из 5 участков толстой кишки, включая прямую кишку. При верификации диагноза БК у пациентов с симптомами фульминантного колита рекомендуется взять не менее 2 биоптатов из одного отдела толстой кишки с целью установления диагноза [52,53].
(УУР – С, УДД - 5)
Комментарии: обычно биоптаты берутся из одного отдела, позволяющего выполнить исследование с минимальными осложнениями
Биоптаты рекомендуется брать, как из измененных, так и из эндоскопически нормальных участков с целью установления диагноза [52,53].
(УУР – С, УДД -5)
Рекомендуется в направлении биопсийного материала на патолого-анатомическое исследование указывать информацию о возрасте ребенка, его анамнезе (включая эпидемиологический), жалобах, данные лабораторных и инструментальных исследований (включая протокол эндоскопического исследования) и проводимом лечении с целью точной трактовки полученных результатов для постановки диагноза [52,53].
(УУР – С, УДД - 5)
Комментарии:
Биоптаты взятые из различных отделов желудочно-кишечного тракта должны быть помещены в отдельную маркированную пробирку с забуференным формалином.
Протокол патолого-анатомического (гистологического) исследования должен содержать информацию о наличии или отсутствии признаков воспалительного заболевания кишечника (хронического воспаления), данные о локализации и активности воспалительных изменений, а также о наличии или отсутствии дисплазии.
К признакам хронического воспаления относятся: базальный плазмоцитоз, нарушение архитектоники желез (крипт), пилорическая метаплазия в подвздошной кишке, неказеозные некриптолитические гранулемы. Отсутствие последних не исключает болезнь Крона. К признакам активного воспаления относятся: криптиты, крипт-абсцессы, эрозии и язвы.
Для болезни Крона характерны сегментарность поражения, фокальный и трансмуралный характер воспаления, хроническое активное воспаление в тонкой кишке и верхних отделах пищеварительного тракта.
Патолого-анатомический (гистологический) протокол должен содержать вывод о наличии воспалительного заболевания кишечника и заключение о том, что наиболее вероятным диагнозом является болезнь Крона.
2.5.2. Консультации специалистов
Рекомендовано при диагностике и ведении детей с БК применять мультидисциплинарный подход с привлечением необходимых специалистов на всех этапах диагностики и лечения с целью обеспечения адекватной диагностики, мониторинга и терапии [20].
(УУР – С; УДД - 5)
Комментарии: диагностику и ведение пациентов осуществляет врач-гастроэнтеролог (или врач-педиатр с соответствующей подготовкой), проводятся консультации, при необходимости, врача-диетолога, врача-детского хирурга, врача-клинического фармаколога, врача-детского онколога-гематолога, врача-дерматовенеролога, врача-аллерголога-иммунолога, врача-детского эндокринолога, врача по лечебной физкультуре, медицинского психолога и др. При наличии показаний необходима госпитализация в хирургический стационар.
2.5.3 Дифференциальная диагностика
Дифференциальную диагностику проводят с рядом заболеваний. К ним относят:
язвенный колит (табл. 4),
острые кишечные инфекции (дизентерия, сальмонеллез, кампилобактериоз, иерсиниоз, амебиаз, паразитозы),
C.difficile-ассоциированную диарею,
цитомегаловирусный колит,
туберкулез кишечника,
системные васкулиты,
неоплазии толстой и тонкой кишки,
болезнь Бехчета,
аппендицит,
синдром раздраженного кишечника,
целиакию (при этом следует учесть, что диагноз целиакии не исключает диагноза болезни Крона, описаны нередкие их сочетания),первичные иммунодефицитные состояния и др (табл. 5). [19,20].
Для исключения/подтверждения данных заболеваний/состояний проводится обследование согласно соответствующим клиническим рекомендациям Болезнь Крона часто приходится дифференцировать с язвенным колитом. Признаки данных заболеваний представлены в таблицах 4 и 5.
Таблица 4. Признаки болезни Крона и язвенного колита у детей [52,54].
Признаки |
Болезнь Крона |
Язвенный колит |
Пол |
мальчики > девочки |
мальчики = девочки |
Симптомы и признаки |
Боль в животе, диарея, потеря массы тела, анорексия, задержка роста |
Диарея с кровью в стуле, боль в животе |
Диарея |
Стул редко наблюдается, чаще чем 4-6 раз, кашицеобразный преимущественно в дневное время |
Стул частый, жидкий, нередко с ночными дефекациями |
Боли в животе |
Типичны, чаще неинтенсивные |
Только в период обострения, интенсивные перед дефекацией, после опорожнения стихают |
Возраст начала болезни |
до 7-10 лет - очень редко |
любой |
Характер начала болезни |
Острое - крайне редко, постепенное в течении нескольких лет |
Острое у 5-7% больных, у остальных постепенное (3-6 мес.) |
Кровотечения |
Редко, чаще - при вовлечении в процесс дистальных отделов толстой кишки |
В период обострения - постоянные |
Запор |
Более типичен |
Редко |
Пальпация области живота |
Инфильтраты и конгломераты кишечных петель, чаще в правой подвздошной зоне |
Спазмированная, болезненна толстая кишка |
Локализация процесса |
Весь желудочно-кишечный тракт (от ротовой полости до ануса) вовлечение всех слоев кишечной стенки, наиболее часто поражается илеоцекальный отдел |
Толстая кишка, поражается только слизистая оболочка, наиболее часто – поражение на всем протяжении толстой кишки |
Эндоскопическая картина |
Сегментарность поражения, афтозные язвы, глубокие щелевидные язвы, «булыжная мостовая», перианальные осложнения (хронические анальные трещины (язвы), парапроктит, свищи прямой кишки, стриктуры) |
Диффузная и непрерывная эритема, рыхлость, зернистость, потеря сосудистого рисунка прямой кишки в различной степени |
Патологоанатомическая картина (гистология) |
Хотя бы одна неказеозная гранулема в любом отделе ЖКТ (отсутствие гранулем не исключает БК); фокальное нарушение архитектоники; фокальное воспаление; фокальные криптиты; трансмуральное воспаление во отсутствие тяжелого колита; пилорическая метаплазия; активное воспаление в подвздошной кишке (при слабо выраженном воспалении в слепой кишке; в проксимальных отделах толстой кишки воспаление более выражено, чем в идстальных; наличие невоспаленных участков между очагами воспаления (у нелеченных больных и, исключая скачкообразное поражение слепой кишки при левостороннем язвенном колите) |
Отсутствие гранулем; диффузное нарушение архитектоники; диффузное воспаление; в дистальных отделах воспаление более выражено, чем в проксимальных; диффузные криптиты; отсутствие скачкообразного поражения (м.б. скачкообразное поражение слепой кишки при левостороннем колите); крипт-абсцессы; уменьшение слизи и бокаловидных клеток; метаплазия клеток Панета в левых отделах; |
Рентенологические признаки |
Ригидные стенозированные сегменты, сегментарные поражения, свищи |
Дилатация толстой кишки, токсический мегаколон |
Перфорации |
Более типичны прикрытые |
При токсической дилатации в свободную брюшную полость, протекают малосимптомно |
Ремиссия |
Отмечаются улучшения, абсолютной ремиссии нет, структура кишечника не восстанавливается |
Характерна, возможно длительное отсутствие обострений с обратным развитием структурных изменения в кишечнике |
Таблица 5. Воспалительные заболевания кишечника: дифференциальная диагностика у детей [19]
Симптомы |
Внекишечные проявления |
Дифференциальный диагноз |
|
|
|
Первичные иммунодефицитные состояния чаще всего дебютируют у детей младше 2 лет, следует обратить внимание на следующие признаки:
Семейный анамнез первичного иммунодефицита;
Родители или >2 кровных родственников в семье с ранним началом ВЗК;
«Младенческий» (<2 лет) ВЗК;
Тяжелое, рефрактерное к лечению ВЗК, в особенности с перианальным/ректовагинальным вовлечением/абсцессами;
Рецидивирующие инфекции (легочные инфекции, кожные абсцессы) при отсутствии иммуносупрессивной терапии;
Нейтропения, тромбоцитопения, абнормальный иммунный статус (уровень Ig) при отсутствии иммуносупрессивной терапии;
Дистрофия ногтей и заболевания волос (trichorrhexis nodosa);
Заболевания кожи (врожденная экзема, альбинизм) [56].
Цель лечения БК у детей – это:
максимально быстрое достижение «полной» или «глубокой» ремиссии, под которой подразумевается не только клиническая, но и эндоскопическая ремиссия. Достижение морфологической ремиссии в настоящее время не является целью терапии;
как можно более длительное поддержание ремиссии без приема ГКС;
профилактика осложнений;
предупреждение операций, а при прогрессировании процесса и развитии опасных для жизни осложнений – своевременное назначение хирургического лечения;
улучшение качества жизни;
обеспечение нормальных темпов роста и развития ребенка.
Выбор терапии должен проводиться с учетом факторов риска неблагоприятного течения БК. По мнению экспертов ESPGHAN [10], это:
глубокое язвенное поражение толстой кишки при эндоскопическом исследовании
сохраняющееся тяжелое течение заболевания, несмотря на адекватную индукционную терапию
распространенное поражение (тотальное поражение тонкой кишки)
значительное замедление линейного роста (показатель отклонения роста Z> -2,5)
тяжелый остеопороз
стенозирующее и (или) пенетрирующее течение на момент дебюта заболевания (течение заболевания B2 и/или B3)
тяжелое поражение перианальной области.
Наличие даже одного из этих факторов позволяет предположить неблагоприятный исход заболевания, что должно послужить основанием для оптимизации проводимой терапии и применения препаратов, которые, как было установлено, изменяют естественное течение заболевания, таких как тиопурины, #метотрексат** и ингибиторы фактора некроза опухоли альфа (ФНО-альфа) (биологические препараты), а при осложнениях - соответствующей операции.
Выбор терапии БК должен проводиться в соответствии с ее локализацией, распространенностью и тяжестью. Недостаточная эффективность индукционной терапии требует интенсификации лечении. По достижении ремиссии проводится дальнейшая поддерживающая терапия.
3.1 Консервативная терапия
3.1.1 Индукция ремиссии
Потенциальное влияние БК на рост, половое и эмоциональное развитие пациентов подчеркивает необходимость специфического подхода к лечению в детском возрасте. Целью терапии является не только ослабление симптомов, но также обеспечение физического развития в соответствии с возрастом и удовлетворительного качества жизни [57] Факторы, которые влияют на использование специального энтерального питания включают: выбор пациента и его родителей, характер осложнений, вкусовые предпочтения пациента, отсутствие осложнений при использовании кортикостероидов системного действия, потенциальная польза, в виде улучшения трофического статуса и темпа роста ребёнка
Полное энтеральное питание (ПЭП) в течение 6-8 недель рекомендуется в качестве терапии первой линии для индукции ремиссии у детей с вновь установленным диагнозом БК (за исключением тяжелого панколита, оральной или изолированной перианальной БК) или обострением воспалительной формы БК [19,10].
(УУР – С; УДД - 5)
Комментарии:
При лечении детей с поражением кишечника, включая поражение толстой кишки, для достижения заживления слизистой оболочки, нормализации минеральной плотности костной ткани и роста должно отдаваться предпочтение ПЭП, а не кортикостероидам системного действия (H02) или кортикостероидам для местного применения (A07EA) в капсулах кишечнорастворимых). ПЭП обладает той же эффективностью, что и ГКС, при индукции ремиссии у детей с активной БК. Однако в отношении эффективности ПЭП у пациентов с тяжелым изолированным панколитом при болезни Крона достоверные данные отсутствуют. Также отсутствуют данные о пользе применения ПЭП при изолированном поражении ротовой полости или перианальной области.
ПЭП может быть повторно использовано в случае рецидива
Энтеральное питание осуществляется с помощью жидких полимерных смесей (продукт детского диетического лечебного питания, продукт энтерального питания, сухая быстрорастворимая полноценная сбалансированная смесь, специализированный продукт для энтерального питания, сухая полноценная смесь), которые лучше переносятся, имеют лучшие органолептические свойства и низкую стоимость. Гидролизованные или аминокислотные смеси следует применять только в случае наличия конкретного медицинского показания для их использования (например, аллергия на белок коровьего молока). В ряде исследований показано преимущество специализированных смесей, обогащенных противовоспалительным компонентом – трансформирующим фактором роста бета-2 (TGF β2) (продукт детского диетического лечебного питания, продукт энтерального питания, сухая быстрорастворимая полноценная сбалансированная смесь, специализированный продукт для энтерального питания, сухая полноценная смесь ,.
Необходимый суточный объем смеси рассчитывается в соответствии с возрастными энергетическими потребностями (см. Методические рекомендации MP 2.3.1.2432-08 "Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации" (утв. Главным государственным санитарным врачом РФ 18 декабря 2008 г.) и может быт увеличен у детей с белково-энергетической недостаточностью. Первоначально смесь должна вводиться перорально. Назогастральный зонд может быть использован, когда не удается добиться адекватного перорального приема.
ПЭП рекомендуется на срок не менее 8 недель. Если клинический ответ при использовании ПЭП в течение первых 2 недель отсутствует, следует решить вопрос о применении альтернативных методов лечения.
Решение о применении ПЭП или альтернативных методов лечения следует принимать индивидуально с учетом качества жизни пациента
Доказательная база в отношении перехода к обычному питанию после завершения применения ПЭП отсутствует. Эксперты ESPGHAN предлагают постепенное введение обычной пищи одновременно с уменьшением объема питательной смеси каждые 2-3 дня в течение 2-3 недель[58,59,60]
Рекомендовано применять частичное энтеральное питание в комплексе с медикаментозной терапией при обострении БК или для индукции ремиссии [10].
(УУР – С; УДД - 5)
Комментарии: частичное энтеральное питание не применяется в виде монотерапии, при этом имеются доказательные данные о том, что оно способствует пролонгированию достигнутой ремиссии на фоне специализированной диеты в сочетании с медикаментозной терапией.
Несмотря на то, что ПЭП признано методом выбора при индукции ремиссии при БК у детей, оно часто создает проблемы с комплаенсом: бόльшая часть пациентов считает ПЭП неприемлемым и около половины не уверены в эффективности такого способа лечения. Большинство пациентов предпочитают употребление плотной пищи. В многоцентровом прямом РКИ у детей с легким и средне-тяжелым течением БК показано преимущество использования режима частичного энтерального питания полимерной смесью, обогащенной TGF β2 (продукт детского диетического лечебного питания, продукт энтерального питания, сухая быстрорастворимая полноценная сбалансированная смесь, специализированный продукт для энтерального питания, сухая полноценная смесь плюс специализированнной диеты для болезни Крона (Crohn’s Disease Exclusion Diet, СDED), по сравнению с ПЭП, в отношении переносимости и стойкости ремиссии к 12 неделе.
Рекомендовано при болезни Крона назначать специализированную диету с исключением продуктов и блюд, предположительно способных нарушать кишечную микробиоту, повышать проницаемость кишечного барьера и вызывать хроническое воспаление (глютен, животные жиры, мясные продукты промышленного производства, эмульгаторы, консерванты и др.) с целью предотвращения негативного воздействия питания на состояние кишечника [61] (УУР – А; УДД - 2)
Комментарии: Продукты, которые следует избегать при болезни Крона [62]
Группа продуктов |
Продукты, которые следует избегать |
Молоко и молочные продукты |
|
Мясо и другие белковые продукты |
|
Крупы |
|
Овощи |
|
Фрукты |
|
Напитки |
|
Другие ингредиенты |
|
Эффективность кортикостероидов для местного применения и кортикостероидов системного дейтвия
В связи с тем, что только в нескольких исследованиях сообщалось о применении глюкокортикоидов у детей, страдающих ВЗК, стратегия лечения у детей в основном основана на опыте лечения взрослых пациентов [63]. Было проведено два РКИ у детей [64,65], в которых проводилось сравнение преднизолона** и #будесонида**, и одно исследование [66], в котором проводилось сравнение преднизолона** и комбинации преднизолона** с #меркаптопурином** у детей с впервые установленным диагнозом БК. Кроме того, дополнительные данные были получены из регистров детей, страдающих ВЗК, и из популяционных исследований. Значения частоты достижения ремиссии в течение тридцати дней после начала лечения для преднизолона** в исследованиях у детей колебались от 57% [67] до 79% [66] в РКИ и 62% в популяционном исследовании [68]. В исследованиях использовалась схема снижения дозы глюкокортикоидов продолжительностью от восьми до 12 недель. В клинической практике начало применения и снижение дозы глюкокортикоидов не стандартизировано и осуществляется на основании опыта врача. Однократный прием суточной дозы в утреннее время уменьшает потенциальное негативное влияние препаратов, связанное с замедлением роста [69]. Внутривенное введение глюкокортикоидов применяется только для лечения тяжелого обострения заболевания.
Глюкокортикоиды и заживление слизистой оболочки
Клинический ответ при лечении болезни Крона не коррелирует с эндоскопическим улучшением [70], а оценка эндоскопического ответа на применение глюкокортикоидов у детей, страдающих БК, была проведена только в двух исследованиях: Berni Canani [67] установил, что эндоскопическое улучшение наблюдалось у 4 из 10 пациентов, однако ни у одного пациента не было зарегистрировано заживления слизистой оболочки через 8 недель после начала лечения. В исследовании, проведенном Borrelli и соавт.[71], наблюдалось частичное заживление слизистой оболочки у 6 из 18 (33%) пациентов, получавших глюкокортикоиды, на 10 неделе. В исследовании поддерживающей терапии в течение года полное заживление слизистой оболочки при эндоскопическом исследовании было достигнуто при монотерапии #будесонидом** у 24% пациентов, а при его комбинации с азатиоприном** – у 83% пациентов [72].
Варианты лечения и эффективность в зависимости от локализации и течения заболевания
У пациентов с легкой или среднетяжелой формой БК с локализацией патологического процесса в подвздошной кишке или восходящей ободочной кишке применение #будесонида** предпочтительно [64,65,73]. В исследовании, проведенным Levine и соавт. [74], были зарегистрированы лучшие показатели достижения ремиссии и ответа в течение 7 недель при использовании дозы 12 мг, по сравнению со стандартной дозой 9 мг (66% и 74% по сравнению с 42% и 51% соответственно) через 7 недель.
Поддержание ремиссии с использованием глюкокортикоидов не рекомендуется, а в случае развития стероидозависимости обязателен переход на другую терапию (тиопурины или #метотрексат**, биологическая терапия).
Безопасность глюкокортикоидов и нежелательные эффекты
Подавление функции надпочечников может развиваться даже через одну неделю после начала лечения кортикостероидами системного действия [75]. Риски развития нежелательных эффектов зависят от дозы и продолжительности лечения [76]. однако чувствительность у различных пациентов может существенно различаться. Одной из важнейших проблем, возникающих при лечении кортикостероидами системного действия детей с БК, является замедление роста. В связи с этим, длительные курсы кортикостероидов системного действия у детей не допустимы.
Кортикостероиды системного действия рекомендуются для индукции ремиссии у детей со среднетяжелым и тяжелым обострением воспалительной формы БК при повторном обострении, а также при первой атаке, если применение ПЭП невозможно [10, 19,20, 57]
(УУР – С, УДД - 5)
Комментарии:
Рекомендуемая доза преднизолона** (или аналогичного препарата) для приема внутрь при обострении БК для большинства пациентов детского возраста составляет 1 мг/кг (максимальная доза 40 мг/сутки) однократно в сутки утром. При недостаточном эффекте может потребоваться увеличение дозы до 1,5 мг/кг (максимальная доза 60 мг/сутки) [57].
При отсутствии эффекта от перорального применения кортикостероидов системного действия у некоторых пациентов может быть эффективным внутривенное введение кортикостероидов системного действия [57].
Рекомендуется назначение первоначальной дозы в течение 2 недель с последующим постепенным снижением и отменой не позднее 12 недель. Схема снижения дозы преднизолона** приведена в таблице 5.
Таблица 5. Схема снижения дозы преднизолона** при проведении индукционной терапии БК у детей (в соответствии с рекомендациями The Medical Management of Paediatric Crohn’s Disease: an ECCO-ESPGHAN Guideline Update. /Consensus Advance Access publication Paper. October 7, 2020. Journal of Crohn's and Colitis, 2020, 1–24, doi:10.1093/ecco-jcc/jjaa161) [10]1.
|
Масса тела |
|
|
Неделя |
10–20 кг |
20–30 кг |
> 30 кг |
1–3 |
20 мг |
30 мг |
40 мг |
4 |
15 мг |
25 мг |
35 мг |
5 |
15 мг |
20 мг |
30 мг |
6 |
12.5 мг |
15 мг |
25 мг |
7 |
10 мг |
15 мг |
20 мг |
8 |
7.5 мг |
10 мг |
15 мг |
9 |
5 мг |
10 мг |
10 мг |
10 |
2.5 мг |
5 мг |
5 мг |
1 Поскольку схемы постепенного снижения дозы преднизолона** в значительной степени основаны на эмпирических рекомендациях, а не на клинических испытаниях, на практике подходы несколько варьируют. Сокращение каждого этапа с 7 до 5 дней или любое другое изменение режима снижения может рассматриваться в индивидуальном порядке.
У детей с легким и среднетяжелым поражением илеоцекальной области при болезни Крона в качестве альтернативы кортикостероидам системного действия для индукции ремиссии рекомендовано использование #будесонида** (капсулы кишечнорастворимые) [19,20,77, 74.]
(УУР – А, УДД - 2)
Комментарии: Начальная доза #будесонида** – 9 мг ежедневно в течение 7 недель, затем 6 мг ежедневно в течение 3 недель (общий курс лечения - 10 недель).
Не рекомендовано использовать детям кортикостероиды системного действия и кортикостероиды для местного применения в качестве поддерживающей терапии [19,10]
(УУР – С, УДД - 5)
На фоне лечения кортикостероидами системного действия и кортикостероидами для местного применения, а также при дефицитных состояниях рекомендуется назначение препаратов кальция (например, кальция глюконат**, кальция глицерофосфат (для детей с 2-х летнего возраста), а так же кальция карбонат + кальция лактоглюконат (для детей с 3-х летнего возраста) и с Колекальциферолом** (для детей начиная с раннего возраста препарат применяют в виде порошка для приготовления суспензии для приема внутрь) и витамина D и его аналогов (Колекальциферол**(для детей старше 2 недель)), для коррекции недостаточности и снижения риска остеопении/остеопороза, профилактики и лечения гипокальциеми (дефицита кальция) [78].
(УУР – С; УДД – 5)
Комментарии: в практике удобнее применять комбинированные препараты (например, Кальция карбонат+Колекальциферол).
Рекомендуется использовать антибактериальные препараты системного действия, такие как #метронидазол** #ципрофлоксацин**, для лечения пациентам с БК с формированием свищей в перианальной области только в комплексе с анти-ФНО терапией при необходимости регуляции микробной колонизации [10].
(УУР – С, УДД - 5)
Комментарии:
Стандартная суточная доза #метронидазола** составляет 30 мг/кг, а #ципрофлоксацина** – 20 мг/кг, возможно использование рифаксимина (согласно инструкции, противопоказан до 12 лет, по 400 мг каждые 8-12 часов) 14 дней [79]. Длительность терапии не менее 8 недель.
При отсутствии эффекта при комбинированной терапии следует пересмотреть дозу ингибиторов фактора некроза опухоли альфа (ФНО-альфа) (повысить дозу #инфликсимаба** (см. подраздел 3.1.2.4: более высокие дозы – (до 10 мг/кг) и/или более короткие интервалы (до 4х недель) тем, у кого отсутствует реакция на препарат или, когда низкий уровень ЛП. Следует снижать дозу #инфликсимаба** когда минимальный уровень превышает 8-10 мкг/мл и наступает ремиссия) (наилучший эффект – при целевых минимальных уровнях препарата в крови >12,7 мкг/мл )) [10]
Другие препараты могут быть рассмотрены в индивидуальном порядке по клинической ситуации.
При более тяжелом течении заболевания, протекающего с формированием свищей, антибактериальные средства системного действия рекомендуется использовать в качестве дополнительной терапии, например, перед назначением иммуносупрессивной терапии при невозможности ее начала в связи с необходимостью хирургического вмешательства [20]
(УУР – С, УДД - 5)
Комментарий: могут применяться антибактериальные препараты системного действия курсом до 14 дней (препараты первой линии #метронидазол** 10-20 мг/кг/день перорально в три приема и #ципрофлоксацин** 20 мг/кг/день перорально в 2 приема [80]
3.1.2 Поддерживающая терапия
Эффективность азатиоприна** и #меркаптопурина**
У детей с БК проведено одно плацебо-контролируемое и семь наблюдательных исследований, в которых оценивалось применение тиопуринов для поддержания ремиссии. В РКИ, проведенном Markowitz [66], частота рецидивов составила 4 и 9% в группе #меркаптопурина** (n = 27 пациентов) и 26 и 47% в группе плацебо (n = 28 пациентов) через 6 и 18 месяцев соответственно после индукции ремиссии с использованием преднизолона** у пациентов с впервые диагностированной среднетяжелой и тяжелой БК. В ретроспективных исследованиях серий случаев при использовании азатиоприна** наблюдался более длительный период поддержания ремиссии, более низкая частота госпитализаций, повторного назначения кортикостероидов системного действия и выполнения хирургических вмешательств [81,82]. Применение азатиоприна** в более высокой дозе 2,5 мг/кг/сутки было более эффективным по сравнению с более низкими дозами 1,0 или 2,0 мг/кг/сутки. При проведении наблюдательных исследований у взрослых было отмечено уменьшение необходимости в выполнении хирургических вмешательств, а также профилактический эффект в отношении поражения перианальной области, в особенности в случае раннего начала лечения [83,84], однако в более поздних исследованиях эффективность тиопуринов в отношении поддержания ремиссии была поставлена под сомнение [85,86]. В исследовании SONIC были получены данные проспективного анализа заживления слизистой оболочки, проведенного у максимального количества взрослых пациентов с БК; из 115 пациентов, получавших азатиоприн**, заживление слизистой оболочки (заживление язв) наблюдалось у 16,5% [87]. В случае применения азатиоприна** в дозе 3 мг/кг наблюдалась стабилизация или улучшение значения показателя отклонения роста (Z-показателя) у 36% детей, страдающих БК [88].
Безопасность и побочные эффекты азатиоприна** и #меркаптопурина**
Побочные реакции при применении тиопуринов были зарегистрированы у 15-46% пациентов [89,90,91]. В 8%–28% случаев они стали причиной снижения дозы препарата, а в 18%–43% случаев лечение было прекращено. Применение азатиоприна** в более высокой дозе 3 мг/кг/сутки у детей, страдающих ВЗК, приводит к отмене препарата у 30% пациентов [88]. Дозозависимая токсичность может проявиться как спустя несколько недель, так и несколько лет после начала лечения и включает в себя гепатотоксичность и миелосупрессию. При применении препаратов в стандартных дозах гематологическая токсичность наблюдается у 1,8%-13,7% пациентов [89,90,91]. Риск развития инфекций составляет ~ 8% [91], однако при анализе данных, полученных из последних крупных регистров детей DEVELOP и взрослых TREAT, было установлено, что применение иммунодепрессантов не было связано с повышенным риском инфекций, в то время как применение иммунодепрессантов – ингибиторов фактора некроза опухоли альфа (ФНО-альфа) (биологических препаратов) более чем удваивало риск инфекций [92,93].
Токсичность, не зависящая от дозы препарата, обычно проявляется в течение первых недель после начала лечения. Панкреатит относится к наиболее частым проявлениям реакции гиперчувствительности и наблюдается у 3-4% пациентов. Другие нежелательные лекарственные реакции, не зависящие от дозы препарата, включают диспепсические расстройства (5-8%), лихорадку, гриппоподобные симптомы, миалгию, артралгию и сыпь (наблюдается ~ 9% пациентов). Замена препарата на #меркаптопурин** может быть успешной примерно у 50% пациентов с непереносимостью азатиоприна**, в особенности при миалгии или артралгии, но также может быть эффективной в случае гепатотоксичности, симптомов со стороны желудочно-кишечного тракта, гриппоподобных проявлений и сыпи [90]. Результаты недавнего небольшого исследования серии случаев позволяют предположить, что попытка применения #меркаптопурина** может быть успешной и безопасной у некоторых пациентов с панкреатитом, индуцированным применением азатиоприна** [94]. Примерно 9% пациентов с ВЗК не отвечают на применение тиопуринов [95], а у пациентов с высокой активностью ТПМТ (>14 Ед/мл эритроцитов) наблюдается меньшая эффективность лечения [96].
На основании долгосрочных наблюдений было установлено, что риск развития лимфомы у пациентов с ВЗК, получающих тиопурины, особенно у мужчин, увеличивается примерно в четыре раза, однако абсолютный риск у детей и подростков был меньшим [97,98]. Было рассчитано, что у детей риск составляет 4,5 случаев/10000 пациенто-лет [99], он был задокументирован в детском регистре DEVELOP [100]. Кроме того, примерно у 40 подростков и взрослых пациентов, страдающих ВЗК, была зарегистрирована Т-клеточная лимфома печени и селезёнки с летальным исходом; практически все пациенты были мужского пола, и у 50% пациентов опухоль возникла в возрасте до 20 лет. Примерно половина этих пациентов получала в течение длительного времени только тиопурины, а другая половина получала длительное время тиопурины в комбинации с ингибиторами фактора некроза опухоли альфа (ФНО-альфа), длительность экспозиции анти-ФНО терапии при этом существенно варьировала [101]. Применение тиопуринов также было связано с 4-5 кратным увеличением риска развития немеланомного рака кожи даже в возрасте до 50 лет [102,103]. Интересно отметить, что в недавних исследованиях было выявлено, что применение тиопуринов приводит к снижению риска развития новообразований колоректальной области, как у пациентов с БК, так и с ЯК, и данный профилактический эффект, по-видимому, более выражен, чем у аминосалициловой кислоты** и аналогичных препаратов [104]. Следует избегать назначения тиопуринов во время инфекции, вызванной вирусом Эпштейн-Барр (ВЭБ), в связи с риском развития лимфом, ассоциированных с ВЭБ.
Азатиоприн** или #Меркаптопурин**) рекомендованы в качестве лечения для поддержания ремиссии у детей, которым требуется терапия кортикостероидами системного действия и/или #будесонидом** капсулы кишечнорастворимые, а также детей из группы риска неблагоприятного исхода заболевания [19,20].
(УУР – С; УДД - 5)
Комментарии:
1. Тиопурины эффективны в поддержании ремиссии БК, достигнутой на фоне кортикостероидов системного действия и/или кортикостероидов для местного применения. Для получения максимального эффекта от тиопуринов может потребоваться от 8 до 16 недель, поэтому начинать терапию ими следует на фоне снижения дозы преднизолона** [10].
2. У пациентов без нарушений метаболизма тиопуринов рекомендуется применение азатиоприна** в дозе 2,0-2,5 мг/кг или #меркаптопурина** в дозе, в среднем, 1,5 мг/кг в сутки перорально [10] (длительность лечения определяется индивидуально и может составлять, в среднем, от 6 мес до 18 мес [66, 105], азатиоприн** может применяться до достижения и поддержания устойчивой ремиссии в течение 2 лет [106].
3. Исследование активности тиопуринметилтрансферазы (ТПМТ) перед началом терапии тиопуринами (норма 230-450 ед/мл) позволяет выявить пациентов с высоким риском миелосупрессии. Если проведение этого исследования невозможно, в начале лечения может быть назначена половинная доза тиопурина с контролем общего анализа крови еженедельно в течение 2 недель [11], если миелосупрессии не отмечается, рекомендуется постепенное увеличения дозы тиопурина до полной. Снижение дозы аналогов пурина (тиопурина) в 2 раза рекомендуется при снижении лейкоцитов в крови ниже 3000/мм3, тиопурины противопоказаны в редких случаях, когда абсолютное количество лейкоцитов снижается ниже 1500/мм3.
4. В течение первого месяца после начала лечения обязателен контроль общего анализа крови и активности «печеночных» ферментов (определение активности аланинаминторансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глютамилтрансферазы (ГГТ), щелочной фосфатазы в крови), первоначально – каждые 1-2 недели с последующим уменьшением частоты; а в дальнейшем на протяжении всего лечения тиопуринами необходим контроль этих показателей каждые 3 месяца у всех пациентов (независимо от активности ТПМТ).
6. Панкреатит может развиваться независимо от дозы в ранние сроки после начала применения тиопуринов), при его развитии обычно требуется отмена препарата. Необходимо уделить особое внимание дифференциальной диагностике истинной токсичности, связанной с применением тиопуринов, и внекишечными проявлениями ВЗК в форме панкреатита.
7. Решение о переводе с азатиоприна** (AZA) на #меркаптопурин** (MP) и наоборот может быть принято у пациентов с гриппоподобным синдромом или острыми симптомами со стороны желудочно-кишечного тракта.
8. Увеличение активности трансаминаз более двух норм может носить транзиторный характер или потребовать снижения дозы препарата или его отмены. При повышении активности ТПМТ и уровня трансаминаз рекомендуется снижение дозы тиопурина и назначение #аллопуринола**.
9. При добавлении к лечению #аллопуринола** доза тиопурина должна быть снижена до 25-33% от первоначальной дозы. Стандартная доза #аллопуринола** для взрослых составляет 100 мг/сутки, доза #аллопуринола** для детей должна быть уменьшена (50-75 мг в зависимости от массы тела).[57]
11. Всем пациентам, которые применяют или ранее применяли тиопурины, рекомендуется избегать воздействия солнечных лучей в течение всей жизни, а также проходить регулярное дерматологическое обследование в связи с повышенным риском опухолей кожи.
Примечание: Нумерация пунктов дана в соответствии с официальным текстом документа-источника.
Не рекомендуется применение у детей с БК тиопуринов для индукции ремиссии БК [19,20,10].
(УУР - С УДД - 5)
Рекомендовано селективное проведение (при возможности) исследования активности тиопуринметилтрансферазы (ТПМТ, TPMT) перед началом терапии тиопуринами с целью выявления пациентов с высоким риском миелосупрессии (при доступности данного исследования) [19,20].
(УУР - С УДД -5)
Комментарий: исследование позволяет выявить пациентов с высоким риском миелосупрессии (норма 230-450 ед/мл). При отсуствии возможности определения – поэтапное повышение дозы азатиоприна** [8,17]
Рекомендовано селективное определение уровней метаболитов (6-тиогуаниновые нуклеотиды [6-TGN] и 6-метилмеркаптопурин [6-MMP]) (при доступности данного исследования) пациентам с БК, получающим тиопурины с субоптимальным ответом на терапию для выявления причин цитопении или повышенных «печеночных» ферментов, мониторинга жалоб и для оптимизации дозирования [10].
(УУР - С УДД - 5)
Комментарии:
При отсутствии возможности определения – поэтапное повышение дозы азатиоприна** [8,17].
Интерпретация уровней метаболитов тиопуринов
6-TGN [pmol/8×108 Эр]a |
6-MMP [pmol/8×108 Эр] |
Дозозависимые побочные эффекты |
Интерпретация |
Рекомендации |
низкий [<230] |
норма [<5700] |
- |
Недостаточная доза или низкий комплайнс |
Повысить комплайнс или дозу тиопуринов до адекватного уровня |
низкий [<230] |
высокий [≥5700] |
Гепатотоксичность и другие |
TPMT гиперметаболизатор |
Рассмотреть добавление #аллопуринола** 50 мг х 1р/сут [10] и уменьшение дозы тиопуринов до 25-33% от стандартной или сменить препарат |
терапевтический [230–450] |
Норма или высокий |
Рефрактерность |
Неэффективность терапии |
Если имеются клинические признаки резистентности – сменить препарат |
высокий [>450] |
Норма |
Миелосупрессия |
Низкая активность TPMT [гетеро-илигомозигота] |
Сменить препарат в случае гомозиготности или уменьшить дозу вполовину в случае гетерозиготности |
высокий |
Высокий |
Миелосупрессия и гепатотоксичность |
Передозировка |
Если имеются клинические признаки резистентности – сменить препарат |
a «Отрезные» значения основаны на методе в соответствии с [107]
Более высокие «отрезные» значения [therapeutic range of 6-TGN from 300 to 600 pmol/8×108 RBC] необходимы при оценке методом Dervieux and Boulieu. [108]
Эффективность #метотрексата**
Результаты, полученные в 7 ретроспективных когортных исследованиях у детей, позволяют предположить, что эффективность #метотрексата** у детей, у которых лечение тиопуринами было неэффективным или наблюдалась их плохая переносимость, составляет от 50 до 80% [109,110,111,112,113,114,115; при этом частота ремиссии через 6 и 12 месяцев составила 37–62% и 25–33% соответственно, а частота ремиссии в течение всего первого года - 15-35%. В двух небольших исследованиях (n=50) не было выявлено различий между #метотрексатом** и #меркаптопурином** (в отношении поддержания ремиссии БК (ОР 2,63; 95%ДИ 0,74-9,37; P=0,14). У детей, ответивших на лечение отмечена нормализация линейного роста, что может быть косвенным признаком эффективного контроля воспаления слизистой оболочки. Оценка эффективности #метотрексата** заживлять слизистую оболочку не проводилась, за исключением одного исследования у взрослых, в котором оно достигнуто у 2 из 11 пациентов, получавших #метотрексат**, 8 из 18, получавших азатиоприн** (p = 0,011 по сравнению с #метотрексатом**) и 9 из 16 пациентов, получавших инфликсимаб** (p = 0,008 по сравнению с #метотрексатом**) [116].
Безопасность и нежелательные эффекты #метотрексата**
Побочные реакции сдерживают широкое применение #метотрексата**. К ним относятся тошнота/рвота, гриппоподобные симптомы, поражение печени и, значительно реже, миелосупрессия. Проблема тошноты и рвоты может быть особенно неприятной, и данные явления часто становятся причиной прекращения применения препарата [117]; в исследовании, проведенном Uhlen и соавт.[110], тошнота/рвота наблюдалась у 7/61 (11%) пациентов, а в исследовании, проведенном Turner и соавт.[109], у 4/17 (24%) детей, принимавших препарат внутрь, и у 6/39 (15%) пациентов из группы, получавшей препарат подкожно. Появление тошноты и рвоты можно предотвратить путем превентивного применения ондансетрона** (согласно инструкции, противопоказан до 1 мес) [118]. Токсическое влияние на органы дыхания относится к очень серьезным, но крайне редким осложнениям применения #метотрексата**; ни одного случая данного явления у детей с БК зарегистрировано не было. Повышение активности печеночных ферментов может наблюдаться у 30% пациентов и обычно проходит после временного прекращения применения #метотрексата** и/или снижения дозы.
#Метотрексат** рекомендуется в качестве одного из вариантов поддержания ремиссии у детей с высоким риском неблагоприятного исхода заболевания в качестве препарата первой линии для поддержания ремиссии или при неэффективности или непереносимости тиопуринов [20].
(УУР - С УДД - 5)
Комментарии:
#Метотрексат** следует назначать в дозе 15 мг/м2 1 раз в неделю; максимальная доза – 25 мг.
Если у пациента в течение нескольких месяцев наблюдается стойкая полная ремиссия с нормальными значениями маркеров воспаления, может быть предпринята попытка снижения дозы до 10 мг/м2 один раз в неделю (максимальная доза – 15 мг).
#Метотрексат** обычно назначается в виде подкожных инъекций, эффективность которых аналогична эффективности внутримышечных инъекций.
На фоне терапии #метотрексатом** рекомендуется прием внутрь #фолиевой кислоты** (5 мг через 24-72 часа после введения #метотрексата** или 1 мг однократно в сутки 5 дней в неделю) [10].
У пациентов со стойкой ремиссией необходим периодический контроль общего анализа крови и активности АЛТ.
#Метотрексат** строго противопоказан при беременности, а также его применение противопоказано половым партнерам женщины при планировании беременности, при необходимости следует использовать эффективный метод контрацепции.
При плохой переносимости #метотрексата** (тошнота) следует назначить
Дети с болезнью Крона, как правило, нуждаются в социальной и психологической реабилитации [313]. А также в нутритивной поддержке при белково-энергетической недостаточности.
В настоящее время нет доказательств достаточного уровня для выбора методики реабилитации при слабости и утомляемости, характерных для пациентов с БК [314].
Болезнь Крона в детском возрасте противопоказана для санаторно-курортного лечения.
5.1. Профилактика
5.1.1 Профилактика заболевания
Не существует
5.1.2 Вакцинация детей с БК
Воспалительные заболевания кишечника – состояния, которые характеризуются повышенным риском присоединения и/или реактивации различных инфекций, особенно подвержены риску пациенты на иммуносупрессивной терапии, а также имеющие хронические заболевания (например, диабет, хроническая болезнь почек, ВИЧ-инфекция, первичный иммунодефицит), а также нарушения нутритивного статуса.
Стратегиями по нивелированию рисков для пациента признаны своевременная диагностика инфекций и вакцинация [315, 316, 317].
Рекомендовано пациентам с БК, при диагностике заболевания оценить вакцинальный статус, риск заражения и последствия перенесённой инфекции с целью определения необходимости и вида вакцинации [318, 315].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: также следует уточнить, переносил ли пациент ранее вакцинопредотвратимые инфекции (например, корь, краснуха, ветряная оспа, эпидемический паротит и др.). В дальнейшем в ходе наблюдения и лечения следует регулярно мониторировать вакцинальный статус пациента.
Рекомендовано пациентам с БК проведение вакцинации в соответствии с национальным календарем профилактических прививок с целью предотвращения/уменьшения вероятности тяжелого (осложненного) течения инфекций, с учетом периода заболевания и получаемой терапии [319, 315, 316, 317, 320].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий: пациентам, не получающим иммуносупрессивную терапию (таблица 2), могут применяться любые вакцины в соответствии инструкцией (инактивированные и живые). Пациентам, получающим иммуносупрессивную терапию не назначаются вакцины (живые).
В настоящее время нет однозначных данных об оптимальном интервале до возможности применения вакцин (живых) после завершения иммуносупрессивной терапии.
Согласно [Методическим указаниям МУ 3.3.1.1095—02. «Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок»], дозой кортикостероидов системного действия, вызывающей иммуносупрессию, является для преднизолона** 2 мг/кг/сут, принимаемой в течение 14 дней и более; введение вакцин (живых) этим пациентам допускается через 1 месяц и более после окончания терапии. Использование такой дозы в течение менее 2 недель или меньших доз в течение более длительного периода не ведет к развитию выраженной иммуносупрессии, так что введение живых вакцин возможно сразу по окончании курса лечения. Использование поддерживающих доз глюкокортикоидов, а также ингаляционное, местное или внутрисуставное их применение не является противопоказанием к введению любых вакцин».
Вакцины (живые) могут быть назначены не ранее, чем через 1-3 мес. после завершения иммуносупрессивной терапии [315, 316, 320]. В случае применения высоких доз глюкокортикоидов – интервал после окончания лечения и возможностью введения вакцин (живых) может составлять до 6 месяцев в зависимости от инструкции к препарату [315].
Необходимую иммунизацию с использованием вакцин (живых) следует, при возможности, проводить до старта иммуносупрессивной терапии. В ином случае, иммунизация может быть продолжена при установлении контроля над заболеванием, при необходимости его поддержания – на фоне назначения базисной терапии, строгого соблюдения диетологических и других рекомендаций гастроэнтеролога. Иммуносупрессивное лечение может быть начато не ранее, чем через 3-4 недели после введения вакцин (живых). [315, 316].
У ряда пациентов с воспалительными заболеваниями кишечника сохраняется риск недостаточного иммунного ответа после проведения стандартной схемы вакцинации, в связи с чем возможно рассмотреть проведение выборочного контроля напряженности иммунитета не ранее, чем через 1 месяц после завершенной вакцинации (например, после вакцины для профилактики вирусного гепатита B** - Определение антител к поверхностному антигену (anti-HBs) вируса гепатита В (Hepatitis В virus) в крови, количественное исследование) с последующим введением бустерной дозы вакцины при отсутствии защитных титров антител [315, 316, 321].
Таблица 2 Перечень лекарственных препаратов, применяемых в терапии ВЗК, в зависимости от наличия иммуносупрессивного действия
Обладающие иммуносупрессивным действием |
Глюкокортикоиды (преднизолон**, метилпреднизолон**, #будесонид**) |
Азатиоприн** |
#Меркаптопурин** |
#Такролимус** |
#Циклоспорин** |
#Инфликсимаб** (включая биосимиляры)(дозировки и режим см. п.п. 3.1.2.4) |
Адалимумаб** (включая биосимиляры)(дозировки и режим см. п.п. 3.1.2.4) |
#Голимумаб** |
#Устекинумаб** |
#Тофацитиниб** |
#Упадацитиниб** |
Не обладающие иммуносупрессивным действием |
Аминосалициловая кислота** |
Сульфасалазин** |
#Ведолизумаб**1 |
Примечание: 1 Ведолизумаб не включен в список препаратов, обладающих иммуносупрессивным действием, поскольку обладает селективным действием на кишечник, тем не менее, согласно инструкции, в очень редких случаях могут возникать инфекционные осложнения
Особо высок у пациентов с ВЗК риск тяжелого течения инфекций, вызванных пневмококком, вирусами гриппа, гепатита В, кори, краснухи, эпидемического паротита, ветряной оспы.
Вакцинацию против пневмококковой инфекции пациентам с БК с профилактической целью рекомендовано проводить последовательно, начиная с однократной дозы ПКВ13 наиболее широкой валентности с последующим введением ППВ23 с минимальным интервалом 8 недель. Повторная вакцинация предусмотрена с применением ППВ23 через 5 лет [316].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендовано пациентам с БК проведение ежегодной вакцинации против гриппа при подготовке к сезону гриппа с применением вакцин (инактивированных) с профилактической целью [315, 316]. .
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендовано пациентам с БК перед назначением иммуносупрессивной терапии при отсутствии подтверждения перенесенной инфекции или выполненной вакцинации против гепатита В, ветряной оспы, кори, краснухи и эпидемического паротита проведение соответствующей вакцинации [315,316]. .
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: вакцинация проводится в соответствии с инструкциями
5.2 Диспансерное наблюдение
В связи с прогрессирующим характером заболевания пациенты, страдающие БК, должны получать постоянную (пожизненную терапию) и проходить регулярный (пожизненный) мониторинг активности заболевания. Контроль активности заболевания позволяют не только инструментальные методы исследования, но и лабораторные методы анализа маркеров воспаления, в первую очередь, уровня фекального кальпротектина, концентрация которого в стуле коррелирует со степенью активности воспалительного процесса в кишечнике.
Периодичность и объем диспансерного наблюдения определяется индивидуально, но у большинства пациентов целесообразно придерживаться следующего:
Рекомендовано для детей с БК, в среднем, каждые 3 месяца - диспансерный прием (осмотр, консультация) врача-гастроэнтеролога и/или диспансерный прием (осмотр, консультация) врача-педиатра с полным объективным исследованием, включая перианальную область, оценка физического и полового развития, общий (клинический) анализ крови развернутый, исследование уровня СРБ, определение уровня фекального кальпротектина [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: если ребенок наблюдается в стационаре – осмотры и исследования не дублируются. При отсутствии
Не рекомендовано рутинное (ежегодное) эндоскопическое исследование при отсутствии клинических показаний (сомнений в диагнозе, необходимости исключения сопутствующих состояний, нарастания клинических проявлений, подозрений на осложнения, необходимости контроля после оперативного лечения) в большинстве случаев не проводится [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
При ухудшении состояния, нарастании уровня маркеров воспаления (С-реактивного белка, фекального кальпротектина) детям с БК рекомендовано выполнять (илео)колоноскопию для оценки активности заболевания [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: проводится в стационарных условиях
Необходимо полное обследование, включая эндоскопическое, патолого-анатомическое (гистологическое), лабораторное, при переходе подростка с БК во взрослую сеть для дальнейшего наблюдения [8].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: проводится в стационарных условиях
Пациентам с БК, в зависимости от необходимости, может быть оказана медицинская помощь любого вида, условия, формы, предусмотренных законодательством Российской Федерации.
Первичная специализированная медико-санитарная помощь оказывается врачом-гастроэнтерологом, врачом-колопроктологом/врачом-детским хирургом и иными врачами-специалистами.
Для диагностики БК пациент, в большинстве случаев, направляется в стационар.
При подозрении и (или) выявлении у пациента БК в ходе оказания ему скорой медицинской помощи таких пациентов переводят или направляют в стационар для определения тактики ведения и необходимости применения дополнительно других методов специализированного лечения, включая проведение таргетной биологической терапии и хирургического лечения.
Специализированная, в том числе высокотехнологичная, медицинская помощь при БК оказывается врачами-гастроэнтерологами, врачами-колопроктологами/врачами-детскими хирургами.
Показания для госпитализации в круглосуточный или дневной стационар медицинской организации, оказывающей специализированную, в том числе высокотехнологичную медицинскую помощь при БК определяются врачом-гастроэнтерологом и/или врачом-колопроктологом (врачом-детским хирургом) и/или врачом-инфекционистом и др.
Показанием для госпитализации пациента в медицинскую организацию в экстренной или неотложной форме является:
наличие осложнений БК, требующих оказания ему специализированной медицинской помощи в экстренной и неотложной форме;
наличие осложнений лечения БК (хирургическое вмешательство, биологическая терапия, гормональная и цитостатическая терапия и т.д.).
Показанием для госпитализации в медицинскую организацию в плановой форме является:
необходимость выполнения сложных инвазивных диагностических медицинских вмешательств, требующих последующего наблюдения в условиях круглосуточного или дневного стационара;
наличие показаний к специализированному лечению БК (хирургическое вмешательство, гормональная и иммуносупрессивная терапия, биологическая и таргетная терапия), требующему наблюдения в условиях круглосуточного или дневного стационара.
Организация диетического питания пациентов при стационарном лечении в медицинских организациях проводится в соответствии с Приложением 3 приказа Минздрава России от 23.09.2020 № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием».
Показанием к выписке пациента из медицинской организации является:
завершение курса лечения, или одного из этапов оказания специализированной, в том числе высокотехнологичной медицинской помощи, в условиях круглосуточного или дневного стационара при условии отсутствия осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной медицинской помощи в условиях круглосуточного или дневного стационара,;
необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию осуществляется после предварительной консультации по предоставленным медицинским документам или телемедицинской консультации и/или предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод.
7.1 Исходы и прогноз
Прогностически неблагоприятными факторами при БК являются курение, дебют заболевания в детском возрасте, перианальные поражения, пенетрирующий фенотип заболевания и распространенное поражение тонкой кишки. С ребенком/законными представителями следует провести профилактическую беседу о вреде табакокурения. С пациентом - курильщиком в обязательном порядке должна быть проведена беседа о необходимости прекращения табакокурения, в том числе, электронных сигарет.
Ранняя диагностика, адекватное ведение и лечение пациентов улучшает исходы и прогноз при БК у детей.














