Острый перикардит — это впервые возникший клинический синдром, имеющий полиэтиологическую природу и проявляющийся в типичных ситуациях симптомами воспаления и болями в груди, а в ряде случаев также шумом трения перикарда и/или выпотом в полость перикарда воспалительного характера.
Рецидивирующий перикардит — это состояние, при котором повторный эпизод острого перикардита возникает через 4–6 недель бессимптомного периода после купирования первого эпизода.
Подострый перикардит — это перикардит с длительностью заболевания более 4–6 недель, но менее 3 месяцев без достижения ремиссии после эпизода острого перикардита.
Хронический перикардит — это перикардит, относящийся к перикардиальным выпотам, которые продолжаются в течение 3 и более месяцев.
Констриктивный перикардит — это отдаленное последствие любого патологического процесса, развивающегося в перикарде в результате фибринозного утолщения и кальцификации париетального и, реже, висцерального его листков, что препятствует нормальному диастолическому заполнению камер сердца.
Тампонада сердца — это жизнеугрожающее состояние, характеризующееся быстро нарастающим или постепенным сдавлением сердца за счет накопления в полости перикарда жидкости, крови, гноя, тромботических масс, газа в результате воспаления, травмы, разрыва сердца или диссекции аорты.
Миоперикардит — это перикардит с известным или клинически подозреваемым вовлечением миокарда. По решению Рабочей группы ESC перикардит, сопровождающийся поражением миокарда, необходимо обозначать термином «миоперикардит», а преобладающий миокардит с вовлечением перикарда — «перимиокардит».
Перикардит, представляя собой воспалительный процесс, может быть как самостоятельной нозологической единицей, так и вторичным проявлением другого заболевания.
Этиологические факторы поражения перикарда можно описать как инфекционные, неинфекционные (иммунные и неиммунные — поражение смежных органов, метаболические, неопластические, травматические, ятрогенные и т. д.) и идиопатические [1–4].
Этиология заболеваний перикарда:
1. Идиопатический перикардит.
2. Инфекционные причины:
вирусные (обычные) (герпес-вирусы (вирус Эпштейна–Барр, цитомегаловирусы, вирус герпеса 6-го типа), вирусы гриппа, краснухи, энтеровирусы (вирусы Коксаки, ECHO-вирусы), аденовирусы, вирусы гепатитов В и С, вирус иммунодефицита человека, парвовирус В19 (возможная общность с вирусными агентами миокардита) и др.);
бактериальные или гнойные (Mycobacterium tuberculosis, реже Mycobacterium avium; Coxiella burnetii, Borrelia burgdorferi; редко S. pneumoniaе, N. meningitidis, S. aureus, Haemophilus parainfluenza, Chlamydophila pneumonia, Mycoplasma pneumoniae, Legionella, Leptospira interrogans, Listeria, Providencia stuartii, Eikenella corrodens и др.);
грибковые (редко) (Histoplasma spp. (при сохраненном иммунитете), Candida spp., Aspergillus spp., Blastomyces spp., Cryptococcus neoformans и др. (при иммунодефицитных состояниях);
паразитарные (очень редко) (Entamoeba histolytica, Echinococcus spp., Toxoplasma spp. и др.).
3. Неинфекционные причины:
a. Аутоиммунные и аутовоспалительные:
системные заболевания соединительной ткани (системная красная волчанка, ревматоидный артрит, системная склеродермия, синдром Шегрена, дерматомиозит/полимиозит);
системные васкулиты (гигантоклеточный артериит, неспецифический аортоартериит, узелковый полиартериит, эозинофильный гранулематоз с полиангиитом, синдром Бехчета);
острая ревматическая лихорадка;
семейная средиземноморская лихорадка;
болезнь Стилла взрослых;
саркоидоз;
IgG4-связанное заболевание;
воспалительные заболевания кишечника;
хроническая реакция «трансплантант против хозяина» после аллогенной трансплантации гемопоэтических стволовых клеток крови;
b. Травматические и ятрогенные:
Раннее начало (редко):
прямое ранение (проникающее ранение, торакальная хирургия, перфорация пищевода);
непрямое повреждение (непроникающие ранения, тупые травмы грудной клетки, лучевая терапия);
Позднее начало:
посткардиотомный синдром (коронарное шунтирование, протезирование клапанов сердца и др.);
постторакотомный синдром;
посттравматический, включая постинтервенционные формы (имплантация кардиостимулятора, радиочастотная аблация аритмогенных зон, эндоваскулярное протезирование аортального клапана, чрескожное коронарное вмешательство, эндомиокардиальная биопсия);
c. Перикардиты, обусловленные поражением сердца и соседних органов:
миокардиты;
инфаркт миокарда (ранний (эпистенокардический) перикардит и синдром Дресслера);
заболевания, обусловленные высоким венозным давлением (хроническая сердечная недостаточность, легочная гипертензия);
расслоение грудного отдела аорты;
инфаркт легкого;
пневмония;
эмпиема плевры;
заболевания пищевода;
паранеопластические синдромы;
d. Метаболические:
терминальная хроническая болезнь почек;
гипотиреоз;
тиреотоксикоз;
анорексия;
e. Новообразования перикарда:
-
первичные:
злокачественные (редко) (мезотелиомы, фибро- и ангиосаркомы);
доброкачественные (фибромы, липомы);
-
вторичные (метастатические):
рак легкого;
рак молочной железы;
рак желудка;
рак толстой кишки;
лимфомы;
меланома;
саркомы и др.;
f. Лекарственные (редко):
Волчаночноподобный синдром (прокаинамид**, метилдопа**, изониазид**, фенитоин**);
традиционные противоопухолевые препараты (чаще ассоциированы с вторичной кардиомиопатией, в том числе прямой перикардиопатией) –доксорубицин**, даунорубицин**, блеомицин**, аналоги пиримидина, фторурацил**, циклофосфамид**, метотрексат**;
таргетные противоопухолевые препараты — дазатиниб**, иматиниб**, третиноин**, мышьяка триоксид;
иммунотерапия опухолей — Интерлейкин-2, интерферон альфа -2b**;
ингибиторы контрольных точек Т-клеточного иммунного ответа (АТХ моноклональные антитела) — ипилимумаб**, ниволумаб**, пембролизумаб**, атезолизумаб**, дурвалумаб**, авелумаб**;
бета-лактамные антибактериальные препараты: пенициллины (перикардит гиперчувствительности, ассоциированный с эозинофилией);
амиодарон**, тиазидные диуретики;
стрептокиназа, оральные антикоагулянты (АТХ — антитромботические средства);
месалазин**, бромокриптин**, пропилтиоурацил, клозапин, циклоспорин**, ингибиторы фактора некроза опухоли альфа (ФНО-альфа), адалимумаб**, рекомбинантный гранулоцитарный колониестимулирующий фактор человека [рчГ-КСФ];
некоторые вакцины;
g. Перикардиты при других ситуациях или синдромах:
амилоидоз и другие причины нефротического синдрома;
поликистоз почек;
синдром Стивенса–Джонсона;
эозинофильный синдром;
хилоперикард;
наследственное частичное и полное отсутствие перикарда;
кисты перикарда.
На долю установленных инфекционных причин острого перикардита приходится только 14% [5]. В развитых странах наиболее часто встречается идиопатический/вирусный перикардит (до 85–90% больных), сопровождающийся предшествующими желудочно-кишечными или гриппоподобными симптомами [6–10], несколько чаще наблюдаемый в холодное время года [11], в то время как туберкулез, зачастую на фоне ВИЧ-инфекции, является ведущей причиной данного заболевания в развивающихся странах (64,9–70% в государствах Африки) [12, 13].
В эпоху широкого применения антибактериальных препаратов системного действия и превентивной вакцинации пациентов групп риска с целью профилактики пневмококковой пневмонии частота бактериальных перикардитов существенно снизилась до 1–2% [29]: в их структуре наиболее распространенным патогеном остается S. aureus, являющийся причиной первичного абсцесса перикарда и/или гнойного перикардита у 22–31% больных [14]. Однако одновременно возросла этиологическая значимость анаэробных возбудителей (Prevotella spp., Peptostreptococcus spp., Propionibacterium acnes и др.), а также Borellia burgdorferi [6, 5].
Все большую распространенность приобретает цитомегаловирусный перикардит, наблюдающийся у лиц с иммунодефицитом и у ВИЧ-инфицированных больных.
Неинфекционные причины перикардиальных поражений занимают около 15–20% [15, 16]. Среди них 8,9–20% составляет посткардиотомный перикардит, частота которого в развитых странах прогрессивно увеличивается, что связано с ростом инвазивных вмешательств (коронарное шунтирование, имплантация искусственного водителя ритма (A16.10.014 имплантация кардиостимулятора), радиочастотная абляция аритмогенных зон, эндоваскулярное протезирование аортального клапана, реже — чрескожные коронарные вмешательства) [17–24]. Напротив, последние десятилетия характеризуются снижением частоты перикардитов у пациентов с перенесенным инфарктом миокарда c подъемом сегмента ST, обусловленное прогрессом в терапии коронарогенного повреждения миокарда: так частота раннего (эпистенокардического) перикардита снизилась с 10–20% до 6%, а для синдрома Дресслера уменьшение составило с 3-4% до <1% [25]. К другим неинфекционным причинам следует отнести аутоиммунные заболевания (2–24%), терминальную хроническую болезнь почек (5–13% до проведения диализа, 20% — на фоне его проведения), первичный гипотиреоз (как следствие хронического аутоиммунного тиреоидита и послеоперационный) (3–37%), первичные и вторичные новообразования перикарда (5–35%), лучевую терапию рака молочной железы, легкого, пищевода или медиастинальной лимфомы Ходжкина в кумулятивной дозе более 30 гр. [16, 26–32]. Недавно был описан миоперикардит в рамках иммуноопосредованных нежелательных реакций (1%), связанных с использованием моноклональных антител — ингибиторов контрольных точек Т-клеточного иммунного ответа: ингибиторы PD-1/PDL-1 (белок запрограммированной клеточной смерти 1/лиганд смерти 1) (ипилимумаб**, ниволумаб**, пембролизумаб**) в иммунотерапии злокачественных новообразований (метастатической меланомы, мезотелиомы, немелкоклеточного рака легкого, лимфомы Ходжкина, уротелиального рака) [33–40].
Ведущей этиологической причиной развития миоперикардитов является вирусная инвазия [41–43]. Как и при раздельном поражении миокарда и перикарда, миоперикардит развивается нередко после перенесенной острой респираторно-вирусной инфекции, острого тонзиллита, пневмонии, гастроэнтерита или энтероколита [44, 45]. В развивающихся странах существенное значение в развитии миоперикардита играют другие инфекционные агенты, особенно туберкулез [1].
Важно знать, что дебют острого перикардита может быть одним из проявлений паранеопластического синдрома [46, 2, 74, 3, 36]. В связи с этим целесообразно проведение направленного онкологического поиска у курящих пожилых пациентов с избыточной массой тела в случае развития острого перикардита, имеющих более высокий риск развития злокачественного новообразования (4,8% больных) [46, 47].
Идиопатический перикардит, специфическая этиология которого остается неизвестной при рутинном исследовании, наблюдается в развитых странах в 55–80% случаев, тогда как на африканском континенте на его долю приходится только 15% [48, 5]. Предполагается, что в его основе лежит прямое или опосредованное вирусное повреждение перикарда [6, 10, 49]. Вирусологические исследования в условиях острого перикардита имеют низкую мощность и их результаты не оказывают значимого влияния на ведение больных [50]. Следовательно, принципиальным моментом в диагностике идиопатического/предположительно вирусного перикардита и определении дальнейшей тактики ведения пациента является исключение невирусных причин данного заболевания [3].
Констриктивный перикардит развивается менее чем в 1% случаев в исходе острого идиопатического перикардита. Развитие констриктивного перикардита более характерено для специфической этиологии. Риск развития констрикции возрастает до 2–5% при аутоиммунном, аутовоспалительном и паранеопластическом перикардитах. Самый высокий риск констрикции, достигающий 20–30%, характерен для бактериального, особенно гнойного и туберкулезного перикардитов [51–54].
Гнойный перикардит встречается редко, менее чем в 1% случаев [55]. Часто он ассоциирован с эмпиемой плевры или пневмонией и вызывается стафилококками, стрептококками, пневмококками или грибами у пациентов с иммунодефицитом или после оперативных торакальных вмешательств [56, 57]. Также распространение инфекции возможно из ротоглотки, гематогенным путем или по ретрофарингеальному пространству, клапанам сердца и из субдиафрагмальной области [55, 58]. Менингококковый перикардит может возникать как первичная менингококковая инфекция или вторичная форма, возникающая в результате диссеминированной менингококкемии [59].
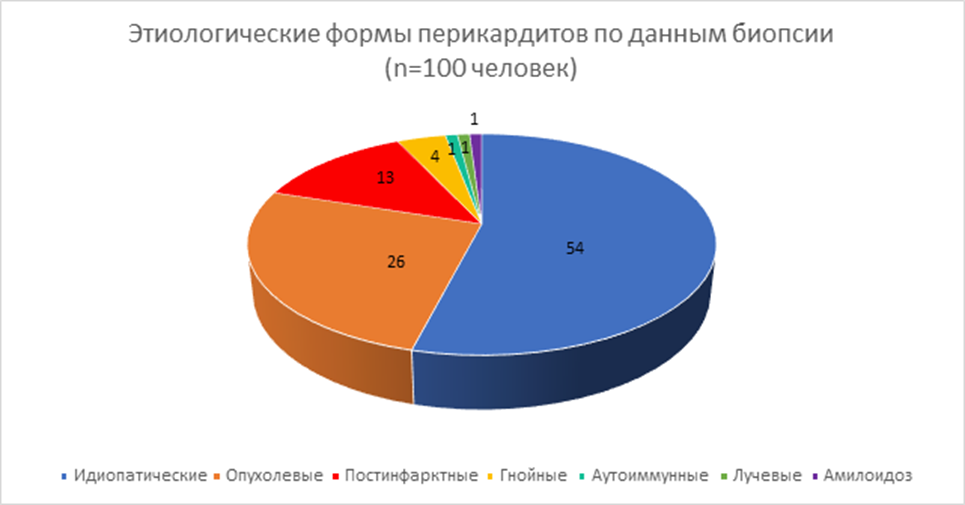 Рисунок 1. Этиология перикардита
Рисунок 1. Этиология перикардита
Истинная распространенность перикардитов в популяции неясна ввиду отсутствия специфичных симптомов, которые часто маскируются под клиническую картину других заболеваний, или вовсе не вызывают настороженности как у пациентов, так и у врачей. Это приводит к тому, что среди всех обратившихся за медицинской помощью в стационар диагноз выставляется только в 0,2% случаев [6], в то время как признаки перикардита (активного или перенесенного в прошлом) обнаруживаются на аутопсиях в 1–6,1% [48]. Частота острого перикардита составляет 27,7 случаев на 100000 населения в год в городских поселениях Северной Италии, при этом сочетание с миокардитом наблюдается в 15% случаев [60–64]. При этом, по данным Danish National Patient Registry, за последние два десятилетия наблюдается рост на 47% частоты острого перикардита (с 10,5 на 100000 населения в 1994 году до 15,4 на 100000 населения в 2016 году) [15].
Гнойный перикардит наблюдается в настоящее время редко, составляя 1 случай на 18000 госпитализированных пациентов, причем в половине случаев диагноз устанавливается только по результатам аутопсии [65, 66].
Рецидивирующее течение перикардита в течение первых 18 месяцев наблюдается в 25–30% случаев [60, 7, 67], а вероятность повторного рецидива повышается до 50% [60, 67].
Смертность от острого перикардита в условиях стационара, на фоне проводимой адекватной терапии составляет 1,1% и увеличивается у пожилых пациентов, а также при наличии тяжелых сопутствующих заболеваний (пневмония, сепсис) и факторов риска (ВИЧ-инфекция, иммуносупрессия, неконтролируемый сахарный диабет, диализ, алкоголизм, хирургические вмешательства на сердце) [1]. В то же время наблюдается тенденция к снижению ранней общей смертности у пожилых больных с острым перикардитом (с 7,6% в 1999 году до 5,7% в 2012 году) [68]. Гнойный перикардит, характеризующийся фульминантным течением с быстрым развитием тампонады, средней продолжительностью госпитализации около 3 дней, сопровождается высоким уровнем смертности — от 42 до 77% [65, 69–71].
Заболеваемость туберкулезным перикардитом (ТБП) зависит от степени эндемичности туберкулеза в регионе. В развитых странах его распространенность даже не достигает 4% [13], а в развивающихся составляет 70%, являясь основной причиной острых перикардитов [13, 12, 72]. Пандемия ВИЧ усугубляет бремя ТБП, особенно в южной части Африки [13, 73, 74]. Заболевание может развиться в любом возрасте. Отмечено, что мужчины болеют чаще женщин [13]. Смертность при ТБП крайне высока, несмотря на использование глюкокортикоидов, Безвременника осеннего семян экстракт (источник алкалоида Колхицина) и противотуберкулезных препаратов, которые плохо проникают в перикард, и достигает 40% [75].
Классификация перикардитов и перикардиальных выпотов по МКБ-10 (русскоязычные издания 1995 и 2019 гг., с версиями МКБ-10, соответственно, 1989 и 2016 гг. Этот раздел МКБ-10 не изменился)
I30 Острый перикардит
Включен: острый перикардиальный выпот
Исключен: ревматический перикардит (острый) — I01.0
I30.0 Острый неспецифический идиопатический перикардит
I30.1 Инфекционный перикардит (включая, пневмококковый, гнойный, стафилококковый, стрептококковый, вирусный, пиоперикардит)
При необходимости идентифицировать инфекционный агент используют второй дополнительный код (B95-B98). Примечание: в РФ второй дополнительный код не применяется [76-78].
I30.8 Другие формы острого перикардита
I30.9 Острый перикардит неуточненный
I31 Другие болезни перикарда
Исключены: некоторые текущие осложнения острого инфаркта миокарда (I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда, I23.8 Другие текущие осложнения острого инфаркта миокарда), посткардиотомический синдром (I97.0), травма сердца (S26.-).
I31.0 Хронический адгезивный перикардит (включая слипчивый, адгезивный медиастиноперикардит)
I31.1 Хронический констриктивный перикардит (включая кальциноз перикарда)
I31.2 Гемоперикард, не классифицированный в других рубриках
I31.3 Перикардиальный выпот (невоспалительный) (включая хилоперикард)
I31.8 Другие уточненные болезни перикарда (включая эпикардиальные бляшки, очаговые перикардиальные сращения)
I31.9 Болезни перикарда, неуточненные (включая тампонаду сердца и хронический перикардит без дополнительных указаний)
I32* Перикардит при болезнях, классифицированных в других рубриках
Примечание: по правилам МКБ-10 применяются только как вторые, дополнительные к первым основным кодам (со знаком †). В РФ вторые дополнительные коды не применяются (письма Минздрава России от от 19.01.2009 г. № 14-6/10/2-178 «О порядке выдачи и заполнения медицинских свидетельств о рождении и смерти», от 26.04.2011 г. № 14-9/10/2-4150 «Об особенностях кодирования некоторых заболеваний класса IX МКБ-10», Методические рекомендации Департамента здравоохранения города Москвы «Правила формулировки патологоанатомического диагноза, выбора и кодирования по МКБ-10 причин смерти». Зайратьянц О.В. и соавт. №№ 45-56, 2019. www.mosgorzdrav.ru).
I32.0* Перикардит при бактериальных болезнях, классифицированных в других рубриках
I32.1* Перикардит при других инфекционных и паразитарных болезнях, классифицированных в других рубриках
I32.8* Перикардит при других болезнях, классифицированных в других рубриках
I97.0 Постперикардиотомный (послеоперационный) перикардит.
Клиническая классификация перикардитов
1. По течению:
a. острый перикардит (максимально до 4–6 недель):
b. подострый перикардит (перикардит длительностью более 4–6 недель, но менее 3 месяцев без ремиссии);
c. хронический перикардит (более 3 месяцев):
d. рецидивирующий перикардит (перикардит, возникающий после разрешения первого эпизода острого перикардита и наличия бессимптомного периода не менее 4–6 недель):
2. По наличию или отсутствию выпота:
a. сухой (фибринозный),
b. экссудативный/экссудативно-констриктивный:
-
по характеру выпота:
транссудат (гидроперикард),
экссудат:
серозный (транссудат, например, при гипоальбуминемии любой этиологии);
серозно-геморрагический (транссудат с примесью крови — при опухолях и их метастазах с поражением перикарда, лучевой терапии органов грудной клетки, тупых травмах сердца и грудной клетки);
геморрагический — гемоперикард (кровь при разрывах миокарда при инфаркте миокарда или аритмогенной дисплазии правого желудочка, расслоении и разрывах аневризм восходящего отдела дуги аорты, травмах сердца и др.);
гнойный и гнилостный (пиоперикард);
хилезный — хилоперикард (при обструкции грудного лимфатического протока и нарушении лимфооттока из перикарда любой этиологии);
-
по степени выпота (объем выпота или ЭхоКГ-измерение в конце диастолы):
небольшой выпот (50–100 мл или <10 мм),
умеренный выпот (100–500 мл или 10–20 мм),
выраженный выпот (>500 мл или >20 мм).
3. По наличию гемодинамических нарушений:
a. тампонада сердца,
b. перикардиальная констрикция (констриктивный (сдавливающий) перикардит или «панцирное сердце»).
Морфологическая классификация болезней перикарда
1. Скопления жидкости в полости перикарда (невоспалительный выпот в перикарде, гидроперикард);
2. Перикардит (может быть как самостоятельной нозологической единицей, так и вторичным проявлением другого заболевания.;
3. Прочие болезни перикарда:
Пороки развития (полное и частичное отсутствие, врожденные кисты и дивертикулы);
Эпикардиальные бляшки (очаговый склероз эпикарда);
Сращения перикарда;
Приобретенные кисты и дивертикулы перикарда;
4. Опухоли перикарда
Первичные опухоли перикарда;
Метастазы злокачественных опухолей другой локализации или их прорастание в перикард;
Поражения при лимфомах и лейкозах.
Перикардит (воспаление листков перикарда)
По патогенезу:
первичные (острый неспецифический идиопатический перикардит, инфекционные и паразитарные перикардиты, чаше вирусные);
вторичные (инфекционные, аутоиммунные, неопластические, метаболические, травматические, ятрогенные и др. проявления и осложнения миокардита, различных заболеваний органов грудной клетки, системных заболеваний, оперативных вмешательств на сердце, лучевой терапии и т.д.).
По характеру воспаления и воспалительного экссудата:
серозный, при наличии примеси крови — серозно-геморрагический (острый неспецифический идиопатический перикардит, первичный инфекционный вирусный, при опухолях и их метастазах с поражением эпи- и/или перикарда, тупых травмах сердца и грудной клетки, лучевой терапии органов грудной клетки, после оперативных вмешательств на сердце и др.);
фибринозный, «сухой» («волосатое сердце», “bread and butter pericarditis” — первичный инфекционный, при уремии, очаговый фибринозный — при трансмуральном инфаркте миокарда, постинфарктном синдроме Дресслера и др.);
фибринозно-гнойный (первичный инфекционный — бактериальный и/или микотический, при инфицировании выпота, других видов перикардита, сепсисе);
фибринозно-геморрагический (первичный инфекционный, при опухолях и их метастазах с поражением эпи- и/или перикарда, тупых травмах сердца и грудной клетки, лучевой терапии органов грудной клетки, после оперативных вмешательств на сердце, уремии и др.);
гнойный и (редко) гнилостный (пиоперикардит, первичный инфекционный — бактериальный и/или микотический, вторичный — при переходе воспаления с органов средостения, инфицировании выпота, других видов перикардита, сепсисе);
казеозный (при туберкулезе, три стадии — сухая — фибринозная, влажная — экссудативная, серозно-фибринолзная, и абсорбционно-констриктивная);
фиброзный — адгезивный (слипчивый), облитерирующий, констриктивный (стенозирующий), медиастиноперикардит (обычно в исходе других перикардитов, редко — первичный).
Прочие болезни перикарда
пороки развития (полное и частичное отсутствие, врожденные кисты и дивертикулы);
эпикардиальные бляшки (очаговый склероз эпикарда);
сращения перикарда (единичные сращения);
кисты и дивертикулы перикарда (приобретенные).
Опухоли перикарда
первичные опухоли перикарда (доброкачественные и злокачественные — мезотелиома и др.);
метастазы злокачественных опухолей другой локализации или их прорастание в перикард (чаще — рака легкого, молочных желез, желудка);
поражения при лимфомах и лейкозах.
1.6.1 Клиническая картина перикардита
Для острого вирусного или идиопатического перикардита в дебюте болезни характерны следующие проявления: боль в груди, шум трения перикарда и специфические конкордантные изменения сегмента ST и депрессия интервала PQ или PR. Начало болезни в большинстве случаев острое, первое проявление болезни — боль в груди. Типична острая, разлитая боль, иррадиирущая в плечи, лопатку, спину. Боль усиливается на вдохе, что требует проведения дифференциального диагноза с плевритом, при кашле и глотании (проба с глотком воды). Боль ослабевает в положении лежа на животе. В остром периоде возможны, но не обязательны гипертермия, миалгия, слабость, нарушения ритма. Одышка не типична в раннем дебюте болезни. Ее появление и нарастание свидетельствуют о нарастании объема экссудата. Острый перикардит разрешается через 2–6 недель. У большинства пациентов с острым вирусным или идиопатическим перикардитом благоприятный долгосрочный прогноз [52].
При остром идиопатическом перикардите тампонада сердца развивается редко, ее развитие характерно для злокачественных опухолей, туберкулеза или гнойного перикардита.
1.6.2 Клиническая картина тампонады сердца
Основные жалобы, которые предъявляют больные с тампонадой сердца или ее угрозой при остром перикардите, — это жалобы на приступы резкой слабости, появление головокружения, обмороков, усиление одышки, обусловленной гиповолемией малого круга кровообращения. Типична поза пациента — больной сидит с наклоном вперед. Кожные покровы бледные, холодные, цианоз. Возможны отечность лица, преимущественно левой руки из-за сдавления безымянной вены, появление и нарастание отеков. При осмотре больного отмечаются набухание шейных вен (менее заметное у больных с гиповолемией). Центральное венозное давление повышается до 200–300 мм вод. ст. (за исключением случаев тампонады при низком давлении у больных с гиповолемией), сохранение снижения венозного давления на вдохе. Артериальная гипотензия прогрессирует или может отсутствовать, особенно у больных с ранее наблюдавшейся артериальной гипертензией. Сочетание артериальной гипотензии, ослабления тонов сердца и расширения яремных вен носит название триады Бека. Появляется парадоксальный пульс, нарастает тахикардия. Наблюдается одышка или учащенное дыхание при отсутствии хрипов в легких. Увеличивается печень, появляется асцит.
1.6.3 Клиническая картина рецидивирующего перикардита
Нет четких различий в клинической картине между острым и рецидивирующим перикардитом. Однако для диагностики необходим бессимптомный интервал от 4 до 6 недель и доказательства нового воспаления перикарда [6]. Как правило, пациенты с долго сохраняющейся лихорадкой более склонны к рецидивам, чем пациенты с нормализацией температурной реакции к 5–7-му дню.
1.6.4 Клиническая картина подострого и хронического перикардита
В клинической картине подострого и хронического перикардита, наряду с болями в грудной клетке, шумом трения перикарда, перикардиальным выпотом, может присутствовать одышка.
1.6.5 Клиническая картина миоперикардита
К наиболее частым жалобам пациентов с миоперикардитом относятся следующие:
- боль в груди, локализующаяся за грудиной и/или в левой половине грудной клетки, усиливающаяся при глубоком дыхании и в горизонтальном положении. Возможна иррадиация боли в шею, левое плечо и нижнюю челюсть [79]. Боль в груди наблюдается более чем у 90% пациентов [80];
- неспецифические симптомы, такие как лихорадка (>50%), общая слабость (>50%), потливость и т.д.
Внезапная сердечная смерть также может являться (единственным или в сочетании с другими симптомами) фатальным проявлением миоперикардита [81].
1.6.6 Клиническая картина бактериального перикардита
Клиническая картина хронического сдавления сердца чаще всего протекает под маской сердечной недостаточности [13, 82]. Основными проявлениями являются перикардиальный выпот (встречается в 79% случаев), выпотно-констриктивный перикардит и констриктивный перикардит, частота которого в связи с активным использованием противотуберкулезных препаратов снизилась с 30–60% до 5–25% [12].
1.6.7 Клиническая картина констриктивного перикардита
В течение констриктивного перикардита можно выделить 4 периода:
скрытый;
начальных клинических проявлений;
выраженных клинических проявлений;
дистрофический (терминальный).
Скрытый период соответствует развитию адгезивного перикардита, когда полость перикарда заполняется нежными спайками, которые не влияют на работу сердца и общую гемодинамику. Отсутствует классическая «триада Бека» (высокое венозное давление, асцит, «малое тихое сердце»). Он может длиться от нескольких месяцев до нескольких лет.
Начальный период, характеризующийся нарастающими гемодинамическими нарушениями, которые проявляют себя только при физической нагрузке. Диастолическая дисфункция желудочков сердца приводит к повышению венозного давления по большому кругу, помимо этого, спайки между париетальным и висцеральным листками перикарда сдавливают верхнюю и нижнюю полые вены в местах их впадения в правое предсердие. Появляется набухание шейных вен, усиливающееся на вдохе, и одутловатость лица.
Особые формы констриктивного перикардита
Помимо классического хронического констриктивного перикардита, выделяют более редкие формы: преходящую констриктивную и экссудативно-констриктивную.
Преходящий констриктивный перикардит развивается после перенесенного острого или экссудативного с незначительным выпотом воспаления околосердечной сумки и разрешается после проведения противовоспалительной терапии [6, 83]. Характеризуется клиническими проявлениями скрытого или начального периода констриктивного перикардита.
Экссудативно-констриктивный перикардит — редко встречающаяся форма констриктивного перикардита, характеризующаяся сдавлением сердца на фоне наличия выпота, значительно влияющего на гемодинамику [84]. Развивается в результате опухолевого поражения, проведения химиотерапии, бактериальной инфекции (особенно туберкулезной в эндемичных странах), а также после оперативных вмешательств на сердце [85]. Основной признак — сохранение повышенного давления в правом предсердии (не снижается более чем на 50% от исходного или до уровня менее 10 мм рт. ст.) после удаления перикардиального выпота и снижения давления в полости перикарда до нормального уровня [84].
2.1 Критерии установления заболевания или состояния
Диагноз перикардит ставится на основании:
характерных жалоб и анамнеза пациента.
Жалобы могут варьироваться в зависимости от типа перикардита (острый, рецидивирующий, хронический, перикордиальный выпот, миоперикардит, тампонада сердца, констриктивный перикардит). Жалобы и особенности анамнеза у пациентов с перикардитом подробно описаны в главе 2.2 Жалобы и анамнез.
выявления признаков перикардита при лабораторном обследовании:
Повышение уровня маркеров воспаления СРБ, СОЭ.
Повышение уровня маркеров повреждения миокарда КФК-МВ и тропонинов I, T.
выявления признаков перикардита при инструментальном обследовании:
Выявления признаков перикардита по данным ЭхоКГ.
Выявление признаков перикардита по данным КТ.
Выявление утолщения листков перикарда по данным МРТ.
Выявление признаков перикардита на ЭКГ (в динамике).
2.2.1 Жалобы и анамнез при перикардите
Наиболее характерными являются:
Боль в груди, боли острые, интенсивные, жгучие, что практически совпадает с характеристикой боли при остром инфаркте миокарда (отмечается в 85–90%);
Одышка присутствует практически во всех случаях острого перикардита и обусловлена развитием диастолической дисфункции;
Лихорадка не имеет строгой закономерности и в ряде случаев отсутствует. Фебрильная лихорадка в основном встречается у пациентов с аутовоспалительным генезом перикардита. Для классического варианта острого перикардита характерна невыраженная субфебрильная температура.
При ограниченных малых выпотах больные жалоб не предъявляют [87, 88]. При умеренных выпотах больные предъявляют жалобы на нарастающую одышку, сначала при физической нагрузке, затем в покое, тупые, ноющие боли за грудиной и/или прекардиальной области, которые характеризуют как чувство «распирания» или «наполнения» [89]. При выраженных выпотах и гемодинамических нарушениях появляются жалобы на головокружения и сердцебиения из-за развития гипотонии и рефлекторной тахикардии. При постепенно нарастающих выраженных выпотах могут возникать симптомы сдавления близлежащих органов: тошнота и отсутствие аппетита (сдавление диафрагмы), дисфагия (сдавление пищевода), охриплость голоса (сдавление возвратного гортанного нерва), икота (сдавление диафрагмального нерва).
2.3.1 Физикальное обследование при остром перикардите
Рекомендуется физикальное обследование у всех пациентов с подозрением на перикардит в рамках первичной консультации врача-терапевта и/или врача-кардиолога с целью верификации диагноза [1, 3, 94, 95, 96].
ЕОК IC (УУР С, УДД 5)
Комментарии: в редких ситуациях удается обнаружить характерную позу пациента: он стремится сесть так, чтобы колени были максимально прижаты к грудной клетке, при этом грудная клетка, как правило, наклонена вперед. Эта поза свидетельствует о наличии большого выпота в полости перикарда.
Высокая скорость снижения систолического АД или абсолютные значения систолического АД менее 100 мм рт. ст. являются основанием для предположения о наличии большого объема выпота в перикарде. Аускультативно тоны сердца приглушены, либо глухие. Шум трения перикарда определяется у трети пациентов в первый день болезни. В последующие дни частота выявления шума резко снижается, составляя единичные случаи.
При выраженных выпотах и высоком риске тампонады появляются признаки гемодинамических нарушений, известных как триады Бека: гипотония, пульсация яремных вен и приглушенные тоны сердца [93].
2.3.2 Физикальное обследование при тампонаде сердца
При объективном обследовании выявляются типичные клинические симптомы и признаки: гипотензия, тахикардия, пульсация яремных вен за счет их растяжения и повышения давления в них, парадоксальный пульс, значительное ослабление звучности тонов сердца на всех точках выслушивания. Парадоксальный пульс является патогномоничным симптомом тампонады сердца и проявляется снижением систолического артериального давления более чем на 10 мм рт. ст. на вдохе при спокойном дыхании [94].
2.3.3 Физикальное обследование при миоперикардите
В большинстве случаев у пациентов обнаруживаются лихорадка и тахикардия. При этом температура тела редко превышает 38°С [95]. При аускультации сердца может выявляться шум трения перикарда, выслушиваемый в области абсолютной сердечной тупости. При развитии тампонады сердца могут быть обнаружены признаки бивентрикулярной сердечной недостаточности.
2.3.4 Физикальное обследование при констриктивном перикардите
Период выраженных клинических изменений характеризуется персистирующим повышением венозного давления (200–300 мм вод. ст.). Из-за выраженного сдавления верхней полой вены появляется характерный внешний вид больного: одутловатая цианотичная голова создает впечатление монументальности («консульская голова»), развивается «воротник Стокса». Обращает на себя внимание отсутствие ортопноэ, несмотря на нарастающий цианоз и учащение дыхания в горизонтальном положении. Прогрессирующая из месяца в месяц одышка носит постоянный характер и никогда не бывает в виде приступов, при физической нагрузке не происходит нарастания интенсивности.
Один из самых характерных признаков при объективном исследовании — это выраженный асцит и гепатомегалия, являющиеся следствием надпеченочной портальной гипертензии. Особенностью констриктивного перикардита является то, что асцит и гепатомегалия предшествуют отеку нижних конечностей.
При глубоком вдохе иногда может определяться необычное систолическое западение или втяжение нижней части грудины и межреберных промежутков (симптом Сали–Чудновского), что объясняется появлением экстракардиальных сращений. При аускультации I и II тоны глухие. Появляется стойкая тахикардия и возможен парадоксальный пульс, который в отличие от тампонады встречается не более чем в 33% случаев [1, 3, 96]. При рубцовом прорастании миокарда предсердий возникает фибрилляция предсердий.
2.4.1 Лабораторные диагностические исследования при остром перикардите
Обязательно определение уровня маркеров воспаления. Повышение маркеров воспаления, в первую очередь С-реактивного белка (СРБ) в сыворотке крови, и увеличение скорости оседания эритроцитов (СОЭ) в общем (клиническом) анализе крови, как и повышение числа лейкоцитов, встречается у большинства пациентов. Повышение уровня этих маркеров рассматривается как диагностически значимый признак, подтверждающий наличие воспалительного заболевания. В силу полиэтиологичности острого перикардита специфических биохимических маркеров не существует. Динамика маркеров воспаления необходима для контроля активности заболевания и эффективности лечения [97]. У пациентов с сопутствующим перикардиту поражением миокарда отмечается повышение уровня специфических маркеров повреждения миокарда активности креатинкиназы МВ фракции в крови (КФК-МВ) и тропонинов I, T в крови [98, 99].
Рекомендовано с целью диагностики всем пациентам с подозрением на острый перикардит определение маркеров воспаления (исследование уровня C-реактивного белка в сыворотке крови) и повреждения миокарда (Исследование уровня/активности изоферментов креатинкиназы в крови — КФК-MB, Исследование уровня тропонинов I, T в крови) [97–99].
ЕОК IC (УУР С, УДД 5)
2.4.2 Лабораторные диагностические исследования при рецидивирующем, подостром и хроническом перикардите
В 8–50% случаев у пациентов с рецидивирующем перикардитом отмечается повышение аминотрансфераз [100, 101]. У трети больных с рецидивирующим перикардитом регистрируется повышение маркеров повреждения миокарда (тропонин, КФК-МВ) [6]. Кроме того, в анализах крови часто (до 80% случаев) выявляются нейтрофильный лейкоцитоз, ускорение СОЭ и повышение уровня С-реактивного белка. Последний ассоциируется с высоким риском рецидива заболевания. Маркером аутовоспалительной природы заболевания и активации макрофагального звена иммунитета, связанного с повышением уровня интерлейкина-18, является ферритин. Поэтому уровень ферритина необходимо определять во время рецидива заболевания, наряду С-реактивным белком. Оценку цитокинового профиля в реальной клинической практике проводить нецелесообразно, так как концентрация провоспалительных цитокинов широко варьирует в течение суток. Если рецидивирующий процесс не связан с системными заболеваниями соединительной ткани, то уровень ревматоидного фактора, системы комплемента, антинуклеарного фактора и других специфических аутоантител не повышен.
Рекомендовано выполнение лабораторного обследования, включающего общий (клинический) анализ крови, определение активности аспартат- и аланинаминотрансфераз в крови, исследование уровня C-реактивного белка в сыворотке крови и исследование уровня ферритина в крови, всем пациентам с целью исключения или подтверждения рецидива перикардита [86, 1, 101, 6].
ЕОК IC (УУР С, УДД 5)
Рекомендовано определение маркеров повреждения миокарда (исследование уровня тропонинов I, T в крови и уровня/активности изоферментов креатинкиназы в крови), всем пациентам с подозрением рецидива перикардита для дифференциального диагноза болевого синдрома в грудной клетке [86, 1, 6].
ЕОК IC (УДД 5 УУР C)
Рекомендовано определение содержания ревматоидного фактора, антител к экстрагируемым ядерным антигенам в крови, исследование уровня С3 и С4 фракций комплемента всем пациентам с подозрением рецидив перикардита для исключения аутоиммунного генеза заболевания [1, 101].
РКО IC (УУР С, УДД 5)
2.4.3 Лабораторные диагностические исследования при перикардиальном выпоте
Рекомендовано выполнение клинического лабораторного минимума, включающего общий (клинический) анализ крови, анализ крови биохимический общетерапевтический (исследование уровня креатинина в крови, определение активности аспартатаминотрансферазы в крови (АСТ), определение активности аланинаминотрансферазы в крови (АЛТ), исследование уровня общего билирубина в крови, исследование уровня холестерина, холестерина липопротеидов низкой и высокой плотности, триглицеридов в крови) и определение маркеров воспаления (исследование уровня C-реактивного белка в сыворотке крови) при подозрении на выпот в полости перикарда с целью диагностики всем пациентам [1, 141, 152, 237, 238, 240].
ЕОК IC (УУР С, УДД 5)
Рекомендовано исследование уровня тиреотропного гормона (ТТГ) в крови) всем пациентам для исключения патологии щитовидной железы при подозрении на невоспалительный выпот в полости перикарда [1].
ЕОК IC (УУР С, УДД 5)
2.4.4 Лабораторные диагностические исследования при миоперикардите
Основанием для диагноза «миоперикардит» является наличие критериев острого перикардита, сопровождающихся признаками повреждения миокарда (повышение тропонинов I или Т, КФК-МВ). Появление очагового или диффузного снижения функции ЛЖ de novo у пациентов с повышенными биомаркерами миокарда и клиническими признаками острого перикардита указывает на преобладание миокардита с вовлечением перикарда («перимиокардит») [1].
К лабораторным методам диагностики, применяемым у пациентов с миоперикардитом, относят следующие:
- исследование уровня C-реактивного белка в сыворотке крови;
- маркеры повреждения миокарда: исследование уровня тропонинов I, T в крови, Исследование уровня/активности изоферментов креатинкиназы в крови (КФК-МВ).
ЕОК IC (УУР С, УДД 5)
Рекомендовано определение маркеров воспаления (исследование уровня C-реактивного белка в сыворотке крови) и повреждения миокарда (исследование уровня тропонинов I, T в крови, уровня/активности изоферментов креатинкиназы в крови (КФК-МВ)) с целью диагностики всем пациентам с подозрением на миоперикардит [1].
ЕОК IC (УУР С, УДД 5)
2.4.5 Лабораторные диагностические исследования при бактериальном перикардите
Для гнойного перикардита характерна высокая лихорадка. Он может сопровождать сепсис [55]. При подозрении на гнойный перикардит следует как можно быстрее провести диагностический перикардиоцентез. Для перикардиальной жидкости характерно низкое отношение глюкозы перикарда к сыворотке (в среднем 0,3) и повышение количества лейкоцитов в жидкости перикарда с высокой долей нейтрофилов (среднее число клеток 2,8/мкл, 92% нейтрофилов), что отличает гнойную форму от туберкулезной (отношение глюкозы 0,7, число клеток 1,7/мкл, 50% нейтрофилов) и от неопластической (отношение глюкозы 0,8, число клеток 3,3/мкл, 55% нейтрофилов) [106]. Микробиологическое (культуральное) исследование перикардиальной жидкости на аэробные и факультативно-анаэробные микроорганизмы является обязательным.
Рекомендовано проведение диагностического перикардиоцентеза для исключения гнойного перикардита [1, 106].
ЕОК IC (УУР С, УДД 5)
Всем пациентам рекомендовано микробиологическое (культуральное) исследование перикардиальной жидкости на аэробные и факультативно-анаэробные микроорганизмы для исключения гнойного перикардита [55].
ЕОК IC (УУР С, УДД 4)
2.5.1 Эхокардиография
Рекомендовано с целью диагностики и при диспансерном наблюдении всем пациентам с известным диагнозом перикардита выполнение трансторакальной эхокардиографии (ЭхоКГ) в сочетании с допплерэхокардиографией [107, 108, 112, 83, 116–118, 315].
ЕОК IC (УУР В, УДД 3)
Комментарии: Трехмерная ЭхоКГ предоставляет больше возможностей для полноценного анализа всего перикарда в любой анатомической плоскости, и, следовательно, ее выполнение увеличивает вероятность обнаружения локального выпота и гарантирует более точную количественную оценку объема жидкости в нем.
В норме толщина перикарда составляет <3 мм. В целом в оценке толщины перикарда чреспищеводная ЭхоКГ считается более чувствительной и, следовательно, более точной, чем трансторакальная.
При проведении ЭхоКГ могут быть выявлены ранние признаки констриктивного перикардита, такие как парадоксальное диастолическое движение межжелудочковой перегородки (МЖП) (Приложение А3, рис. А3-1) [83].
При констриктивном перикардите имеется значительная зависимость профиля кровотока через митральный и трикуспидальный клапаны от фаз дыхания:
- по данным импульсно-волновой допплерографии, в начале вдоха максимальная скорость трансмитрального пика E уменьшается на ≥25%;
- в начале выдоха максимальная скорость транстрикуспидального пика E уменьшается на ≥40% (Приложение А3, рис. А3-1) [116].
В диагностике констриктивного перикардита также может быть полезна тканевая допплерография, демонстрирующая так называемый феномен “annulus reversus”, заключающийся в том, что нормальная или повышенная ранняя диастолическая скорость движения медиальной части митрального кольца (медиальная е') оказывается выше, чем ранняя диастолическая скорость движения латеральной части фиброзного кольца (латеральная е’) (Приложение А3, рис. А3-2) [117].
Сочетание разнонаправленного смещения МЖП в зависимости от фаз дыхания с увеличением ранней диастолической скорости движения медиальной части митрального кольца (медиальная е') ≥9 см/сек имеет самую высокую диагностическую чувствительность (87%) и специфичность (91%) [118].
При эхокардиографическом исследовании для выявления констрикции перикарда могут быть использованы дополнительные показатели, в том числе деформация (strain). При констриктивном перикардите глобальная продольная деформация обычно сохранена, тогда как окружностная (циркулярная) деформация, скручивание и раннее диастолическое раскручивание снижены [119]. Этот тип нарушения деформации, “strain reversus”, является аналогом “annulus reversus”, выявляемым при проведении тканевой допплерографии. Показано, что это нарушение является обратимым после проведения перикардэктомии [119].
Констриктивный перикардит
Трансторакальная ЭхоКГ является надежным способом диагностики констриктивного перикардита: обнаружение утолщения ≥3 мм обладает 95-процентной чувствительностью и 86-процентной специфичностью (Приложение А3, рис. А3-3) [3].
Более ценной находкой будут участки адгезии, которые при двумерной ЭхоКГ проявляются втяжением перикарда вслед за миокардом во время систолы без изменения эхо-негативного пространства между ними. Обнаружение распространенных участков адгезии перед легочной артерией и за боковой стенкой левого желудочка (при М-модальном исследовании за стенкой левого желудочка) говорит о генерализованном утолщении листков околосердечной сумки.
Парадоксальное движение межжелудочковой перегородки во время ранней диастолы является характерным для пациентов с констриктивным перикардитом. Во время вдоха движение происходит в сторону левого желудочка, во время выдоха — в противоположном направлении [3]. При М-модальном исследовании это проявляется выемкой в раннюю диастолу при определении движения межжелудочковой перегородки, что напоминает нарушения сокращения-расслабления миокарда, наблюдаемые при блокаде левой ножки пучка Гиса или электростимуляции правого желудочка (Приложение А3, рис. А3-4). При определении этого признака двухмерной ЭхоКГ чувствительность составляет 62%, а специфичность — 93% [3]. Использование допплеровской визуализации тканей можно существенно увеличить чувствительность метода до 82,5% [122].
Допплер-ЭхоКГ позволяет определить парадокс кольца. Он заключается в том, что при относительном сохранении способности миокарда растягиваться в продольном направлении деформация продольной оси левого желудочка и продольная ранняя диастолическая скорость либо нормальные, либо, по мере прогрессирования констриктивного перикардита, увеличиваются. В то время как при рестриктивной кардиомиопатии или при заболеваниях миокарда происходит снижение этих показателей. При этом усредненная максимальная тканевая скорость раннего диастолического смещения септальной части митрального кольца выше латеральной (Приложение А3, рис. А3-5) [117, 123, 124–128]. Несмотря на высокую чувствительность и специфичность (95% и 96% соответственно), ограничение данного признака при диагностике будет проявляться в случае неоднородности поражения перикарда или при кальцификации кольца митрального клапана.
Характерно динамическое изменение атриовентрикулярного кровотока в зависимости от фазы дыхания (Приложение А3, рис. А3-6), что отличает констриктивный перикардит от рестриктивной кардиомиопатии. На вдохе пиковая скорость крови уменьшается, а время изометрического расслабления желудочков увеличивается. На выдохе — атриовентрикулярный кровоток возвращается к нормальным значениям. Как правило, прирост пиковой скорости составляет ≥25% на вдохе по сравнению с выдохом [129]. Этот признак обладает 85% чувствительности и 90% специфичности [118].
Однако до 20% пациентов с констриктивным перикардитом могут не иметь характерных изменений кровотока, что связывают с наличием смешанных констриктивно-рестриктивных заболеваний и/или со значительным повышением давления внутри левого предсердия [130].
Другими признаками констриктивного перикардита считаются: уменьшение раскрытия митрального клапана во время предсердной систолы, преждевременное открытие клапана легочной артерии [131].
Застой по большому кругу проявляется отсутствием коллабирования полых и печеночных вен. Особенностью является выявляемый при допплер-ЭхоКГ обратный кровоток, усиливающийся на выдохе больше, чем на вдохе (Приложение А3, рис. А3-7) [132]. В отличие от констриктивного перикардита для рестриктивной кардиомиопатии характерно обратное соотношение.
В легочных венах также определяются изменения кровотока в зависимости от фазы дыхания аналогичные вариациям тока крови через атриовентрикулярные отверстия, но с более выраженными скоростными показателями [133]. При рестриктивной кардиомиопатии наблюдается снижение скорости кровотока во всех фазах дыхательного цикла без выраженных вариаций. Кроме того, констриктивный перикардит часто сопровождается асцитом и гидротораксом, также выявляемыми при эхокардиографии.
Таблица 1. Чувствительность и специфичность эхокардиографических признаков констриктивного перикардита
Показатель |
Чувствительность, % |
Специфичность, % |
|---|---|---|
Изменение пиковой скорости трансмитрального кровотока в фазу раннего диастолического наполнения ≥25%; обратный ток крови в печеночных венах во время вдоха; ≥25% ортоградный диастолический кровоток [129] |
88 |
67 |
Изменение пиковой скорости трансмитрального кровотока в фазу раннего диастолического наполнения ≥10% [124] |
84 |
91 |
Пиковая скорость раннего наполнения желудочков >100 см/сек, цветное М-модальное исследование [125] |
74 |
91 |
Вариабельность систолического/диастолического кровотока в легочных венах в зависимости от фазы дыхания ≥65% на вдохе + изменение пика диастолического трансмитрального кровотока ≥40% [133] |
86 |
94 |
Вариабельность диастолического кровотока в легочных венах в зависимости от фазы дыхания ≥18% [125] |
79 |
91 |
Расширение печеночных вен, W-волна [135] |
68 |
100 |
Отклонение межжелудочковой перегородки, М-модальное исследование [134] |
88 |
80 |
Отклонение межжелудочковой перегородки, двухмерная ЭхоКГ [134] |
62 |
93 |
Двухфазное смещение межжелудочковой перегородки в фазу ранней диастолы, допплеровская визуализация тканей (≥7 см/сек) [122] |
82 |
93 |
Утолщение перикарда, М-модальное исследование [134] |
53/100 |
100/50 |
Утолщение перикарда, двухмерная ЭхоКГ [129] |
36 |
- |
Увеличение левого предсердия, М-модальное исследование [135] |
75 |
100 |
Раннее открытие клапана легочной артерии, М-модальное исследование [135] |
14 |
100 |
Уплощение задней стенки левого желудочка [129, 135] |
92/64 |
100/90 |
2.5.1.1 Перикардиальный выпот
Большое количество выпота в полости перикарда (эхонегативное пространство в диастолу более 20 мм), тампонада сердца, наряду с повышением температуры более 38°С, подострым течением, отсутствием эффекта от нестероидных противовоспалительных препаратов в течение 7 дней являются факторами неблагоприятного прогноза [136, 137, 93]. А при наличии хотя бы одного фактора неблагоприятного прогноза требуются госпитализация и поиск причины [1] (Приложение А3-14).
В норме в полости перикарда содержится 10–50 мл жидкости, относящейся к ультрафильтрату плазмы, который служит смазкой между листками перикарда [1]. Воспалительный процесс перикарда ведет к формированию экссудата в полости перикарда, при тяжелой хронической сердечной недостаточности и/или высокой легочной гипертензии за счет снижения реабсорбции при увеличении системного венозного давления между листками перикарда накапливается транссудат [87].
2.5.1.2 Тампонада сердца
Наличие выпота в перикарде при тампонаде сердца может быть легко идентифицировано при ЭхоКГ-исследовании. Как правило, сердце имеет нормальные размеры. При этом определяются небольшие размеры предсердий и желудочков из-за недостаточного их заполнения кровью в диастолу, но отмечается их хорошая систолическая функция (компенсаторный гиперкинез стенок).
Если выпот не очень большой, развитие тампонады определяет скорость накопления жидкости, а не ее количество. Если жидкость накапливается быстро, возможно развитие тампонады сердца с небольшим выпотом в перикард с расхождением его листков всего лишь на 10 мм. И наоборот, тампонада сердца может не развиться даже при большом перикардиальном выпоте, если он накапливается медленно. Как правило, количество выпота в перикарде легко оценить в диастолу при измерении величины выпота между его листками в сантиметрах (перпендикулярно стенкам желудочков), обычно в парастернальной позиции:
1) минимальный перикардиальный выпот обычно видно только в систолу и без гемодинамических последствий;
2) расхождение листков перикарда <1 см соответствует примерно 300 мл выпота;
3) расхождение листков перикарда на 1–2 см — около 500 мл выпота;
4) расхождение листков перикарда на 2 см — обычно соответствует более 700 мл выпота.
5) Симптом «качающегося сердца» возникает при большом перикардиальном выпоте, когда создаются условия для чрезмерных колебательных движений сердца. Это состояние часто сопровождается тампонадой и электрической альтернацией на ЭКГ.
При выполнении трансторакальной ЭхоКГ могут быть обнаружены такие особенности перикардиального выпота, как наличие и локализация в нем фибринозных нитей или сгустков. Перикардиальный выпот, связанный с терминальной стадией заболеваний почек, также может эффективно анализироваться при ЭхоКГ [141].
При нарастании выпота перикарда ЭхоКГ визуализация подтверждает формирование тампонады, что проявляется:
1) стабильным расширением нижней полой вены, которая значимо не спадается на высоте вдоха;
2) уменьшенным объемом прямого трансмитрального кровотока в ЛЖ, выявляемым при допплеровском исследовании;
3) компрессией во время диастолы ПЖ, или его коллабированием в тяжелых случаях;
4) коллабированием правого предсердия (ПП) в систолу [142].
У пациентов с тампонадой сердца при дыхании могут выявляться значительные изменения размеров камер сердца. Так, при вдохе отмечается увеличение ПЖ с сопутствующим уменьшением размеров ЛЖ. Наоборот, во время выдоха ПЖ уменьшается в размерах с одновременным увеличением размеров ЛЖ.
Однако следует отметить, что в определенных условиях некоторые эхокардиографические особенности формирования тампонады сердца, такие как правожелудочковая компрессия, тяжелая легочная гипертензия и гипертрофия ПЖ могут отсутствовать (Приложение А3, рис. А3-8) [142].
Обычно при тампонаде сердца в разные фазы дыхания наблюдаются значительные изменения трансмитрального и транстрикуспидального потоков. Во время первого сокращения сердца после вдоха максимальная скорость трансмитрального пика E уменьшается более чем на 30%, в то время как во время первого сердечного сокращения после выдоха максимальная скорость транстрикуспидального пика E уменьшается более, чем на 60% [142, 143].
2.5.1.3 Желудочковая взаимозависимость
Обычно перикард позволяет нормально, без ограничений, заполнять кровью левый и правый желудочки, но при тампонаде сердца ПЖ не может свободно расширяться в диастолу во время заполнения кровью, поэтому МЖП смещается влево, а в последующем ЛЖ становится недостаточно заполненным. Это смещение МЖП может быть спровоцировано дыхательными маневрами. Описанная взаимозависимость желудочков может наблюдаться как при тампонаде сердца, так и при констриктивном перикардите.
У пациентов с тампонадой сердца изменения внутригрудного давления хорошо передаются в легочные вены и капилляры, но из-за расширения полости перикарда плохо передаются в ЛЖ. Как следствие, разница давления между легочными капиллярами и ЛЖ во время вдоха заметно уменьшается по сравнению с выдохом, что приводит к снижению наполнения ЛЖ и, следовательно, к уменьшению оттока из него в виде снижения его ударного объем [144].
В результате во время вдоха наблюдаются следующие особенности допплеровских характеристик: в левых отделах сердца снижается эффективный градиент наполнения ЛЖ из-за уменьшения легочного капиллярного давления, в то время как диастолическое давление ЛА и ЛЖ остается относительно сохраненным за счет снижения передачи внутригрудного давления в сердце. Таким образом, наполнение ЛЖ будет снижаться.
Эхокардиография может быть полезна для выявления редкой патологии перикарда, такой как врожденное отсутствие перикарда, которое часто определяется как случайная находка во время визуализации сердца. У пациентов могут отсутствовать симптомы, или может наблюдаться широкий спектр атипичных симптомов, таких как кардиалгии и сердцебиение [145].
Трансторакальная ЭхоКГ также должна быть визуализирующей методикой первой линии у пациентов с подозрением на врожденное отсутствие перикарда.
Особенности визуализации при проведении трансторакальной ЭхоКГ, позволяющие предполагать врожденное отсутствие перикарда, включают:
1) наличие необычных окон визуализации;
2) появление дилатации правого желудочка;
3) избыточное движение сердца.
2.5.2 Лучевая диагностика перикардитов
К методам лучевой диагностики относятся рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Радионуклидные методы диагностики (ОФЭКТ и ПЭТ/КТ сердца) практически не используются для диагностики болезней перикарда.
В целом следует отметить, что в результате внедрения в практику кардиологии эхокардиогарфии, КТ и МРТ рентгенография в обследовании пациентов с перикардитами играет вспомогательную роль. Если по данным рентгенографии подозревается острый или хронический перикардит, пациент направляется на эхокардиографию, а в некоторых случаях — на КТ или МРТ сердца.
Рекомендовано проведение рентгенографии органов грудной клетки с целью диагностики перикардита [1, 86, 87].
ЕОК IC (УУР С, УДД 5)
Рекомендовано проведение КТ органов грудной полости или МРТ органов грудной клетки с диагностической целью для уточнения характера перикардиального выпота, а также при подозрении на осумкованный перикардиальный выпот, утолщение перикарда, образование перикарда или патологию в грудной клетке [1, 146–151].
ЕОК IIaC (УУР С, УДД 5)
Рекомендовано проведение МРТ сердца с целью диагностики констриктивного перикардита с кальцификацией или без нее [1].
ЕОК IIaC (УУР С, УДД 5)
2.5.2.1 Рентгенография
Рентгенография позволяет заподозрить наличие экссудативного перикардита на основании быстрого увеличения тени сердца на рентгенограмме (если имеются серии предыдущих снимков или же при отсутствии в анамнезе болезней, которые могут приводить к кардиомегалии). При экссудативных перикардитах сердце принимает вид горизонтально расположенного овала, распложенного на диафрагме (симптом «фляжки с водой»). Такая конфигурация отличается от кардиомегалии, вызванной расширением всех камер сердца, когда тень увеличенного сердца имеет форму, более близкую к трапециевидной. В случае хронического перикардита с кальцинозом листков перикарда и конструктивного перикардита на рентгенограмме можно видеть участки выраженного обызвествления листков перикарда. Однако чувствительность рентгенографии в выявлении кальцификации листков перикарда уступает таковой КТ. Рентгенография может применяться для быстрой полуколичественной оценки изменений объема жидкости в перикарде на фоне консервативного или интервенционного лечения перикардитов. Этот метод оказывает помощь в тех случаях, когда перикардиты сочетаются с заболеваниями легких (пневмонии, туберкулез) или средостения.
При остром фибринозном перикардите прицельная рентгенография органов грудной клетки выполняется, как правило, с целью исключения патологии органов средостения и легких, которые анатомически близки к околосердечной сумке. В остальных же случаях исследование малоинформативное, по причине отсутствия каких-либо характерных изменений тени сердца [3, 152].
В то же время при подозрении на другие формы перикардита, рентгенография может стать дополнительным диагностическим инструментом [1, 3, 96]. Достигая умеренной чувствительности в 70%, она обладает низкой специфичностью — 41%, что делает невозможным использование этого метода в отрыве от клинической картины [1, 3, 149].
При констриктивном перикардите маленькое «неподвижное» сердце не меняет своего расположения при изменении положения тела или при дыхательной экскурсии. Сжатое сердце теряет свою талию и дифференциацию дуг, появляется неровность контуров, обусловленная многочисленными сращениями в перикардиальной полости. Выявляются небольшие желудочки при одновременном увеличении предсердий. Характерно отсутствие застоя по малому кругу.
Развитие «панцирного» сердца происходит в 25% случаев констриктивного перикардита. Обызвествленные участки лучше определяются на боковой и передней косой проекциях (Приложение А3, рис. А3-9) [1, 3].
2.5.2.2 Компьютерная томография
Листки перикарда, эпикардиальный жир, жидкость и образования в полости перикарда и его кальциноз очень хорошо видны при КТ. Даже на КТ органов грудной полости без внутривенного контрастирования камер сердца и сосудов вышеописанные изменения перикарда хорошо видны. КТ дает возможность очень точно оценить объем интраперикардиальной жидкости (на основании суммации ее объемов на срезах), измерить толщину листков перикарда во всех его отделах, измерить (в том числе количественно) степень кальциноза. Однако на сегодняшний день при направлении пациента с перикардитом на КТ, рекомендуется выполнять КТ сердца с кардиосинхронизацией и внутривенным контрастированием камер сердца и сосудов в артериальную фазу (A06.10.009.001). В этом случае получаются изображения сердца, перикарда и средостения с высоким качеством. Возможно создание многоплоскостных и объемных трехмерных реконструкций. КТ сердца при заболеваниях перикарда может быть выполнена на всех современных КТ любого класса (начиная от систем с 16 рядами детекторов и выше), имеющих опцию синхронизации с ЭКГ.
При невозможности выполнить КТ сердца с кардиосинхронизацией, можно выполнить КТ органов грудной полости с внутривенным болюсным контрастированием (в артериальную или венозную фазы) или же бесконтрастную КТ. При наличии показаний к их применению (см. ниже) эти методики также дадут дополнительную диагностическую информацию.
Основными достоинствами КТ являются:
высокая анатомическая детализация всех структур сердца и средостения, листков и полости перикарда без артефактов и проблемы ультразвукового «окна»;
возможность трехмерной оценки объемов жидкости в перикарде, точного измерения толщины листков перикарда во всех сегментах;
полуколичественная оценка степени кальциноза (на основании измерения плотности кальциноза листков перикарда в единицах Хаунсфилда или же на основании измерения кальциевого индекса областей в единицах Агатстона — по аналогии с анализом кальциноза коронарных артерий при КТ);
возможность морфологической и количественной оценки камер сердца, миокарда и сосудов средостения, коронарных артерий;
КТ позволяет оценивать плотность выпота в перикард (диагностика выпота с высокобелковым, геморрагическим или хилезным содержимым);
детальная визуализация легочных полей, плевры и средостения (информативность КТ для этих органов выше, чем у рентгенографии). Эта особенность имеет значение, если болезни перикарда являются проявлением системных или полиорганных заболеваний.
Противопоказания к применению КТ сердца с контрастированием при перикардитах являются общими (аллергия к контрастным средствам, выраженное нарушение функции почек, нежелательность применения ионизирующего излучения у беременных женщин, детей и молодых людей). Следует отметить, что даже в этих случаях применение КТ возможно при соблюдении определенных мер и предосторожностей, описанных в соответствующих руководствах, или же КТ может быть заменено на МРТ.
Показания к назначению КТ сердца:
необходимость уточнения данных эхокардиографии (артефакты, плохое ультразвуковое «окно»);
подозрение на опухолевое поражение перикарда или же поражение перикарда, связанное с болезнями легких или средостения;
хронический перикардит, особенно в случае частичного или полного кальциноза перикарда или констриктивного перикардита;
планирование пункции или оперативного лечения (если необходимо уточнение данных эхокардиографии);
наблюдение за пациентами с перикардитом в динамике (при необходимости).
Благодаря высокой разрешающей способности, позволяющей выявлять утолщение листков перикарда от 2 мм (что примерно в 2 раза больше толщины неизмененного перикарда), КТ используется для диагностики констриктивного перикардита с кальцификацией или без нее [1].
Особенностями КТ-картины, позволяющей отличить утолщение листков перикарда от перикардиального выпота являются: наличие очагов пониженной плотности, типичное утолщение передней стенки перикарда, отсутствие изменений в положении больного лежа и усиление сигнала при введении контрастного вещества. Однако при небольшом количестве жидкости КТ не всегда способна выявить это различие, в отличие от МРТ.
Высокая разрешающая способность КТ играет важную роль в дифференциальной диагностике констриктивного перикардита и рестриктивной кардиомиопатии. Выявляемое утолщение париетального листка перикарда в среднем от 4 до 20 мм позволяет разграничить эти состояния [153]. Однако у 28% (18% при аутопсии) больных с констриктивным перикардитом не определяется утолщение перикарда [154].
Кальцификация перикарда, выраженная в той или иной степени, визуализируется у 50% пациентов. При этом КТ позволяет, в отличие от ЭхоКГ, визуализировать отложение кальция на любой поверхности сердца, особенно в местах с большим содержанием эпикардиального жира (атриовентрикулярные борозды и основание сердца) (Приложение А3, рис. А3-10) [154, 155].
Косвенными признаками констриктивного перикардита будут: уменьшение и циркулярная деформация правого и левого желудочков. Нарушение диастолической функции правого желудочка проявляется расширением нижней полой и печеночных вен, гепатоспленомегалией, асцитом и плевральным выпотом.
2.5.2.3 Магнитно-резонансная томография
Как и при КТ, МРТ позволяет выполнять прямой анализ количества жидкости в перикарде на основании трехмерной реконструкции ее объема.
МРТ выполняется в режимах «темной» крови и кино-МРТ. Для выявления воспаления листков перикарда и для выявления опухолей перикарда применяется методика МРТ с контрастированием — парамагнитные контрастные средства (гадолинием) в раннюю фазу и в отсроченную (late gadolinium enhancement — LGE).
Следует отметить, что МРТ не позволяет столь же достоверно, как КТ, выявлять и оценивать кальциноз перикарда.
Противопоказания к применению МРТ сердца с контрастированием при перикардитах:
наличие у пациента электрокардиостимулятора или кардиовертера-дефибриллятора имплантируемого***, несовместимого с МРТ или других содержащих металл устройств, при которых противопоказана МРТ;
аллергия на гадолиниевые препараты (АТХ Парамагнитные контрастные средства) (встречается крайне редко);
наличие выраженной почечной недостаточности.
Показания к назначению МРТ сердца:
Рекомендовано выполнение МРТ или КТ пациентам с перикардитом при необходимости уточнения данных эхокардиографии (артефакты, плохое ультразвуковое «окно»), оценки характера выпота в перикард (диагностика выпота с высокобелковым, геморрагическим содержимым), выявления воспаления листков перикарда и оценки его выраженности, выявления и количественной оценки дисфункции камер сердца, вызванных тампонадой или констрикцией, исключения опухолевого поражения перикарда, миокардита, при противопоказаниях к КТ [155, 156, 157, 158].
РКО IIaC (УДД 4 УУР C)
Констриктивный перикардит характеризуется утолщением перикарда, которое больше выражено со стороны правого желудочка и передней атривентрикулярной борозды (Приложение А3, рис. А3-11) [156].
При этом критериями утолщения листков на МРТ считаются [157]:
2 мм и менее — без патологии;
2–5 мм и при наличии клинической симптоматики — констриктивный перикардит;
5–6 мм — констриктивный перикардит.
Утолщенный перикард имеет слабую интенсивность сигнала не только на Т1- и Т2-взвешенной спин-эхо МРТ, но и на киноизображениях; в терминальной стадии констриктивного перикардита введения парамагнитных контрастных средств (гадолиний- содержащих) не приводит к увеличению детализации изображения (Приложение А3, рис. А3-12) [158].
Косвенными признаками констриктивного перикардита будут: расширение предсердий, дилатация полых и печеночных вен, асцит и плеврит.
В случаях констриктивного перикардита выявляются значительное утолщение перикарда, между листками которого обнаруживаются спайки c очагами казеозного перерождения и превращения в рубцовую ткань. Также возможно обнаружение обызвествления околосердечной сумки.
2.5.3 Электрокардиография
Рекомендована регистрация 12-канальной электрокардиограммы с диагностической целью всем пациентам с подозрением на перикардит [1, 6, 68, 62, 98, 99, 314].
ЕОК IC (УУР С, УДД 4)
Комментарии: Регистрация электрокардиограммы — обязательная диагностическая процедура у пациента с острым перикардитом (Приложение А3, рис. А3-13). Характерные изменения ЭКГ отмечаются в 60% случаев острого перикардита [8, 9].
Наличие прогрессивного снижения амплитуд зубцов комплекса QRS свидетельствует об увеличении объема экссудата, однако этот признак не является абсолютным [62, 98, 99].
Констриктивный перикардит на ЭКГ может проявлять себя триадой симптомов: высокий зубец Р, низковольтажный комплекс QRS, отрицательный зубец Т [3, 162].
2.5.4 Анализ выпота и биоптатов
Рекомендовано проведение анализа перикардиальной жидкости с оценкой количества и состава клеточных элементов, общего белка, альбуминов и уровня лактатдегидрогеназы для дифференциального диагноза экссудата и транссудата [1].
ЕОК IC (УУР С, УДД 5)
Рекомендовано выполнять цитологическое исследование и анализ онкомаркеров в перикардиальной жидкости для исключения выпота, ассоциированного со злокачественными новообразованиями [305].
ЕОК IC (УУР С, УДД 4)
Рекомендовано выполнять молекулярно-биологическое исследование перикардиальной жидкости на микобактерий туберкулеза методом ПЦР для исключения туберкулезного перикардита [304].
ЕОК IC (УУР С, УДД 5)
Комментарии. Исследование перикардиального выпота позволяет установить диагноз вирусного, бактериального, туберкулезного, грибкового и злокачественного перикардита. При выборе методов следует учитывать клинические проявления.
Геморрагический выпот в перикарде, как правило, сопряжен со злокачественными опухолями, а также встречается после операций на сердце, посттравматических, аутоиммунных, вирусных перикардитах. Геморрагическое окрашивание выпота может быть после ранее выполненного перикардиоцентеза [108].
Биохимический анализ жидкости позволяет отличить транссудат от экссудата, но не указывает на этиологию заболевания.
При подозрении на злокачественный выпот следует выполнить цитологическое исследование и анализ онкомаркеров.
При подозрении на туберкулез выполняется исследование перикардиальной жидкости на кислотоустойчивые микобактерии методом прямой микроскопии, на ПЦР с целью обнаружения ДНК МБТ, посевы на жидкие и плотные питательные среды на микобактерии туберкулеза.
ПЦР с целью выявления вирусов позволяет диагностировать вирусный перикардит.
Необходимо выполнять посевы перикардиальной жидкости, желательно повторные, для выявления аэробных и анаэробных возбудителей. Быстро выполненное цитологическое исследование также может выявить возбудителя.
Патолого-анатомическое исследование биопсийного (операционного) материала перикарда с применением иммуногистохимичских методов позволяет установить диагноз опухолевого и туберкулезного перикардитов. Иммуногистохимическое исследование позволяет дифференцировать аутоиммунный перикардит, злокачественные мезотелиомы и аденокарциномы легких [212].
Иные диагностические исследования в рамках диагностики перикардита не предусмотрены, возможно, расширение диагностических исследований по решению врача в зависимости от клинической ситуации и состояния пациента.
3.1 Консервативное лечение
3.1.1 Лечение острого перикардита
Немедикаментозное лечение. Для не занимающихся спортом на профессиональном уровне показано резкое ограничение физической активности. Всегда предпочтителен либо строго постельный (в первые дни болезни), либо полупостельный режим (объем нагрузок соответствует понятию «сидячий образ жизни»). Продолжительность щадящего режима регламентируется продолжительностью периода болей, лихорадки и нормализации уровня СРБ, т.е. в типичных случаях составляет несколько дней [163].
Профессиональным спортсменам щадящий режим пролонгирован на минимальный срок до 3 месяцев. Возобновление тренировок возможно только после стойкого исчезновения клинической симптоматики и нормализации уровня маркеров воспаления (СРБ, СОЭ), ЭКГ и данных ЭхоКГ [163, 164]. Применение в схемах лечения продолжительного щадящего режима оправдано только для профессиональных спортсменов.
Медикаментозное лечение. #Ацетилсалициловая кислота** (АСК), #ибупрофен** и #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) являются основными препаратами для лечения острого неспецифического перикардита. Выбор препарата должен основываться на данных собранного анамнеза, в частности на анализе эффективности препарата в предшествующие периоды, наличии побочных реакций и противопоказаний к приему препарата, наличии сопутствующей патологии. Необходимо предпочесть #АСК** другим НПВП, если он уже используется пациентом как антитромботическое средство. Личный опыт врача не должен доминировать в выборе препарата над принципом обоснованного индивидуального подбора препарата [1, 165].
Препаратом первого выбора может быть #АСК** в больших дозах — от 750 до 1000 мг каждые 8 час. Продолжительность приема — 2–3 г #АСК**, до нормализации температуры (как правило, 1–2 недели). В последующем, если сохраняются какие-либо синдромы (наличие экссудата, слабость, недомогание, чувство нехватки воздуха), то прием #ацетилсалициловой кислоты** следует продолжить, но в дозе 500 мг каждые 8 час. в течение 1 недели, а затем перейти на прием #АСК** в дозе 250 мг 2 раза в сутки еще в течение 2 недель [1].
При непереносимости #АСК** препаратом выбора является #ибупрофен** в дозе 600 мг каждые 8 час [1]. Продолжительность лечения — до полного исчезновения любых проявлений перикардита обычно 1–2 нед. для неосложненных случаев. Выбор #ибупрофена** в качестве препарата первой линии обусловлен минимальным количеством побочных эффектов. Клинический опыт показывает, что терапия НПВП позволяет стабилизировать 90–95% случаев всех перикардитов. Проведение гастропротекции начиная с первых часов лечения острого перикардита обязательно.
С учетом высокой вероятности рецидива острого перикардита для улучшения ответа на медикаментозную терапию и снижения риска развития рецидива к терапии #АСК** или #ибупрофеном** следует присоединить #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) в низких дозах, по специальной схеме с учетом веса пациента (Приложение А3, Таблица А3-11) [1, 6]. #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) может использоваться как монопрепарат при непереносимости НПВП. Продолжительность терапии — до полного исчезновения клинической симптоматики [8, 9, 166–169]. Отменять #Безвременника осеннего семян экстракт постепенно необязательно, но такой режим отмены позволяет дополнительно снизить риски развития рецидива [62, 166].
Глюкокортикоиды следует рассматривать только как средство второй линии терапии острого перикардита у пациентов с противопоказаниями к лечению #АСК** или НПВП, или безуспешным применением #АСК** или НПВП, поскольку на терапии глюкокортикоидами существует риск хронизации течения заболевания. Для снижения риска хронизации процесса и для улучшения ответа на терапию и предотвращения рецидива необходимо назначать глюкокортикоиды совместно с #Безвременника осеннего семян экстрактом. Следует использовать глюкокортикоиды в малых дозах #преднизолон** 0,2 — 0,5 мг/кг в день или в эквивалентных дозах другие глюкокортикоиды. Не рекомендовано использовать высокие дозы глюкокортикоидов (#преднизолон** 1,0 мг/кг в день или в эквивалентных дозах другие глюкокортикоиды) [62, 145]. Начальная доза должна поддерживаться до разрешения симптомов или нормализации СРБ, затем постепенно отменяется [62, 145, 165].
#АСК**, #ибупрофен** и #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) являются основными препаратами для лечения острого неспецифического перикардита [1, 165].
С учетом высокой вероятности рецидива острого перикардита для улучшения ответа на медикаментозную терапию и снижения риска развития рецидива к терапии #АСК** или #ибупрофеном** следует присоединить #Безвременника осеннего семян экстракт в низких дозах, по специальной схеме с учетом веса пациента (режим дозирования указан в Приложении А3, таблица А3-11). #Безвременника осеннего семян экстракт может использоваться как монопрепарат при непереносимости НПВП. Продолжительность терапии — до полного исчезновения клинической симптоматики [8, 9, 166–168].
Глюкокортикоиды следует рассматривать только как средство второй линии терапии острого перикардита у пациентов с противопоказаниями к лечению #АСК** или НПВП, или безуспешным применением #АСК** или НПВП [145].
Рекомендовано всем пациентам для лечения острого неспецифического перикардита назначение препаратов: #ацетилсалициловая кислота**, #ибупрофен** и #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) в качестве первой линии терапии, тогда как глюкокортикоиды следует рассматривать только как средство второй линии терапии (режим дозирования указан в Приложении А3, таблица А3-11) [1, 145, 165].
ЕОК IА (УДД 5 УУР C)
Рекомендовано всем пациентам с острым перикардитом проводить оценку эффективности проводимой противовоспалительной терапии через 1 неделю от начала лечения [171, 172].
ЕОК IB (УДД 4 УУР C)
3.1.2 Лечение рецидивирующего перикардита
В качестве первой линии терапии пациентам с рецидивирующим перикардитом назначаются НПВП: #ибупрофен**, #индометацин, #АСК** [173]. #Ацетилсалициловая кислота** редко используется в реальной клинической практике из-за высокого риска нежелательных явлений. При назначении остальных препаратов следует придерживаться максимальных терапевтических суточных доз, которые составляют 1600–3200 мг/сутки для #ибупрофена** с уменьшением дозы на 200–400 мг каждые 1–2 недели и 75–150 мг/сутки для #индометацина. Исследований, подтверждающих возможность применение новых НПВП (селективных ЦОГ-2 ингибиторов) у пациентов с рецидивирующим перикардитом, на сегодняшний день нет (режим дозирования указан в Приложении А3, таблица А3-12).
Также к первой линии терапии у больных с рецидивирующим перикардитом относится #Безвременника осеннего семян экстракт, который применяется либо в качестве монотерапии, либо в комбинации с НПВП. Сочетание НПВП с #Безвременника осеннего семян экстракт в низких дозах (до 1 мг в сутки), как правило, безопасно, и обеспечивает потенцирование противовоспалительного эффекта. Одной из точек приложения #Безвременника осеннего семян экстракт является NLRP3-инфломмасома, активация которой лежит в основе классических аутовоспалительных заболеваний [174]. Также #Безвременника осеннего семян экстракт ингибирует активацию (формирование пор) P2X2, P2X7 рецепторов на поверхности нейтрофилов, что также снижает активацию инфламмасомы [175]. Эффективность #Безвременника осеннего семян экстракт в трех рандомизированных клинических исследованиях (Табл. 2) [6].
Таблица 2. Рандомизированные плацебо-контролируемые клинические исследования эффективности #Безвременника осеннего семян экстракт у пациентов с рецидивирующим перикардитом
Кол-во пациентов |
Режимы терапии |
Частота рецидивов |
|
|---|---|---|---|
CORE, 2005 |
84 |
I: 3–4 недели #АСК**, II: 6 мес #АСК**+ #Колхицин (#Безвременника осеннего семян экстракт) |
50,6% в группе #АСК** 24% в группе #АСК** + #Колхицин (#Безвременника осеннего семян экстракт) Р=0,02 |
CORP, 2011 |
120 |
3–4 недели #АСК**/#ибупрофен**, затем 6 мес #Колхицин (#Безвременника осеннего семян экстракт) /плацебо |
55% в группе НПВП 24% в группе НПВП+ #Колхицин (#Безвременника осеннего семян экстракт), p <0,001 |
|
CORP-2, 2014 (2 и более эпизодов) |
240 |
3-4 нед #АСК**/#ибупрофен**, затем 6 мес #Колхицин (#Безвременника осеннего семян экстракт) /плацебо |
42,5% в группе НПВП 16,7% в группе НПВП+ #Колхицин (#Безвременника осеннего семян экстракт), р=0,0009 |
Примечание: #АСК** — #ацетилсалициловая кислота**, НПВП — нестероидные противовоспалительные и противоревматические препараты.
Глюкокортикоиды (ГКС) относятся ко второй линии терапии. Доза препарата, подбираемая в зависимости от клинической картины, тяжести симптомов, не должна превышать 0,5 мг/кг веса больного. Необходимость их назначения обусловлена неэффективностью первой линии терапии. Действие ГКС реализуется путем блокирования транскрипционных факторов, что в свою очередь приводит к снижению синтеза провоспалительных цитокинов. Достоинством ГКС является их высокая эффективность, быстрое купирование симптомов перикардита и отсутствие нежелательных лекарственных взаимодействий. Вместе с тем назначение этого класса препаратов часто приводит к формированию стероидной зависимости и нежелательных побочных явлений [176]. В случае развития стероидрезистентности и стероидзависимости рекомендовано рассмотреть возможность стероид-сберегающей терапии в комбинации с #азатиоприном**, в/в иммуноглобулинами или ингибиторами интерлейкина (блокаторами интерлейкина-1 бета). При рецидивирующем перикарде необходима медленная отмена ГКС в соответствии с существующим алгоритмом.
#Азатиоприн** как антиметаболит пуриновых оснований имеет хороший спектр безопасности. К наиболее частым побочным явлениям относятся умеренное повышение активности аминотрансфераз, лейкопения, диспепсия. У пациентов с дефицитом фермента тиопуринметилтрансферазы назначение #азатиоприна** в стандартных дозах (1,5–2,5 мг/кг/день) может вызвать миелодепрессию (режим дозирования в приложении А3, таблица А3-14). Рекомендации по применению #азатиоприна** в рамках комбинированной иммуносупрессивной терапии в сочетании с ГКС основано на двух небольших пилотных исследованиях, включающих пациентов с ИРП и постперикардиотомным синдромом. Большая эффективность #азатиоприна** у больных постперикардиотомным синдромом свидетельствует о том, что данный класс препаратов целесообразно применять при аутоиммунном генезе перикардита [177].
Для большинства случаев рецидивирующего перикардита этиология остается неизвестной (>80%), что дает основание говорить об идиопатическом рецидивирующем перикардите (ИРП) [309]. В патогенезе ИРП важную роль играет врожденный иммунитет. Циклический характер клинических проявлений, их однотипность и ярко выраженная системность воспалительного процесса указывает на аутовоспалительную природу заболевания. С патофизиологической точки зрения применение лекарственных средств, нацеленных на прямую блокаду ИЛ-1, признано наиболее эффективным методом лечения рецидивирующего перикардита с воспалительным фенотипом [295, 296, 310, 311, 312]. Однако на сегодняшний день из всех ингибиторов интерлейкина (ИЛ-1) только отечественный препарат гофликицепт зарегистрирован в Российской Федерации и в мире для лечения идиопатического рецидивирующего перикардита. Эффективность гофликицепта подтверждена в клиническом исследовании COURSE (COURSE - двойное слепое, рандомизированное, плацебо-контролируемое исследование с целью оценки эффективности и безопасности ингибитора интерлейкина (ИЛ-1) гофликицепта для лечения пациентов с идиопатическим рецидивирующим перикардитом) [312]. В фазе рандомизированной отмены на фоне монотерапии гофликицептом отсутствовали рецидивы заболевания, тогда как в исследовании AIRTRIP в группе #анакинры** зарегистрировано 18% рецидивов [297, 299, 312]. Профиль безопасности терапии гофликицептом в целом не отличался от результатов исследований других ингибиторов интерлейкина (ИЛ-1), но нежелательные явления в области введения препарата наблюдались в 4,5% случаев на терапии гофликицептом и у 95,2% пациентов при применении #анакинры**. Результаты исследования COURSE показали, что у пациентов с аутовоспалительным фенотипом, длительно получающих комбинированную терапию НПВП с #колхицином, после развития второго рецидива может рассматриваться более раннее назначение ингибиторов интерлейкина (ИЛ-1) в связи с большей эффективностью и безопасностью по сравнению с глюкокортикоидами [310, 311, 312]. Назначение гофликицепта предполагает нагрузочный режим: введение в дозе 160 мг подкожно однократно в День 0 с последующими введениями в дозе 80 мг в День 7 и День 14. Поддерживающий режим предполагает введение 80 мг подкожно 1 раз в 2 недели. Длительность терапии определяется индивидуально. Если в качестве базовой противовоспалительной терапии назначалась комбинация НПВП с #колхицином, то при назначении гофликицепта отмена базовой терапии осуществлялось одномоментно на 14 день. В случае если пациент получал терапию глюкокортикоидами, то при назначении гофликицепта с 14 дня начинается медленная отмена глюкокортикоидов в соответствии с рекомендациями [312]. Назначение терапии гофликицептом предполагает дополнительное обследование (чек-лист в Приложении А3-15 А, Б) и согласование с экспертным центром регионального или федерального уровня. Ингибиторы интерлейкина (ИЛ-1) повышают риск бактериальных инфекции. Поэтому их следует временно отменять при развитии тяжелой бактериальной инфекции. Не возобновлять терапию, пока инфекция полностью не разрешится, и пациент не будет клинически стабилен. При легких и локализованных бактериальных инфекциях прекратить терапию ингибиторами интерлейкина (ИЛ-1), если есть лихорадка или системные проявления, и возобновить после 48–72 часов антибиотикотерапии при клиническом улучшении. При бессимптомном течении или локализованной инфекции возможно продолжение терапии под наблюдением врача.
Рекомендуется назначение нестероидных противовоспалительных и противоревматических препаратов (#ибупрофен**, #индометацин, #ацетилсалициловая кислота**, режим дозирования указан в Приложении А3, таблица А3-12) в качестве первой линии терапии у пациентов с рецидивирующим перикардитом [1, 86, 6, 173].
ЕОК IА (УДД 5 УУР C)
Рекомендуется назначение #ацетилсалициловой кислоты** в дозе 0,5–1,0 г/день каждые 6-8 часов (в диапазоне 1,5–4,0 г/день) пациентам с рецидивирующим перикардитом и ишемической болезнью сердца, требующих применения антитромботической терапии [1].
ЕОК IIaC (УДД 5 УУР C)
Рекомендуется назначение #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) (режим дозирования указан в Приложении А3, таблица А3-12) в качестве первой линии терапии у пациентов с рецидивирующим перикардитом [1, 86, 6, 174, 175].
ЕОК IА (УДД 3 УУР В)
Рекомендуется продолжать терапию #Безвременника осеннего семян экстракт (источник алкалоида Колхицина) (режим дозирования указан в Приложении А3, таблица А3-12) у пациентов с рецидивирующим перикардитом не менее 6 месяцев, ориентируясь на клинический ответ [1, 86, 6].
ЕОК IIaC (УДД 5 УУР C)
Рекомендуется назначение ингибитора ИЛ-1 гофликицепта (АТХ — противоопухолевые препараты, Ингибиторы интерлейкина) при отсутствии эффекта на #Безвременника осеннего семян экстракт или при развитии стероидной зависимости у пациентов с идиопатическим рецидивирующим перикардитом [311].
РКО IIаВ (УДД C УУР 5)
Рекомендуется при назначении гофликицепта обследование на туберкулез исходно и в динамике не реже 1 раза в 6 месяцев для исключения развития активного туберкулеза [312, 316, 317].
РКО IIаВ (УДД 2 УУР А)
Не рекомендуется применение глюкокортикоидов в качестве первой линии терапии у пациентов с рецидивирующим перикардитом [1, 86, 6, 176].
ЕОК IIIВ (УДД 4 УУР C)
Рекомендуется применение комбинированной иммуносупрессивной терапии с добавлением #азатиоприна**, #Иммуноглобулина человека нормального** для внутривенного введения при отсутствии эффекта на #Безвременника осеннего семян экстракт или при развитии стероидной зависимости у пациентов с рецидивирующим перикардитом у пациентов с аутоиммунной природой заболевания (режим дозирования в приложении А3, таблица А3-14) [1, 4, 86, 6, 177–180].
ЕОК IIbC (УДД 4, УУРС)
Рекомендуется исследование уровня C-реактивного белка в сыворотке крови в процессе лечения пациентов с рецидивирующим перикардитом для оценки эффективности терапии [1, 86, 6].
ЕОК IIaC (УДД 5, УУР C)
Рекомендуется ограничить физические нагрузки пациентам с рецидивирующим перикардитом до разрешения симптомов заболевания и нормализации уровня C-реактивного белка в сыворотке крови [1, 86, 6].
ЕОК IIaC (УДД 5, УУР C)
Рекомендуется ограничить физические нагрузки спортсменам с рецидивирующим перикардитом минимум на 3 месяца до разрешения симптомов заболевания, нормализации уровня C-реактивного белка в сыворотке крови, электрокардиограммы и эхокардиограммы [1, 86, 6].
ЕОК IIaC (УДД 5 УУР C)
3.1.3 Лечение постоянного и хронического перикардита
Алгоритмы медикаментозной терапии принципиально не отличаются от ведения больных с рецидивирующим перикардитом. В лечении больных с постоянным или хроническим экссудативным перикардитом чаще приходится прибегать к альтернативным методам лечения. В случае неэффективности медикаментозной терапии у больных с хроническим или «постоянным» перикардитом могут обсуждаться хирургические методы лечения.
3.1.4 Лечение перикардиального выпота, тампонады
Лечение перикардиального выпота должно быть максимально направлено на причину его возникновения [93, 140, 181]. Примерно в 50% случаев причина выпота в полость перикарда известна. Если перикардиальный выпот малый или умеренный и связан с перикардитом (воспалением), то проводят лечение #АСК**, НПВП и/или #Безвременника осеннего семян экстрактом в соответствии с принципами ведения острого перикардита. Если выпот не связан с воспалением, назначение #АСК**, НПВП или #Безвременника осеннего семян экстракта неэффективно, а его объем нарастает, и увеличивается риск развития тампонады сердца, то необходимо рассмотреть дренирование выпота (перикардиоцентез). Перикардиоцентез с продленным дренажем до 30 мл/24 ч следует рассмотреть для профилактики дальнейшего накопления выпота при повторном его накоплении.
Рекомендовано при малом или умеренном перикардиальном выпоте, связанном с перикардитом (воспалением), проводить лечение в соответствие с принципами ведения острого перикардита [1, 93, 140, 181].
ЕОК IIaC (УУР C, УДД 5)
Не рекомендовано при наличии тампонады сердца назначение периферических вазодилататоров и диуретиков [6].
ЕОК IIIC (УУР В, УДД 3)
Не рекомендовано при наличии тампонады применение механической вентиляции легких с положительным давлением дыхательных путей [6].
ЕОК IIIC (УДД 5 УУР C)
3.1.5 Лечение миоперикардита
Рекомендации по соблюдению покоя и ограничению физических нагрузок необходимы всем пациентам с миоперикардитом в течение 6 месяцев. Ведение пациентов с миоперикардитом принципиально не отличается от ведения больных с перикардитом. Госпитализация пациентов необходима в целях постановки диагноза и проведения дифференциальной диагностики.
Препаратами первой линии терапии являются нестероидные противовоспалительные и противоревматические препараты (НПВП):
- #ацетилсалициловая кислота** 1500–3000 мг/сут;
- #ибупрофен** 1200–2400 мг/сут [1].
В небольших проспективных исследованиях было показано, что длительный прием НПВП (4 недели) у пациентов с миоперикардитом является безопасным [182].
Препаратами второй линии являются глюкокортикоиды, применяемые в случае непереносимости или неэффективности НПВП.
Максимально частый ЭхоКГ контроль обязателен, при снижении фракции выброса должна начаться терапия иАПФ и бета-адреноблокаторами. Прежний объем нагрузок разрешен только при полном восстановлении фракции выброса, маркеров воспаления и ЭКГ [183, 184, 80].
Рекомендуется пациентам с миоперикардитом без нарушения глобальной сократительной способности миокарда проводить лечение в соответствие с принципами ведения острого перикардита [182, 301].
ЕОК IIaC (УУР C, УДД 4)
3.1.6 Лечение бактериального перикардита
Основными целями при ведении пациентов ТБП являются: снижение активности туберкулезного процесса, устранение тампонады сердца и проявлений сердечной недостаточности, а также предотвращение осложнений, таких как ремоделирование перикарда и развитие констриктивного перикардита [13]. Стандартные 4 противотуберкулезные схемы медикаментозного лечения не показали преимуществ при сравнительных исследованиях [75, 103]. Плохое проникновение лекарственных препаратов в перикардиальную жидкость обуславливает слабую эффективность терапии, высокую смертность и влечет за собой использование высоких доз препаратов. Использование рифампицина**, изониазида**, пиразинамида** или этамбутола**, как минимум в течение 2 месяцев, с переходом на изониазид** и рифампицин** до 6 месяцев терапии может быть эффективно в лечении внелегочного туберкулеза. Серьезным осложнением ТБП, которое развивается, как правило, в течение 6 месяцев от начала заболевания у 17–40% пациентов, является его трансформация в констриктивный перикардит, нередко с утолщением перикарда [13, 185]. Добавление #Безвременника осеннего семян экстракт и #преднизолона** в высоких дозах в течение 6 недель, а также своевременный перикардиоцентез со снижением риска с 30 до 15% [103, 185, 186]. Однако терапию #преднизолоном** не следует назначать ВИЧ-инфицированным, ввиду имеющихся данных о росте онкологических заболеваний у них на фоне этой терапии [103].
Гнойный перикардит требует своевременного активного ведения, так как без лечения смертелен, однако при адекватной терапии имеет хороший прогноз в 85% случаев [187]. Внутривенная антимикробная терапия должна быть начата эмпирически до получения результатов посевов. Гнойные выпоты обычно осумковываются и имеют тенденцию к быстрому накоплению, поэтому важно своевременное дренирование. Для профилактики осумкования возможно проведение внутриперикардиального тромболизиса, однако хирургическое лечение часто является единственным верным способом. Проводятся подмечевидная перикардиостомия и промывание полости перикарда [187].
Рекомендовано пациентам с бактериальным перикардитом назначение антибактериальных препаратов системного действия [103, 185–187].
ЕОК IC (УУР C, УДД 5)
Рекомендовано пациентам с бактериальным перикардитом проводить активный дренаж перикарда [1].
ЕОК IC (УУР C, УДД 5)
3.1.7 Лечение констриктивного перикардита
Хотя лечение констриктивного перикардита является преимущественно хирургическим, консервативная терапия может быть полезна в трех аспектах:
этиологическая терапия (как в случае туберкулезного перикардита) помогает замедлить дальнейшее прогрессирование констрикции [1, 3, 188, 4];
противовоспалительное лечение позволяет предотвратить развитие констрикции, наблюдаемой в 10–20% случаев и возникающей в течение нескольких месяцев после разрешения перикардита [1, 3, 4, 189, 93];
в качестве симптоматической терапии при далеко зашедших случаях.
3.2 Хирургическое лечение
3.2.1 Интервенционные и хирургические методы лечения заболеваний перикарда
В большинстве случаев поражение перикарда вторично, а диагностика причины заболевания часто затруднена. Основными показаниями к интервенционным и хирургическим вмешательствам при заболеваниях перикарда являются наличие выраженного выпота в перикард, тампонада сердца и констриктивный перикардит. Также вмешательство требуется при бактериальном перикардите, с диагностической целью при выраженном и умеренном выпоте неясной этиологии [108, 190].
С целью декомпрессии сердца, дренирования и санации полости перикарда в настоящее время применяются такие методы лечения, как перикардиоцентез, открытое подмечевидное дренирование перикарда с формированием перикардиального окна, торакоскопическое формирование перикардиального окна (или фенестрация перикарда) и перикардэктомия [6, 191-193].
С целью повышения диагностической ценности вмешательства подмечевидное дренирование перикарда возможно дополнять перикардиоскопией и прицельным взятием материала для молекулярных, гистологических и иммуногистологических методов исследования для выявления этиологии и патогенеза заболевания [108]. Также при этом подходе имеется возможность внутриперикардиальной терапии путем введения лекарственных препаратов в полость перикарда [194].
Рекомендовано при наличии выраженного выпота в перикард, тампонаде сердца и констриктивном перикардите проведение интервенционных и хирургических вмешательств [108, 190].
РКО IC (УДД 4 УУР C)
Рекомендовано проведение интервенционных и хирургических вмешательств с диагностической целью при бактериальном перикардите и выраженном и умеренном выпоте неясной этиологии [108, 190].
РКО IC (УДД 4 УУР C)
Рекомендовано проведение перикардиоцентеза, формирование перикардиального окна и перикардэктомия с целью декомпрессии сердца, дренирования и санации полости перикарда пациентам с перикардитом [6, 191–193].
РКО IC (УДД 4 УУР C)
Рекомендовано при констриктивном перикардите проведение перикардэктомии [1].
ЕОК I C (УДД 5 УУР C)
3.2.2 Перикардиоцентез и дренирование перикарда
Основной целью вмешательства при большом выпоте в полость перикарда и тампонаде сердца является адекватное дренирование. Перикардиоцентез является наиболее простым и быстро выполнимым вмешательством для дренирования перикарда. При тампонаде сердца перикардиоцентез — жизнеспасающее вмешательство [108, 6].
Оптимальным является выполнение перикардиоцентеза в условиях реанимационного отделения или отделения интенсивной терапии или в специально оснащенной рентгеноперационной с анестезиологическим контролем.
Не следует проводить вмешательство вслепую. С целью предупреждения повреждения сердца и других внутренних органов перикардиоцентез должен выполняться под контролем эхокардиографии или под контролем рентгеноскопии.
Перикардиоцентез под ЭхоКГ-навигацией выполняется под контролем артериального давления и ЭКГ. Вмешательство выполняется в положении полулежа/полусидя с приподнитым на 45° изголовьем кровати (положение Фаулера). После обработки кожи антисептиком (D08A Антисептики и дезинфицирующие средства) в области мечевидного отростка под местной анестезией 1–2% раствором лидокаина** делается минимальный разрез кожи. Пункция перикарда выполняется в точке Ларрея (точка между мечевидным отростком и левой реберной дугой). Также оптимальным местом дренирования перикарда под управлением ЭхоКГ может быть точка, где максимальное количество выпота предлежит к грудной клетке и нет риска повреждения печени, легкого, внутренней грудной артерии (3–5 см латеральнее парастернальной линии) и межреберного сосудистого пучка по нижнему краю ребра. Пункция проводится либо длиной 18-G тонкостенной иглой, либо иглой Tuohy в направлении на левое плечо под углом 30° постоянным разряжением в шприце. После прокола перикарда и получения жидкости в полость перикарда должен быть проведен проводник 0,035” и 0,038”. По проводнику в полость перикарда проводится катетер типа pigtail, который фиксируется к коже. Оптимальным является использование специальных наборов для дренирования перикарда.
Рекомендована медленная эвакуация жидкости под контролем артериального давления, ЭКГ и ЭхоКГ, во избежание быстрой декомпрессии сердца [108, 191].
РКО IC (УДД 4 УУР С)
Перикардиоцентез под контролем рентгеноскопии проводится в гибридной или рентгеноперационной. Оптимально выполнение перикардиоцентеза в правой или левой косой проекциях. Ориентиром может являться эффект перикардиального гало (просветления). После получения жидкости в полость перикарда вводится небольшое количество контрастного средства для того, чтобы убедиться, что игла находится в полости перикарда. После этого в полость перикарда проводится проводник и дренаж.
Перикардиоцентез должен выполняться опытным врачом, т. к. может сопровождаться осложнениями в 4–10% случаев. Наиболее частое и серьезное осложнение перикардиоцентеза — повреждение и перфорация миокарда. Жизнеугрожающие аритмии, повреждение внутренней грудной артерии, пневмо- и гемотракс, повреждение органов брюшной полости, вагальные реакции и инфекционные осложнения также возможны [191].
Выполнять перикардиоцентез без чрескожного дренирования полости перикарда нецелесообразно.
Показание к удалению дренажа — отхождение 50 мл и меньше жидкости в сутки.
Перикардиоцентез ассоциируется с повышенным риском в случае осумкованного выпота по латеральной или задней поверхности сердца, или если эхонегативное пространство по данным ультразвукового исследования менее 10 мм. В этих случаях открытое хирургическое дренирование может быть безопаснее.
Однако перикардиоцентез и чрескожное дренирование ассоциируются с высокой частотой рецидива [191, 195].
Рекомендовано при травматическом перикардите и при бактериальном перикардите отдавать предпочтение сразу хирургическому дренированию [191, 195].
РКО IC (УДД 4 УУР C)
3.2.3 Хирургические вмешательства в лечении заболеваний перикарда
Учитывая большой процент рецидивов после перикардиоцентеза и чрескожного дренирования, большинству больных показано формирование перикардиального окна — резекция участка перикарда для обеспечения пролонгированного оттока жидкости из полости перикарда [195]. Существует две наиболее часто применяемые техники.
Хирургическое подмечевидное дренирование выполняется под наркозом или местной анестезией. Вмешательство позволяет резецировать участок перикарда для гистологического исследования, исследовать выпот, выполнить перикардиоскопию и дренировать полость перикарда. Подмечевидное дренирование является эффективным методом лечения пациентов с выпотом в перикард, однако диагностическое значение операции ограничено и многими оспаривается [196–197].
В нашей стране также предложен и с успехом применяется оригинальный способ открытого дренирования перикарда по Минцу–Бисенкову. Это внеплевральный доступ к перикарду, позволяющий выделить большую поверхность диафрагмальной поверхности перикарда и выполнить адекватное дренирование, особенно при бактериальных перикардитах. Данный способ открытого дренирования может быть полезен при осумкованных выпотах после открытых операций на сердце [198].
Другой метод формирования перикардиального окна — чресплевральный. Резекция участка перикарда может осуществляться через миниторакотомию или торакоскопически [192, 196, 199, 200]. Малоинвазивное чресплевральное вмешательство позволяет также осмотреть плевральные полости и взять дополнительный материал для исследования (ткань плевры, легких, лимфоузлов средостения, опухоли). Это позволяет улучшить диагностическое значение операции [201].
Рекомендована резекция участка перикарда через миниторакотомию или торакоскопически для осмотра перикардиальной и плевральной полостей и взятия дополнительного материала для исследования (ткань плевры, легких, лимфоузлов средостения, опухоли) [192, 196, 199, 200, 201].
РКО IC (УДД 4 УУР C)
Оба вмешательства заканчиваются установкой дренажа в полость перикарда. Показание к удалению дренажа — отхождение 50 мл и менее жидкости в сутки.
В литературе нет единого мнения, какой метод формирования перикардиального окна лучше. Большинство исследователей считают, что подмечевидное дренирование менее инвазивное вмешательство с рецидивом скопления жидкости в 3,9–9,4% случаев [191, 195]. После чресплеврального формирования перикардиального окна рецидивы встречаются реже, но вмешательство более травматичное. Для выполнения операции требуется однолегочная вентиляция, и вмешательство сопровождается большим по сравнению с подмечевидным дренированием числом осложнений [196].
При злокачественных выпотах операции являются паллиативными.
При констриктивном и адгезивном перикардитах показаны кардиолиз и перикардэктомия [202, 203]. Показания к операции определяются клиническими данными и результатами инструментальных методов диагностики. Важно отметить, что оперативное вмешательство не следует надолго откладывать в случаях, когда на фоне консервативной терапии появляются первые признаки декомпенсации, т.к. в дальнейшем вторичные изменения в органах не будут способны к обратному развитию.
Кардиолиз — хирургическая операция рассечения сращений между перикардиальными листками и между сердцем и окружающими его тканями. К настоящему времени выделяют три вида кардиолиза:
по Делорму — состоит в освобождении сердечной мышцы от сращений с перикардом;
по Рену — состоит в рассечении сращений между наружной поверхностью перикарда и средостением с прокладкой из широкой фасции бедра;
по Брауеру — сводится к удалению участка ребер, покрывающих сердце, и показана только при затруднении систолы вследствие сращения околосердечной сумки и передней грудной клетки.
Ни одну из существующих методик кардиолиза нельзя считать радикальной и излечивающей; помимо этого, велика вероятность травмы сердца и образования новых сращений.
Перикардэктомия [1] — это единственный способ коррекции стойкой констрикции сердца. Для полного иссечения перикарда, включая области позади диафрагмального нерва, вокруг полых и легочных вен, применяются два доступа [204, 205]: переднебоковая торакотомия (в правом промежутке) и срединная стернотомия (легче получить доступ к аорте и правому предсердию для осуществления экстракорпорального кровообращения).
Техническая сложность будет заключаться в наличии плотных спаек и выраженной кальцификации, которая может распространяться и на миокард. В этом случае для избежания излишнего травматизма и тяжелого кровотечения участки плотного сращения оставляют в виде островков, что приведет к улучшению состояния пациента.
В результате перикардэктомии внутрисердечная гемодинамика восстанавливается у 60% больных [3, 204, 205]. Время раннего диастолического наполнения может сохраняться увеличенным, а минимальные вариации атриовентрикулярного кровотока в зависимости от фазы дыхания сохраняются у 9–25% больных, при этом фракция выброса станет больше за счет улучшения наполнения левого желудочка.
Хирургическая летальность может достигать 10–20%, что обусловлено наличием не выявленных до операции атрофии или фиброза миокарда, ведущих к развитию острой сердечной недостаточности и разрыву стенки сердца [1, 3, 204, 205]. Постоперационная выживаемость снижается у пациентов, которые в прошлом перенесли операцию на сердце [3].
Пре
Методы физической реабилитации у больных перикардитом не разработаны.
Острый перикардит является абсолютным противопоказанием для проведения физических тренировок. Возобновление занятий спортом возможно не ранее, чем через 6 месяцев, при условии нормализации объема полости ЛЖ и отсутствии угрожающих аритмий при холтеровском мониторировании.
Рекомендовано в острую фазу перикардита избегать аэробных физических нагрузок. В период стабилизации состояния пациента (с исчезновением лабораторных признаков воспаления) рекомендуется физическая активность от низкой до умеренной интенсивности [1, 6, 86].
ЕОК IC (УУР C, УДД 5)
Пациент, перенесший острый перикардит, должен оставаться под наблюдением врача поликлиники. Рекомендуется в течение первых 12 недель повторить ЭхоКГ (возможен без болевого рецидива с образованием экссудата), в этот же интервал времени исследовать уровень C-реактивного белка в сыворотке крови. Высокий уровень СРБ должен рассматриваться как возможный предвестник рецидива острого перикардита, кроме того, это важный знак, требующий поиска, возможно, не выясненного до этого основного заболевания. В течение первых 3–6 мес. не рекомендуется тяжелая физическая нагрузка (гимнастический зал, подъем тяжести и т.д.). Ограничений обычной физической нагрузки нет.
Небольшие перикардиальные выпоты, связанные с перикардитами или идиопатические, ассоциируются с благоприятным прогнозом и низкой частотой осложнений [214]. Объем выпота коррелирует с прогнозом. Умеренные и большие выпоты в полость перикарда, характеризующиеся рецидивирующим течением, чаще взаимосвязаны с бактериальной или неопластической природой и неблагоприятным прогнозом. Идиопатические хронические выпоты у каждого третьего больного осложняются тампонадой сердца. Подострые выраженные выпоты также могут приводить к тампонаде сердца. Также значительной степени прогноз варьируется в зависимости от этиологии. Бактериальные, туберкулезные, связанные с раком и заболеваниями соединительной ткани, выпоты имеют худший прогноз, чем выпоты при идиопатическом перикардите [6].
Небольшие выпоты (<10 мм) обычно протекают бессимптомно и не требуют дальнейшего мониторирования [87]. Умеренный выпот (10–20 мл) после его разрешения требует ЭхоКГ-контроля каждые 6 мес, выраженный выпот — каждые 3 мес. ЭхоКГ-мониторирование приветствуется проводить на одном и том же аппарате и одного и того же исследователя.
Прогноз пациентов с миоперикардитом благоприятный, риск развития сердечной недостаточности и смерти в данной категории пациентов по данным ряда проспективных исследований не увеличен [1, 80, 215, 216]. Описаны случаи внезапной сердечной смерти после значительных физических нагрузок у военных и спортсменов, перенесших миоперикардит в течение 3–6 месяцев.
Рекомендуется проведение общего (клинического) анализа крови, развернутого с оценкой уровня гемоглобина и гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, скорости оседания эритроцитов у всех пациентов с перикардитом в рамках первичного обследования, в процессе динамического наблюдения каждые 6–12 месяцев и при поступлении в стационар [86, 1, 101, 6].
ЕОК IC (УУР C, УДД 5)
Рекомендуется проведение анализа крови биохимического общетерапевтического (исследование уровня креатинина, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови, исследование тиреотропного гормона (ТТГ) в крови, С-реактивного белка в крови) для оценки почечной и печеночной функции, исключения воспаления. Исследование уровня общего холестерина крови, уровня холестерина липопротеинов низкой плотности (ХсЛНП) и триглицеридов (ТГ) в крови с целью выявления фактора риска сопутствующего атеросклероза и, при необходимости, коррекции терапии. У всех пациентов с перикардитом в рамках первичного обследования и в процессе динамического наблюдения каждые 6 месяцев и при поступлении в стационар [27, 152, 163, 180, 222, 243, 296, 312].
ЕОК IC (УУР C, УДД 5)
Рекомендуется определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, определение антител к вирусу гепатита C (Hepatitis C virus) в крови, определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови всем пациентам с перикардитом, получающим терапию ингибитором интерлейкина (ИЛ-1), в рамках первичного обследования и каждые 6 месяцев [28, 152, 180, 296, 312, 316, 317].
РКО IIaC (УУР C, УДД 5)
6.1 Показания для плановой госпитализации:
неясность диагноза и необходимость в специальных методах исследования (использование диагностических процедур, проведение которых невозможно или нецелесообразно в условиях поликлиники) для уточнения причины повышения перикардиального выпота;
трудности в подборе медикаментозной терапии (рецидивирующий перикардит).
6.2 Показания для экстренной госпитализации:
госпитализация всех пациентов с картиной тампонады сердца;
госпитализация всех пациентов высокого риска развития негативного прогноза течения острого перикардита;
госпитализация всех пациентов с бактериальным перикардитом;
госпитализация всех пациентов с клинической картиной острого миоперикардита.
6.3 Показания к выписке пациента из стационара:
Нормализация маркеров воспаления СРБ, СОЭ.
Нормализация маркеров повреждения миокарда.
Возвращение ST на изолинию, формирование отрицательного зубца Т.
Отсутствие болевого синдрома у пациента.
Регресс одышки.
Нормализация эхокардиографической картины (регресс перикардиального выпота).
Отсутствие лихорадки.
6.4 Иные организационные технологии
При анализе работы медицинской организации с пациентами с перикардитом целесообразно анализировать следующие показатели:
• процент пациентов с рецидивирующем перикардитом в течение месяца, в течение года.
Рекомендована госпитализация всем пациентам высокого риска развития негативного прогноза течения острого перикардита [171, 172]
ЕОК IВ (УДД 4 УУР C)
Рекомендовано амбулаторное ведение всем пациентам низкого риска развития негативного прогноза течения острого перикардита [171, 172]
ЕОК IВ (УДД 4 УУР C)
Рекомендована госпитализация пациентов с миоперикардитом для диагностики и мониторинга состояния [171, 172].
ЕОК IС (УДД 4 УУР C)
7.1 Синдромы после поражения сердца
Определение. Термин «синдромы после поражения сердца» (СППС) используется для обозначения перикардиальных синдромов, которые возникают после каких-либо повреждений оболочек сердечной мышцы. Они включают в себя возникновение перикардита после развития ИМ, постперикардиотомный синдром (ППТС) и посттравматический перикардит [18].
Особенности анамнеза. Патогенез подобных состояний связан, вероятнее всего, с аутоиммунными процессами, возникающими вследствие некроза миокарда, хирургических вмешательств (ППТ) либо травмы грудной клетки [17]. Обычно между заболеванием сердца и развитием перикардита проходит несколько недель, что в известной мере подтверждает аутоиммунный характер данных состояний. Однако для некоторых перикардитов (ранний постинфарктный, травматический) этот период может составлять всего 2-3 дня. Такие процессы, как кровоизлияния в перикард, рассечение плевры и перикарда при хирургических вмешательствах, являются существенными факторами, вызывающими проникновение аутоантигенов в системный кровоток и запускающими аутоиммунные реакции.
Клиническая картина. В настоящее время разработаны диагностические критерии [217] СППС, которые сформулированы следующим образом:
развитие лихорадки без видимых причин;
появление жалоб больного на типичные перикардиальные и/или плевральные боли в груди, т.е. возникающие на высоте вдоха либо при перемене положения тела;
аускультация шумов трения перикарда или плевры;
обнаружение жидкости в полости перикарда и/или плевры;
повышение уровня С-реактивного белка.
Важно подчеркнуть некоторое отличие критериев данных видов перикардитов от общепринятых. Это связано с нередким поражением перикарда и плевры при СППС. В некоторых случаях возможно даже развитие легочных инфильтратов [217]. После хирургических вмешательств на сердце и легких иногда возникают признаки наличия жидкости в полостях перикарда и/или плевры вследствие механического повреждения. Однако для того, чтобы диагностировать ППТС, необходимо также иметь признаки воспалительной реакции, которые чаще всего распознаются по повышению уровня СРБ.
Лабораторная и инструментальная диагностика. Для диагностики СППС применяются такие общеклинические методы, как физикальное обследование, регистрация электрокардиограммы (ЭКГ). Прицельная рентгенография органов грудной клетки позволяет выявить увеличение сердечной тени, наличие жидкости в плевральной полости, легочные инфильтраты [18]. В случаях, вызывающих диагностические затруднения, используются МСКТ и МРТ сердца. Значительное место в диагностике СППС занимает ЭхоКГ, которая позволяет отличить увеличение сердечной тени, связанное с перикардиальным выпотом либо с поражением миокарда. При ИМ иногда имеют место оба процесса. Как уже указывалось, существенное значение имеют доказательства воспалительной природы обнаруженных изменений.
Особенности различных видов СППС
7.1.1 Перикардит после инфаркта миокарда
Выделены 3 вида изменений со стороны перикарда при остром ИМ: 1. Появление жидкости (выпот) в перикардиальной сорочке. Он может появиться в первые дни острого ИМ и связан с развитием острой сердечной недостаточности (ОСН). По мере уменьшения признаков ОСН выпот уменьшается или исчезает. Однако если размер выпота превышает 10 мм, следует подозревать развивающийся разрыв миокарда [218]. 2. Ранний инфаркт-связанный перикардит (ранний постинфарктный перикардит). Он возникает на 2–4-й день после развития острого ИМ и по-прежнему является признаком значительного размера ИМ, чаще — передней стенки [219]. В настоящее время данный вид перикардита встречается редко, что связывают с ранней реперфузией путем чрескожного вмешательства (ЧКВ) и/или тромболизиса [219]. Обычно выслушивается шум трения перикарда, который сопровождается болевыми ощущениями, характерными для перикардита. У данной категории больных длительно регистрируется подъем сегмента ST или он возникает вновь с сохранением положительных зубцов Т. Иногда зубцы Т становятся вновь положительными после того, как уже наметилась их отрицательная фаза. Подобная ЭКГ-динамика может служить поводом заподозрить появление новых очагов ИМ. Однако клиническая картина развившегося перикардита с сохранением уровня биомаркеров ИМ позволяет исключить рецидив ИМ. Обычно перикардит носит фибринозный характер, но может сопровождаться появлением выпота. 3. Поздний постинфарктный перикардит (дресслеровский), который развивается через 2–3 недели после возникновения ИМ. Частота его в настоящее время не превышает 1%, что также связывают с ранней реперфузией. Развитие данного вида перикардита проходит по типу аутоиммунной реакции и иногда сопровождается появлением эозинофилии в крови и плевритом (синдром Дресслера).
7.1.2 Постперикардиотомный (послеоперационный) перикардит
Перикардиальные выпоты после операций на сердце возникают в 25–30% случаев. Они появляются в первые дни после кардиохирургического вмешательства и протекают у 22% больных бессимптомно в течение приблизительно 2 недель [221]. В подобных случаях прогноз благоприятный. Применение у данной категории пациентов НПВП является излишним и может привести лишь к увеличению нежелательных явлений, связанных с фармакологическими особенностями данной группы лекарственных препаратов [222]. Однако в 10% случаев возникают выраженные выпоты, которые могут привести к тампонаде сердца [223]. Хотя данное осложнение может наблюдаться в течение 1 месяца после операции, чаще оно возникает в первые сутки после вмешательства и связано, как правило, с кровоизлиянием в полость перикарда. Возникновение тампонады сердца вследствие послеоперационного гемоперикарда требует экстренного повторного хирургического вмешательства. Следует отметить, что любое кардиохирургическое вмешательство, даже малоинвазивное (ЧКВ, имплантация электрокардиостимулятора, радиочастотная абляция аритмогенных зон и др.) могут сопровождаться развитием гемоперикарда и тампонады сердца вследствие перфорации сосуда или полостей сердца.
По данным анализа осложнений кардиостимуляции за 2011–2016 годы, проведенного К. А. Косоноговым и соавт., включавшем 2901 случай имплантации антиаритмических устройств, гемоперикард встречался в 0,2% случаев [224].
По данным систематического обзора D. van Osch et al., независимыми предикторами развития ППТС являлись молодой возраст, постоперационная трансфузия эритроцитарной массы и низкие преоперационные уровни гемоглобина и тромбоцитов [225]. Высокие значения индекса массы тела, напротив, ассоциировались со снижением риска развития ППТС [226].
По данным K. Gabaldo et al. наибольший риск развития ППТС наблюдался у пациентов, перенесших оперативное вмешательство на аорте и/или аортальном клапане (26%), существенно реже — после коронарного шунтирования (7,9%) и вмешательства на митральном клапане (8,3%) [227].
Несмотря на то, что риск развития тампонады сердца у пациентов с ППТС существенно выше (20,9% против 2,5%), 1-летняя выживаемость в данной категории пациентов значимо не отличалась от таковой у больных без ППТС (4,2% против 5,5%) [228]. С другой стороны, по данным Финского национального регистра, развитие ППТС после кардиохирургического вмешательства ассоциировалось с увеличением риска смерти к концу первого года наблюдения в 1,78 раза (95% ДИ 1,12–2,81; p = 0.014) [226].
По данным систематического обзора 2018 года, было показано, что в настоящее время недостаточно данных о возможной эффективности глюкокортикоидов в рамках профилактики ППТС [229].
В систематическом обзоре S. M. Yuan было показано, что наиболее часто в клинической практике для лечения ППТС применяются НПВП (59,2%), глюкокортикоиды (30,8%) и #Безвременника осеннего семян экстракт (9,8%) [230]. При этом среди НПВП в большинстве случаев используются #ацетилсалициловая кислота** (47,5%) и #ибупрофен** (31,4%), а среди глюкокортикоидов — #преднизолон** (56,3%) и #гидрокортизон** (42,6%) (Приложение А3).
В метаанализе 2019 года было установлено, что периоперационный прием #Безвременника осеннего семян экстракта ассоциировался со значимым снижением риска развития ППТС [231].
7.1.3 Травматический перикардиальный выпот
Приблизительно в 20–30% случаев после обширной травмы грудной клетки, особенно ее левой половины, появляются признаки перикардита. Проведение в подобных случаях регистрации электрокардиограммы (ЭКГ), прицельной рентгенографии органов грудной клетки, ЭхоКГ позволяет уточнить диагноз, оценить размеры выпота и его гемодинамическую значимость. При отсутствии нарушений гемодинамики лечение данного состояния включает в себя применение противовоспалительной терапии. В жизнеугрожающих ситуациях производится экстренная торакотомия, которая имеет преимущество перед предварительным перикардиоцентезом [232, 233].
Ведение пациентов с СППС
Лечение данной категории больных основано на использовании противовоспалительной терапии, что снижает клинические проявления синдрома и уменьшает риск рецидивов. При отсутствии признаков системного воспаления #Безвременника осеннего семян экстракт и НПВП не рекомендуются, т.к. данная терапия не дает существенного эффекта при увеличении числа нежелательных лекарственных эффектов [222, 234]. В случае наличия признаков воспалительной реакции эти препараты показаны с терапевтической целью. #АСК** рекомендуется как препарат первого выбора при постинфарктном перикардите и у пациентов, получающих антитромбоцитарную терапию [1].
7.2 Идиопатический рецидивирующий перикардит
Благодаря исследованиям последних лет, получены убедительные доказательства, подтверждающие гипотезу об аутовоспалительной природе идиопатического рецидивирующего перикардита (ИРП), в качестве основных клинических проявлений которого рассматриваются боль в грудной клетке в сочетании с повышением температуры и острофазовых маркеров, наряду с электрокардиографическими и эхокардиографическими феноменами, характерными для всех вариантов перикардита. На аутовоспалительную природу ИРП указывает высокая острофазовая активность во время рецидива, волнообразный характер течения заболевания, наличие системных проявлений и положительный ответ на терапию ингибиторами инттерлейкина (ИЛ-1), что сближает данную патологию с классическими аутовоспалительными заболеваниями (средиземноморской лихорадкой, периодическим синдромом), при которых также описаны случаи рецидивирующего перикардита. В связи с этим у пациентов с ИРП, резистентных к стандартной противовоспалительной терапии, рекомендуется проводить генетическое тестирование на наличие патологических вариантов в генах MEFV, TRAPS и TNFRSF1A [235, 236, 237]. Данные о заболеваемости и распространенности рецидивирующего перикардита немногочисленны. Предполагаемое расчетное число пациентов с ИРП может варьировать от 5,4 до 11,2 случаев на 100 тысяч населения [86, 313]. У половины пациентов с первым рецидивом заболевания, наблюдаются повторные рецидивы. Причем вероятность повторного рецидива, как правило, увеличивается с каждым последующим эпизодом, а время между рецидивами неуклонно сокращается, оказывая негативное влияние на качество жизни пациентов. В связи отсутствием специфических симптомов для диагностики и лечения пациентов с ИРП необходим мультидисциплинарный подход с участием врачей-кардиологов, врачей-ревматологов, врачей-рентгенологов, врачей по рентгенэндоваскулярным диагностике и лечению, врачей клинической лабораторной диагностики, врачей-сердечно-сосудистых хирургов, врачей-торакальных хирургов и врачей-хирургов. Нередко приходится проводить дифференциальный диагноз ИРП с болезнью Стилла взрослых, которая относится к неклассическим аутовоспалительным заболеваниям. В настоящее время предложено несколько вариантов критериев диагностики данного заболевания [239, 240] (Табл. 3). Поражение сердца от субклинических до манифестных форм при этом заболевании встречается более чем в 50% случаев [241].
Таблица 3. Классификационные критерии болезни Стилла взрослых
Критерии Yamaguchi 1992 [237] |
Критерии Fautrel 2002 [238] |
||
|---|---|---|---|
2 больших критерия и как минимум 5 малых |
4 и более больших критериев или 3 больших и 2 малых критерия |
||
Большие критерии |
Малые критерии |
Большие критерии |
Малые критерии |
|
Лихорадка ≥39°С, ≥1 недели |
Боли в горле |
Пиковая лихорадка ≥39°С |
Макулопапулезная сыпь |
Артралгии или артрит, ≥ 2 недель |
Лимфаденопатия |
Артралгии |
Лейкоцитоз ≥ 10000/мм3 |
|
Папулезная незудящая сыпь цвета лосося |
Гепато- или спленомегалия |
Преходящая эритема |
|
Лейкоцитоз ≥ 10000/мм3 с нейтрофилезом ≥80% |
Повышение активности аминотрансфераз |
Фарингит |
|
Негативные АНФ и РФ |
Нейтрофилез ≥80% |
||
Гликозилированный ферритин ≤20% |
|||
Несмотря на доброкачественное течение с редкими жизнеугрожающими состояниями, такими как тампонада сердца и констриктивный перикардит, ИРП ассоциировано с частыми эпизодами временной потери трудоспособности. По данным ряда исследований, у пациентов с ≥2 рецидивами расходы на здравоохранение были на 74% выше, чем у пациентов с 1 эпизодом (общие расходы на здравоохранение обусловлены более высокими показателями за счет госпитализации) [295]. Для постановки предварительного диагноза рецидивирующего перикардита необходимо наличие в анамнезе документированного эпизода острого перикардита в сочетании наличием бессимптомного периода после первого эпизода острого перикардита не менее 4–6 недель и боли в грудной области в качестве обязательного симптома (интенсивность боли >3 баллов по цифровой рейтинговой шкале – ЦРШ) (Приложение Г). Критерии диагностики ИРП и объем обследования для постановки диагноза представлены в чек-листе в приложении 3. ИРП как нозологическая форма внесена в список редких заболеваний в РФ с кодом МКБ-10 I09.2.
7.3 Гидроперикард при эндокринных заболеваниях
Гидроперикард может развиваться при эндокринных заболеваниях, в частности, при патологии щитовидной железы. Наиболее частой причиной развития гидроперикарда среди эндокринных заболеваний является гипотиреоз.
Выраженность гидроперикарда зависит от степени тиреоидной недостаточности и продолжительности заболевания. Описаны случаи развития гидроперикарда у пациентов пожилого и старческого возраста с субклиническим гипотиреозом [244]. Тампонада сердца при гипотиреозе встречается редко в связи с медленным накоплением жидкости в полости перикарда [245, 246].
Клинические проявления включают как симптомы выпота в полость перикарда, так и гипотиреоза: одышку, боль в груди, слабость, отеки, брадикардию. Кроме того, к часто встречающимся симптомам гипотиреоза относятся сонливость, сухость кожных покровов, выпадение волос, замедленная речь, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение. Часто развивается диастолическая артериальная гипертензия. Характерны такие внешние проявления, как общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика [245]. Недооценка симптомов гипотиреоза у пациентов с гидроперикардом затрудняет установление причины и приводит к позднему началу эффективного лечения.
При лабораторно-инструментальном обследовании выявляются характерные для гипотиреоза выраженная дислипидемия, низкий вольтаж QRS, удлинение интервала QT на ЭКГ. Для диагностики выпота в полость перикарда с оценкой его объема рекомендовано использовать ЭхоКГ, более полную информацию дают КТ и МРТ.
При выявлении выпота в полость перикарда неизвестного происхождения следует прежде всего оценить функцию щитовидной железы, даже когда признаки и симптомы гипотиреоза отсутствуют [243, 247]. Важна своевременная диагностика гипотиреоза как причины развития гидроперикарда. Диагностику гипотиреоза рекомендуется начинать с исследования уровня тиреотропного гормона (ТТГ) в крови. Если уровень ТТГ повышен, следует провести исследование уровня свободного тироксина (Т4) сыворотки крови и определение содержания антител к тиреопероксидазе в крови [248]. При манифестном гипотиреозе определяется повышенный уровень ТТГ и низкий уровень свободного тироксина (Т4) в крови, при субклиническом гипотиреозе — повышенный уровень ТТГ.
Следует учитывать, что у больных гипотиреозом (и субклиническим и манифестным) существенно повышен риск ИБС и СН, что определяет сложности диагностики и выбора тактики ведения больных [249, 250].
В настоящее время недостаточно данных об особенностях ведения пациентов с гидроперикардом, обусловленным заболеваниями щитовидной железы. Начало лечения на ранней стадии заболевания и предотвращение осложнений (развития тампонады сердца) зависит от ранней диагностики гипотиреоза [27, 243].
В первую очередь всем пациентам с гипотиреозом и гидроперикардом показана заместительная терапия с целью достижения и поддержания нормального уровня ТТГ и тиреоидных гормонов в крови. Препаратом выбора для заместительной терапии гипотиреоза является левотироксин натрия** в силу его эффективности, длительного опыта применения, высокой биодоступности, благоприятного профиля нежелательных явлений. Пациентам с сопутствующей кардиальной патологией рекомендуется начинать терапию с небольших доз (25 мкг ежедневно), с последующим повышением под контролем уровня ТТГ [243, 251].
Рекомендации по лечению гидроперикарда у пациентов с гипотиреозом основываются на данных клинических наблюдений, рандомизированные клинические исследования в этом направлении не проводились. Есть данные об эффективности применения #АСК** и НПВП, #Безвременника осеннего семян экстракт, глюкокортикоидов [27, 252]. Однако необходимо учитывать, что дисфункция щитовидной железы может оказывать влияние не только на сердечно-сосудистую систему, но и на метаболизм лекарственных препаратов, их фармакокинетику и фармакодинамику, повышать риск лекарственных взаимодействий.
Известно, что некоторые НПВП могут оказывать влияние на уровень тиреоидных гормонов, затрудняя оценку эффективности заместительной терапии. Вместе с тем, по данным клинических наблюдений, подобное действие не выявлено при использовании #индометацина и #ибупрофена** [252].
При применении #Безвременника осеннего семян экстракт необходимо учитывать, что наличие гипотиреоза требует более осторожного подхода к выбору дозы препарата. Безвременника осеннего семян экстракт выводится через систему P-гликопротеина, экспрессия которой может уменьшаться при снижении функциональной активности щитовидной железы. У пациентов с гипотиреозом может уменьшаться выведение # Безвременника осеннего семян экстракта и увеличиваться его концентрация в плазме, что может приводить к развитию неблагоприятных эффектов (тошнота, диарея, миопатия, нарушения функции печени). Следует обратить внимание, что и гипотиреоз может вызывать развитие миопатии в 25–60% случаев, увеличивая вероятность неблагоприятного эффекта у пациентов, получающих #Безвременника осеннего семян экстракт [252]. В связи с этим у пациентов с гипотиреозом #Безвременника осеннего семян экстракт должен назначаться в меньших дозах, необходим тщательный мониторинг клинических симптомов миопатии, уровня креатинфосфокиназы (КФК). Рекомендовано рассмотреть возможность лечения #Безвременника осеннего семян экстракт до тех пор, пока уровень ТТГ достигнет нормального диапазона [27, 253].
Глюкокортикоиды могут применяться у пациентов с гидроперикардом, индуцированным гипотиреозом, при непереносимости или противопоказаниях к терапии с помощью #АСК**, НПВП и #Безвременника осеннего семян экстракт, а также у пациентов с рецидивирующим перикардитом [252]. При этом необходим контроль за уровнем витамина D, т.к. и гипотиреоз, и глюкокортикоиды повышают риск развития остеопороза.
При гипертиреозе выпот в полость перикарда выявляется редко. Описаны случаи развития гидроперикарда у пациентов с выраженным тиреотоксикозом, симптомами застойной сердечной недостаточности, фибрилляцией предсердий [252]. У пациентов с болезнью Грейвса, получавших антикоагулянты (антитромботические средства) в связи с наличием фибрилляции предсердий, наблюдались случаи развития гемоперикарда [254]. Крайне редко встречается тампонада сердца.
Как и при гипотиреозе, у пациентов с гипертиреозом и гидроперикардом необходимо прежде всего лечение, направленное на достижение стойкого эутиреоза. Помимо антитиреоидных препаратов, могут использоваться #АСК**, НПВП, #Безвременника осеннего семян экстракт и/или глюкокортикоиды [27, 242, 244]. Следует учитывать, что при гипертиреозе повышается экспрессия P-гликопротеина, в связи с чем может потребоваться увеличение дозы лекарственных препаратов, в частности, #Безвременника осеннего семян экстракт [255].
7.4 Поражение перикарда при онкологических заболеваниях
Злокачественные опухоли являются наиболее распространенной причиной выпотного перикардита с гемодинамически значимым количеством перикардиальной жидкости. Ранняя диагностика и лечение злокачественного перикардита могут значительно улучшить прогноз пациента [256]. С другой стороны, нелеченый злокачественный выпот в перикарде является потенциально смертельным осложнением рака [257], особенно у пациентов с раком легких [258].
Распространенность онкологических заболеваний при экссудативном перикардите колеблется в пределах от 12 до 23% [46]. У пациентов с раком перикардиальный выпот развивается у 5–15% пациентов и чаще является проявлением поздней стадии заболевания [259]. Перикард может быть поражен прямым распространением опухоли или метастазированием через лимфатическую систему или кровь. Перикардиальный выпот также может развиться в результате химиотерапии, лучевой терапии или в результате оппортунистических инфекций [260, 261]. Опухоли перикарда включают первичные и вторичные раковые заболевания, а также доброкачественные новообразования. Первичные перикардиальные опухоли встречаются редко и составляют около 10% всех первичных опухолей сердца [262], причем их распространенность в общей популяции составляет от 0,001 до 0,007% [30]. Вторичные опухоли или прямое проникновение в перикард встречаются примерно в 1000 раз чаще [28, 263].
Злокачественная перикардиальная мезотелиома составляет 2–3% всех перикардиальных опухолей, и ее распространенность в общей популяции составляет <0,002%. Факторы риска включают воздействие асбеста, генетическую восприимчивость, инфекцию и радиационное облучение. Эта опухоль чаще встречается у мужчин, чем у женщин, и обычно проявляется в средних и поздних возрастных группах. Заболевание имеет плохой прогноз со средней продолжительностью жизни 6 месяцев [263–265].
Другие перикардиальные злокачественные новообразования включают лимфомы и саркомы. Саркомы редки, и подтипы включают ангиосаркому, фибросаркому, липосаркому, рабдомиосаркому, синовиальную саркому и недифференцированную саркому. При этой опухоли прогноз плохой: менее 1 года для всех пациентов [28].
Первичная сердечная лимфома составляет от 1% до 2% всех сердечных новообразований и представляет еще меньший процент от всех экстранодальных лимфом. Приблизительно 1 из 5 первичных лимфом сердца поражает пациентов с ослабленным иммунитетом. Первичные сердечные лимфомы преимущественно вовлекают правые камеры сердца и перикард [266, 267]. Хотя вначале они могут быть бессимптомными, их быстрый рост приводит к появлению симптомов, которые связаны либо с прямым распространением опухоли, либо с опухолевой эмболией. Первичные сердечные лимфомы хорошо реагируют на химиотерапию, схемы которой определяются в первую очередь типом лимфомы [267].
Поражение перикарда вторичными злокачественными опухолями чаще всего наблюдается при раке легких (29%), раке молочной железы (до 10%), злокачественной меланоме, лимфомах, остром миелобластном лейкозе, гораздо реже встречается поражение перикарда при раке желудочно-кишечного тракта, раке мочеполовой системы, остром лимфобластном лейкозе, хроническом миелобластном лейкозе, множественной миеломе [258].
Перикардиальные кисты (мезотелиальные кисты) и липомы являются наиболее распространенными доброкачественными перикардиальными образованиями, часто протекающими бессимптомно. Симптомы, если они возникают, связаны с компрессией и могут в этой ситуации потребовать хирургического удаления. Другие редкие и обычно доброкачественные перикардиальные опухоли включают липобластомы, параганглиомы, опухоли половых клеток, гемангиомы и фибромы [267].
Перикардит может быть маркером скрытого рака. По данным Датского регистра, более чем у 10% из 13 759 человек с перикардитом впоследствии был диагностирован рак [28]. В этом общенациональном когортном исследовании наблюдали более высокую, чем ожидалось, частоту рака легких, неходжкинской лимфомы и миелолейкоза в течение первых 3 месяцев после постановки диагноза перикардит. Несмотря на то, что избыточный риск снижался для нескольких видов рака после первых 3 месяцев, он, тем не менее, сохранялся при раке легкого, неходжкинской лимфоме и раке мочевого пузыря в течение нескольких лет после постановки диагноза перикардита [46].
Заболевания перикарда, связанные с методами лечения рака
Поражение перикарда, вызванное химиотерапией, обычно проявляется как перикардит, с или без ассоциированного миокардита [268]. Развитие перикардита как осложнения химиотерапии возможно при лечении следующими препаратами [268]:
• антрациклины и родственные соединения: доксорубицин**;
Аналоги азотистого иприта: циклофосфамид**;
· Другие противоопухолевые антибиотики: митомицин**;
· Алкилсульфонаты: бусульфан**;
• Антиметаболиты: клофарабин, цитарабин**, фторурацил** [269];
• Ингибиторы протеинкиназы (Низкомолекулярные ингибиторы тирозинкиназы: дазатиниб**, иматиниб**) [270];
• Моноклональные антитела: ниволумаб** [271, 272];
• Алкилирующие препараты (Таксаны: доцетаксел**);
• Другие препараты: Третиноин**, интерферон альфа-2b**.
Третиноин** вызывает синдром, характеризующийся лихорадкой, гипотонией, острой почечной недостаточностью и выпотным перикардитом. Высокие дозы бусульфана** могут вызывать перикардиальный и эндомиокардиальный фиброз через 4–9 лет после лечения [273]. Побочным эффектом химиотерапии может быть также развитие миоперикардита, что описано при лечении доксорубицином**, циклофосфамидом**, третиноином** [28].
Выпотной или констриктивный перикардит также может иметь место у 6–30% пациентов после лучевой терапии [274]. Острый перикардит может возникнуть в течение нескольких дней или месяцев после лучевой терапии; это чаще констриктивный перикардит. Хронический лучевой перикардит часто является констриктивно-выпотным [261, 267].
Диагностика поражения перикарда при онкологических заболеваниях
Диагностика поражения перикарда при онкологических заболеваниях осуществляется с помощью методов визуализации, цитологии перикардиальной жидкости и биопсии.
Трансторакальная ЭхоКГ является методом выбора для первоначальной оценки пациентов с подозрением на перикардиальное заболевание. В большинстве случаев это позволяет не только диагностировать болезнь, но и направлять перикардиоцентез [268].
Трехмерная ЭхоКГ является предпочтительным методом для мониторинга функции ЛЖ и выявления перикардита у пациентов с раком. Преимущества включают более высокую точность определения фракции выброса левого желудочка, лучшую воспроизводимость и более низкую временную изменчивость по сравнению с двухмерной ЭхоКГ у пациентов с раком, получавших химиотерапию.
При ЭхоКГ «пропадание» эндокардиальной границы часто может наблюдаться у пациентов, проходящих химиотерапию (особенно у пациентов с раком молочной железы после мастэктомии и облучения грудной клетки). В этом случае методом выбора является контрастная ЭхоКГ. Согласно текущим рекомендациям, контрастное средство следует использовать, когда 2 смежных сегмента левого желудочка плохо визуализируются на неконтрастных апикальных изображениях. Однако контрастная трехмерная ЭхоКГ не рекомендуется при длительном наблюдении пациентов с раком [268].
В некоторых случаях использование других методов визуализации, таких как КТ или МРТ сердца, может быть полезным дополнением к ЭхоКГ оценке. Их особенно следует учитывать при оценке первичных опухолей сердца, с или без перикардита, или, когда диагноз констриктивного перикардита остается неопределенным после тщательной ЭхоКГ оценки. МРТ особенно полезна при определении наличия позднего усиления гадолиния (V08CA Парамагнитные контрастные средства) для идентификации пациентов с кратковременной констрикцией, которые выиграют от агрессивных противовоспалительных схем, а не от перикардиэктомии [268].
Окончательный диагноз основан на подтверждении злокачественной инфильтрации перикарда цитологией перикардиальной жидкости или данными биопсии.
Всем пациентам с онкологическими заболеваниями и выпотом в полости перикарда рекомендуется выполнение цитологического анализа выпота для подтверждения злокачественной природы заболевания [275].
ЕОК IB (УДД 5 УУР С)
Всем пациентам с онкологическими заболеваниями и поражением перикарда и\или эпикарда рекомендуется выполнение биопсии перикарда и\или эпикарда для подтверждения злокачественного заболевания перикарда [275, 276].
ЕОК IIa B (УДД 5 УУР С)
Комментарий. Злокачественные клетки идентифицируются с помощью анализа перикардиальной жидкости примерно только в 40% случаев [276]. Когда злокачественные клетки не могут быть идентифицированы цитологическим анализом, необходимо предположить другие механизмы. Выпот перикарда может быть связан с обструкцией лимфатической системы средостения путем инфильтрации опухоли или фиброза, вызванного радиотерапией. Другие возможные причины включают оппортунистические инфекции (цитомегаловирус, туберкулез, перикардит, Candida и Aspergillus), системные методы лечения, такие как алкилирующие агенты, местное воспаление, перикардит, вызванный радиацией в грудной клетке, или задержка жидкости, вызванная некоторыми химиопрепаратами [276].
Всем пациентам с онкологическими заболеваниями и выпотом в полости перикарда рекомендуется рассмотреть определение онкомаркеров (СА-19-9, СА-72-4) для различения доброкачественных и злокачественных выпотов [256, 275].
ЕОК IIa B (УДД 5 УУР С)
Комментарий. Диагностическая значимость опухолевых маркеров недостаточно высока, так как ни один из них (раковый эмбриональный антиген, CYFRA 21-1, нейронспецифическая енолаза, СА-19-9, СА-72-4, SCC, GATA-3, сосудистый эндотелиальный фактор роста) не показал достаточную чувствительность и специфичность при разграничении доброкачественных и злокачественных выпотов [28]. Мутация рецептора эпидермального фактора роста имеет диагностическое и прогностическое значение у пациента со злокачественным выпотом при легочной аденокарциноме [28].
Лечение перикардита при онкологических заболеваниях обычно проводится в соответствии с рекомендациями. Однако надо учитывать, что многие больные раком могут иметь предрасположенность к кровотечению из-за нарушений гемостаза, вторичных по отношению к их заболеванию или лечению. Таким образом, может оказаться затруднительным проведение рутинной терапии, такой как нестероидные противовоспалительные препараты. В результате часто наблюдается более широкое и раннее использование других препаратов, например, #Безвременника осеннего семян экстракт и глюкокортикоидов, хотя это может не изменить результаты [28].
Общие принципы лечения перикардита при онкологических заболеваниях включают [277]:
Всем пациентам онкологическими заболеваниями рекомендуется назначение соответствующего системного противоопухолевого лечения в подтвержденных случаях неопластической этиологии перикардита [278].
ЕОК IB (УДД 4 УУР С)
Перикардиоцентез рекомендуется пациентам при тампонаде сердца для снятия симптомов и установления диагноза злокачественного выпота [279].
ЕОК IB (УДД 4 УУР С)
Комментарий. Для пациентов с рецидивом перикардиального выпота повторный перикардиоцентез показан у пациентов с ограниченной ожидаемой продолжительностью жизни.
Расширенный перикардиальный дренаж рекомендуется у пациентов с подозрением и установленным диагнозом злокачественного выпота для предотвращения рецидивирования и возможности внутриперикардиального лечения [28, 279].
ЕОК IB (УДД 4 УУР С)
Комментарий. Расширенный перикардиальный дренаж уменьшает частоту рецидивов примерно до 10–20% [277]. У пациентов с более продолжительной ожидаемой продолжительностью жизни хирургический дренаж обеспечивает самый низкий уровень рецидивов. Хирургический подход к выполнению процедуры основан на месте выпота и клиническом состоянии. Субсифоидный и торакоскопический подходы приводят к сходным результатам [273].
Внутриперикардиальное введение цитостатических/склерозирующих (Противоопухолевые препараты) средств рекомендуется рассмотреть у пациентов со злокачественным выпотом для предотвращения рецидивов [257, 28, 280–282].
ЕОК IIa B (УДД 4 УУР С)
Комментарий. Применение склерозирующих агентов также немного уменьшает частоту рецидивов, но сопровождается выраженным болевым синдромом и может привести к констриктивному перикардиту, что уменьшает полезность процедуры. Для интраперикардиальной инстилляции применяются различные склерозирующие агенты, такие как или #доксициклин**, #цисплатин**, #тиотепа, #митомицин**, #блеомицин** #митоксантрон** [257, 280, 282, 292-294] (Приложение А3, таблица А3-16).
Внутриперикардиальное введение #цисплатина** рекомендуется рассмотреть у пациентов с поражением миокарда при раке легкого, внутриперикардиальное введение #тиотепы рекомендуется рассмотреть у пациентов с перикардиальными метастазами при раке молочной железы [257, 282, 293].
ЕОК IIa B (УДД 5 УУР С)
Рекомендуется рассмотреть проведение лучевой терапии у пациентов с радиочувствительными опухолями, такими как лимфомы и лейкемии, для контроля злокачественных выпотов [277].
ЕОК IIa B (УДД 5 УУР С)
Комментарий. Однако лучевая терапия сердца сама может вызвать миокардит и перикардит.
Пациентам, которым перикардиоцентез не может быть выполнен, рекомендуется проведение хирургической перикардиотомии [273].
ЕОК IIa B (УДД 5 УУР С)
Комментарий. Но этот метод связан с более высокой частотой осложнений и не улучшает результаты по сравнению с перикардиоцентезом [273], но он может быть выполнен, если анатомия не подходит для перикардиоцентеза (большое расстояние между кифозным отростком и перикардиальной полостью, увеличенная печень блокирует доступ к перикарду, солидная опухоль, прилипающая к перикарду) или предполагаемый объем жидкости ограничен по данным ЭхоКГ [276].
Рекомендуется рассмотреть возможность выполнения чрескожной баллонной перикардиотомии у пациентов с перикардиальным выпотом для предотвращения рецидивов злокачественного выпота [283, 28].
ЕОК IIb B (УДД 5 УУР С)
Комментарий. Чрескожная баллонная перикардиотомия создает прямую связь между плевроперикардом и позволяет отводить жидкость в плевральное пространство: при больших злокачественных выпотах из пе














