Первичный гиперпаратиреоз (ПГПТ) – эндокринное заболевание, характеризующееся избыточной секрецией ПТГ при верхне-нормальном или повышенном уровне кальция крови вследствие первичной патологии ОЩЖ. ПГПТ проявляется полиорганными нарушениями различной степени выраженности и, как следствие, может приводить к существенному снижению качества жизни, инвалидизации пациентов, повышенному риску преждевременной смерти [1].
ПГПТ в 85-90% случаев обусловлен солитарной аденомой ОЩЖ, в 5-10% случаев – множественными аденомами или гиперплазией нескольких/всех ОЩЖ; в 1% – раком ОЩЖ. В 90-95% случаев ПГПТ является спорадическим, около 5-10% составляют наследственные формы, которые проявляются изолированной патологией ОЩЖ или протекают в сочетании с другими компонентами генетически детерминированных синдромов [2].
Патогенез опухолей ОЩЖ изучен недостаточно, в литературе обсуждается влияние некоторых протоонкогенов и генов-супрессоров опухолевой активности на развитие образований ОЩЖ. В качестве предположительных механизмов запуска гиперплазии с последующей трансформацией в аденому ОЩЖ рассматриваются хронический дефицит витамина D и усиление его инактивации в печени {Артемова, 2010 #627}[3]. Постоянная потребность в гиперсекреции ПТГ, предположительно, порождает конверсию протоонкогенов в онкогены или инактивацию генов-супрессоров пролиферации. Образование опухоли часто представляет собой многоэтапный процесс, во время которого клетки приобретают мутации/делеции в одном или нескольких генах, не исключается участие эпигенетических факторов. Большинство новообразований являются моноклональными, что подразумевает их происхождение из одной аномальной клетки. В ряде случаев спорадических форм ПГПТ могут происходить ключевые соматические онкогенные события - соматические мутации в генах MEN1, CDC73, CASR или ингибиторов циклин-зависимых киназ CDKIs, что приводит к опухолевой трансформации ткани. По результатам исследований с использованием высокопроизводительного секвенирования (NGS) было показано, что в основе формирования спорадических аденом ОЩЖ в 35% случаев лежат соматические мутации MEN1, и только в 10% определяются соматические мутации в других генах, например, EZH2, POT1 [4].
ПГПТ, сопровождающийся гиперплазией ОЩЖ или множественными аденомами, как правило, связан с наследственными синдромами и может быть обусловлен мутациями в различных генах. Синдром множественных эндокринных неоплазий 1 типа (МЭН-1) ассоциирован с мутациями в гене-супрессоре опухолевого роста MEN1; синдром МЭН-2 - с мутациями протоонкогена RET; синдром МЭН-4 развивается вследствие мутации ингибитора циклин-зависимой киназы CDNK1B[5]. Синдром гиперпаратиреоза с опухолью нижней челюсти (HPT-JT) ассоциирован с мутациями в гене CDC73, кодирующем белок парафибромин [6]. Семейный изолированный гиперпаратиреоз (FIHP) - редкое заболевание с аутосомно-доминантным типом наследования, характеризующееся развитием опухолей одной или нескольких ОЩЖ и отсутствием других новообразований эндокринных и неэндокринных органов, иногда может представлять собой неполный вариант других синдромов (МЭН-1, HPT-JT). FIHP может быть ассоциирован с мутациями в генах MEN1, CASR и CDC73 [7]. Семейная гипокальциурическая гиперкальциемия (FHH) – генетически гетерогенное заболевание, обусловленное мутациями в генах CASR, Gα11, AP2S1, требует проведения дифференциальной диагностики с ПГПТ.[5]. Для карцином ОЩЖ описаны мутации в генах СDC73 (около 50% случаев), мутации PRUNE2 - в 18% [8].
До середины 1970-х гг. ПГПТ считали редкой патологией фосфорно-кальциевого обмена, проявляющейся тяжелой клинической симптоматикой с поражением почек (рецидивирующий нефролитиаз), костной системы (патологические переломы, деформация скелета, фиброзно-кистозный остеит) и желудочно-кишечного тракта (ЖКТ, рецидивирующие язвы желудка и 12-перстной кишки). По результатам крупнейшего эпидемиологического исследования, проведенного в 1965-1974 гг. в клинике Мейо г.Рочестера (США), заболеваемость ПГПТ составила в среднем 7,8±1,2 случая на 100 000 жителей [9].
За последние десятилетия произошли существенные изменения в представлениях об эпидемиологии заболевания. Отмечено резкое увеличение выявляемости ПГПТ, в том числе за счет бессимптомных форм, не сопровождающихся высокой гиперкальциемией. Указанные данные изменения обусловлены, прежде всего, появлением автоматических биохимических анализаторов и активным внедрением повсеместного определения уровня кальция в странах Северной Америки, Западной Европы и Китае. В общей популяции распространенность ПГПТ составляет в среднем 0,86-1% [10]. Необходимо отметить, что результаты эпидемиологических исследований остаются вариабельными, что обусловлено различиями в диагностических критериях ПГПТ и методологии биохимического скрининга кальциемии. ПГПТ может встречаться во всех возрастных группах, включая детей и подростков. Однако совокупность фактических данных свидетельствует о том, что частота возникновения ПГПТ увеличивается с возрастом, и средний возраст на момент постановки диагноза составляет 54–59 лет [11]. Большинство пациентов при спорадическом ПГПТ - женщины в постменопаузе с развитием заболевания в течение первого десятилетия после наступления менопаузы. Соотношение мужчин и женщин в среднем 1:3 [11].
Наиболее объективные данные о распространенности ПГПТ представляют крупные эпидемиологические исследования, проведенные в Швеции с 1976 по 2002 годы, и десятилетнее проспективное исследование одного округа Шотландии среди всех жителей старше 20 лет [12-15]. По данным шведских исследований распространенность ПГПТ среди взрослых лиц обоих полов старше 18 лет составляла примерно 1% от всего взрослого населения, возрастая до 2,1% в группе женщин в менопаузе (55-75 лет). В результате исследования шотландской популяции за 10 лет зарегистрировано 2709 новых случаев ПГПТ: 1918 женщин (71%) и 791 мужчина (29%). В подавляющем большинстве заболевание диагностировалось у лиц старше 40 лет. Пик заболеваемости приходился на период 60-70 лет, что подтверждало повышение риска развития заболевания с возрастом. Соотношение женщины/мужчины возрастало от 2 (в возрасте 40-49 лет) до 4 (в период старше 80 лет). В результате заболеваемость ПГПТ составила в разные годы от 4,13 до 11,3 случаев на 10 000 человеко-лет [14]. В одном из последних исследований по эпидемиологии ПГПТ в Калифорнии были проанализированы данные о 15 234 пациентах с хронической гиперкальцемией, и установлено, что в 87% наблюдений причиной повышения кальция сыворотки крови являлся ПГПТ. Распространенность ПГПТ колебалась в среднем в пределах 34-120 случаев на 10000 среди женщин и 13-36 случаев среди мужчин. С возрастом определялось значимое увеличение заболеваемости в целом и превалирование среди женщин, кроме того авторы выявили достоверную разницу в частоте развития заболевания в зависимости от этнической принадлежности пациентов (максимальная распространенность отмечена для афроамериканцев, р<0,0001) [16]. Таким образом, первичное поражение ОЩЖ остается основным этиологическим фактором гиперкальциемии. Необходимо отметить, что на втором месте среди причин гиперкальциемии находятся злокачественные новообразования. В более чем 50% случаев паранеопластическая гиперкальциемия обусловлена раком молочной железы с отдаленными метастазами в кости. Гиперкальциемия наблюдается при злокачественных опухолях легких и почек, гемобластозах (миеломная болезнь, лимфомы, лимфогранулематоз, лейкозы). Повышение кальция сыворотки крови развивается в результате метастатического поражения скелета, а также локальной активации процессов костной резорбции из-за выработки метастазами цитокинов типа фактора некроза опухоли и интерлейкина-1 или гуморальных активаторов остеокластов, особенно ПТГ-подобного пептида.
У большей части пациентов в Российской Федерации гиперкальциемия диагностируется отсрочено, поскольку определение содержания кальция не входит в общетерапевтический биохимический анализ крови. Это создает предпосылки для позднего выявления гиперпаратиреоза. Согласно приказу Министерства здравоохранения Российской Федерации от 3 декабря 2012 года №1006 «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения» общетерапевтический биохимический анализ включает в себя только определение уровня общего белка, альбумина, креатинина, общего билирубина, аспартат-аминотрансаминазы, аланин-аминотрансаминазы, глюкозы, холестерина, натрия, калия.
В Российской Федерации широкомасштабных эпидемиологических исследований не проводилось. Пилотные скрининговые исследования уровня кальция крови проводились в период с 2005 по 2017 гг. на независимых выборках взрослых жителей четырех регионов России, различных по своим экологическим и социальным условиям (Сургут n=191 (группа 1), Иркутск n=243 (группа 2), Москва n=499 (группа 3), Московская область n=675 (группа 4)). Частота гиперкальциемии по группам составила 9%, 5%, 3% и 1% случаев соответственно, составляя в среднем около 3% (51/1608). Эти результаты соответствуют американским эпидемиологическим данным, где повышение кальция сыворотки крови выявлялось в 2,7% случаев.
По данным Всероссийского регистра пациентов с ПГПТ на декабрь 2017 г., выявляемость заболевания в Российской Федерации составила 1,3 случая на 100000 населения. Пациенты из г. Москвы и Московской области составляли 2/3 базы данных. В Москве выявляемость ПГПТ возросла до 7,6 случаев на 100 000 населения (в 2016 г. 5,6 случаев, в 2010 г. 4 случая на 100 000 населения). В Московской области выявляемость ПГПТ также увеличилась и на декабрь 2017 г. составила 6,1 случая на 100 000 населения (в 2014 г. 0,25 случаев). Несмотря на повышение распространенности, полученные данные не соответствуют частоте гиперкальциемии, обнаруженной по данным пилотного скрининга уровня кальция среди взрослого населения. В основном, преобладали манифестные формы ПГПТ - в 67% случаев, бессимптомное течение заболевания определялось в 33%, в то время как в странах Европы, Северной Америки уже к 2004 г. частота манифестных форм не превышала 20% [448].
Гиперпаратиреоз и другие нарушения паращитовидной [околощитовидной] железы (E21):
E21.0 Первичный гиперпаратиреоз
E21.2 Другие формы гиперпаратиреоза
E21.3 Гиперпаратиреоз неуточненный
E21.4 Другие уточненные нарушения паращитовидной железы
E21.5 Болезнь паращитовидных желез неуточненная
D35.1 Доброкачественное образование паращитовидной [околощитовидной] железы
C75.0 Злокачественное образование паращитовидной [околощитовидной] железы
Формы гиперпаратиреоза представлены в таблице 1.
Таблица 1. Формы гиперпаратиреоза
Первичный гиперпаратиреоз |
Вторичный гиперпаратиреоз |
Третичный гиперпаратиреоз |
|---|---|---|
|
эндокринное заболевание, характеризующееся избыточной секрецией ПТГ при верхне-нормальном или повышенном уровне кальция крови вследствие первичной патологии ОЩЖ.
|
состояние, характеризующееся увеличением функциональной активности ОЩЖ вследствие различных заболеваний и приема ряда медикаментозных приводящих к нарушению фосфорно-кальциевого гомеостаза (хронической гипокальциемии, гиперфосфатемии, дефициту 25(ОН)D или нарушению синтеза 1,25(ОН)2D), и в отсутствии адекватного лечения проявляющееся в их компенсаторной гиперплазии. |
эндокринное заболевание, развивающееся в результате длительно текущего вторичного гиперпаратиреоза, несмотря на устранение причин его развития (включая успешную трансплантацию почки), и характеризующееся автономной секрецией ПТГ вследствие персистирующей гиперфункции одной или нескольких ОЩЖ. |
Симптомный (манифестный) ПГПТ характеризуется наличием «классических» проявлений заболевания, к которым относят костные (остеопороз, низктотравматичные переломы и фиброзно-кистозный остеит) и висцеральные нарушения (нефролитиаз, язвенную болезнь верхних отделов слизистой желудочно-кишечного тракта (ЖКТ)). Определение бессимптомной формы заболевания находится на стадии разработки, так как вопрос о «неклассических» проявлениях ПГПТ, прежде всего со стороны нейрокогнитивной и сердечно-сосудистых систем, до сих пор остается открытым. Прежде всего это связано с тем, что результаты имеющихся рандомизированных исследований, посвященных оценке влияния паратиреоидэктомии (ПТЭ) на указанные патологические изменения, не позволяют прийти к однозначному выводу о вкладе ПТГ в нарушения сердечно-сосудистого ремоделирования и когнитивной функции [2, 10]. Кроме того, исследования показали, что при тщательном анкетировании «бессимптомных» пациентов более чем в 90% случаев отмечаются неспецифические жалобы (общая слабость, утомляемость, снижение работоспособности и эмоционального фона, склонность к запорам и др.). Учитывая неспецифичность данных изменений, их сложно классифицировать и можно отнести как к возраст-ассоциированным состояниям или симптомам других заболеваний, так и к проявлениям ПГПТ.
В настоящее время к пациентам с бессимптомным ПГПТ (ранее классифицировали как мягкую форму) относят лиц, не имеющих специфических проявлений заболевания, при этом диагностика заболевания, как правило, происходит на этапе рутинного скрининга кальция. В странах Европы и Северной Америки бес ПГПТ относится к наиболее распространенной форме болезни и составляет до 80% всех случаев. До настоящего времени точно не установлено, является ли бессимптомный ПГПТ началом заболевания или его самостоятельной формой. Ряд исследований свидетельствует о возможности длительного доброкачественного течения бессимптомного ПГПТ у большинства пациентов. Однако у некоторых пациентов с течением времени отмечается прогрессирование заболевания с развитием специфической симптоматики [11].
Наиболее часто диагностируется гиперкальциемический вариант ПГПТ, характеризующийся повышением уровня кальция сыворотки крови в сочетании с повышенным (редко высоко-нормальным) уровнем ПТГ. Однако ПГПТ не всегда сопровождается повышением уровня кальция крови выше верхней границы референсного диапазона. Нормокальциемия может быть транзиторной при гиперкальциемическом варианте и стойкой при нормокальциемическом варианте заболевания. Нормокальциемический вариант ПГПТ (нПГПТ) характеризуется неизменно верхненормальным уровнем общего и ионизированного кальция в сыворотке крови в сочетании со стойким повышением уровня ПТГ, в отсутствии очевидных причин вторичного гиперпаратиреоза (дефицит витамина D, патология печени и почек, синдром мальабсорбции, гиперкальциурии и др.)[11, 17]. Классификация ПГПТ представлена на рис.1.
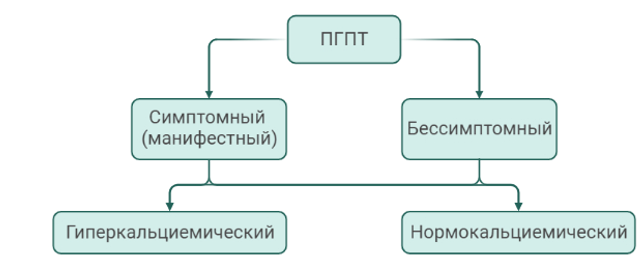
Рис. 1 Классификация ПГПТ
Развитие клинической картины ПГПТ обусловлено, прежде всего, патологическим действием повышенного уровня ПТГ и кальция крови. В большинстве случаев симптомный ПГПТ сопровождается «классическими» проявлениями, к которым относят нарушения опорно-двигательного аппарата (остеопороз, фиброзно-кистозный остеит, деформации костей, переломы, нарушения походки), патологию почек (нефролитиаз/нефрокальциноз, снижение фильтрационной и концентрационной функции почек), реже ЖКТ (рецидивирующие дефекты слизистой оболочки двенадцатиперстной кишки и желудка, панкреатиты, кальцинаты поджелудочной железы - панкреокалькулез). Помимо этого, выявляются изменения состояния сердечно-сосудистой системы (артериальная гипертензия, гипертрофия миокарда левого желудочка и диастолическая дисфункция левого желудочка, нарушения ритма и проводимости сердца), находящиеся в прямой зависимости от уровня интактного ПТГ (иПТГ), нарушений фосфорно-кальциевого обмена и состояния фильтрационной функции почек, а также нейрокогнитивные расстройства [18-22]. Тем не менее, пока не достаточно данных, чтобы считать нейрокогнитивные и сердечно-сосудистые нарушения характерными клиническими проявлениями ПГПТ, несмотря на то, что в ряде исследований было показано улучшение этих симптомов после ПТЭ.
По данным литературы ПГПТ может являться дополнительным фактором риска развития ожирения, приводить к повышению риска развития инсулинорезистенстности и сахарного диабета 2 типа, проатерогенным нарушениям липидного спектра крови, к вторичной гиперурикемии [23-25].
Критерии установления диагноза гиперкальциемической формы ПГПТ на основании результатов лабораторных исследований: гиперкальциемия в сочетании со стойким повышением уровня ПТГ (исключив семейную доброкачественную гипокальциурическую гиперкальциемию), гиперкальциемия в сочетании с высоконормальным уровнем ПТГ (на верхней границе референсного интервала, но не выходящий за его пределы).
Диагноз гиперкальциемической формы ПГПТ рекомендуется устанавливать у пациентов при наличии гиперкальциемии в сочетании со стойким повышением уровня ПТГ или высоконормальным уровнем ПТГ (на верхней границе референсного интервала, но не выходящим за его пределы), исключив семейную доброкачественную гипокальциурическую гиперкальциемию, с целью решения о проведении дополнительного обследования и выбора оптимальной тактики лечения [26-28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Критерии установления диагноза нормокальциемической формы ПГПТ на основании результатов лабораторных исследований при условии минимум двукратного определения в интервале 3–6 мес: стойкая нормокальциемия (сохранение показателей альбумин-скорректированного и ионизированного кальция в референсном диапазоне), повышение уровня иПТГ после исключения возможных вторичных причин гиперпаратиреоза, нормокальциурия.
Диагноз нормокальциемического формы ПГПТ рекомендуется устанавливать у пациентов при наличии следующих критериев [29-42] с целью решения о проведении дополнительного обследования и выбора оптимальной тактики лечения:
стойкое сохранение показателей альбумин-скорректированного и ионизированного кальция в референсном диапазоне за весь период наблюдения при повышенном уровне иПТГ (минимум двукратное определение в интервале 3–6 мес);
исключение возможных вторичных причин гиперпаратиреоза (прежде всего дефицита/недостаточности витамина D (25(ОН)D ≥ 30 нг/мл) и ХБП (СКФ ≤ 60 мл/мин));
отсутствие гиперкальциурии.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: у ряда пациентов с ПГПТ уровень общего кальция в крови может сохраняться в пределах референсного диапазона, при повышении уровня его ионизированной фракции, что также считается гиперкальциемией и не соответствует критериям постановки диагноза нПГПТ [29]. Таким образом, определение Са++ поможет избежать диагностических ошибок, однако не все клинические лаборатории располагают необходимым оборудованием. В таких случаях необходимо ориентироваться на показатели альбумин-скорректированного кальция. С целью верификации нПГПТ нормокальциемия и повышенный уровень ПТГ должны выявляться по меньшей мере в двух последующих измерениях в течение 3-6 месяцев [30, 31].
Помимо недостаточности/дефицита витамина D[32, 33] и ХБП (СКФ≤ 60 мл/мин) [34, 35] также необходимо исключить и другие вторичные причины гиперпаратиреоза: прием препаратов, влияющих на уровень кальция/ПТГ (бифосфонаты (M05BA), #деносумаб**, препараты лития) [39-42]; гиперкальциурия [36]; заболевания ЖКТ, вызывающие мальабсорбцию [37, 38].
Исследование уровня общего кальция в крови рекомендуется пациентам, имеющим одно или несколько из следующих клинических состояний и/или признаков, с целью принятия решения о дальнейшем обследовании на предмет исключения или верификации ПГПТ:
клинические симптомы гиперкальциемии, включая инсипидарный синдром (полиурия/никтурия/полидипсия, не обусловленные сахарным или несахарным диабетом); тошноту, рвоту, снижение аппетита, дегидратацию [43, 44];
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
остеопороз или предшествующие низкоэнергетические переломы в анамнезе (особенно переломы шейки бедра, переломы дистального отдела костей предплечья), клинические проявления фиброзно-кистозного остеита, включая деформации скелета, боли в ребрах [45-49];
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
нефролитиаз (особенно рецидивирующий), нефрокальциноз [49-55];
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
рецидивирующую язвенную болезнь желудка или двенадцатиперстной кишки, калькулезный панкреатит [56-58].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: клинические проявления ПГПТ в большинстве случаев обусловлены гиперкальциемией. Легкая гиперкальциемия (общий кальций сыворотки крови <3 ммоль/л (12 мг/дл)) может длительно оставаться бессимптомной или проявляться в виде неспецифических жалоб, таких как общая и мышечная слабость, утомляемость, снижение эмоционального фона. Умеренная гиперкальциемия (общий кальций сыворотки крови >3-3,5 ммоль/л (12-14 мг/дл)) при хроническом течении может протекать с минимальной симптоматикой. Быстро прогрессирующая гиперкальциемия может сопровождаться ухудшением состояния в виде появления таких симптомов, как полиурия, полидипсия, дегидратация, снижение аппетита, тошнота, мышечная слабость. У пациентов с тяжелой гиперкальциемией (общий кальций сыворотки крови >3,5 ммоль/л (14 мг/дл)) отмечается высокий риск гиперкальциемического криза [59, 60]. При сборе анамнеза необходимо учитывать прием препаратов, влияющих на фосфорно-кальциевый обмен (см. раздел 7.4).
Нефролитиаз – одно из основных осложнений ПГПТ, поэтому необходимо учитывать наличие в анамнезе приступов спастических болей в поясничной области (почечная колика) с тошнотой, рвотой, изменением мочевого осадка, лейкоцитурией и гематурией. В 10% случаев симптомный нефролитиаз при ПГПТ может характеризоваться рецидивирующим течением с частыми приступами почечной колики [55, 61]. По результатам последних исследований частота симптомного нефролитиаза в когорте пациентов с ПГПТ значимо сократилась, однако при использованиивизуализирующих методов исследования (ультразвуковое исследование (УЗИ), компьютерная томография (КТ) почек и надпочечников) чаще стали диагностировать «молчащие» формы заболевания (бессимптомный нефролитиаз/нефрокальциноз) [62]. Анализ результатов обследования когорты пациентов с нефролитиазом (5 крупных исследований, n=5927) продемонстрировал, что распространенность ПГПТ в данной популяции может значимо превышать общепопуляционные значения и достигать 3,2-5% [50-54].
Фиброзно-кистозный остеит относится к тяжелым костным нарушениям, характерным для симптомного (манифестного) ПГПТ и сопровождается выраженными болями в костях, деформациями скелета и патологическими переломами. В настоящее время фиброзно-кистозный остеит диагностируется значимо реже, тем не менее пациенты могут сообщать о перенесенных низкоэнергетических переломах. При бессимптомном течении ПГПТ патологические изменения скелета верифицируются, как правило, при снижении минеральной плотности кости (МПК) по результатам рентгенденситометрии [2, 63]. Имеющиеся данные свидетельствуют о том, что ПГПТ чаще выявляется среди пациентов старшей возрастной группы с переломом шейки бедра по сравнению с лицами с остеопорозом (диагностированным по результатам рентгеноденситометрии), но без перелома (n=888, 4,7% против 1,13%) [45]. При обследовании женщин в постменопаузе (n=119) в 6,7% случаев при наличии перелома дистального отдела предплечья в анамнезе выявляется ПГПТ [46].
Необходим тщательный сбор анамнеза касательно других симптомов, ассоциированных с ПГПТ, включая язвенную болезнь желудка и двенадцатиперстной кишки, гастроэзофагеальную рефлюксную болезнь, острый панкреатит, чаще ассоциированных с умеренной и тяжелой гиперкальциемией [64]. Рецидивирующие пептические язвы верхних отделов ЖКТ ранее относились к частым осложнениям ПГПТ. В настоящее время они встречаются значимо реже и более характерны для молодых пациентов с синдромами множественных эндокринных неоплазий и сопутствующими гастрин-продуцирующими опухолями. Результаты исследований патогенетической взаимосвязи между ПТГ-опосредованной гиперкальциемией и повышенной секрецией гастрина и желудочного пока остаются противоречивыми [65-67].
Проявления со стороны мышечной системы, включающие проксимальную мышечную слабость и атрофию, в настоящее время редки, но многие пациенты с ПГПТ предъявляют субъективные жалобы на повышенную утомляемость и генерализованную слабость [68-70]. Ранее к классическим психическим проявлениям ПГПТ относили тяжелое нарушение когнитивных функций и сознания, острый психоз. В настоящее время все чаще сообщается об умеренных психических расстройствах, таких как усталость, депрессия, эмоциональная лабильность, нарушения сна, ухудшение памяти и неспособность сконцентрироваться. Многие пациенты оценивают изменения своего состояния лишь ретроспективно, после успешного хирургического лечения, отмечая улучшение общего качества жизни, памяти и настроения[70-73].
Необходим тщательный сбор индивидуального и семейного анамнеза при подозрении на синдромальные формы эндокринопатий (см. главу «Наследственные формы ПГПТ») [5].
Прием (осмотр, консультация) врача-эндокринолога подразумевает оценку общего физического состояния, роста и массы тела. При осмотре у пациентов с тяжелым течением ПГПТ можно отметить атрофию мышц, формирование «утиной походки». Следует обратить внимание на деформации скелета, наличие костных разрастаний в области лицевой части черепа, крупных суставов, трубчатых костей.
Пациентам с подозрением на ПГПТ рекомендуется оценка общего физического состояния, измерение роста (выявление снижения роста на 2 см и более за 1-3 года или на 4 см и более за всю жизнь), нарушений походки, визуальное исследование мышц и скелета (деформации, переломы), наличия костных разрастаний в области лицевой части черепа, крупных суставов, трубчатых костей с целью выявления характерных проявлений заболевания со стороны костной системы [10, 74].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Диагноз ПГПТ основывается только на данных лабораторного обследования.
Пациентам с впервые выявленной гиперкальциемией рекомендуется повторное исследование уровня общего кальция, альбумина (с расчетом альбумин-скорректированного кальция) и/или ионизированного кальция в крови с целью исключения ложноположительных результатов лабораторных анализов [27, 75, 76].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: около 99% кальция депонируется в костной ткани и лишь 1% циркулирует во внутриклеточной жидкости и в плазме крови. В плазме кальций присутствует в ионизированной форме (около 50%), в связанном с белками состоянии (45%, в основном с альбуминами) и с комплексирующими анионами (фосфатом, цитратом — около 5%). Метаболически активной считается свободная (ионизированная) форма кальция.
Гиперкальциемический вариант ПГПТ составляет большинство случаев заболевания, поэтому при подозрении на ПГПТ первоначально показано определение уровня альбумин-скорректированного кальция крови, при этом гиперкальциемия должна быть подтверждена более чем в одном измерении, прежде чем пациенту будет назначено расширенное обследование. Корректировка кальция на уровень альбумина крови необходима с целью исключения ложно завышенных или ложно заниженных показателей кальциемии при изменении концентрации плазменных белков [76].
Формулы для расчета альбумин-скорректированного кальция:
альбумин-скорректированный кальций крови (ммоль/л) = измеренный уровень общего кальция крови (ммоль/л) + 0.02 х (40 - измеренный уровень альбумина крови (г/л));
альбумин-скорректированный кальций крови (мг/дл) = измеренный уровень общего кальция крови (мг/дл) + 0.8 х (4 - измеренный уровень альбумина крови (г/дл));
коэффициент пересчёта: [кальций] мг/дл х 0,25 = [кальций] ммоль/л.
Ложных результатов можно также избежать путем прямого определения ионизированного кальция (Са++) [27]. Этот показатель менее вариабельный, однако, для его определения необходимо специальное оборудование - анализатор с использованием ион-селективных электродов, доступность которого в клинических лабораториях может быть лимитирована. Корректность определения Са++ зависит от технического состояния и калибровки аппаратуры, а также от учета влияния рН крови на его концентрацию. Кислотно-щелочное состояние влияет на содержание Са++ в крови путем воздействия на процесс связывания кальция с белками. Ацидоз уменьшает его связывание с белками крови и ведет к увеличению уровня Са++, в то время как алкалоз усиливает процесс связывания кальция с протеинами и снижает его уровень. Эта корректировка заложена в программу современных анализаторов, однако в более ранних моделях не использовалась [75]. Таким образом, в рутинной практике показано определение альбумин-скорректированного кальция, а не его ионизированной фракции.
С целью верификации диагноза пациентам с подозрением на ПГПТ рекомендуется исследование уровня общего кальция, альбумина (с расчетом альбумин-скорректированного кальция) и/или ионизированного кальция, исследование уровня паратиреоидного гормона в крови (иПТГ) [27, 28, 76-81]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии:
Паратиреоидный гормон
У пациентов с ПГПТ уровень ПТГ, как правило, повышен или находится на верхней границе референсного диапазона [27, 28]. В случае приема лекарственных средств, способных влиять на уровень кальция и/или ПТГ (см. раздел 7.4), проведение лабораторных тестов показано после отмены препаратов. Уровни ПТГ, находящиеся в нижнем диапазоне нормальных значений (<25-30 пг/мл), более характерны для других состояний, ассоциированных с развитием гиперкальциемии. Прежде всего необходимо исключить паранеопластические процессы как вторую наиболее частую причину повышения уровня кальция крови.
В настоящее время существуют наборы второго и третьего поколения для определения уровня иПТГ. Наборы второго поколения применяют иммунорадиометрические (IRMA) и иммунохемилюминометрические (ICMA) методы и улавливают как интактную молекулу ПТГ1-84, так и крупные гормонально-неактивные С-терминальные фрагменты (ПТГ 4-84, ПТГ 7-84, ПТГ 10-84 и ПТГ 15-84) и, таким образом, могут завышать концентрацию биологически активного гормона в сыворотке [77]. Эти фрагменты составляют до 20% иммунореактивного ПТГ в сыворотке у лиц с сохранной функцией почек и до 50% у лиц с почечной недостаточностью. Наборы третьего поколения специфичны для интактного ПТГ1-84, поскольку улавливающее антитело распознает фрагмент ПТГ39-84, а проявляющее АТ – небольшой N-терминальный участок ПТГ1-4. Следовательно, наборы третьего поколения обладают большей диагностической чувствительностью. По сравнению с наборами второго поколения концентрация иПТГ, измеренная с помощью наборов третьего поколения, на 20% и 50% ниже у здоровых лиц и у лиц с почечной недостаточностью, соответственно, Недостатком данных наборов является то, что они также распознают молекулу ПТГ1-84, претерпевшую посттрансляционные изменения (фосфорилирование по серину) на участке 15-20 (N-ПТГ), и являющуюся вследствие этого гормонально-неактивной формой. Однако вклад этой молекулы в конечный уровень ПТГ, измеренный с помощью наборов третьего поколения, составляет менее 10% у здоровых лиц и менее 15% у лиц с почечной недостаточностью. N-ПТГ может в избытке продуцироваться при карциноме ОЩЖ и тяжелом гиперпаратиреозе [82].
При оценке чувствительности наборов второго и третьего поколения в диагностике ПГПТ не получено клинически значимых различий (91,3% против 89,1% соответственно), таким образом, чувствительность наборов второго и третьего поколений для выявления повышенного уровня иПТГ одинакова [78].
У 1/3 пациентов за счет реципрокного отношения между кальцием и фосфором выявляется гипофосфатемия. При нормальной функции почек может наблюдаться обратная зависимость между повышением иПТГ и снижением фосфора крови. При снижении почечной функции фосфор сохраняется в пределах нормы или повышается. Также для ПГПТ характерны повышенные или верхненормальные уровни общей щелочной фосфатазы и более специфичных маркеров костного метаболизма при активном вовлечении скелета в патологический процесс: маркеров резорбции – в крови С-концевого телопептида коллагена 1 типа (СТх, β-crossLaps), N-концевого телопептида коллагена 1 типа (NTх), в моче – дезоксипиридинолина и NTх; маркеров костеобразования – в крови остеокальцина и N-концевого пропетида проколлагена 1 типа (P1NP). Определение этих показателей может быть полезным при мониторинге эффективности антирезорбтивной терапии при консервативном ведении ПГПТ [10].
С целью оценки фильтрационной функции почек и определения показаний к хирургическому лечению, а также для исключения вторичных причин повышения уровня иПТГ пациентам с подозрением на ПГПТ рекомендуется исследование уровня креатинина в крови с расчетом СКФ [79, 83-85]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Креатинин сыворотки считается важным диагностическим инструментом в когорте пациентов с ПГПТ, так как почки являются одним из основных органов регуляции обмена кальция и фосфора в организме. Эксперты KDOQI (Kidney Disease Outcomes Quality Initiative, инициатива по качеству для улучшения исходов заболеваний почек) рекомендуют проводить оценку скорости клубочковой фильтрации (СКФ) на основании возрастных, половых, расовых параметров и сывороточных показателей креатинина, альбумина, мочевины и азота. Cнижение фильтрационной функции почек характерно для пациентов с ПГПТ, получены доказательства роли развития ХБП С3–C5 в повышении риска внезапной смерти при ПГПТ. Кроме того, прогрессирующее снижение СКФ ассоциировано с повышением уровня ПТГ и усилением резорбтивных процессов в костной ткани [34, 35, 85]. Клиренсовые радиоизотопные методики - «золотой стандарт» в определении СКФ, однако стоимость и технические сложности резко лимитируют их широкое применение. В клинической практике для расчета СКФ могут быть использованы простые способы расчета клиренса креатинина, позволяющие обойтись без суточного сбора мочи (формулы Кокрофта-Голта, MDRD, CKD-EPI). Формула CKD-EPI дает более точные результаты, в том числе и при сохранной функциональной способности почек, что позволяет использовать ее для амбулаторной практики [86]. Показатель может быть рассчитан автоматически с помощью специальных онлайн-калькуляторов.
Пациентам с ПГПТ рекомендуется исследование уровня 25-ОН витамина Д в крови c целью диагностики его недостаточности/дефицита [87-90].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: между уровнями ПТГ, Са++ и активной формой витамина D (кальцитриолом) существуют реципрокные регуляторные связи. Увеличение синтеза и секреции ПТГ повышает содержание Ca++ в крови и ускоряет гидроксилирование витамина D в почках; по принципу отрицательной обратной связи повышенные концентрации Ca++ и кальцитриола угнетают продукцию ПТГ. В нормальных физиологических условиях дефицит витамина D и гипокальциемия способствуют увеличению синтеза ПТГ. Низкий уровень 25(ОН)D при ПГПТ ассоциирован с более высоким уровнем ПТГ и, более низкой МПК в кортикальной зоне костей и более высокими показателями маркеров костного обмена, более частым развитием фиброзного остеита и большим весом аденомы ОЩЖ [87-89]. Оценка статуса витамина D проводится путем исследования уровня 25-ОН витамина Д в крови, что является наиболее доступным и надежным методом лабораторной диагностики [75]. В случае выявления недостаточности/дефицита 25(ОН)D показано его восполнение, по возможности на дооперационном этапе или в раннем послеоперационном периоде (см. раздел 3.2 Консервативное лечение). [90].
С целью верификации диагноза пациентам с ПГПТ и удовлетворительной фильтрационной функцией почек (СКФ>60 мл/мин/1,73 м2) рекомендуется исследование уровней кальция и креатинина в моче (суточный анализ) с расчетом отношения почечного клиренса кальция к клиренсу креатинина [26].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: исследование уровня кальция в суточной моче (суточной) по отношению к экскреции креатинина необходимо с целью дифференциальной диагностики ПГПТ и FHH. FHH – это редкое наследственное заболевание с аутосомно-доминантным типом наследования, вызванное дефектом кальций-чувствительных рецепторов (CaSR) в почках и ОЩЖ. Диагноз FHH может быть заподозрен при сочетании гиперкальциемии, нормального или несколько повышенного уровня ПТГ и относительной гипокальциурии. Поскольку экскреция кальция с мочой за фиксированный интервал времени значительно зависит от СКФ и продолжительности времени сбора мочи, общая экскреция кальция не является ценным показателем для дифференциальной диагностики случаев FHH от типичного ПГПТ. В связи с этим используется расчет отношения почечного клиренса кальция к клиренсу креатинина (UCCR), который обычно при FHH составляет менее 0,01 (формула для расчета CaCl/CrCl = [Cau x Crs]/[Cru x Cas], где CaCl – клиренс кальция, CrCl – клиренс креатинина, Cau – концентрация кальция в моче (ммоль/л), Crs – концентрация креатинина в сыворотке крови (мкмоль/л), Cru – концентрация креатинина в моче (мкмоль/л), Cas – концентрация кальция в сыворотке крови (ммоль/л)). Для ПГПТ индекс UCCR обычно составляет более 0,02, однако Christensen S.E. с коллегами продемонстрировал, что отрезная точка UCCR менее 0,01 без исследования гена CASR выявит только 65% пациентов с FHH и неверно классифицирует 4% пациентов с ПГПТ как имеющих FHH. Показатель UCCR в пределах 0,01-0,02 имеют 33% пациентов с ПГПТ, а 35% пациентов с FHH имеют UCCR ≥ 0,01 [26].
Генетическое тестирование показано всем пациентам с подозрением на FHH (UCCR<0,01 при повторных исследованиях), так как выявление патогенной мутации или вероятных патогенных вариантов подтвердит диагноз. Наиболее характерны мутации в гене CASR (около 65%) однако могут встречаться и более редкие причины заболевания, ассоциированные с генами GNA11 и AP2S1. В настоящее время на территории Российской Федерации доступно секвенирование только гена CASR, но нужно учитывать, что данный ген обладает широким спектром миссенс-вариантов с неясной патогенностью [91]. Более того, отсутствие мутаций во всех указанных генах не позволяет окончательно опровергнуть дианоз FHH. Генетическое тестирование имеет ограниченную чувствительность, так как > 25% пациентов с клиническим диагнозом FHH не имеют герминальных мутаций в CASR/GNA11/AP2S1. Требуется регулярный мониторинг пациентов с отрицательными результатами генетического исследования, динамический расчет UCCR. Важным критерием в постановке диагноза может выступить семейный скрининг на FHH (определение кальциемии с последующим расчетом UCCR при необходимости) , так как пенетрантность данного заболевания составляет >90% [92]. Таким образом, семейный скрининг, несмотря на результаты генетического тестирования, является ключевым инструментом, а определение уровня кальция у родственников первой линии родства помогает в своевременной постановке диагноза FHH.
Дополнительной ценностью определения суточной кальциурии является оценка риска возникновения или прогрессирования нефролитиаза. При выявлении суточной экскреции кальция выше 10 ммоль/сутки показано проведение хирургического лечения ПГПТ (см. раздел «Хирургическое лечение»). Необходимо отметить, что исследование кальция в моче неинформативно при снижении функции почек (СКФ<60 мл/мин/1,73 м2).
С целью дифференциальной диагностики между первичным нормокальциемическим (нПГПТ) и вторичным гиперпартиреозом (ВГПТ) пациентам с сочетанием повышенного уровня иПТГ и нормокальциемией рекомендовано проведение функциональных проб [74, 93-96].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: сочетание повышенного показателя иПТГ в крови с нормальным уровнем сывороточного кальция остается актуальной клинической проблемой. В целях дифференциальной диагностики между нормокальциемическим вариантом ПГПТ и ВГПТ, возникшим в результате недостаточности витамина D или при других состояниях [98, 99] необходимо проведение функциональных проб (таб.2) [30, 31]. У пациентов с ПГПТ прием препаратов витамина D и его аналогов (#колекальциферола**, #альфакальцидола**, #кальцитриола**) и/или #гидрохлоротиазида** , как правило, провоцирует развитие гиперкальциемии при сохранении повышенного уровня иПТГ, а у пациентов с ВГПТ – нормализацию уровня иПТГ при стойкой нормокальциемии [98, 100].
К одной из наиболее частых причин повышения иПТГ у пациентов со стойкой нормокальциемией можно отнести недостаточность/дефицит витамина D, в большинстве случаев протекающие бессимптомно. Хронический дефицит 25(ОН)D сопровождается развитием относительной (реже абсолютной) гипокальциемии, в ответ на которую компенсаторно увеличивается синтез ПТГ. Подавление компенсаторной избыточной секреции иПТГ у большинства людей наблюдается при концентрации 25(ОН)D сыворотки крови более 30 нг/мл [38, 101].
Достижение целевого уровня 25(ОН)D не всегда позволяет получить однозначное представление о генезе гиперпаратиреоза, так как у одного пациента может иметь место сочетание нескольких факторов, приводящих к гиперсекреции ПТГ. Целевой уровень 25(OH)D и нормальная расчетная СКФ (рСКФ) не исключают наличие дефицита активных форм витамина D. У 13% пациентов с рСКФ ≥ 80 мл/мин может отмечаться сниженная концентрация 1,25(ОН)2D3, а среди пациентов с рСКФ менее 30 мл/мин низкие уровни кальцитриола могут фиксироваться более чем у 60% пациентов [102]. В связи с этим, для дифференциальной диагностики нПГПТ и ВГПТ, особенно в популяции пациентов с различными стадиями ХБП, актуальной представляется функциональная проба с витамином D и его аналогами.
При наличии гиперкальциурии целесообразно проведение пробы с тиазидными диуретиками (тиазидами). Эта проба имеет ряд существенных ограничений. Требуется обязательный контроль электролитов во время проведения пробы, в ряде случаев – до ее инициации. Не стоит проводить пробу с тиазидными диуретиками у пациентов сСКФ < 60 мл/мин/1,73 м2, так как, с одной стороны, хроническая болезнь почек 3-5 стадии сама по себе является причиной повышения уровня иПТГ, что затрудняет интерпретацию полученных результатов, а с другой - клиренс креатинина менее 30 мл/мин является абсолютным противопоказанием к приему этих препаратов. Кроме того, следует с осторожностью применять препарат у пациентов с нарушениями ритма сердца, получающих сердечные гликозиды, глюкокортикостероиды, в связи с высоким риском развития гипокалиемии и нарушений сердечного ритма [97].
Необходимо учитывать, что длительный дефицит витамина D может приводить к развитию гиперплазии одной или всех ОЩЖ вследствие снижения тормозящего действия витамина D на деление клеток ОЩЖ, а также вследствие стимулирующего влияния низкого уровня кальция крови на этот же процесс. Поэтому визуализирующие методики не применяются для дифференциальной диагностики гиперпаратиреоза.
Таблица 2. Функциональные пробы для дифференциальной диагностики между первичной нормокальциемической формой первичного гиперпаратиреоза и вторичным гиперпаратиреозом.
Наименование препарата |
Доза препарата |
Интерпретация результатов |
Сроки проведения |
|---|---|---|---|
#Колекальциферол**[98, 103, 104] |
Пациентам с установленным дефицитом/недостаточностью 25(ОН) витамина D 50 000 МЕ еженедельно в течение 8-4 недель |
Подтверждение ПГПТ: отсутствие снижения уровня иПТГ (или его повышение от исходных значений) и/или -в ряде случаев -появление гиперкальциемии. Исключение ПГПТ: нормализация уровня иПТГ при уровне кальция в крови в референсном диапазоне. |
До достижения целевого уровня 25 (ОН) витамина D более 30 нг/мл (75 нмоль/л) |
#Альфакальцидол** / #Кальцитриол**[94, 105] |
Пациентам при нарушении обмена кальция и фосфора вследствие нарушения эндогенного синтеза 1,25 дигидроксиколекальциферола (активного метаболита витамина D) 1 мкг в сутки в течение 5-7 дней, исследование уровня кальция общего, альбумина, иПТГ в крови на 5-7 день. При отсутствии гиперкальциемии продолжение пробы до 1 месяца1 |
Подтверждение ПГПТ: отсутствие снижения уровня иПТГ (или его повышение от исходных значений) и/или часто появление гиперкальциемии. Исключение ПГПТ: нормализация уровня иПТГ при уровне кальция в крови в референсном диапазоне. |
От 5-7 дней до 1 месяца |
|
Тиазиды: #Гидрохлоротиазид** [90][93][449] |
По 25 мг 2 раза в сутки в течение 2 недель. Исследование уровня кальция общего, альбумина, ПТГ в крови на 15-й день приема препарата. |
Подтверждение ПГПТ: отсутствие нормализации иПТГ (или его повышение от исходных значений) и/или в ряде случаев появление гиперкальциемии. Исключение ПГПТ: нормализация уровня иПТГ при уровне кальция в крови в референсном диапазоне. |
2 недели |
1 Возможно более длительное проведение пробы: при выявлении тенденции к снижению ПТГ и нормокальциемии продолжить пробу до развития гиперкальциемии - под контролем врача
С целью дифференциальной диагностики между нПГПТ и ВГПТ в условиях стационара пациентам с сочетанием повышенного уровня иПТГ и нормокальциемией, рекомендовано проведение модифицированных функциональных проб с #альфакальцидолом**/#кальцитриолом** или #гидрохлоротиазидом** (таб.3) [105, 106]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Дифференциальная диагностика различных форм гиперпаратиреоза особенно актуальна для пациентов, проходящих обследование в условиях стационара, когда за ограниченный промежуток времени требуется установить окончательный диагноз и сформировать тактику дальнейшего ведения. Стабильная нормокальциемия и нормализация иПТГ по результатам модифицированных проб позволяют подтвердить ВГПТ, не пролонгировать дифференциальную диагностику и, таким образом, снизить финансовые затраты на дополнительные обследования. Достижение гиперкальциемии в сочетании с повышенным или верхненормальным уровнем иПТГ по результатам модифицированных проб позволяют подтвердить ПГПТ, не пролонгировать дифференциальную диагностику и, таким образом, в более короткие сроки направить пациента на радикальное лечение при наличии показаний.
Таблица 3. Модифицированные короткие функциональные пробы для дифференциальной диагностики между первичной нормокальциемической и вторичной формами гиперпаратиреоза
Наименование препарата |
Доза препарата |
Интерпретация результатов |
Сроки проведения |
|---|---|---|---|
#Альфакальцидол**/#кальцитриол** [105] |
Пациентам при нарушении обмена кальция и фосфора вследствие нарушения эндогенного синтеза 1,25 дигидроксиколекальциферола (активного метаболита витамина D) 1 мкг в сутки в течение 3-5 дней, исследование уровня кальция общего, альбумина, иПТГ в крови на 3-5 день |
Подтверждение ПГПТ: отсутствие снижения уровня иПТГ (или его повышение от исходных значений) и появление гиперкальциемии. При снижении уровня иПТГ и сохранении нормокальциемии постановка окончательного диагноза не представляется возможной, требуется продолжение пробы до 1 месяца в амбулаторных условиях. Исключение ПГПТ: нормализация уровня иПТГ при уровне кальция в крови в референсном диапазоне. |
3-5 дней |
|
Тиазиды: #Гидрохлоротиазид** [106] |
По 25 мг 2 раза в сутки в течение 3-5 дней. Исследование уровня кальция общего, альбумина, иПТГ в крови на 3-5 день |
Подтверждение ПГПТ: отсутствие нормализации иПТГ (или его повышение от исходных значений) и появление гиперкальциемии. При снижении уровня иПТГ и сохранении нормокальциемии постановка окончательного диагноза не представляется возможной, требуется продолжение пробы до 2-4 недель в амбулаторных условиях. Исключение ПГПТ: нормализация уровня иПТГ при уровне кальция в крови в референсном диапазоне. |
3-5 дней |
1. Диагноз ПГПТ устанавливается исключительно на основании результатов лабораторного обследования, данные визуализирующих методов исследования не должны рассматриваться в контексте верификации или исключения заболевания.
2. Применение визуализирующих методов исследования обязательно при подготовке пациентов к запланированному хирургическому лечению (паратиреоидэктомии).
3. Цель предоперационной топической диагностики образования околощитовидной железы при ПГПТ - подготовка к селективной ПТЭ (паратиреоидэктомии). Для планирования эффективного хирургического лечения требуется информация о точном месте расположения образования околощитовидной железы. Методами первой линии инструментальной диагностики при ПГПТ являются УЗИ и радионуклидные исследования (планарная сцинтиграфия (сцинтиграфия паращитовидных желез), однофотонная эмиссионная компьютерная томография (ОФЭКТ) паращитовидных желез, ОФЭКТ-КТ). Метод второй линии диагностики – МСКТ с контрастным усилением. Дополнительные методы исследования – ПЭТ-КТ, МРТ.
Пациентам с ПГПТ в качестве первого этапа топической диагностики при ПГПТ рекомендуется проведение ультразвукового исследования ОЩЖ (ультразвукового исследования паращитовидных желез) [107-113].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: чувствительность УЗИ в случае солитарного образования ОЩЖ по различным данным варьируется от 76 до 91% и во многом зависит от квалификации специалиста [107-110]. Специфичность метода может достигать 96% [111-113]. Установлена высокая положительная прогностическая значимость и диагностическая точность УЗИ ОЩЖ (93,2% и 88% cсоответственно) [107].
Аденома ОЩЖ, как правило, представляет собой образование округлой или овальной формы, гипоэхогенной структуры, очерченное изоэхогенной линией и контрастирующее с вышележащей гиперэхогенной тканью щитовидной железы. В ряде случаев могут визуализироваться кальцинаты и определяться кистозная дегенерация. УЗИ наиболее эффективно при расположении аденомы ОЩЖ вблизи щитовидной железы и шейной части вилочковой железы. Возможности метода резко ограничены при образованиях ОЩЖ, расположенных ретротрахеально, ретроэзофагеально или в случае их эктопии в средостение [109, 110]. Четкие УЗ-признаки злокачественного поражения ОЩЖ отсутствуют. Однако подозрительными в отношении рака ОЩЖ являются неоднородная структура, неправильная форма, размер образования более 3 см, неровные края, пониженная эхогенность [114].
В последнее время для топической диагностики при ПГПТ стали использовать УЗИ с контрастированием. Метод обеспечивает количественную и качественную оценку васкуляризации микрососудистого русла желез, что позволяет идентифицировать опухоли ОЩЖ. УЗИ с контрастированием обладает особыми преимуществами при наличии сопутствующего зоба, шейной лимфаденопатии, а также при полигландулярном поражении ОЩЖ даже после предшествующих хирургических вмешательств в области шеи [115].
Преимущества метода:
- отсутствие лучевой нагрузки;
- относительно низкая стоимость и высокая доступность исследования;
- возможность выявления сопутствующей патологии ЩЖ.
Недостатки метода:
- значимая вариабельность диагностической точности метода в зависимости от квалификации специалиста и технической оснащенности;
- ложноположительные результаты за счет узловых образований ЩЖ или лимфатических узлов;
- значимые ограничения в проведении исследования при атипичной локализации ОЩЖ (например, за грудиной, в позадипищеводном пространстве).
Пациентам с ПГПТ с целью топической диагностики образований ОЩЖ после УЗИ в качестве метода первой линии рекомендуется проведение сцинтиграфии ОЩЖ (сцинтиграфия паращитовидных желез) с #технеция [99mTс] сестамиби активностью 400-900 МБк, по возможности в сочетании с ОФЭКТ (однофотонная эмиссионная компьютерная томография паращитовидных желез) или ОФЭКТ/КТ [114, 116-118].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: для выявления образований ОЩЖ наиболее часто применяют радиофармпрепарат (РФП, диагностические радиофармацевтические средства) на основе изотопа технеция [99mTс] и лиофилизата 2-метоксиизобутилизонитрила (сестамиби, МИБИ) - #технеция [99mTс] сестамиби. Он представляет собой липофильный катион, распределяющийся в организме пропорционально кровотоку и проникающий в цитоплазму клеток путем простой диффузии, основанной на термодинамической движущей силе, обусловленной градиентом трансмембранного потенциала клеточной мембраны. РФП фиксируюется на внутренней поверхности митохондриальных мембран, генерирующих высокий отрицательный потенциал. Фактор длительного удержания #технеция [99mTс] сестамиби в многочисленных митохондриях патологически измененных ОЩЖ является основным диагностическим признаком в радионуклидной топической диагностике ПГПТ.
Физиологическое накопление #технеция [99mTс] сестамиби наблюдается во многих тканях, включая щитовидную железу, и при её нормальном функциональном статусе характеризуется быстрым выведением РФП из тиреоидной ткани, что позволяет визуализировать измененные ОЩЖ на отсроченных снимках [119]. Однако, одной из основных проблем визуализации образований ОЩЖ является способность #технеция [99mTс] сестамиби активно накапливаться и длительно удерживаться в тиреоидной ткани при аутоиммунном поражении и/или узловом зобе. Также в отдельных случаях «вымывание» РФП из ОЩЖ может происходить намного быстрее, чем из щитовидной железы (ЩЖ) вследствие высокой экспрессии мембранного P-гликопротеина, вызывающего быструю АТФ-зависимую элиминацию РФП из цитоплазмы клетки в экстроцеллюлярное пространство. По этой причине некоторые аденомы и, в большей степени, гиперплазированные ОЩЖ (в частности, тесно прилежащие к ЩЖ), не обладая типичными признаками длительного удержания РФП, остаются не выявленными [120].
Радионуклидные методы визуализации представлены планарной сцинтиграфией, ОФЭКТ, ОФЭКТ/КТ.
Наиболее распространенной стандартной методикой исследования является двухфазная одноизотопная планарная сцинтиграфия после внутривенного введения #технеция [99mTс] сестамиби активностью 400-900 МБк. Она основана на разной скорости вымывания РФП между ранней (через 10-15 минут после введения препарата) и поздней (через 90-150 минут после введения препарата) фазами исследования: стойкая ретенция радиоиндикатора в образовании ОЩЖ на фоне прогрессирующего снижения активности в нормальной ЩЖ [447].
Другой, менее распространенной разновидностью планарной сцинтиграфии является двухизотопный (субтракционный) метод, при котором применяются два РФП. Суть методики заключается в следующем: один РФП (#технеция [99mTс] сестамиби) захватывается как клетками ЩЖ, так и ОЩЖ, а другие РФП (натрия пертехнетат [99mTс]) или натрия йодид [123I]) накапливаются только в функционирующей паренхиме ЩЖ. Используя программное обеспечение радиологической станции, одно изображение «вычитают» из другого, что позволяет выявлять место расположения образований ОЩЖ [121].
Важно отметить, что недавнее введение контрастных веществ (<1 месяца), прием антитиреоидных препаратов, левотироксина натрия**, препаратов йода делает невозможным интерпретацию исследования с натрия йодидом [123I] или натрия пертехнетатом [99mTс] [122, 123].
В настоящее время в большинстве медицинских центров применяется однофотонная эмиссионная компьютерная томография (ОФЭКТ) или гибридная технология ОФЭКТ/КТ. В отличие от планарной сцинтиграфии, в ходе которой получают изображение накопления РФП в одной плоскости, методика ОФЭКТ включает получение нескольких десятков таких томографических срезов, выполняемых ротационной гамма-камерой, с последующей реконструкцией в 3-х мерное изображение накопления РФП в организме. С появлением ОФЭКТ стало возможным выявлять образования ОЩЖ, не визуализирующиеся при планарной сцинтиграфии, а также снизить количество ложноположительных результатов, обусловленных узловыми образованиями ЩЖ.
Гибридная система ОФЭКТ-КТ, в отличие от ОФЭКТ, предоставляет врачу-радиологу важную дополнительную структурную (анатомическую) информацию, повышающую диагностическую ценность исследования. ОФЭКТ-КТ четко локализует анатомическое положение измененных ОЩЖ, а также позволяет дифференцировать аномальное накопление РФП от физиологического. Многие исследования показывают превосходство чувствительности ОФЭКТ-КТ (86%) по сравнению с ОФЭКТ (74%) и планарной сцинтиграфией (70%) [124]. Следует отметить, что показатели чувствительности и специфичности варьируют в зависимости от дизайна исследования и центра, в котором они оценивались. Для так называемых центров компетенции чувствительность и специфичность может достигать 90% (с высокой положительной и отрицательной прогностической ценностью, 83-96% и 83-88% соответственно) при выполнении планарной сцинтиграфии в комбинации с ОФЭКТ/КТ [125, 126]. Пространственное разрешение ОФЭКТ/КТ позволяет выявлять практически все увеличенные ОЩЖ размерами ≥ 7-8 мм [127].
Позитивным результатом для планарной сцинтиграфии и ОФЭКТ считается визуализация патологического очага(ов) накопления РФП отличного от физиологического. Физиологическое активное накопление #технеция [99mTс] сестамиби подразумевает аккумуляцию РФП в ЩЖ, слюнных железах и миокарде. В случае ОФЭКТ-КТ позитивным случаем является визуализация мягкотканного образования накапливающего РФП в местах типичного расположения околощитовидных желез и зонах возможной эктопии.
Преимущества метода:
- определение локализации как типично расположенных, так и эктопированных образований ОЩЖ, в том числе в средостении.
Недостатки метода:
- значимая вариабельность диагностической точности исследования в зависимости от центра (опыта специалистов, технической оснащенности – планарная сцинтиграфия, ОФЭКТ, ОФЭКТ-КТ), где проводится исследование;
- возможные ложноположительные и ложноотрицательные результаты при наличии сопутствующих заболеваний щитовидной железы (аутоиммунный тиреоидит, многоузловой зоб, диффузный/узловой токсический зоб, рак щитовидной железы, интратиреоидные ОЩЖ);
- лучевая нагрузка.
Комбинация УЗИ ОЩЖ и ОФЭКТ-КТ с #технеция [99mTс] сестамиби экспертного класса, с обязательной оценкой структуры ЩЖ, на дооперационном этапе диагностики ПГПТ повышают общую точность выявления измененных образований ОЩЖ до 99% [128]. Основная операционная характеристика методов визуализации в спорных диагностических случаях - прогностическая ценность отрицательного результата, наибольшая для ОФЭКТ/КТ или комбинации УЗИ и ОФЭКТ/КТ [128, 129].
Множественное поражение ОЩЖ ассоциировано со значимым снижением диагностической информативности всех методов визуализации [109, 130]. Для минимизации ложноотрицательных и ложноположительных результатов топической диагностики на этапе подготовки к минимальноинвазивной ПТЭ (МИП) у всех пациентов необходимо комплексно оценивать результаты обоих методов: УЗИ и радионуклидного исследрования (предпочтительно ОФЭКТ-КТ). При совпадении результатов двух диагностических тестов переходить к МИП, а при сомнительных результатах выполнить дополнительные исследования [128].
Пациентам с ПГПТ в случае отсутствия четкой визуализации образования ОЩЖ по результатам методов первой линии (УЗИ и радионуклидные исследования), рекомендуется проведение дополнительных методов исследования:
- мультиспиральной компьютерной томографии (МСКТ) шеи и средостения с контрастным веществом (компьютерной томографии шеи с внутривенным болюсным контрастированием, компьютерной томографии средостения с внутривенным болюсным контрастированием)[118], позитронной эмиссионной томографии (ПЭТ) всего тела с туморотропными РФП [132];
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
магнитной резонансной томографии шеи [131, 133].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Компьютерная томография шеи без контрастного усиления в настоящее время имеет ограниченное применение в диагностике образований ОЩЖ в связи с низкой чувствительностью метода. При этом, МСКТ с контрастным усилением (компьютерная томография шеи с внутривенным болюсным контрастированием, компьютерная томография средостения с внутривенным болюсным контрастированием) позволяет достаточно точно оценить размеры и локализацию образований ОЩЖ, как в случае их типичного расположения, так и при наличии измененных эктопированных ОЩЖ, в том числе в средостении. Это обусловлено тем, что образования ОЩЖ гиперваскулярны и хорошо контрастируются. Позитивный результат МСКТ с контрастным усилением – визуализация образований ОЩЖ, которые, как правило, имеют более низкую начальную плотность при нативном КТ и больший прирост плотности в артериальную фазу с последующим быстрым вымыванием контрастного вещества в венозную и отсроченные фазы по сравнению с тканью ЩЖ. По данным литературы, метод обладает высокой информативностью, средняя чувствительность метода составляет более 88%, положительная прогностическая ценность достигает 93,5% [134]. При этом, количество ложноположительных результатов при МСКТ с контрастным усилением - одно из самых больших среди всех методов топической диагностики.
В ряде случаев у пациентов с значимой сопутствующей патологией ЩЖ целесоообразно использовать МСКТ с контрастным усилением в качестве метода первой линии при условии интерпретации изображений высокоопытным рентгенологом [128].
У пациентов с аутоиммунными заболеваниями ЩЖ (гипертрофичекая форма АИТ, диффузный/узловой токсический зоб, характерными УЗ признаками) отмечается увеличение числа ложноотрицательных результатов при радионуклидных исследованиях (особенно планарной сцинтиграфии и ОФЭКТ) из-за «экранирования» небольших образований ОЩЖ стойкой активной фиксацией РФП тиреоидной тканью. Данные патологические изменения в ЩЖ в значительно меньшей степени влияют на результаты КТ с контрастным усилением, поэтому при выборе метода топической диагностики у данной группы пациентов в первую очередь целесообразно выполнение КТ с контрастным усилением, а ОФЭКТ-КТ – как метода второй линии.
Недостатками метода являются потенциальная нефротоксичность контрастного вещества и, соответственно, ограниченное применение у пациентов с ХБПи лучевая нагрузка. Но при использовании самых современных, двухэнергетических КТ-томографов с применением итеративных реконструкций, лучевая нагрузка даже при 4-х фазном исследовании может составлять всего 4-5 мЗв.
Относительно высокая чувствительность метода сохраняется и при множественном поражения ОЩЖ – 62,5-85,7% [135-137].
Следует отметить, что изолированная информативность планарной сцинтиграфии и МСКТ без контрастного усиления является крайне низкой, ввиду чего не стоит выполнять эти исследования для предоперационной диагностики у пациентов с ПГПТ при планировании МИП.
Применение позитронно-эмиссионной томографии (ПЭТ, позитронной эмиссионной томографии всего тела с туморотропными РФП) показано в некоторых случаях, при отсутствии локализации измененных ОЩЖ с помощью рутинных методов диагностики или при рецидиве/персистенции ПГПТ. По данным литературы ПЭТ-КТ является наиболее эффективным методом предоперационной топической диагностики образований ОЩЖ при ПГПТ и может рассматриваться как метод первой линии, однако его применение в рутинной практике ограничено вследствие малой доступности и высокой стоимости исследования [138].
ПЭТ-КТ у пациентов с ПГПТ в настоящее время может быть выполнена при отрицательных результатах других методов визуализации. Имеется ряд РФП, потенциально применимых для ПЭТ-диагностики гиперфункционирующих ОЩЖ [116], наиболее известным на сегодняшний день является флудезоксиглюкоза [18F], также могут применятьсяи другие радиоизотопы [139].
Проведение магнитной резонансной томографии (МРТ) - еще один метод лучевой диагностики, применяемый для поиска образований ОЩЖ, имеет те же ограничения, что и КТ (наличие измененных лимфатических узлы шеи, узловых образований ЩЖ и извитых сосуды), и не обладает какими-либо преимуществами, кроме отсутствия лучевой нагрузки. В дополнение к высокой стоимости и времени, затрачиваемом для получения изображения, МРТ характеризуется невысокой чувствительностью (64-84% - при использовании МР-томографа мощностью 1,5Т), вследствие чего данный метод не нашел широкого применения [131, 133]. При проведении МРТ измененная ОЩЖ по сравнению с ЩЖ обычно представляет собой структуру от изо- до гипоинтенсивной плотности на T1-взвешенных изображениях и от изо- до гиперинтенсивной на Т2-взвешенных изображениях.
В случае необходимости дифференциальной диагностики образований ОЩЖ с другими патологическими образованиями в области шеи (узлами щитовидной железы, лимфатическими узлами, кистами) пациентам с ПГПТ рекомендована тонкоигольная аспирационная биопсия (ТАБ) ОЩЖ с последующим анализом уровня ПТГ в аспирате [140-143].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Применение ТАБ со смывом из иглы на ПТГ под контролем УЗИ показано в качестве дополнительного теста при необходимости верификации кандидатных образований ОЩЖ и не может использоваться в качестве самостоятельного метода предоперационной диагностики. Метод полезен в случае необходимости дифференциальной диагностики образований ОЩЖ и узловых образований ЩЖ при отсутствии четкого подтверждения интратиреоидного расположения аденомы ОЩЖ по данным визуализирующих методик. Определение уровня ПТГ проводится с помощью стандартных наборов. Эта техника относительно безопасна и доступна, характеризуется высокими чувствительностью, специфичностью и прогностической ценностью. Необходимо отметить, что цитологическое исследование аспиратов ОЩЖ не проводится в виду сложности дифференциальной диагностики с фолликулярными опухолями щитовидной железы. Кроме того, цитологическое исследование не позволяет дифференцировать доброкачественное поражение ОЩЖ от злокачественного [140-142].
Методика исследования: под контролем УЗ линейного датчика выполняется пункция образования шприцем 5,0 или 10,0 мл с иглой 21–23G. Игла извлекается. Далее через пункционную иглу (несколько раз) осуществляется лаваж #натрия хлоридом** в объеме 2,0 мл. В полученном смыве проводится определение уровня ПТГ. Следует подчеркнуть, что результаты ТАБ ОЩЖ с исследованием уровня ПТГ в аспирате свидетельствуют о том, является ли пунктированное образование тканью ОЩЖ или другой тканью. При этом уровень ПТГ в аспирате не позволяет провести дифференциальный диагноз между аденомой или гиперплазией ОЩЖ. Уровень ПТГ в смыве >100 нг/мл соответствует ткани ОЩЖ. Уровень ПТГ >500 нг/мл, как правило, соответствует патологически измененной ОЩЖ. При уровне ПТГ <100 нг/мл наиболее вероятно, что пунктат получен из ЩЖ, тогда вторым этапом из этого же смыва определяется ТГ. Высокий уровень ТГ в сочетании с низким уровнем ПТГ подтверждает факт пункции ткани ЩЖ [143].
Для определения спектра и тяжести костных нарушений пациентам с ПГПТ рекомендуется обследование, включающее количественную оценку минеральной плотности костной ткани 3-х отделов скелета с помощью рентгеноденситометрии, рентгенологическую оценку целостности скелета при подозрении на переломы, включая рентгенографию грудного и поясничного отделов позвоночника в боковой проекции при потере роста на 4 см с молодости или потере роста на 2 см за последний год [63, 144-148].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: развитие костных нарушений при ПГПТ - результат прямого действия высокого уровня ПТГ, характеризующегося ускорением костного ремоделирования с преобладанием резорбтивных процессов. Ранее к одним из наиболее частых поражений костной системы ПГПТ относили фиброзно-кистозный остеит, определявшийся более чем у 50% больных [145, 149]. В последние годы в связи с более ранней диагностикой заболевания эти поражения костной ткани выявляют реже. Тем не менее, ценность рентгенологического исследования скелета при ПГПТ остается высокой, поскольку позволяет верифицировать костные нарушения у пациентов с тяжелой симптомной формой заболевания. Рентгенологическая картина костных поражений вследствие ПГПТ включает в себя субпериостальную резорбцию, кистообразование, гипертрофию надкостницы, деминерализацию костей черепа. Редкий, но специфичный рентгенологический симптом — образование «бурых» опухолей, чаще формирующихся в различных отделах скелета (бедро, таз, ключицы, ребра, челюсти, череп) [47, 150]. Костные потери в периферическом скелете сначала выявляются в концевых отделах трубчатых костей вследствие преобладания здесь губчатой кости. Рентгенография поясничного и грудного отделов позвоночника в боковой проекции необходима для исключения или верификации компрессионных переломов тел позвонков, особенно у пациентов с клинически значимым снижением роста [145].
В случае бессимптомного ПГПТ патологические изменения скелета выявляются, как правило, при снижении МПК по результатам рентгеноденситометрии (двухэнергетической рентгеновской абсорбциометрии, dual-energy X-ray absorptiometry, DEXA), являющейся «золотым» стандартом исследования костной плотности и диагностики остеопороза на ранней доклинической стадии. Всемирная организация здравоохранения (ВОЗ) определяет остеопению как снижение МПК в интервале от 1 до 2,5 стандартных отклонения ниже пикового значения костной массы (Т- критерий в диапазоне от -1,0 до -2,5 SD) и остеопороз как снижение МПК, равное или большее, чем 2,5 стандартных отклонения (Т-критерий <-2,5 SD; при исследовании МПК у мужчин моложе 50 лет и женщин до менопаузы используют Z-критерий, значение <-2,0 SD соответствует снижению МПК относительно возрастной нормы). При ПГПТ помимо стандартного исследования состояния осевого скелета (поясничного отдела позвоночника и проксимального отдела бедренной кости) необходимо исследовать МПК в периферических костях (дистальная треть предплечья), имеющих преимущественно кортикальное строение и подвергающихся максимальному остеорезорбтивному воздействию ПТГ [63].
Относительно недавние исследования с использованием периферической количественной КТ высокого разрешения (HRpQCT) показали, что у пациентов с ПГПТ поражается как кортикальная, так и трабекулярная костная ткань [151, 152]. Патологические изменения трабекулярного вещества подтверждаются снижением трабекулярного костного индекса (TBS) в поясничном отделе позвоночника [153, 154], а также двухкратным увеличением риска вертебральных и невертебральных переломов по данным эпидемиологических исследований [155, 156]. TBS, определяемый с помощью дополнительного программного обеспечения при стандартной рентгеноденситометрии поясничного отдела позвоночника, позволяет косвенно оценить качественные характеристики костной структуры по денситометрическим изображениям и тем самым дополняет возможности традиционной рентгеноденситометрии. Оценка TBS позволяет прогнозировать риск развития переломов независимо от МПК. Есть данные, что ухудшение микроархитектоники костной ткани при ПГПТ проявляется в снижении показателей TBS по сравнению с контролем, сопоставимым по полу и возрасту [153]. После ПТЭ отмечается значимое увеличение МПК как у пациентов с бессимптомной формой заболевания и минимальным повреждением костной ткани, так и в случае тяжелого поражения с развитием фиброзно-кистозного остеита [157, 158]. При этом радикально выполненное хирургическое лечение также приводит к повышению TBS [159].
Для определения спектра и тяжести поражения почек пациентам с ПГПТ рекомендуется проведение комплексного обследования, включая исследование уровня креатинина в крови с расчетом СКФ, исследование уровня кальция в моче (суточной) и проведение УЗИ и/или КТ забрюшинного пространства/почек и надпочечников [62, 86, 160-163].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: почечные проявления ПГПТ включают в себя нефролитиаз, нефрокальциноз, а также нарушение фильтрационной и концентрационной функций [2, 83, 164]. Иногда поражение почек может быть единственным проявлением заболевания и протекать в виде рецидивирующего нефролитиаза. Могут определяться как одиночные, так и множественные конкременты в одной или обеих почках. Конкременты в почках при ПГПТ состоят преимущественно из оксалатов или фосфатов кальция [83, 164].
В настоящее время частота симптомного нефролитиаза, как правило, не превышает 7-20% наблюдений [160, 163, 165], при этом распространенность «молчащих» конкрементов и нефрокальциноза по результатам визуализирующих методов исследования почек может достигать 25-55% [62]. Наличие структурных изменений почек является абсолютным показанием к проведению ПТЭ, таким образом, всем пациентам с ПГПТ показано выполнение УЗИ и/или КТ почек и надпочечников. КТ считается наиболее информативным методом в диагностике кальцификации почечной паренхимы [160].
Всем пациентам с ПГПТ необходим расчет СКФ. Почечная недостаточность является одним из наиболее тяжелых и малообратимых осложнений и связана с более выраженными клиническими проявлениями, повышением риска смерти, увеличением распространенности артериальной гипертензии [34, 83]. Снижение СКФ до ХБП 3-й стадии диагностируется у 17-20% с ПГПТ, при этом часть пациентов может иметь бессимптомную форму заболевания [86].
Ценность исследования уровня кальция в моче при ПГПТ длительно подвергалась сомнению, так как патогенетический вклад гиперкальциурии в развитие нефролитиаза/нефрокальциноза у пациентов с ПГПТ до сих пор остается предметом дискуссии. По результатам большинства исследований среди пациентов с ПГПТ риск нефролитиаза достоверно ассоциирован с молодым возрастом и мужским полом [163]. Вероятно, гиперкальциурия способствует повышению риска нефролитиаза, но не является единственным триггерным фактором [86, 163]. Суточная гиперкальциурия характерна в большей мере для ПГПТ с нефролитиазом [161, 162]. Тем не менее, радикально выполненная ПТЭ снижает риск прогрессирования или рецидивирования нефролитиаза, в связи с чем наличие выраженной гиперкальциурии более 10 ммоль/сутки (более 400 мг/сут) стало рассматриваться в качестве показания к хирургическому лечению ПГПТ [163].
Проведение эзофагогастродуоденоскопии для оценки состояния верхних отделов ЖКТ пациентам с ПГПТ рекомендуется при наличии соответствующей клинической симптоматики и/или в рамках подготовки к хирургическому лечению [65-67, 166].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: язвенная болезнь желудка и 12-перстной кишки при ПГПТ в настоящее время встречается редко, значимо чаще у молодых пациентов с синдромами МЭН-1 или МЭН-4 и сопутствующими гастрин-продуцирующими опухолями. Результаты исследований патогенетической взаимосвязи между ПТГ-опосредованной гиперкальциемией и повышенной секрецией гастрина и желудочного сока остаются противоречивыми [65-67]. Единственное проспективное исследование наличие данной ассоциации не подтвердило [66]. Патогенетически воспалительные и структурные изменения в поджелудочной железе в большей степени ассоциированы с гиперкальциемией, чем непосредственно с ПГПТ. Показано, что гиперкальциемия любой этиологии может приводить к развитию острого или хронического панкреатита [166].
Для своевременного выявления метаболических нарушений и определения сердечно-сосудистых рисков всем пациентам с ПГПТ рекомендуется исследование уровней глюкозы, холестерина, холестерина липопротеинов низкой плотности, холестерина липопротеинов высокой плотности, триглицеридов, мочевой кислоты в крови [167-169].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
В целях диагностики сердечно-сосудистой патологии и подготовки к хирургическому лечению всем пациентам с ПГПТ рекомендуется измерение артериального давления на периферических артериях и регистрация электрокардиограммы с последующим приемом (осмотром, консультацией) врача-кардиолога [168, 170].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: отечественные и зарубежные исследования демонстрируют повышение частоты нарушений углеводного (нарушенная гликемия натощак/нарушенная толерантность к глюкозе – до 25%, сахарный диабет – 8-18% случаев ПГПТ), жирового обмена (различные типы дислипидемии – 31,1-68,3%), гиперурикемии (47-54,1%) у пациентов с ПГПТ относительно общепопуляционных показателей, что определяет уровень летальности при данном заболевании [167-169]. Метаболические нарушения в основном ассоциируются с возрастом и симптомной формой заболевания [25, 171, 172]. По результатам мета-анализа 34 исследований после радикального хирургического лечения наблюдается статистически значимое снижение уровня гликемии и концентрации сывороточного инсулина при отсутсвии значимого изменения показателей липидного профиля [173].
ПГПТ ассоциирован с развитием сердечно-сосудистых заболеваний (ССЗ) [174-176]. По данным регистра больных ПГПТ в Российской Федерации ССЗ зафиксированы у 45,4% пациентов с ПГПТ, при этом ожидаемо суммарная частота кардиоваскулярной патологии увеличивалась с возрастом. В группе 18—49 лет ССЗ выявлены в 3,9%, 50—64 года — в 38,1%, 65 лет и старше — в 58,1%. Высокая частота ССЗ в большей степени была характерна для симптомной формы ПГПТ, наиболее часто выявлялась артериальная гипертензия (АГ) - в 41,6% [170]. По результатам анализа базы данных ФГБУ «НМИЦ эндокринологии» Минздрава России частота АГ варьировала от 29,7% у лиц моложе 50 лет до 94% у пациентов старше 65 лет. При стойком некомпенсированном повышении артериального давления увеличивалась и вероятность развития гипертрофии миокарда левого желудочка [177]. ИБС в анамнезе имели от 2,6 до 21,9% пациентов с ПГПТ в зависимости от возраста, что также превышает общепопуляционные показатели [168]. Отмечалась относительно высокая частота нарушений ритма сердца (8-21,7% в зависимости от возраста), при этом длина интервала QT имеет обратную связь с сывороточной концентрацией кальция [168]. После достижения ремиссии ПГПТ течение ССЗ может улучшаться, однако консенсус по этому вопросу не достигнут [178].
3.1 Хирургическое лечение
Хирургическое лечение является единственным радикальным и эффективным методом лечения ПГПТ.
Хирургическое лечение ПГПТ (ПТЭ) рекомендуется:
всем пациентам с симптомным (манифестным) ПГПТ [19, 22, 155, 163, 179-181];
(уровень убедительности рекомендаций B (уровень достоверности доказательств – 3);
пациентам моложе 50 лет [182-186];
(уровень убедительности рекомендаций B (уровень достоверности доказательств – 3);
пациентам при повышении уровня альбумин-скорректированного кальция в сыворотке крови на 0,25 ммоль/л (1 мг/дл) относительно верхней границы референсного диапазона, установленной в данной лаборатории, независимо от наличия/отсутствия клинической симптоматики [22, 187-189].
(уровень убедительности рекомендаций C (уровень достоверности доказательств – 2);
пациентам при наличии остеопороза: низкоэнергетических переломов в анамнезе и/или рентгенологически верифицированных переломов тел позвонков; при снижении МПК в лучевой кости, проксимальном отделе бедра или поясничном отделе позвоночника менее -2,5 SD по Т-критерию у женщин в постменопаузе и мужчин старше 50 лет по результатам рентгеноденситометрии [22, 48, 159, 187, 189-195]
(уровень убедительности рекомендаций А (уровень достоверности доказательств – 2);
пациентам при наличии функциональной и/или структурной патологии почек: снижении скорости клубочковой фильтрации менее 60 мл/мин/1,73 м2, ефрокальцинозе, нефролтитазе [83, 85, 181, 196-200];
(уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
пациентам при суточной экскреция кальция более 10 ммоль (400 мг) в сутки; [74]
(уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: удаление патологически измененной/ых ОЩЖ является единственным радикальным методом лечения ПГПТ. Медикаментозное лечение позволяет воздействовать лишь на отдельные проявления заболевания, но ни одно лекарственное средство не может повлиять на заболевание в целом. Динамическое наблюдение и медикаментозная терапия менее экономически выгодны даже в случае бессимптомного ПГПТ [201-203]. Хирургическое лечение показано всем пациентам с классическими проявлениями заболевания [19, 22, 179, 204]. Преимущества радикального лечения заключаются в нормализации уровня кальция и устранении ассоциированных с гиперкальциемией симптомов, значимом улучшении состояния основных органов мишеней: костной ткани [22, 155, 180] и почек [163, 181]. К дополнительным преимуществам можно отнести улучшения со стороны сердечно-сосудистой системы и нейропсихической сферы, заболеваний желудочно-кишечного тракта, однако это требует подтверждения в крупных рандомизированных контролируемых исследованиях [22, 205]. Хирургическое лечение также может быть проведено при бессимптомном ПГПТ и отсутствии показаний к ПТЭ при желании самого пациента, однако необходима оценка соотношения риска/пользы от операции. Результаты рандомизированных исследований свидетельствуют об улучшении качества жизни пациентов с бессимптомным ПГПТ после хирургического лечения [18, 70, 191, 206].
ПТЭ показана всем лицам моложе 50 лет, включая детей. В случае отказа от хирургического лечения пациентам моложе 50 лет потребуется более длительный период наблюдения, что ассоциировано с увеличением финансовых затрат. Кроме того, увеличивается риск развития специфических осложнений заболевания. Для молодых пациентов характерно более быстрое прогрессирование ПГПТ, среди лиц ≤50 лет на момент постановки диагноза при сроке наблюдения в течение 10 лет прогрессирование заболевания может отмечаться более чем в 65% случаев, в то время как в группе ≥50 лет - менее чем в 25% случаев [182-186]. ПТЭ у детей и подростков характеризуется высокими показателями эффективности, как и среди взрослого населения [207, 208].
Хроническая гиперкальциемия (более чем на 0,25 ммоль/л (1 мг/дл) превышающая верхнюю границу референсного диапазона лаборатории) ассоциирована с развитием и прогрессированием осложнений ПГПТ, включая усиление костной резорбции, нефролитиаз/нефрокальциноз и снижение фильтрационной функции почек, повышение сосудистой жесткости [22, 188, 189, 209-212].
ПТЭ способствует приросту МПК, снижению пористости трабекулярной кости и увеличению толщины кортикального слоя как в случае симптомного (манифестного), так и бессимптомного ПГПТ [18, 19, 191, 192, 212]. Средний прирост МПК в проксимальном отделе бедра в течение 10 лет может составить +14% [19]. Для сравнения, при 15-летнем сроке наблюдения снижение МПК в бедренной кости и дистальном отделе предплечья у пациентов без лечения составляет 10% и 35% соответственно [18]. По результатам менее продолжительных рандомизированных контролируемых исследований (24 месяца) также отмечается достоверное увеличение МПК во всех отделах скелета, что подтверждает эффективность хирургической тактики в отношении костных нарушений по сравнению с динамическим наблюдением [159, 191, 193]. Данные о частоте переломов после операции ограничены, однако результаты нескольких контролируемых исследований свидетельствуют о ее снижении после ПТЭ [22, 187, 195]. В ретроспективном когортном исследовании риск перелома после хирургического лечения значимо снижался как среди пациентов с верифицированным остеопорозом, так и среди лиц с нормальными показателями МПК или остеопенией [187].
После успешной ПТЭ вероятность развития новых конкрементов в почках значимо снижается, однако риск рецидива сохраняется [198-200]. Хирургическое лечение не устраняет предшествующий нефрокальциноз и хроническую почечную недостаточность, но может предотвратить прогрессирование структурных изменений в почках и дальнейшее снижение СКФ [83, 85, 181, 196, 197].
Показатели эффективности хирургического лечения достигают 95-98% с частотой послеоперационных осложнений 1-2% при условии выполнения операции опытными врачами-хирургами. Показатели смертности при хирургическом лечении ПГПТ низкие. К наиболее серьезным послеоперационным осложнениям относятся парез возвратного гортанного нерва, стойкая гипокальциемия, кровотечение, отсутствие ремиссии заболевания [205, 213]. Отсутствие ремиссии после выполнения хирургического вмешательства, как правило, наблюдается в случае множественного поражения ОЩЖ, не диагностированного синдрома множественных эндокринных неоплазий, атипичного расположения образования ОЩЖ, распространенного рака ОЩЖ, отсутствия опыта у врача-хирурга.
Пациентам с подтвержденным ПГПТ рекомендуется прием (осмотр, консультация) врача-хирурга первичный вне зависимости от результатов топического обследования с целью решения вопроса о хирургическом лечении (ПТЭ) [74].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
-
В случае наличия солитарного образования ОЩЖ, подтвержденного конкордантными данными структурных (УЗИ или КТ) и функциональных (сцинтиграфия, ОФЭКТ-КТ) методов топической диагностики, отсутствия факторов риска множественного или злокачественного поражения ОЩЖ пациентам с ПГПТ рекомендуется выполнение ПТЭ в объеме удаления солитарного образования (селективная паратиреоидэктомия) [214-219].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: еще не так давно наиболее распространенными хирургическими вмешательствами при ПГПТ были «ревизионные» операции - односторонняя и двусторонняя ревизии шеи. Выбор таких объемов хирургического лечения был обусловлен низкой эффективностью предоперационной топической диагностики и отсутствием методов интраоперационного контроля. Цель таких операций - не только удалить пораженную околощитовидную железу, но и предотвратить возможные рецидивы ПГПТ путем визуализации околощитовидных желез с одной или с обеих сторон. Однако любые «ревизионные» операции предполагали большую травматичность и риск интраоперационных осложнений [168 - 171]. Кроме того, «ревизионные» операции приводили к большей частоте послеоперационного гипопаратиреоза (до 50%). После появления более совершенных методов топической диагностики, позволивших значительно улучшить результаты локализации пораженных околощитовидных желез, основной операцией при ПГПТ и солитарном поражении стала селективная ПТЭ (паратиреоидэктомия). При этой операции хирург удаляет только пораженную ОЩЖ, опираясь на данные предоперационного обследования [205]. Остальные железы не осматриваются и не травмируются. Селективная ПТЭ (паратиреоидэктомия) характеризуется высокой эффективностью (95-98%) и низким риском послеоперационных осложнений (1–3%) [214-217, 220].
Возможность удаления только пораженной ОЩЖ позволила значительно уменьшить величину разреза. Такие операции стали предпочтительными, в зарубежной литературе они получили называние «минимально инвазивная ПТЭ» (МИП) [205]. На сегодняшний день МИП – мировой стандарт хирургического лечения ПГПТ при солитарном поражении. Еще менее травматичной операцией стала «минимально инвазивная видеоассистированная ПТЭ» (minimally invasive video-assisted parathyroidectomy — MIVAP), разработанная и впервые выполненная итальянским хирургом P. Miccoli [221]. К основными преимуществам данной методики, помимо меньшей травматичности и лучшего косметического дефекта, относятся хорошая визуализации операционного поля и возможность проведения полноценной двусторонней ревизии при необходимости [218, 222]. К дополнительным преимуществам МИП можно отнести сокращение времени операции и нахождения пациента в стационаре, а также экономическую целесообразность [214].
В случаях множественного поражения ОЩЖ, сомнительных, дискордантных или негативных данных топической диагностики, отсутствия адекватного снижения интраоперационного иПТГ или по решению врача-хирурга рекомендуется билатеральная ревизия шеи с удалением патологически измененных ОЩЖ (паратиреоидэктомия) [219, 223, 224].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: селективное удаление образования ОЩЖ (паратиреоидэктомия) предъявляет особые требования к качеству предоперационного обследования, поскольку выбор оперативного доступа к патологически измененной ОЩЖ основывается на конкордантных результатах структурных и функциональных методов топической диагностики [130, 225-227]. Дополнительным условием проведения селективной ПТЭ (паратиреоидэктомия) является возможность интраоперационного экспресс-определения уровня иПТГ крови [228-232]. Если через 10-15 минут после удаления аденомы уровень иПТГ не снижается (см.ниже), то проводится конверсия доступа с последующим проведением полноценной двусторонней ревизии [233, 234]. При негативных, сомнительных или дискордантных результатах топической диагностики, наличии множественного поражения ОЩЖ или отсутствии адекватного снижения интраоперационного иПТГ, а также пациентам с литий-индуцированным гиперпаратиреозом показана билатеральная ревизия шеи с удалением пораженных ОЩЖ (паратиреоидэктомия) [234-236].
Техника проведения билатеральной ревизии шеи требует соблюдения обязательных условий, а именно поиска и обнаружения всех околощитовидных желез вне зависимости от типичности их расположения [223, 224]. Удаляются только патологически измененные ОЩЖ. Исключением являются операции при синдроме МЭН I, при котором проводится субтотальная или тотальная ПТЭ с аутотрансплантацией части наименее измененной ОЩЖ [237].
Рак ОЩЖ – редкая патология, часто диагностируемая спустя годы после проведения первичного хирургического лечения. Тем не менее, принято считать, что для рака ОЩЖ характерно более тяжелое течение и яркая клиническая картина ПГПТ. Наличие злокачественного образования ОЩЖ можно заподозрить при выраженном повышении иПТГ (более чем в 3 раза), тяжелой гиперкальциемии (уровень альбумин скорректированного кальция в сыворотке >3 ммоль/л); размерах образования более 3 см [238-240]. Подробная информация об особенностях течения ПГПТ и объеме хирургического вмешательства в случае генетических синдромов и рака ОЩЖ представлена в соответствующих разделах.
Для оценки адекватности проведения хирургического лечения пациентам с ПГПТ рекомендуется интраоперационное исследование уровня иПТГ в крови до и через 15 минут после удаления образования [228-232, 241].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: учитывая относительно короткий период полужизни иПТГ в кровотоке (3-5 мин), после удаления источника(-ов) гиперсекреции ПТГ отмечается значительное снижение уровня циркулирующего гормона. Интраоперационное исследование уровня иПТГ до и через 15 минут после удаления образования позволяет оценить радикальность проведенного вмешательства. Снижение уровня иПТГ позволяет хирургу закончить операцию и не проводить ревизию других областей, и, наоборот, сохранение исходно высокого уровня иПТГ свидетельствует о сохранении источника(-ов) гиперсекреции ПТГ и требует проведения ревизии с целью их поиска [228-232].
До сих пор существует некоторая неопределенность относительно степени интраоперационного снижения уровня иПТГ, определяющего радикальность лечения. Наиболее часто используется правило снижения иПТГ на 50% от его исходного значения через 10 мин после удаления опухоли ОЩЖ («Miami criterion») [228-232]. Проведенные исследования показали, что минимальное время, за которое можно оценивать результаты, составляет 5 мин, однако наилучшая чувствительность и специфичность отмечены через 15-20 мин после ПТЭ, так как период полужизни ПТГ зависит от функционального статуса почек [242]. Более строгим критерием является снижение уровня иПТГ до нормальных значений [243]. Общая точность метода составляет около 80% [241]. Как и в случае предоперационной топической диагностики, наилучшие результаты отмечаются при солитарном образовании ОЩЖ (83-97%). При множественном поражении точность интраоперационного определения иПТГ снижается до 58% [241, 244].
В раннем послеоперационном периоде (на следующие сутки после ПТЭ) пациентам с ПГПТ рекомендуется контроль уровня альбумин-скорректированного кальция с целью своевременной диагностики послеоперационной гипокальциемии [113, 213, 223, 245-251]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Всем пациентам с симптомным ПГПТ в послеоперационном периоде рекомендуется терапия витамином D и его аналогами, а при клинических проявлениях гипокальцемии – в сочетании с препаратами кальция [113, 445]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: после ПТЭ частота послеоперационной гипокальциемии может варьировать в широком диапазоне от 5 до 47%. Снижение уровня кальция ниже референсного диапазона может быть обусловлено длительной супрессией нормальных ОЩЖ активной паратиромой, послеоперационным отеком оставшихся ОЩЖ или синдромом «голодных костей». В последующем (в периоде от нескольких дней до полугода) чувствительность паратиреоцитов нормальных ОЩЖ к кальцию восстанавливается. Гипокальциемия чаще развивается у лиц с сочетанным дефицитом витамина D или синдромом мальабсорбции различной этиологии (целиакия или перенесенная ранее бариатрическая операция). Стоит отметить, что прием колекальциферола** от 2 недель до 2 месяцев перед проведением ПТЭ снижает риск развития послеоперационной гипокальциемии у пациентов с ПГПТ в диапазоне от 2 до 33 раз [452]. Как правило, снижение уровня кальция ниже референсного диапазона носит транзиторный характер и может корректироваться в амбулаторном порядке [113, 213, 223, 245-247]. Частота хронического гипопаратиреоза после первичного хирургического лечения крайне низкая: по данным различных исследований она составляет 0-3,6% [213, 223, 252]. Более низкий уровень кальция крови и более выраженная симптоматика отмечаются у пациентов, перенесших билатеральную ревизию шеи по сравнению с лицами после минимально инвазивной ПТЭ [223, 248, 249].
Синдром «голодных костей», приводящий к выраженной гипокальциемии, как правило, развивается в раннем послеоперационном периоде у пациентов с тяжелыми костными проявлениями ПГПТ. В результате устранения стимулирующего эффекта гиперпродукции ПТГ в отношении остеокластической резорбции кости происходит активный переход минералов (кальция, фосфора, магния) из крови в формирующуюся костную ткань. К основным факторам риска развития синдрома относят пожилой возраст пациентов и рентгенологически верифицированные поражения костной ткани (25–90% случаев против 0–6% без рентгенологически подтвержденных изменений скелета). По данным большинства исследований синдром «голодных костей» ассоциирован с наличием субпериостальных эрозий, литическими поражениями костей, «бурыми» опухолями, множественными переломами на дооперационном этапе. Фиброзно-кистозный остеит может определяться у 47–100% пациентов с данным синдромом. Другими прогностически неблагоприятными факторами считаются вес и размер аденомы ОЩЖ. Результаты работ, посвященных оценке взаимосвязи между риском развития синдрома «голодных костей» и рядом лабораторных показателей (прежде всего с уровнями ПТГ и кальция, щелочной фосфатазы, остеокальцина, С-концевого телопептида коллагена 1 типа, витамина D) остаются противоречивыми. Данных об эффективной профилактике данного состояния представлено недостаточно [253].
Лечение препаратами витамина D и его аналогами после хирургичекского лечения показано всем пациентам с симптомным ПГПТ, а в сочетании с дополнительным приемом препаратов кальция - пациентам с наличием симптомов гипокальциемии и/или снижением уровня альбумин скорректированного кальция менее 2,1 ммоль/л (ионизированного кальция менее 1,0 ммоль/л) [254-256] (см. раздел 7.6). Для устранения гипокальциемии, которая может сохраняться в течение нескольких месяцев после успешной ПТЭ, необходима адекватная коррекция дефицита магния и нормализация обмена костной ткани. Предполагается, что предоперационное лечение бифосфонатами (M05BA) снижает риски послеоперационной гипокальциемии, но на данный момент нет проспективных исследований, посвященных этой проблеме [113, 213, 253].
3.2. Консервативное лечение
В настоящее время эквивалента хирургическому лечению ПГПТ не существует, поскольку ни один из применяемых препаратов не позволяет достичь равного эффекта в отношении нормализации лабораторных показателей и улучшения МПК по сравнению с ПТЭ. Консервативное лечение ПГПТ с использованием медикаментозных препаратов, в первую очередь, направлено на коррекцию гиперкальциемии и профилактику гиперкальциемических кризов, предупреждение низкоэнергетических переломов.
Пациентам с бессимптомным течением ПГПТ и отсутствием показаний к хирургическому лечению может быть рекомендована консервативная тактика ведения c регулярным контролем следующих параметров [18, 19, 30, 90, 189, 191, 193, 198, 257, 258]:
исследование уровня общего кальция, альбумина в крови (с расчетом альбумин-скорректированного кальция крови) – 1 раз в 3-6 месяцев
исследование уровня креатинина в крови с расчетом СКФ (СКD-EPI) – 1 раз в 6 месяцев;
исследование уровня иПТГ в крови – 1 раз в 6 месяцев;
исследование уровня кальция в моче (суточный анализ) – 1 раз в 6 месяцев;
УЗИ почек 1 раз в год (при необходимости - КТ забрюшинного пространства);
рентгеноденситометрия поясничного отдела позвоночника, рентгеноденситометрия проксимального отдела бедренной кости, рентгеноденситометрия лучевой кости; рентгенография грудного и поясничного отдела позвоночника в боковой проекции при подозрении на переломы тел позвонков (снижение в росте, появление болей в спине) 1 раз в год.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: предложения по динамическому наблюдению пациентов с бессимптомным ПГПТ основываются на результатах исследований, посвященных оценке и сравнению естественного течения заболевания с хирургической тактикой [18, 19, 30, 90, 189, 191, 193, 257]. В настоящее время максимальный период наблюдения пациентов с ПГПТ без хирургического лечения составляет 15 лет [18]. Согласно полученным данным, на фоне консервативной терапии биохимические показатели фосфорно-кальциевого обмена сохранялись стабильными в течение 12 лет с последующей тенденцией к повышению уровня кальция в сыворотке крови. Показатели МПК оставались без значимых изменений в течение первых 8-10 лет наблюдения с последующим ухудшением в дистальном отделе предплечья и проксимальном отделе бедра. Появление одного или более показаний для хирургического лечения за весь период наблюдения зафиксировано у 37% пациентов [18]. Данные по естественной прогрессии нПГПТ остаются ограниченными. В то время как одни исследователи сообщали о высоких показателях прогрессии в виде развития гиперкальциемии, нефролитиаза, гиперкальциурии, переломов и снижения МПК в течение небольшого периода наблюдения (22-41%) [30, 90], другими авторами были получены противоположные результаты, свидетельствующие о низком риске ПГПТ-ассоциированных осложнений в данной когорте больных [17, 259].
Всем пациентам необходима диета с умеренным потреблением кальция и увеличением потребления жидкости до 1,5–2,0 л в сутки [260]. Диетические рекомендации по содержанию кальция в ежедневном рационе у пациентов с ПГПТ остаются предметом споров, так как данные по этому вопросу ограничены. Ожидается, что ограничение потребления кальция приведет к снижению экскреции кальция с мочой и, как следствие, риска развития нефролитиаза. С другой стороны, снижение кальция в рационе может сопровождаться большим повышением уровня ПТГ и более выраженной деминерализацией костной ткани, опосредованно приводя к большей «кальциевой» нагрузке на почки. При сравнении групп пациентов с ежедневным потреблением кальция в дозе 300 мг, 300-800 мг и более 800 мг, значимого влияния на показатели сывороточного кальция, ПТГ, 25(ОН)D, 1,25(ОН)2D или экскрецию кальция с мочой выявлено не было. Однако, у пациентов с более высокими уровнями 1,25(ОН)2D отмечались достоверно более высокие значения ПТГ и суточной кальциурии [261]. В открытом однолетнем исследовании в рамках крупного эпидемиологического исследования Tromsо (1994–1995 гг.), была проверена гипотеза о пользе дополнительного назначения препаратов кальция у пациентов с бессимптомным ПГПТ и низко-кальциевой диетой (<450 мг в сутки). Ежедневный прием 500 мг кальция был ассоциирован со снижением уровня ПТГ, развившемся через 4 недели от начала терапии, и значимым увеличением МПК в области шейки бедра через 52 недели [262]. Исследований, подтверждающих преимущества резкого ограничения кальция в рационе пациентов с ПГПТ, в литературе не представлено.
Имеются данные об использовании тиазидов в когорте пациентов с ПГПТ с целью коррекции гиперкальциурии и профилактики нефролитиаза/нефрокальциноза, нарушения почечной функции. Недавние исследования показали, что уменьшение суточной экскреции кальция на фоне минимальных и среднетерапевтических доз гидрохлоротиазида** у пациентов с ПГПТ не приводили к повышению показателей кальциемии [263, 264]. Данные по влиянию тиазидов на уровень ПТГ остаются противоречивыми, что требует проведения крупных рандомизированных клинических исследований. Основные ограничения к применению тиазидов - снижение СКФ менее 30 мл/мин/1,73м2, выраженная гиперкальциемия, подагра, трудно контролируемый сахарный диабет. При назначении тиазидов необходим регулярный контроль сывороточного кальция крови, креатинина, магния и калия.
Консервативное лечение пациентов с симптомным ПГПТ или наличием показаний к ПТЭ может быть рекомендовано в следующих случаях [204, 265-268]:
при отказе пациента от хирургического лечения;
при наличии противопоказаний к хирургическому лечению (тяжелые сопутствующие заболевания).
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: при отсутствии визуализации ОЩЖ всеми возможными методами топической диагностики консервативная терапия позволяет стабилизировать прогрессию заболевания, однако пациент остается кандидатом на хирургическое лечение в случае обнаружения патологического образования ОЩЖ в ходе динамического наблюдения.
При невозможности выполнения хирургического лечения с целью коррекции гиперкальциемии и снижения потери костной массы пациентам с ПГПТ рекомендуется антирезорбтивная терапия (#алендроновая кислота**, 10 мг ежедневно или 70 мг 1 раз в неделю, #деносумаб** 60 мг 1 раз в 6 мес. п/к) и/или терапия цинакальцетом** [269-273].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: антирезорбтивная терапия показана пациентам с ПГПТ при снижении МПК в лучевой кости, проксимальном отделе бедра или поясничном отделе позвоночника ≤-2,5 SD по Т-критерию у женщин в постменопаузе и мужчин старше 50 лет по результатам рентгенденситометрии и/или при наличии низкоэнергетических переломов при невозможности выполнения хирургического лечения [269].
Препаратами выбора для лечения костных проявлений ПГПТ служат препараты с антирезорбтивным действием, позволяющие снизить активность костной резорбции для предотвращения прогрессирования костных потерь. Бифосфонаты (M05BA) снижают активность остеокластов, усиливая их апоптоз, и замедляют резорбцию кости [274]. На основании сходства патогенетических механизмов развития постменопаузального остеопороза и костных нарушений при ПГПТ было проведено несколько сравнительных исследований эффективности и безопасности пероральных бифосфонатов (M05BA) (#алендроновая кислота**) (таблица 3). Мета-анализ 25 наблюдательных исследований и 8 рандомизированных контролируемых исследований, оценивающих эффективность хирургического лечения по сравнению с терапией бифосфонатами (M05BA), продемонстрировал сопоставимый прирост МПК в поясничном отделе позвоночника и проксимальном отделе бедра в обеих группах (при сроке наблюдения 1-2 года) [270]. Данные о долгосрочной эффективности бифосфонатов (M05BA) в отношении риска переломов ограничены отдельными исследованиями [275-277].
Таблица 3. Данные клинических исследований по изучению эффективности применения #алендроновой кислоты**
Автор |
Дизайн исследования |
Кол-во пациентов |
Терапия |
МПК (lumbar spine) |
МПК (total hip) |
МПК (Neck) |
MПК (radial) |
Rossini, 2001 [278] |
РКИ, 2 года |
26 |
#Алендроновая кислота** 10 мг ежедневно |
+8.6 ± 3% |
+4.8 ± 3.9% |
НД |
НД |
Parker 2002 [279] |
Открытое контролируемое исследование, 2 года |
32 |
#Алендроновая кислота** 10 мг ежедневно |
+7.3 ± 3.1% |
НД |
НД |
НД |
Chow, 2003 [280] |
Двойное слепое РКИ, 48 недель |
40 |
#Алендроновая кислота** 10 мг ежедневно |
+3.79 ± 4.04% |
НД |
+4.17 ± 6.01% |
Без изменений |
Khan, 2004 [281] |
Двойное слепое РКИ, 1 год |
44 |
#Алендроновая кислота** 10 мг ежедневно |
+6.8%±0.9% |
за 1-й год 4.01% ±0.77% , за 2-й год без динамики |
+3.67%±1.63% |
Без изменений |
Khan, 2009 [282] |
Двойное слепое РКИ, 2 года |
9 |
#Алендроновая кислота** 10 мг ежедневно |
+4.4% |
+2,95% |
НД |
+2,13% |
Cesareo R., 2014 [273] |
РКИ, 1 год |
30 |
#Алендроновая кислота** 70 мг в неделю |
+4,7% |
4% |
+2.6% |
НД |
* РКИ – рандомизированное клиническое исследование; НД – нет данных
Информация о влиянии #деносумаба** на прирост МПК у пациентов с ПГПТ ограничена [283-286]. Однако, по результатам рандомизированного плацебо-контроируемого двойного слепого исследования 3-ей фазы DENOCINA использование #деносумаба** в дозе 60 мг 1 раз в 6 мес. эффективно в отношении улучшения МПК и снижения скорости метаболизма костной ткани у пациентов с ПГПТ независимо от сочетанной терапии цинакальцетом** [272]. #Деносумаб** обладает гипокальциемическим эффектом, в связи с чем успешно применяется для купирования выраженной гиперкальциемии онкогенной этиологии, в том числе при раке ОЩЖ [287, 288]. Кроме того, #деносумаб** имеет преимущество по сравнению с бифосфонатами (M05BA) в отношении прироста МПК в кортикальной кости[289], а также за счет отсутствия ограничений по СКФ.
Цинакальцет** снижает уровень сывороточного кальция и иПТГ за счет повышения чувствительности CaSR к концентрации внеклеточного кальция. Использование цинакальцета** приводит к стойкой нормализации показателей кальциемии у 70-80% пациентов с ПГПТ [290]. Эффект может сохраняться в течение 5 лет, однако уровень сывороточного кальция возвращается к исходным значениям сразу после прекращения терапии. Данный препарат не влияет напрямую на показатели МПК и маркеры костной резорбции [290]. Убедительных данных о воздействии препарата на симптомы гиперкальциемии, нефролитиаз или качество жизни в литературе не представлено. Проводилась ретроспективная оценка эффективности комбинированной терапии #алендроновой кислотой** и цинакальцетом** (в течение 12 месяцев), по результатам которой отмечался достоверный прирост МПК в поясничном отделе позвоночника и проксимальном отделе бедра по сравнению с монотерапией цинакальцетом**. При этом, снижение уровня сывороточного кальция наблюдалось в обеих группах [291]. По результатам 3 фазы многоцентрового РКИ, посвященного оценке терапии цинакальцетом** у пациентов с ПГПТ и противопоказаниями к хирургическому лечению, нормализация показателей кальциемии определялась в 76% по сравнению с 0% в группе плацебо. Сообщалось о хорошей переносимости препарата, побочные эффекты ограничивались умеренной тошнотой и периодическими мышечными спазмами. В таблице 4 представлены данные основных исследований по применению цинакальцета** при ПГПТ.
Дополнительная информация о консервативном лечении гиперкальциемии представлена в разделе 7.7.
Таблица 4. Данные исследований по эффективности цинакальцета** при ПГПТ
|
Автор
|
Дизайн
|
Кол-во пациентов
|
Доза (мг)
|
Уровень сывороточного кальция (мг/дл) |
Уровень ПТГ (пг/мл) |
||||
Исходно |
Конечная точка |
P |
Исходно |
Конечная точка |
P |
||||
|
Sajid-Crockett, 2008 [292] |
Ретроспективное исследование, 8 мес. (1-19) |
18 |
60 (30-90) |
10,6±0,5 |
9,5±0,3 |
<0,001 |
141±78 |
108±64 |
0,007 |
|
Iglesias, 2008 [293] |
Проспективное исследование, 12 мес. |
4 |
60 |
10,8±0,6 |
9,5±0,2 |
НД |
196±83 |
191±95 |
НД |
|
Arranz Martin, 2011 [294] |
Проспективное открытое исследование, 9,4±6,4 мес. |
17 |
30-60 |
11,5±0,6 |
9,9±0,9 |
<0,001 |
144 (99,182) |
119 (86,167) |
<0,001 |
Faggiano, 2011 [291] |
Ретроспективное исследование, 12 мес. |
13 |
30-90 |
11±0,2 |
9,7±0,1 |
НД |
122±14 |
92±12 |
НД |
|
Cetani, 2012 [295] |
Проспективное открытое исследование, 12 мес. (3-21) |
6 |
60 (30-120) |
12,2±1,2 |
9,7±1,2 |
0,002 |
249±245 |
188±131 |
0,19 |
|
Filopanti, 2012 [296] |
Проспективное открытое исследование, 3 мес. |
20 |
30-60 |
11,7±0,5 |
9,5±0,4 |
<0,001 |
181±115 |
121±39 |
0,032 |
|
Luque-Fernandez, 2013 [297] |
Проспективное открытое исследование, 12 мес. |
20 |
60 (30-180) |
11,7±0,8 |
10,2±0,9 |
<0,001 |
182±102 |
152±70 |
0,028 |
Saponaro, 2013 [298] |
Ретроспективное исследование, 9 мес. (1-26) |
100 |
15-120 |
11,6±1,1 |
10,2±0,9 |
<0,001 |
164 (109,254) |
127 (91,200) |
0,028 |
|
Khan, 2013 [271] |
Двойное слепое, РКИ; ИГ 5,83 мес. (0,7-7), ПЦ 5,83 мес. (0,7-6,7) |
67 |
ИГ: 82,7 (17-212). |
ИГ: 11,7±0,5 ПЦ: 11,8±0,5 |
НД НД |
<0,001 |
ИГ: 158 (121-186) ПЦ: 167(136-248) |
НД НД |
<0,001 |
* РКИ – рандомизированное клиническое исследование; НД – нет данных; ПЦ – плацебо; ИГ – исследуемая группа.
Пациентам с ПГПТ и уровнем сывороточного кальция <3 ммоль/л (<12 мг/дл) рекомендуется восполнение сопутствующего дефицита (недостаточности) витамина D на дооперационном этапе c помощью приема колекальциферола** с целью устранения вторичного повышения иПТГ, улучшения состояния костной ткани, а также профилактики развития тяжелой послеоперационной гипокальциемии [299]
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Пациентам с ПГПТ и уровнем кальция >3 ммоль/л (>12 мг/дл) не рекомендуется восполнение сопутствующего дефицита (недостаточности) витамина D до проведения успешной ПТЭ в виду отсутствия данных о безопасности назначения препарата [299]
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Пациентам с ПГПТ после ПТЭ в случае сопутсвующего дефицита /недостаточности витамина D рекомендуется терапия колекальциферолом** c целью достижения целевого уровня 25(ОН)-витамина D [184, 300].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: дефицит витамина D при ПГПТ ассоциирован с более значимым повышением уровня иПТГ и, как следствие, более выраженной гиперкальциемией, тяжелыми костными нарушениями, более низкими показателями МПК, а также более высоким риском развития послеоперационной гипокальциемии, в том числе в рамках синдрома «голодных костей» [87-89, 301], [452]. Для устранения вторичного повышения иПТГ на фоне дефицита витамина D необходимо поддерживать показатели 25(ОН)D на уровне не менее 20 нг/мл (50 нмоль/л), оптимальным считается уровень >30 нг/мл (75 нмоль/л) [32, 302, 303]. Вопрос о схемах терапии колекальциферолом** у пациентов с ПГПТ остается открытым. По результатам мета-анализа 10 наблюдательных исследований (n=340), использование данного препарата в насыщающих дозировках (до 100000 МЕ в неделю) на этапе предоперационной подготовки сопровождалось снижением уровня иПТГ, достоверным увеличением 25(ОН)D и - в большинстве случаев - сохранением исходных показателей сывороточного кальция и суточной кальциурии. В 2,2% случаев было зарегистрировано нарастание гиперкальциемии, повлекшее за собой отмену препаратов. В данный мета-анализ вошли исследования с бессимптомным течением ПГПТ со средним уровнем гиперкальциемии 2,7-2,8 ммоль/л [299]. Рандомизированное двойное слепое исследование, посвященное оценке эффективности и безопасности назначения колекальциферола** в дозе 2800 МЕ в сутки в течение 6 месяцев до и после операции продемонстрировало значимое снижение уровня исходного иПТГ c достижением оптимальных значений 25(ОН)D, при этом показатели кальциемии и суточной кальциурии сохранялись без изменений [304].
После успешной ПТЭ у ряда пациентов сохраняется повышенный уровень иПТГ, что может быть обусловлено имеющимся дефицитом/недостато
Пациентам с ПГПТ и ассоциированными костными осложнениями после хирургического лечения рекомендуется прохождение комплексной программы реабилитации с целью улучшения восстановления МПК, снижения частоты падений и развития низкотравматичных переломов [97].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Проведение контрольной рентгеноденситометрии для оценки прироста МПК рекомендуется пациентам с ПГПТ через год после хирургического лечения и далее 1 раз в год в течение 3-х лет [18, 19, 149, 187, 191, 192, 318, 319].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4
Комментарии:
Как правило, активное восстановление костного метаболизма и существенный прирост МПК (в среднем 5-10% за год) в зависимости от выраженности костных потерь и возраста пациента происходят в течение первых 2 лет после успешно проведенной ПТЭ. В этот период не требуется дополнительное лечение, за исключением поддержания адекватного уровня 25(ОН)витамина D и кальциемии [18, 19, 149, 187, 191, 192, 318].
Пациентам с ПГПТ лечение осложнений заболевания (нефролитиаз/нефрокальциноз, язвенная болезнь желудка и двенадцатиперстной кишки, нарушения ритма и другие нарушения) после успешно проведенной ПТЭ при необходимости рекомендуется проводить под наблюдением соответствующих специалистов [10, 74].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Амбулаторный этап оказания медицинской помощи:
1) проведение лабораторного обследования с определением биохимических показателей фосфорно-кальциевого обмена в крови и в моче;
2) консультации смежных специалистов по показаниям: прием (осмотр, консультация) врача-уролога первичный/повторный, прием (осмотр, консультация) врача-нефролога первичный/повторный, прием (осмотр, консультация) врача-кардиолога первичный/повторный, прием (осмотр, консультация) врача-невролога первичный/повторный;
3) коррекция стандартной терапии при консервативной тактике ведения.
Показания для плановой госпитализации:
1) необходимость проведения комплексного обследования с оценкой основных показателей фосфорно-кальциевого обмена и костно-висцеральных проявлений ПГПТ для решения вопроса о дальнейшей лечебной тактике (консервативно ведение/хирургическое лечение); необходимость инструментального обследования для топической диагностики поражения ОЩЖ при наличии показаний к хирургическому лечению;
2) необходимость проведения комплексного обследования с оценкой основных показателей фосфорно-кальциевого обмена и костно-висцеральных проявлений ПГПТ при консервативной тактике ведения;
3) необходимость проведения планового хирургического лечения в специализированном стационаре;
4) необходимость проведения комплексного лабораторно-инструментального обследования для оценки эффективности хирургического лечения
Показания для экстренной госпитализации:
1) тяжелая гиперкальциемия с угрозой гиперкальциемического криза.
Показания к выписке пациента из стационара:
1) стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних условиях или стабильное состояние пациента с последующей плановой госпитализацией в хирургическое отделение для оперативного лечения;
2) при необходимости перевода больного в другую медицинскую организацию;
3) грубое нарушение госпитального режима;
4) по письменному требованию больного либо его законного представителя, если выписка не угрожает жизни больного и не опасна для окружающих. В этом случае выписка может быть произведена только с разрешения главного врача больницы или его заместителя по лечебной работе.
7.1 Наследственные формы первичного гиперпаратиреоза
До 10% случаев ПГПТ имеют наследственную природу (таб. 5). Наследственные формы ПГПТ характеризуются манифестацией в молодом возрасте и отсутствием гендерных отличий [5]. Молекулярно-генетическая диагностика позволяет своевременно поставить диагноз и начать скрининг компонентов синдрома и их лечение, что особенно важно для бессимптомного течения заболеваний.
Таблица 5. Наследственные синдромы, ассоциированные с развитием ПГПТ
МЭН-1 |
МЭН-2А1 |
МЭН-4 |
HPT-JT |
FIHP2 |
|
OMIM# |
131100 |
171400 |
610755 |
145001 |
145000 |
Тип наследования |
АД |
АД |
АД |
АД |
АД |
Локус на хромосоме |
11q13 |
10q11.2 |
12p13.1 |
1q31.2 |
2p130.3-14 |
Мутация в гене |
MEN1 |
RET |
CDKN1B |
HRPT2/ CDC73 |
MEN1, CDC73/HRPT2, CaSR (?) |
Кодируемый белок |
Менин |
RET |
р27(Kip1) |
Парафибромин |
– |
Другие проявления |
Опухоли аденогипофиза и эндокринной части поджелудочной железы, другие нейроэндокринные и неэндокринные опухоли |
Медуллярный рак щитовидной железы и феохро-моцитома |
Опухоли аденогипофиза, нейроэндокринные опухоли ЖКТ и легких, образования поджелудочной железы и надпочечников и др. |
Оссифицирующие фибромы нижней челюсти, опухоли почек и матки |
– |
Сокращения: АД – аутосомно-доминантный. MEN1 – ген, кодирующий белок менин; RET – протоонкоген, кодирующий рецептор тирозинкиназы, CDKN1B – ген, кодирующий циклин-зависимый ингибитор киназы р27(Kip1), HRPT2/CDC73 – ген, кодирующий белок парафибромин, CaSR – ген, кодирующий кальций-чувствительный рецептор. 1 Синдром МЭН-2А как причина FIHP не встречается. 2 В некоторых семьях с FIHP были обнаружены мутации в генах MEN1, CaSR или CDC73/HRPT2.
Диагностический поиск синдрома множественных эндокринных неоплазий 1 типа, включая молекулярно-генетическое тестирование, рекомендуется пациентам при наличии одного или нескольких нижеперечисленных признаков [320]:
- манифестация ПГПТ у пациентов моложе 40 лет;
- множественное поражение ОЩЖ в любом возрасте;
- персистенция/рецидив ПГПТ;
- наличие 2-х и более МЭН-ассоциированных образований (опухолей ОЩЖ, нейроэндокринных опухолей (НЭО) поджелудочной железы (ПЖ), аденомы гипофиза);
- родственник первой линии родства - носитель мутации в гене MEN1 (даже в случае отсутствия симптомов);
- гастринома или НЭО поджелудочной железы в любом возрасте при наличии 2-х и более МЭН-ассоциированных опухолей, не относящихся к классической триаде МЭН-1.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: МЭН-1 синдром - заболевание с аутосомно-доминантным типом наследования, обусловленное герминальными мутациями в гене MEN1. MEN1 является геном-супрессором опухолевого роста и кодирует белок менин, регулирующий различные функции клеточного и геномного гомеостаза. Корреляций между генотипом и фенотипом заболевания не выявлено [5]. Распространенность синдрома составляет 2-3 случая на 100 000 человек. Для выявления потенциальных носителей мутаций в гене MEN1 необходим тщательный сбор анамнеза жизни как самого пациента, так и его ближайших родственников.
Синдром МЭН-1 характеризуется сочетанным развитием опухолей ОЩЖ (в 95% случаев), аденогипофиза (15-55%) и островкового аппарата поджелудочной железы (30-80%), представляющими собой «классическую триаду» заболевания. Реже диагностируются опухоли надпочечников, НЭО тимуса, легких и желудочно-кишечного тракта, ангиофибромы, коллагеномы, липомы, лейомиомы, менингиомы и другие [321-327]. Большинство новообразований в рамках синдрома являются доброкачественными, клиническая картина заболевания как правило обусловлена гормональной гиперсекрецией или проявлением «масс-эффекта», однако сохраняется высокий риск злокачественной прогрессии этих опухолей. Ожидаемая продолжительность жизни пациентов с МЭН-1 синдромом ниже по сравнению с общей популяцией и составляет около 55 лет [325, 328]. Наиболее часто причиной смерти становятся дуодено-панкреатические нейроэндокринные опухоли, а также карциноиды тимуса и бронхов [325].
ПГПТ, как правило, является первым проявлением синдрома (до 75%) [321, 329, 330], при этом распространенность МЭН-1 среди пациентов ПГПТ составляет 1-18% [329]. Дебют ПГПТ при МЭН-1 обычно приходится на период между 20 и 25 годами [324, 329, 331], при этом пенетрантность заболевания при МЭН-1 с возрастом достигает 90-100% [332]. Поражение ОЩЖ чаще бывает множественным и как правило, не является одномоментным (множественные гиперплазии или аденомы). В 20% случаев возникает поражение дополнительных и эктопированных ОЩЖ с возможной их локализацией в тимусе, щитовидной железе, переднем средостении и иногда в перикарде [329, 333, 334]. Клиническая картина представлена как бессимптомной (асимптомная гиперкальциемия), так и симптомной формами ПГПТ (НЛ, фиброзно-кистозный остеит, синдром полидипсии-полиурии, язвенные поражения слизистой оболочки ЖКТ). Для ПГПТ в рамках МЭН-1 синдрома характерна большая частота рецидивов по сравнению со спорадическими формами [321, 329, 335].
Среди аденом гипофиза преобладают пролактиномы (65%) и соматотропиномы (25%), реже встречаются кортикотропиномы и гормонально-неактивные аденомы гипофиза (около 5%)[326]. Средний возраст манифестации - 38 лет, в 25% спорадического и в 10% семейного МЭН-1 аденомы гипофиза могут быть первым проявлением синдрома [322, 334]. Средний возраст на момент постановки диагноза НЭО ЖКТ – примерно 40 лет, при этом к 80 годам примерно у 80% пациентов с МЭН-1 развивается дуоденопанкреатическая НЭО [336-338]. Гормонально-неактивные НЭО ПЖ относятся к наиболее распространенным энтеропанкреатическим образованиям (50-80% в возрасте до 50 лет) и имеют худший прогноз по сравнению с гормонально-активными образованиями [325]. Гормонально-активные образования диагностируются реже: - гастриномы (~20-30%), инсулиномы (~10%), випомы и глюкагономы (<5%) [325, 339].
Согласно проведенным исследованиям, вероятность генетической природы ПГПТ тем выше, чем меньше возраст дебюта заболевания [321], однако рекомендаций о генетическом скрининге в возрасте до 30, 35 или 40 лет не сформулировано [332, 340-343]. Отдельно можно выделить группу пациентов с ПГПТ моложе 40 лет с сочетанным полигландулярным поражением ОЩЖ, как наиболее подозрительную в отношении синдрома МЭН-1, даже несмотря на отсутствие отягощенного семейного анамнеза [340, 344]. Результаты пилотных исследований российской популяции свидетельствуют о смещении возраста манифестации заболевания на 3 декаду жизни, в связи с чем проведение генетического исследования целесообразно при дебюте ПГПТ в возрасте до 40 лет [334, 345].
Пациентам с симптомным ПГПТ в рамках МЭН-1 синдрома рекомендуется хирургическое лечение в объеме субтотальной или тотальной ПТЭ с аутотрансплантацией с целью профилактики рецидива заболевания [237, 346-351].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: к целям лечения ПГПТ при МЭН-1 можно отнести: достижение и поддержание стойкой нормокальциемии, снижение риска стойкой гипокальциемиии в послеоперационном периоде. В связи с полигландулярным поражением ОЩЖ при МЭН-1 синдроме основным методом лечения ПГПТ остается билатеральная ревизия шеи с субтотальным (≥ 3,5 желез) или тотальным удалением ОЩЖ с аутотрансплантацией участка наименее измененной в плечелучевую мышцу, характеризующиеся наименьшим риском рецидива заболевания [346-350]. Частота развития хронического гипопаратиреоза, в том числе тяжелого течения, значимо выше в группе тотального удаления ОЩЖ, чем в группе субтотальной ПТЭ [346-348]. При выборе объема хирургического лечения необходимо учитывать такие факторы, как выраженность изменений ОЩЖ, опыт врача-хирурга, возможность долгосрочного мониторирования уровня кальция. Не достигнуто единого консенсуса в отношении сроков проведения хирургического лечения. Ранняя ПТЭ может значимо снизить частоту и тяжесть долгосрочных осложнений гиперпаратиреоза, но ассоциирована с более ранним рецидивом ПГПТ и развитием хронического гипопаратиреоза [351]. Пациентам с бессимптомной формой заболевания показано динамическое наблюдение с регулярной оценкой показателей фосфорно-кальциевого обмена и проведение ПТЭ в случае прогрессирования заболевания [352].
Обсуждается возможность одномоментной трансцервикальной тимэктомии, учитывая риск эктопии ОЩЖ в тимус, риск развития НЭО тимуса [349, 350, 353, 354], однако эффективность этого подхода остается спорной [353, 355].
Пациентам с верифицированным МЭН-1 рекомендуется регулярное комплексное лабораторно-инструментальное обследование, направленное на своевременную диагностику компонентов синдрома [322-324, 335, 356].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: пациенты с верифицированным МЭН-1 нужаются в регулярном пожизненном наблюдении в связи с риском развития новых компонентов синдрома. Необходимые исследования и кратность и проведения представлены в таблице №6.
Таблица 6. Биохимический и рентгенологический скрининг у пациентов с МЭН-1 синдромом
Проявление МЭН-1 |
Ежегодное лабораторное обследование |
Методы топической диагностики |
Образования ОЩЖ |
Альбумин-скорректированный кальций (исследование уровня общего кальция в крови, исследование уровня альбумина в крови)/ исследование уровня ионизированного кальция в крови, , Исследование уровня паратиреоидного гормона в крови
|
При лабораторном подтверждении впервые выявленного ПГПТ – УЗИ и ОФЭКТ/КТ ОЩЖ (ультразвуковое исследование паращитовидных желез и однофотонная эмиссионная компьютерная томография паращитовидных желез) При необходимости КТ с контрастом (компьютерная томография шеи с внутривенным болюсным контрастированием; компьютерная томография средостения с внутривенным болюсным контрастированием) |
Гастринома |
Нет, пока отсутствуют топические данные или клинические симптомы заболевания (исследование уровня гастрина сыворотки крови, экспресс PH-метрия) |
Нет, при клинических симптомах заболевания: МСКТ/МРТ (компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием /магнитно-резонансная томография органов брюшной полости); для подтверждения диагноза и локализации - Соматостатин-рецепторная сцинтиграфия; ПЭТ-КТ с диагностическими радиофармацевтическими средствами, мечеными галлием [68Ga] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП) |
Инсулинома |
Нет, пока отсутствуют топические данные или клинические симптомы заболевания (исследование уровня инсулина плазмы крови, проинсулин, исследование уровня глюкозы в крови, 3-х дневная проба с голоданием) |
Нет, при клинических симптомах заболевания: МСКТ/МРТ (компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием /магнитно-резонансная томография органов брюшной полости); для подтверждения диагноза и локализации -Соматостатин-рецепторная сцинтиграфия; ПЭТ-КТ с диагностическими радиофармацевтическими средствами, мечеными галлием [68Ga] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП) |
Другие НЭО ПЖ |
Нет, пока отсутствуют топические данные или клинические симптомы заболевания (определение хромогранина A в крови, ПП, исследование уровня глюкагона в крови, ВИП) |
МСКТ/МРТ (компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием /магнитно-резонансная томография органов брюшной полости)1 раз в 2 года (ежегодно) При необходимости – эндосонография панкреатобилиарной зоны, соматостатин-рецепторная сцинтиграфия; ПЭТ-КТ с диагностическими радиофармацевтическими средствами, мечеными галлием [68Ga] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП) |
Аденомы гипофиза |
Исследование уровня пролактина в крови, исследование уровня инсулиноподобного ростового фактора I в крови |
МРТ гипофиза 1 раз в 3 года |
Карциноид легкого и тимуса |
Нет, как правило, гормонально-неактивны, но с злокачественным потенциалом |
КТ органов грудной полости 1 раз в 2-3 года При необходимости – ПЭТ-КТ с флудезоксиглюкозой [18F] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП); cоматостатин-рецепторная сцинтиграфия; ПЭТ-КТ с диагностическими радиофармацевтическими средствами, мечеными галлием [68Ga] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП) |
Образования надпочечников |
Нет, при впервые выявленной инциденталоме надпочечника или появлении клинических признаков гормональной активности: (определение рениновой активности плазмы крови, исследование уровня альдостерона в крови, подавляющий тест с 1 мг #дексаметазона** [446] или кортизол в вечерней слюне (исследование уровня свободного кортизола в слюне) или кортизол в суточной моче (исследование уровня свободного кортизола в моче), метанефрины в суточной моче (исследование уровня метанефринов в моче)) |
МРТ/КТ (компьютерная томография органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием /магнитно-резонансная томография органов брюшной полости)1 раз в 2 года (ежегодно) При необходимости сцинтиграфия с диагностическими радиофармацевтическими средствами, мечеными йодом [123I] (сцинтиграфия с туморотропными РФП в режиме "все тело"); ПЭТ-КТ с диагностическими радиофармацевтическими средствами, мечеными фтором [18F] (позитронная эмиссионная томография совмещенная с компьютерной томографией с туморотропными РФП); соматостатин-рецепторная сцинтиграфия; |
Примечание: ПП – панкреатический полипептид; ВИП – вазоинтестинальный полипептид; ИФР-1 – инсулиноподобный фактор роста 1.
Диагностический поиск синдрома множественных эндокринных неоплазий 2А типа (МЭН-2А), включая проведение молекулярно-генетического анализа, рекомендуется пациентам при наличии одного или нескольких нижеперечисленных признаков [320, 333, 357-361]:
- наличие медуллярного рака щитовидной железы в анамнезе или на момент диагностики ПГПТ;
- наличие феохромоцитомы в анамнезе или на момент диагностики ПГПТ;
- данные о наличии медуллярного рака щитовидной железы и/или феохромоцитомы и/или синдрома МЭН-2А у родственников первой линии родства.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: синдром МЭН-2А проявляется развитием медуллярного рака щитовидной железы (90-100%), феохромоцитомы (50%), ПГПТ (20-30%) и обусловлен герминальными мутациями в прото-онкогене RET с усилением его функции [357-359]. RET представляет собой связанный с тирозинкиназой рецептор, участвующий в регуляции роста, дифференцировки и выживании клетки. Мутация гена RET в эмбриональных клетках приводит к экспрессии патологически измененного сверхактивного RET-протеина в нейроэндокринных тканях, что приводит к неконтролируемой клеточной пролиферации. Мутация RET в положении 634 ассоциирована с развитием ПГПТ [5]. В случае МЭН-2А только в 5% ПГПТ предшествует развитию других компонентов, в подавляющем большинстве заболевание выявляется во время операции по поводу медуллярного рака щитовидной железы, или спустя годы после нее. ПГПТ характеризуется более легким течением, чем при синдроме МЭН-1, и в 42-84% случаев протекает бессимптомно [333, 360, 361]. Средний возраст на момент диагностики составляет 35-39 лет [357]. Описан единичный клинический случай девочки 5 лет из семьи с МЭН-2А, у которой перед проведением профилактической тиреоидэктомии (при отсутствии патологии щитовидной железы) был диагностирован ПГПТ [362]. Чаще, чем при МЭН 1 типа (27-48%) поражается только одна ОЩЖ, и только в 8% случаев выявляются парные аденомы или гиперплазии [363, 364].
Пациентам с верифицированным МЭН-2А синдромом хирургическое лечение ПГПТ рекомендуется в объеме удаления измененных ОЩЖ (паратиреоидэктомия) [205, 361, 365, 366].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: единого мнения по поводу объема хирургического лечения ПГПТ в рамках МЭН-2А в настоящее время не существует. Актуальную проблему представляет высокий риск тяжелого хронического гипопаратиреоза, обусловленного, прежде всего, проведением расширенной тиреоидэктомии по поводу медуллярного рака щитовидной железы. У пациентов с МЭН-2А, перенесших профилактическую тиреоидэктомию, уровни кальция сыворотке крови должны обязательно определяться на этапе дооперационной диагностики. Кроме того, перед проведением операций как по поводу медуллярного рака щитовидной железы, так и ПГПТ, необходимо исключение диагноза феохромоцитомы [359].
Хирургические варианты лечения ПГПТ включают: удаление визуально измененных ОЩЖ; субтотальную ПТЭ; тотальную ПТЭ с гетеротопической аутотрансплантацией [205, 365, 366]. Большинство экспертов склоняется к удалению только патологически измененных ОЩЖ. Такой подход при синдроме МЭН 2а позволяет гарантированно избежать хронического гипопаратиреоза, а вероятность рецидива после первичной операции из оставшихся неизмененных ОЩЖ кране низкая [361]. Cубтотальная и тотальная ПТЭ с гетеротопической аутотрансплантацией оправдана в случае множественного поражения ОЩЖ [361].
Диагностический поиск синдрома гиперпаратиреоза с опухолью челюсти (HPT-JT), включая проведение молекулярно-генетического анализа, рекомендуется пациентам при наличии одного или нескольких нижеперечисленных признаков [367-371]:
- наличие родственника первой линии родства с синдромом HPT-JT;
- карцинома ОЩЖ;
- наличие оссифицирующих фибром нижней/верхней челюсти;
- наличие поликистоза почек, опухолей почек, опухолей матки.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: cиндром HPT-JT - редкое аутосомно-доминантное заболевание. Причина – мутация гена CDC73 (HRPT2), кодирующего парафибромин. Он характеризуется развитием ПГПТ, оссифицирующих фибром нижней и/или верхней челюсти в 30-40%, опухолями матки (лейомиомы, гиперплазия эндометрия, аденосаркомы, аденофибромы, множественные аденоматозные полипы) у 57,3% больных женщин, реже поражением почек (гамартомы, поликистоз почек, опухоли Вильмса, аденокарциномы) в 13,3% случаев. Истинная распространенность синдрома HPT-JT до сих пор неизвестна. К 2015 г. было описано менее 300 случаев заболевания из приблизительно 100 семей [367-371].
ПГПТ - основное проявление HPT-JT и выявляется при этом заболевании приблизительно в 95% случаев [367, 370]. Частота ПГПТ увеличивается с возрастом, хотя заболевание манифестирует в раннем молодом возрасте, самый ранний описанный возраст при карциноме ОЩЖ – 20 лет [372]. ПГПТ в рамках HPT-JT обычно обусловлен единичной доброкачественной аденомой ОЩЖ, кистозной или с атипичными гистологическими характеристиками. В отличие от других наследственных вариантов ПГПТ, распространенность карцином ОЩЖ в рамках HPT-JT выше и достигает 10-21,6% [367]. Мультигландулярное поражение диагностируется редко при первичной операции (20% случаев), вторая аденома ОЩЖ может возникнуть метахронно спустя годы или десятилетия после возникновения первичной опухоли (23,9% случаев). Заболевание может протекать в бессимптомной форме, карциномы ОЩЖ часто протекают с гиперкальциемическими кризами [367].
Оптимальный хирургический подход при ПГПТ в рамках HPT-JT пока не разработан. Ранее рядом авторов предлагалось проведение двусторонней ревизии шеи и субтотальной ПТЭ или тотальной ПТЭ с или без аутотрансплантации в связи с риском мультигландулярного поражения и злокачественности. Однако аутотрансплантация может быть потенциально ассоциирована с диссеминацией раковых клеток. В последнее время чаще предлагается селективная ПТЭ при поражении одной ОЩЖ и отсутствии подозрения на злокачественность. Такая стратегия обеспечивает меньший риск развития гипопаратиреоза. В случае подозрения на рак ОЩЖ (большие образования ОЩЖ с инфильтративным ростом, крайне высокие показатели кальция и иПТГ) предпочтительно выполнение резекции единым блоком с удалением опухоли ОЩЖ, ипсилатеральной половины щитовидной железы, окружающей клетчатки, а также любой спаянной с опухолью ткани для предотвращения повреждения опухоли и диссеминации [367, 368].
Другие наследственные синдромы, в рамках которых может возникать ПГПТ, встречаются крайне редко, что не позволяет сформировать клинические рекомендации по их диагностике и лечению. Однако они могут быть заподозрены при наличии нижеперечисленных признаков, характерных для каждого синдрома.
При наличии клинических признаков синдрома МЭН-1, и в отсутствие мутации в гене MEN1, можно заподозрить синдром множественных эндокринных неоплазий 4 типа (МЭН-4) , который обусловлен мутацией в гене CDKN1B. Наиболее частые компоненты синдрома – ПГПТ и аденомы гипофиза. Другие проявления: НЭО бронхов и желудка, гастриномы, папиллярный рак щитовидной железы, объемные образования поджелудочной железы и надпочечников. Встречается крайне редко, в мире описаны единичные случаи. Лечение – удаление единичной аденомы ОЩЖ либо субтотальная ПТЭ [373].
При наличии в семье нескольких членов с ПГПТ и отсутствием других эндокринных и неэндокринных опухолей можно заподозрить FIHP. Это редкое аутосомно-доминантное заболевание, характеризующееся одиночным или множественным поражением ОЩЖ в отсутствие специфических проявлений других синдромов (МЭН-1, HPT-JT, FHH). В настоящее время описано более 100 семей с FIHP, но генетическая основа в большинстве случаев остается неизвестной [7, 374, 375]. В 20-23% случаев заболевание обусловлено герминативной мутацией MEN1, в 14-18% - CaSR, реже – CDC73, крайне редко - CDKN1A, CDKN2B, CDKN2C [374]. ПГПТ в рамках FIHP может проявляться гиперкальциемией, остеопорозом и нефролитиазом или же протекать бессимптомно. Оптимальный хирургический подход при ПГПТ в рамках FIHP не разработан. При поражении одной ОЩЖ может проводиться селективная ПТЭ, а при множественном поражении рекомендуется субтотальная резекция. При наличии мутаций MEN1 и CDC73 – лечение как при МЭН-1 и HPT-JT [7].
7.2. Рак околощитовидных желез
Рак (карцинома) ОЩЖ — редкая патология, характеризующаяся тяжелым течением и высокой смертностью вследствие выраженной гиперкальциемии. Часто диагноз карциномы ОЩЖ удается установить спустя годы от начала заболевания при развитии рецидива.
В структуре ПГПТ рак ОЩЖ занимает менее 1% [376]. По результатам ретроспективного анализа базы данных США доля рака ОЩЖ среди всех злокачественных новообразований составляет около 0,005% (0,015 на 100 000 населения в целом) [240, 377]. По данным американского регистра SEER (Surveillance, Epidemiology, and End Results), в США с 1988 по 2003 год было зафиксировано увеличение заболеваемости раком ОЩЖ на 60% (с 1988 по1991 - 3,58 на 10 млн. населения; с 2000 по 2003 - 5,73 на 10 млн. населения) [376]. Повышенная заболеваемость в некоторых странах, вероятнее всего, связана с ростом интереса к данной проблеме, попытками систематизации подходов диагностики и улучшением качества морфологического исследования [378]. По данным ретроспективного анализа послеоперационного материала 358 пациентов с ПГПТ, выполненного на базе ФГБУ «НМИЦ эндокринологии» Минздрава России, рак ОЩЖ диагностирован в 5% случаев [379].
Возможности предоперационной дифференциальной диагностики злокачественных и доброкачественных новообразований ОЩЖ резко ограничены. Клиническая картина неспецифична и, как правило, обусловлена симптомами гиперкальциемии [378]. Учитывая отсутствие специфических маркеров рака ОЩЖ, врачам на сегодняшний день приходится ориентироваться лишь на сочетание некоторых клинико-лабораторных признаков.
Пациентов с верифицированным диагнозом ПГПТ рекомендуется отнести в группу риска злокачественного поражения ОЩЖ при наличии следующих признаков:
- сочетание повышения альбумин-скорректированного кальция более 3 ммоль/л и одного из продольных размеров образования ОЩЖ более 3 см [380];
- повышение уровня ионизированного кальция крови более 1,6-1,7 ммоль/л [114, 378, 379];
- симптомы «масс-эффекта» при отсутствии других объемных образований и операций в области шеи в анамнезе [114, 381-383].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: принято считать, что для рака ОЩЖ характерно более тяжелое течение и яркая клиническая картина, тем не менее, в литературе описаны бессимптомные случаи карцином (около 5% от всех случаев рака ОЩЖ), при которых клиническая картина ограничена лишь механическим воздействием на окружающие ткани, т.е. «масс- эффектом» [384]. «Масс-эффект» может проявляться ощущением инородного тела в области шеи, осиплостью голоса и дисфагией, что обычно не беспокоит пациентов с доброкачественным новообразованием ОЩЖ. Чувство кома в горле встречается примерно у 40% пациентов с карциномой ОЩЖ, что может быть ошибочно расценено как объемное образование щитовидной железы или тимуса.
Основные клинические, лабораторно-инструментальные характеристики рака ОЩЖ резюмированы в таблице №7. Предоперационная топическая диагностика при злокачественных новообразованиях ОЩЖ соответствует общим принципам топической диагностики при ПГПТ [329].
Таблица 7. Сравнительная таблица клинических и биохимических проявлений злокачественного и доброкачественного новообразований ОЩЖ [240, 380, 382, 385]
Признаки |
Аденома ОЩЖ |
Карцинома ОЩЖ |
Соотношение ж/м |
4/1 |
1/1 |
Уровень общего кальция крови (ммоль/л) |
2,7-2,9 |
>3 |
Ионизированный кальций (ммоль/л) |
<1,6 |
> 1,7 |
Уровень иПТГ (пг/мл) |
<2(N)* |
>3-10(N) |
Манифестация заболевания |
50-60 лет |
40-50 лет |
Пальпируемое образование |
<2 % |
30-76% |
Фиброзно-кистозный остеит |
5% |
40-75% |
Нефролитиаз |
10-15% |
40% |
Сочетание костной и почечной патологии |
редко |
40-50% |
Асимптомное течение |
60-80% |
5% |
Объем образования, см |
<3 |
>3 |
УЗИ признаки |
Изоэхогенность Ровный контур Однородная структура |
Гипоэхогенность Неровный контур Неоднородная структура |
2(N)* - 2-х кратное увеличение показателя иПТГ относительно верхней границы референсного диапазона
При наличии интраоперационных признаков злокачественного поражения ОЩЖ пациентам с ПГПТ рекомендуется удаление опухоли «единым блоком» со смежными тканями с целью профилактики рецидива заболевания [240, 380, 386, 387].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: методом выбора лечения рака ОЩЖ остается хирургическое удаление опухоли «единым блоком» со смежными тканями. Основная цель - избежать разрыва капсулы карциномы во время операции, что является неблагоприятным прогностическим фактором. Минимальный объем операции при подозрении на рак ОЩЖ должен включать, помимо удаления самой ОЩЖ, удаление прилежащей доли щитовидной железы и окружающей клетчатки, а также любой спаянной с опухолью ткани [380, 386, 387]. По последним результатам ретроспективных исследований, профилактическая лимфодиссекция не влияет на выживаемость, при этом сопряжена с рисками развития многих осложнений [388].
Дооперационная диагностика злокачественного новообразования ОЩЖ затруднительна, большое значение имеет опыт врача-хирурга, который поможет заподозрить карциному во время операции и провести необходимый объем хирургического вмешательства. Для рака ОЩЖ характерна плотная консистенция опухоли, спаянность с окружающими тканями, а также наличие измененных лимфатических узлов [380, 386, 387].
При ретроспективной постановке диагноза и в случае достижения ремиссии заболевания после селективной ПТЭ (паратиреоидэктомии), вопрос о повторной операции должен решаться в индивидуальном порядке.
Окончательный диагноз рака ОЩЖ у пациентов с ПГПТ рекомендуется устанавливать по результатам морфологического исследования при соответствии критериям злокачественного роста опухоли: инвазивный рост и/или наличие метастазов [383].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: в обновленной классификации опухолей эндокринных органов Всемирной организации здравоохранения (ВОЗ) 2022 года указано, что к карциномам ОЩЖ следует относить опухоли с наличием хотя бы одного из следующих признаков: 1) сосудистая инвазия; 2) лимфатическая инвазия; 3) пери- или интраневральная инвазия; 4) инвазия в прилежащие анатомические структуры (такие как щитовидная железа и мягкие ткани); 5) гистологически или цитологически подтвержденные метастазы [389].
Атипическая аденома ОЩЖ — редкая патология. Данная группа опухолей характеризуется наличием признаков, ассоциированных со злокачественным потенциалом опухоли (широкие фиброзные тяжи, митозы, сращение с соседними структурами (но не прорастание в них), наличие опухолевых комплексов в окружающей аденому капсуле, солидный или трабекулярный тип строения, ядерная атипия, четкие ядрышки), но отсутствием достоверных признаков инвазивного роста [389],[390]. Атипические аденомы могут быть рассмотрены в качестве опухолей с неопределенным потенциалом злокачественности, при этом большинство пациентов имеют благоприятный прогноз, однако описаны случаи рецидива заболевания (чаще метахронное поражение) и метастазирования, что требует динмаческого наблюдения пациентов [391] .
В 2017 впервые была предложена и опубликована TNM классификация рака ОЩЖ (8 издание классификации Американского объединенного комитета по изучению рака, American Joint Committee on Cancer). Тем не менее, единой системы стадирования в отношении данных опухолей в настоящее время не разработано [391, 392].
Пациентам с верифицированным раком ОЩЖ рекомендуется проведение молекулярно-генетического анализа с целью исключения герминальных мутаций в гене CDC73 [6, 378, 393-395].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: в настоящее время ключевая роль в развитии рака ОЩЖ отводится мутации в гене CDC73 (HRPT2) [396]. Выявление потери гетерозиготности в локусе 1q31.2 в опухолях ОЩЖ у пациентов с герминальными мутациями в гене CDC73 указывает на биаллельную инактивацию гена в опухоли и соответствует предположительной функции парафибромина как супрессора опухолевого роста. К настоящему времени известно более 110 мутаций (из них 2/3 – герминальные; 1/3 – соматические) в гене CDC73. Мутации могут передаваться по наследству или возникать de novo. Герминальные мутации CDC73 могут приводить к развитию синдрома HPT-JT (см. главу «Наследственные синдромы») [397]. Исследования по проблеме рака ОЩЖ на российской популяции ограничены. По результатам одной из работ у трех из четырех пациенток с раком ОЩЖ были выявлены нонсенс-мутации [393].
Пациентам с верифицированным раком ОЩЖ рекомендуется пожизненное динамическое наблюдение (диспансерный прием (осмотр, консультация) врача-онколога, диспансерный прием (осмотр, консультация) врача-эндокринолога) с целью своевременной диагностики и лечения рецидива заболевания [383].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: для карциномы ОЩЖ характерен медленный рост опухоли и поздние метастазы в легкие, шейные лимфоузлы, печень и кости. Реже встречаются метастазы в плевру, поджелудочную железу и перикард [107]. Отсутствие ремиссии также, как и рецидив ПГПТ, устанавливается при сочетании гиперкальциемии и повышенного уровня иПТГ. Повышение иПТГ при нормокальциемии или гипокальциемии следует дифференцировать с вторичным гиперпаратиреозом.
В случае доказанного метастаза ОЩЖ, рекомендуется его хирургическое удаление, когда это целесообразно. Резекция отдаленных метастазов увеличивает выживаемость пациентов, в результате достижения нормокальциемии (основная причина смерти пациентов с раком ОЩЖ - гиперкальциемия) [123]. При отсутствии ремиссии или рецидиве ПГПТ после хирургического лечения у пациента с раком ОЩЖ с целью поиска метастатических очагов целесообразно применение стандартных методов инструментальной диагностики.
Поиск вторичных очагов (метастазов), наиболее часто локализующихся в костях, осложнен наличием фиброзно-кистозного остеита, характерного для большинства случаев рака ОЩЖ, а их дифференциальная диагностика с помощью сканирования скелета на данный момент не представляется возможной. Фиброзно-кистозный остеит с формированием «бурых» опухолей при тяжелом течении ПГПТ нередко является причиной ложноположительного заключения о метастатическом поражении костной ткани [398-400].
Пациентам с диссеминированной формой рака ОЩЖ не рекомендуется рутинное проведение химиотерапии [401, 402].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Пациентам с диссеминированной формой рака ОЩЖ проведение лучевой терапии рекомендуется по решению консилиума в условиях специализирвоанного стационара [383, 403, 404].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: рак ОЩЖ не чувствителен к химио- и радиотерапии. У большинства пациентов лучевая терапия не приводит к замедлению роста опухоли или снижению ее гормональной активности [383]. Результаты успешного использования лучевой терапии в качестве адъювантного лечения после хирургической операции неоднозначны и продемонстрированы на маленькой выборке [403].
При невозможности проведения радикального лечения рака ОЩЖ (в случае его диссеминированной формы) пациентам рекомендуется проведение консервативной терапии [287, 405-409].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: тяжёлая гиперкальциемия, часто сопровождающая рак ОЩЖ,является жизнеугрожающим состоянием, требующим консервативной коррекции в случае отсутствия возможности радикального хирургического лечения. В этих условиях риск развития гиперкальциемического криза возрастает, с целью его профилакти














