1.1.1 Поражения тройничного нерва
Все поражения тройничного нерва можно разделить на четыре блока (рисунок 1):
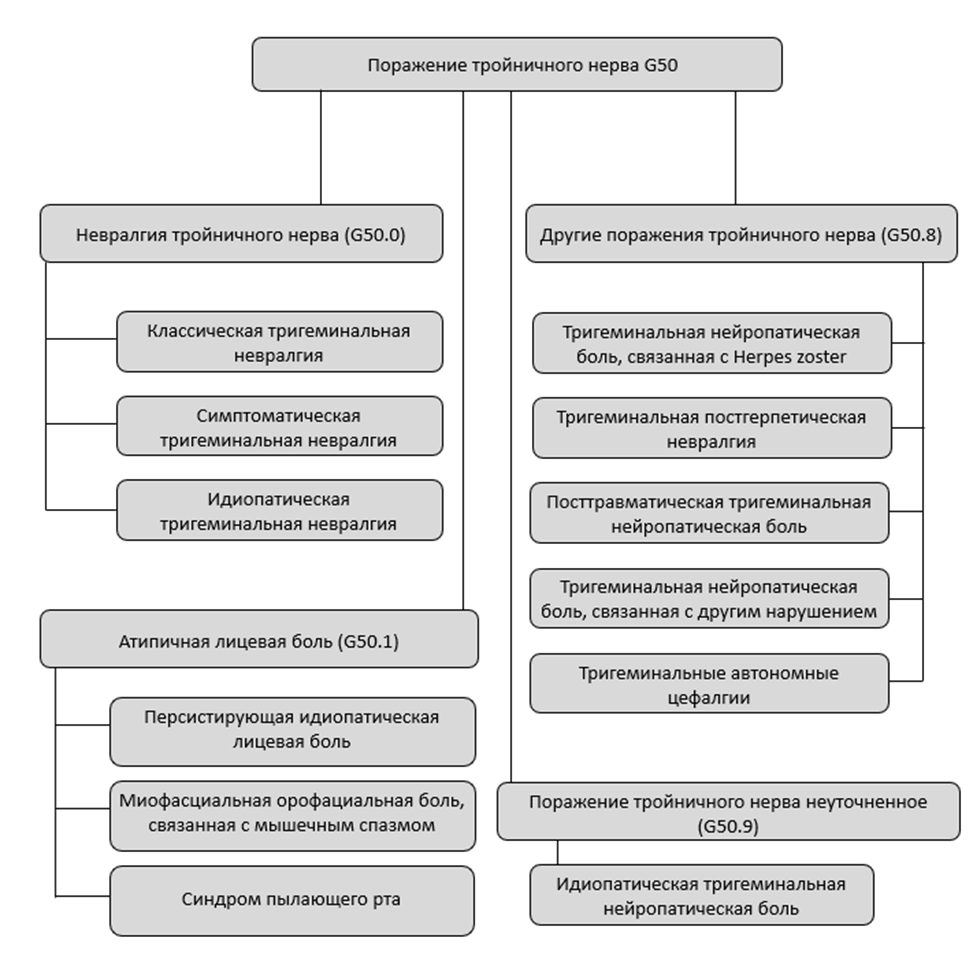
Рисунок 1. Классификация поражений тройничного нерва
1.1.1.1 Тригеминальная невралгия
Тригеминальная невралгия (ТН) – заболевание, характеризующееся возникновением односторонних повторяющихся кратковременных приступов боли, по семиологии соответствующих ударам электрического тока, внезапно возникающих и прекращающихся, с четкой провокацией безболевыми раздражителями, ограниченными одной или несколькими ветвями тройничного нерва. Она может развиваться без видимых причин или быть следствием другого диагностированного расстройства. Кроме того, может присутствовать сопутствующая непрерывная боль умеренной интенсивности в пределах распространения соответствующей ветви (ветвей) тройничного нерва [1,2].
1.1.1.2. Атипичная лицевая боль
Персистирующая атипичная (идиопатическая) лицевая боль включает в себя следующие состояния (рисунок 2):
Персистирующая идиопатическая лицевая боль;
Миофасциальная орофациальная боль, связанная с мышечным спазмом;
Синдром пылающего рта.
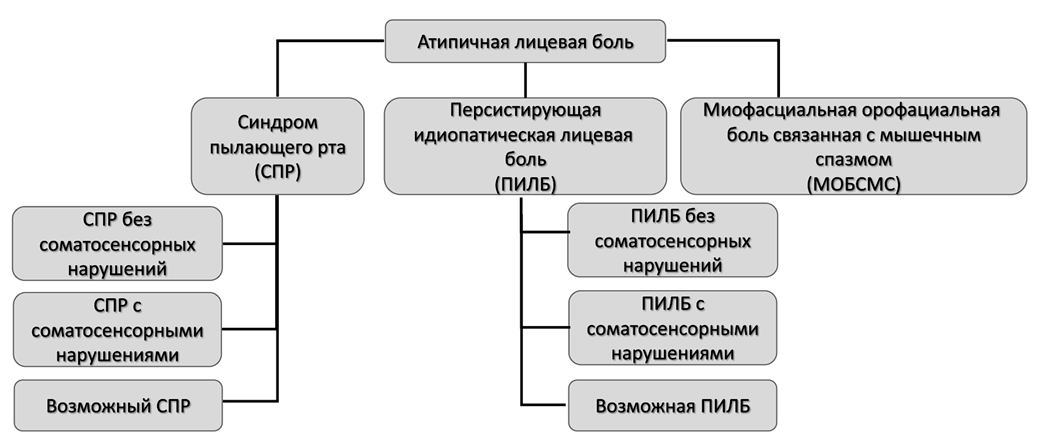
Рисунок 2. Классификация атипичной лицевой боли
Персистирующая идиопатическая лицевая боль (ПИЛБ) (ранее классифицировалась как: «атипичная одонталгия», «атипичная лицевая боль») – постоянная боль в области лица с различной клинической картиной, повторяющаяся ежедневно в течение более 2 часов в день на протяжении более 3 месяцев в отсутствие клинически выраженных неврологических нарушений или предшествующей причины [3–8].
Комментарий: Критерии международной классификации орофациальной боли (МКОБ) определяют два типа: персистирующая идиопатическая лицевая боль и персистирующая идиопатическая дентоальвеолярная боль. В обоих случаях боль носит постоянный характер, но с возможными периодическими обострениями.
Миофасциальная орофациальная боль, связанная с мышечным спазмом (МОБСМС) – боль, вызванная внезапным, непроизвольным, обратимым тоническим сокращением мышцы. Такой спазм может возникать в любой мышце, участвующей в жевании. Возможно остро развившееся нарушение прикуса [5].
Синдром пылающего рта (СПР) – жжение или дизестезия в полости рта, повторяющиеся ежедневно в течение более 2 часов в день на протяжении более 3 месяцев без клинически выраженных признаков основного заболевания [5].
1.1.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Нейропатическая боль – боль, вызванная заболеванием или повреждением соматосенсорной нервной системы [9,10].
Тригеминальная нейропатическая боль – лицевая боль в области одной или более ветвей тройничного нерва, вызванная другим заболеванием и указывающая на повреждение нерва [5].
1.1.1.4. Тригеминальные автономные вегетативные цефалгии
Тригеминальные автономные вегетативные цефалгии (ТАЦ) – группа заболеваний, относящихся к первичным головным болям. В соответствии с Международной классификацией головных болей 3-го пересмотра ICHD-3, выделяют следующие виды ТАЦ [1]:
Кластерная головная боль (эпизодическая, хроническая)
Пароксизмальная гемикрания (эпизодическая, хроническая)
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением, SUNCT-синдром (эпизодическая, хроническая)
Кратковременная односторонняя невралгическая головная боль с краниальными вегетативными симптомами, SUNA-синдром (эпизодическая, хроническая)
Гемикрания континуа (ремиттирующий подтип, неремиттирующий подтип)
Возможные тригеминальные автономные цефалгии (возможная кластерная головная боль, возможная пароксизмальная гемикрания).
Кластерная головная боль (КГБ) – вид ТАЦ, который характеризуется односторонними короткими атаками мучительной боли крайне высокой интенсивности, локализованной в области орбиты, подглазничной или височной области, обычно сопровождающимися вегетативными симптомами со стороны глаза и носа. Интенсивность кластерной головной боли настолько высока, что ее также называют суицидальной головной болью.
Пароксизмальная гемикрания – строго односторонняя боль в области орбиты, подглазничной области, височной области или сочетание данных областей продолжительностью от 2 до 30 минут и возникающая несколько или много раз в день, атаки обычно сопровождаются вегетативными симптомами (инъекцией конъюнктивы глаза, слезотечением, заложенностью носа, ринореей, потливостью лба и лица, миозом, птозом и/или отечностью век, купирующиеся приемом индометацина [1].
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением (SUNCT - синдром) – это короткие односторонние атаки боли, локализованные в глазничной и окологлазничной области всегда сопровождающиеся инъекцией конъюнктивы глаза и слезотечением [1]. В отличии от SUNCT во время приступа кратковременной односторонней невралгической головной боли с краниальными вегетативными симптомами (SUNA) встречается один или ни одного из следующего: инъекция конъюнктивы глаза и слезотечение [1].
Гемикрания континуа (ГК) – редкий вид первичной головной боли первичное головное расстройство, характеризующееся непрерывной односторонней головной болью умеренной интенсивности, с наличием обострений болевого синдрома, вегетативными краниальными симптомами и абсолютной положительной реакцией на индометацин [1].
1.1.2. Поражения лицевого нерва
Поражение лицевого нерва (периферический тип нарушения) характеризуется преимущественно двигательными нарушениями (рисунок 3). Выделяют 2 группы заболеваний – с симптомами выпадения (НЛН) и с симптомами раздражения (непроизвольные движения).
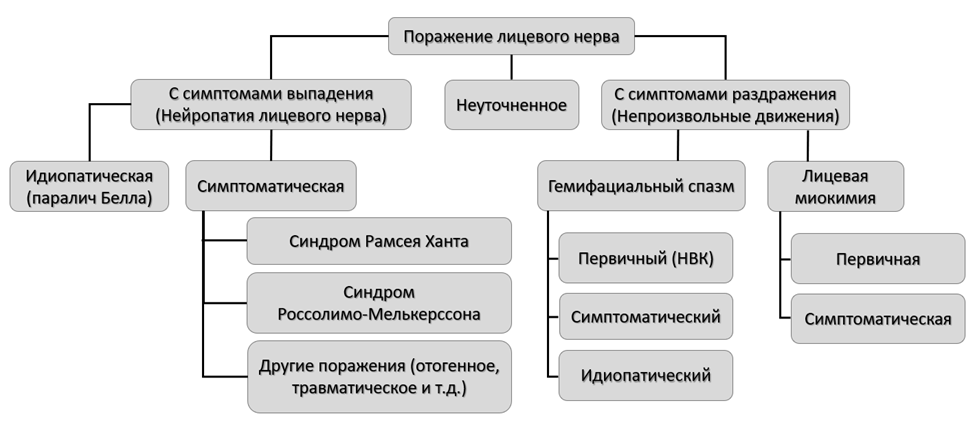
Рисунок 3. Классификация поражений лицевого нерва
1.1.2.1. Нейропатия лицевого нерва
Нейропатия (невропатия) лицевого нерва (НЛН) клинически проявляется острым развитием или постепенным нарастанием асимметрии лица за счёт односторонней слабости мимических мышц (при наличии движений – прозопарез, при отсутствии движений – прозоплегия), ограничением закрытия глаза, а также в зависимости от уровня поражения такими симптомами, как сухость глаза или слезотечение, нарушение вкуса, слуха по типу гиперакузии, в более поздние сроки могут развиваться такие симптомы, как повышение тонуса мышц здоровой или пораженной стороны лица, синкинезии до формирования постпаралитического гемиспазма [11–14].
С учетом анатомических особенностей поражение лицевого нерва возможно на следующих уровнях:
мосто-мозжечковый угол,
внутренний слуховой проход,
костный канал до отхождения большого каменистого нерва,
костный канал до отхождения стремянного нерва,
уровень выхода через шилососцевидное отверстие,
околоушная железа,
отдельные ветви, пронизывающие мимические мышцы.
1.1.2.2. Гемифациальный спазм
Гемифациальный спазм клинически проявляется хроническими пароксизмальными безболезненными непроизвольными односторонними тоническими или клоническими сокращениями группы мышц лица, в том числе в покое и ночное время [15].
1.1.2.3. Лицевая миокимия
Лицевая миокимия клинически проявляется спонтанными периодически возникающими и длящимися от нескольких секунд до нескольких часов, реже – до нескольких недель, односторонними самоограничивающимися, низкоамплитудными, пульсирующими подергиваниями в одной из мышц лица (чаще – нижняя порция пальпебральной части круговой мышцы глаза), которые более очевидны для пациента, чем для окружающих, могут усиливаться при произвольных движениях, но не инициируются ими [16,17].
1.1.3. Поражения других черепных нервов
Краниальной невропатией или невропатией черепного нерва называют любое повреждение черепного нерва на любом уровне [18].
1.2.1 Поражения тройничного нерва
1.2.1.1 Тригеминальная невралгия
В зависимости от этиологии выделяют классическую, идиопатическую и симптоматическую тригеминальную невралгию [2,19].
Классическая (первичная) ТН возникает вследствие нейроваскулярного конфликта. Компрессия нерва веной или артерией приводит к очаговой демиелинизации в области перехода между центральной и периферической миелиновой оболочкой, что стимулирует возникновение эктопических импульсов и эфаптическую передачу, клинически проявляясь прострелами боли. Чаще всего наблюдается компрессия цистернальной порции нерва верхней мозжечковой артерией.
Cимптоматическая (вторичная) ТН возникает вследствие раздражения корешка нерва на фоне основного заболевания (компрессия нерва опухолью или артериовенозной мальформацией, демиелинизации у пациентов с рассеянным склерозом, другие редкие причины).
У пациентов с идиопатической ТН нерва причина неизвестна.
1.2.1.2 Атипичная лицевая боль
Персистирующая идиопатическая лицевая боль – полиэтиологический синдром, включающий в себя миогенный или ятрогенный источник периферической сенситизации в лицевой области, недостаточность центральных противоболевых систем, а также наличие коморбидных эмоционально-аффективных нарушений [20–26].
Миофасциальная орофациальная боль, связанная с мышечным спазмом - мышечный спазм можно определить как стойкое непроизвольное сокращение мышц (исключая спастичность — явление центрального нервного происхождения). Основной причиной возникновения боли при мышечном спазме является мышечная ишемия, приводящая к выбросу алгогенов, таких как брадикинин, АТФ и Н+, а также наличие коморбидных эмоционально-аффективных нарушений [23].
Синдром пылающего рта - недавние нейрофизиологические, психофизические, нейропатологические и визуализирующие методы исследования показали, что несколько нейропатических механизмов, в основном субклинических, участвуют в патофизиологии СПР. Изменения на уровне тонких волокон в эпителии языка объясняют температурную гипестезию и повышение порогов восприятия вкуса, что было обнаружено при количественном сенсорном тестировании. При фМРТ у пациентов с СПР было продемонстрировано снижение активации мозга на тепловые раздражители.Тем не менее, похоже, что диагноз первичного СПР включает в себя как минимум три различных субклинических вида нейропатической боли, которые могут пересекаться у отдельных пациентов. Для первой подгруппы (50–65%) характерна нейропатия тонких волокон слизистой оболочки. Вторую подгруппу (20–25%) составляют пациенты с субклинической патологией язычного нерва, нижней ветви тройничного нерва, или всей системы тройничного нерва, которую можно выявить при тщательном нейрофизиологическом обследовании. Третья подгруппа (20–40%) соответствует представлению о центральной боли, которая может быть связана со снижением активности дофаминергических систем мозга [6,27].
1.2.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Тригеминальная нейропатическая боль возникает после травмы нерва, поражения вирусом герпеса и других факторов. Также этиология может быть не установлена [5].
Патогенез заболевания полностью не изучен. Повреждение структур соматосенсорной нервной системы не может рассматриваться в качестве причины нейропатической боли, а является лишь предрасполагающим фактором [28]. В формировании нейропатической боли выделяют периферические и центральные механизмы [29].
Периферические механизмы:
Снижение болевого порога, активация ноцицепторов;
Появление спонтанной (эктопической) активности в первичных сенсорных нейронах в отсутствии периферического стимула;
Нарушение продукции нейротрансмиттеров в спинальных ганглиях (гассеровом узле).
Центральные механизмы:
Повышение возбудимости глутаматных рецепторов (подтипы AMPA и NMDA) в спинном мозге и вышерасположенных уровнях или феномен «взвинчивания» – усиление ответа на входящие сенсорные стимулы;
Повышение спонтанной фоновой активности спинного мозга (ослабление тормозной активности);
Повышение активности в стволе мозга и вышележащих отделах.
В основе развития тригеминальной постгерпетической невралгии лежит реактивация Herpes Zoster [30–32]. После реактивации вируса возникают сложные изменения в сигнальных путях боли, приводящие к усилению болевых стимулов за счет сенсибилизации ноцицепторов, чувствительности к местным медиаторам воспаления, повышенной возбудимости болевых путей и ослаблению тормозного контроля. Репликация Herpes Zoster может вызвать острое повреждение чувствительных нейронов, усугубляя воспалительное повреждение тканей. В различных типах клеток и тканей Herpes Zoster, прямо или косвенно, вызывает повышение уровня провоспалительных цитокинов, таких как интерлейкин (IL)-1β, IL-2, IL-6, IL-17, IL-18 и фактор некроза опухоли-альфа (TNF-α). Присутствие вирусных белков в сочетании с иммунными реакциями инициирует воспаление в пораженном месте и способствует возникновению боли и повышенной чувствительности.
1.2.1.4. Тригеминальные автономные вегетативные цефалгии
Кластерная головная боль
В настоящее время ГКБ рассматривается как мультифакторное заболевание, обусловленное генетической предрасположенностью и факторами внешней среды (стресс, алкоголь, гистамин, нарушения сна, ночное апноэ, уровень тестостерона). Среди родственников первой линии риск развития КГБ в 5-18 раз выше, чем в популяции. Механизм развития приступа КГБ до конца не изучен. В патогенезе КГБ играет роль нарушение циркадной активности гипоталамуса, которое способствует растормаживанию ноцицептивных и вегетативных путей и активации системы тройничного нерва, выбросом нейропептидов (CGRP, субстанция P) с развитием болевого синдрома. Тригеминоваскулярный комплекс активирует также верхнее слюноотделительное ядро лицевого нерва, что обуславливает вегетативные симптомы.
Пароксизмальная гемикрания
Патогенез ПГ менее изучен, чем других первичных головных болей. Развитие приступа ПГ связывают с повышением уровня кальцитонин-ген-свзанного пептида (CGRP) и вазоактивного интестинального пептида, что приводит к активации трегеминоваскулярного комплекса и вегетативной нервной системы. Данные функциональной МРТ свидетельствуют об участии в формировании приступа задних отделов гипоталамуса.
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
Этиология и патогенез SUNCT и SUNA малоизучены. По данным функциональной МРТ во время приступа SUNCT/SUNA активируется область гипоталамуса, зона гипоталамуса функционально связана с болевой системой, а также с верхним слюноотделительным ядром, что объясняет болевой синдром и вегетативную симптоматику во время приступа. Большинство случаев рассматривается как первичная головная боль, однако в литературе описаны случаи развития SUNCT и SUNA у пациентов с наличием очагов (опухоль, демиелинизация, инфаркт, инфекционное поражение) в области задней черепной ямы и области гипофиза, что требует проведения нейровизуализации [1].
Гемикрания континуа
В этиологии гемикрании континуа играет роль активация системы тройничного нерва, повышением уровня кальцитонин-ген-связанного пептида (CGRP), субстанции Р и вазоактивного интестинального пептида.
1.2.2 Поражения лицевого нерва
1.2.2.1. Нейропатия лицевого нерва
Нейропатия лицевого нерва в зависимости причины развития может быть идиопатической (Паралич Белла) и симптоматической, например, инфекционной, отогенной, травматической и т.д. (рисунок 4).
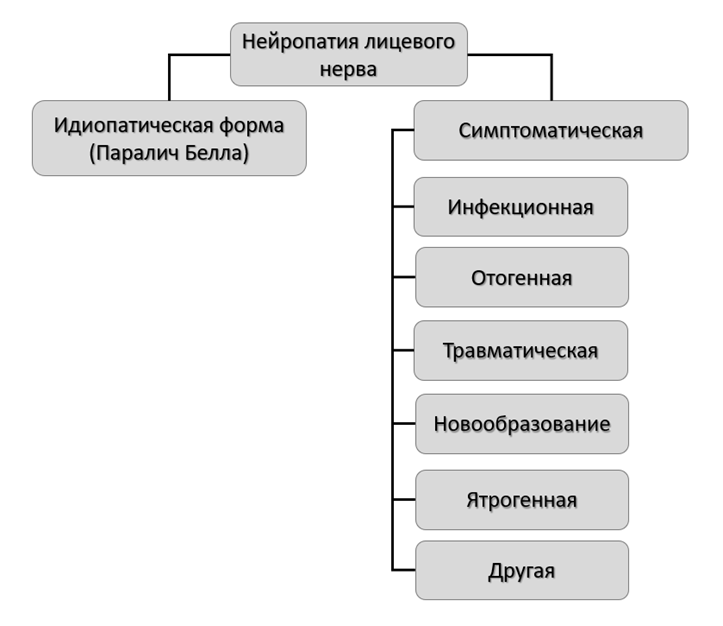
Рисунок 4. Классификация форм нейропатии лицевого нерва
Идиопатическая форма НЛН (паралич Белла) – диагноз исключения [33], однако существуют несколько гипотез развития НЛН, основные – вирусная и аутоиммунная. Согласно аутоиммунной гипотезе, паралич Белла – мононевритический вариант синдрома Гийена-Барре, острое воспалительное демиелинизирующее заболевание. Согласно вирусной гипотезе, паралич Белла ассоциирован с реактивацией латентной вирусной инфекции (основные возбудители – HSV-1, HSV-2 и VZV), которая спровоцирована стрессом, холодом, инфекцией другого типа и т.д. [34]. При этом, Chang B. и соавт. (2020) в 30 образцах эпиневрия пациентов с НЛН обнаружили 84 патогенных микроорганизма, из них – только 4 вида вирусов, но 10 видов грибов и 70 видов бактерий [35].
Заболевание связано с сезонностью (осень), погодными условиями (смена температур), коморбидным фоном (сахарным диабетом) [36–39].
Симптоматическая форма НЛН включает:
Синдром Рамсея Ханта – вариант НЛН вследствие герпетического поражения коленчатого узла, характеризуется односторонним прозопарезом/прозоплегией мышц лица на фоне боли и кожных высыпаний [37,38]. Заболевание у 50–85% пациентов протекает тяжелее классического паралича Белла, характеризуется высокой склонностью к рецидивам [40,41].
Синдром Россолимо-Мелькерссона – вариант НЛН, генетическое заболевание, характеризуется рецидивирующим односторонним прозопарезом/прозоплегией мышц лица в сочетании с отёчностью губ и складчатостью языка [42].
«Другими причинами поражения лицевого нерва» в 8–12% случаев являются объемные образования [43,44], такие как опухоли лицевого нерва (интра- и экстракраниальные шванномы / невриномы), опухоли области мосто-мозжечкового угла и околоушной слюнной железы. Частыми причинами НЛН являются осложнения хирургических, косметологических, стоматологических вмешательств, черепно-мозговые травмы, неврологические заболевания, инфекции, метаболические нарушения [45,46]. Реже НЛН развивается как раннее или позднее осложнение радиохирургического лечения вестибулярных шванном [47] Высокий процент случаев изолированной НЛН (34-56%) наблюдается при боррелиозе, что необходимо учитывать при проведении дифференциальной диагностики [48].
В клинических ситуациях, когда причина НЛН до конца не ясна, устанавливают диагноз «поражение лицевого нерва неуточнённое».
1.2.2.2. Гемифациальный спазм
Гемифациальный спазм в зависимости от двигательного паттерна может быть клоническим, тоническим и клонико-тоническим. По происхождению он может быть первичным, когда возникает вследствие компрессии корешка нерва одним из сосудов (чаще – передняя нижняя мозжечковая артерия, реже – задняя нижняя мозжечковая артерия, дистопированные вертебральная или основная), или вторичным (симптоматическим) – результатом компрессии лицевого нерва опухолью области мосто-мозжечкового угла или околоушной железы, сосудистыми аномалиями (артериовенозные аномалии, внутричерепных артериальных аневризм, артериовенозных фистул, ангиом), аномалией Киари и другими структурными аномалиями задней черепной ямки, инфекции сосцевидного отростка и уха (средний отит, холестеатома), травмы, на фоне поражения ствола головного мозга (рассеянный склероз, инсульт), после перенесенной НЛН (постпаралитический гемиспазм) и др. ГФС возможен вследствие идиопатического поражения нижнего мотонейрона лицевого нерва (рисунок 5) [15,49].
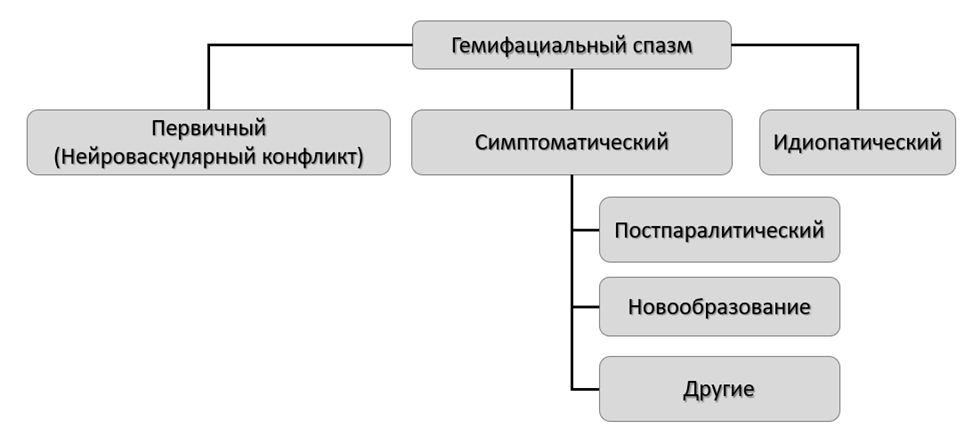
Рисунок 5. Классификация форм гемифациального спазма
Этиология развития первичного ГФС – хроническое раздражение ядра лицевого нерва и / или его корешка. Зона выхода/входа корешка является переходом олигодендроглии (центральная миелинизация) в шванновские клетки (периферическая миелинизация). Компрессия корешка кровеносными сосудами приводит к демиелинизации аксонов в этом регионе, чрезмерному возбуждению лицевого нерва. А раздражение периферических афферентных волокон лицевого нерва приводит к аберрантной передаче сигналов к центральному ядру лицевого нерва, что вызывает аномальное возбуждение ядра и непроизвольное миоклоническое сокращение мышц лица на стороне поражения. При типичном течении сосуды давят на переднекаудальную область нерва, атипичном - заднеростральную [50]. Провоцирующими факторами усиления спазмов являются холод, яркий свет, стресс.
Вторичный гемифациальный спазм в зависимости от этиологии отличается по патогенезу. Если причиной является объемное образование, то возникает раздражение лицевого нерва. Одним из наиболее сложных по патогенезу и недостаточно изученным (существует более 9 теорий возникновения) является постпаралитический гемиспазм.
Постпаралитический гемиспазм – вторичный гемифациальный спазм после перенесенной НЛН. Известно, что идиопатическая или нетравматические симптоматические формы НЛН в 60-70% случаев разрешаются полным или частичным восстановлением функции лицевого нерва в течение 3-6 месяцев [36,37,51,52], из них более 80% больных достигают восстановления до I-II степени по шкале ХБ [37]. У остальных больных остаются последствия в виде асимметрии лица и развиваются осложнения, которые могут прогрессировать с течением времени – гипертонус мимических мышц вплоть до контрактур, синкинезии и другие. Патологические синкинезии – непроизвольные одновременное сокращение одной группы мышц (или активация функции железы) в ответ на произвольное сокращение другой несвязанной группы мышц. В основе их развития лежат механизмы, сопряженные с выраженностью повреждения лицевого нерва, такие как аберрантная регенерация, механизм «вертикальных нитей», эфаптическая передача, реорганизация ядра лицевого нерва, реорганизация коры головного мозга, «активация латентной цепи». При обозначении синкинезий сначала указывают «провоцирующую» мышцу, а затем – «отвечающую». Наиболее часто встречаются синкинезии окуло-скуловая и окуло-оральная (более 90% всех случаев; при зажмуривании возникает углубление носогубной складки, подергивание верхней губы), оро-окулярная (59%; сужение глазной щели при вытягивании губ в трубочку), симптом «крокодиловых слез» (слезотечение из глаза на пораженной стороне при жевании) и другие [53,54]. Совокупность нескольких синкинезий называют постпаралитическим гемиспазмом.
При проведении реиннервирующих операций содружественные движения могут быть обусловлены вовлечением реципиентного нерва (подъязычный, жевательный и т.д.), что также называется постпаралитическим гемиспазмом [55].
1.2.2.3. Лицевая миокимия
Лицевая миокимия в зависимости от этиологии может быть первичной и вторичной. Первичная лицевая миокимия возникает вследствие физического или эмоционального перенапряжения, употребления кофеина и др. В таких случаях состояние доброкачественное, не является заболеванием, проходит самостоятельно после устранения неблагоприятного фактора [16]. При непрерывном течении требуется диагностика для поиска причины вторичной (симптоматической) лицевой миокимии. Симптом может быть побочным эффектом лекарственных средств (например, топирамат [56], габапентин [57]), а также признаком дебюта таких заболеваний, как рассеянный склероз [58], объемных процессов в стволе головного мозга [16], вестибулярной шванномы [59], аутоиммунных заболеваний – тиреотоксикоз.
1.2.3. Поражения других черепных нервов
В основе патогенеза краниальной невропатии может лежать любое повреждение черепного нерва из-за компрессии, аутоиммунного воспаления, лептоменингеального поражения черепных нервов за счет онкологического или воспалительного процесса [18].
Невралгию языкоглоточного нерва по этиологическому признаку подразделяют на классическую, вторичную и идиопатическую. Таким образом можно выделить следующие причины возникновения заболевания: при классической этиологии – нейроваскулярный конфликт (НВК), при вторичной – основное заболевание (травма шеи, рассеянный склероз, тонзиллярные или регионарные опухоли, опухоль мостомозжечкового угла и мальформация Арнольда-Киари), при идиопатической – не диагностирован НВК или основное заболевание [1]. Нейропатия языкоглоточного нерва, в том числе болевая являются вторичными проявлениями другого заболевания (например, травмы, опухоли). Поражение обонятельного нерва, нервов глазодвигательной и каудальной групп рассматривают как проявления другого заболевания (нарушение мозгового кровообращения, травмы головы и шеи, тромбоз венозных синусов, воспалительные заболевания придаточных пазух носа, опухоли головы и шеи, системные и метаболические заболевания, глазная и бульбарная формы миастении, боковой амиотрофический склероз, сосудистые мальформации).
1.3.1 Поражения тройничного нерва
1.3.1.1 Тригеминальная невралгия
Распространенность ТН составляет 0,03-0,3% [60], чаще всего заболевание развивается в старшей возрастной группе.
1.3.1.2 Атипичная лицевая боль
Персистирующая идиопатическая лицевая боль - распространенность персистирующей идиопатической лицевой боли не известна. Существуют наблюдения [61], что 60-70% пациентов с этой формой прозопалгии – женщины среднего возраста. В специализированных болевых центрах пациенты с персистирующей идиопатической лицевой болью встречаются несколько чаще, чем пациенты с тригеминальной невралгией. В крупном эпидемиологическом исследовании [62], включившем 34 242 пациента, наблюдавшихся у стоматологов, было показано, что хроническая лицевая боль отмечается у 5.2%. Среди пациентов с хронической болью в лице персистирующая идиопатическая лицевая боль отмечалась в 5.8% случаев и входила в тройку самых частых причин хронической прозопалгии. К факторам риска развития персистирующей идиопатической лицевой боли относят наличие распространенного болевого синдрома в анамнезе, генетическую предиспозицию, женский пол, пассивную копинг-стратегию [63].
Миофасциальная орофациальная боль, связанная с мышечным спазмом: распространенность не известна.
Синдром пылающего рта - исследование от 1999 года показало, что СПР чаще всего выявляется у женщин среднего возраста. Факторами, ассоциированными с СПР, чаще является субъективная сухость полости рта, нарушения вкуса, депрессия и тревога [27].
1.3.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Распространенность нейропатической боли варьирует от 3% до 18% в популяции. Факторами риска считают пожилой возраст, женский пол, отсутствие постоянного места работы и низкий уровень образования [29].
Риск развития тригеминальной постгерпетической невралгии у пациентов с острой герпетической инфекцией составляет 5-20%. Риск увеличивается с возрастом, в группе пациентов старше 80 лет приближается к 30% [10,64,65].
1.3.1.4. Тригеминальные автономные вегетативные цефалгии
Кластерная головная боль
Кластерная головная боль - самый частый вид головной боли среди тригеминальных автономных цефалгий, однако этот вид головной боли встречается значительно реже мигрени. Распространенность КГБ составляет около 1:1000 человек. Кластерной головной болью чаще страдают мужчины, соотношение мужчин и женщин с КГБ составляет 4,3:1. Дебют заболевания обычно происходит в возрасте 20-29 лет, однако КГБ может начаться в любом возрасте. У женщин дебют КГБ чаще случается после 50 лет.
Пароксизмальная гемикрания
Распространенность пароксизмальной гемикрании составляет 1:50000 населения, делая ее значительно более редкой чем кластерная головная боль (1-3% от количества пациентов с кластерной головной болью). Пароксизмальная гемикрания значительно чаще встречается у женщин. Соотношение женщин к мужчинам для данного заболевания составляет 7:1.
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
SUNCT и SUNA - редкие заболевания с частотой встречаемости 6,6 на 100000 населения [1].
Гемикрания континуа
Истинная частота встречаемости заболевания неизвестна, несмотря на то что, некоторые авторы считают, что гемикрания континуа встречается не так уж редко, за 30 лет описано около 200 случаев данного заболевания по данным мировой литературы. Отмечается большее количество женщин соотношение 1 мужчина на 1,6 женщин с гемикрания континуа [1].
1.3.2 Поражения лицевого нерва
1.3.2.1. Нейропатия лицевого нерва
В исследовании по данным Единой медицинской информационно-аналитической системы была установлена заболеваемость НЛН (таблица 1) в г. Москва за 2019 год в возрастных категориях взрослые и дети/подростки (количество первичных случаев на 100 000 населения) [66]. В целом, полученные данные уточняют статистику представленных ранее эпидемиологических показателей.
Таблица 1. Заболеваемость нейропатией лицевого нерва
Диагноз |
Взрослые |
Дети и подростки |
Паралич Белла |
15,5 |
9,6 |
Воспаление узла коленца |
0,6 |
0,2 |
Синдром Россолимо-Мелькерссона |
0,1 |
0,0 |
Другие поражения лицевого нерва |
8,2 |
7,2 |
Поражение лицевого нерва неуточненное |
5,5 |
4,6 |
Паралич Белла (идиопатическая форма) заболеваемость составляет от 8 до 32 случаев на 100 000 человек в год, с равной частотой развития среди мужчин и женщин, преимущественно в возрасте 40-60 лет [36–39]. Частота развития паралича Белла у беременных составляет 0,05%, из них в 2/3 случаев заболевание развивается в 3 триместре беременности [67,68]. Средняя частота рецидивов НЛН составляет 6,5%, из них выздоровление у 66%, сторона развития повторной НЛН не влияет на выздоровление [69]. Необходимо отметить, что среди всех рецидивирующих НЛН в итоге только 77,4% являются идиопатическими, остальные – симптоматическими: синдром Мелькерссона–Розенталя (7,5%), нейросаркоидоз (3,7%), травматическая неврома (1,9%), синдром Рамсея Ханта (1,9%), гранулематоз с полиангиитом (1,9%), неопластические процессы (5,7%), шваннома лицевого нерва (3,7%), метастатический плоскоклеточный рак в глубокую долю околоушной железы (1,9%) [42].
Синдром Рамсея Ханта заболеваемость составляет около 12% от всех форм НЛН [70,71] и 1,9% среди рецидивирующих НЛН [42].
Синдром Россолимо-Мелькерссона – 0,8% случаев также среди всех форм НЛН [72] и 7,5% среди рецидивирующих НЛН [42]. Дебют симптомов в возрасте 25-40 лет, в 2 раза чаще встречается у женщин.
Шванномы (невриномы) лицевого нерва – более 90% из них являются интракраниальными опухолями, около 10% – внечерепными опухолями, вовлекающими в процесс периферическую часть лицевого нерва, которые располагаются в толще околоушной слюнной железы [73,74].
1.3.2.2. Гемифациальный спазм
Гемифациальный спазм (первичный) заболеваемость составляет 14,5 на 100 000 женщин и 7,4 на 100 000 мужчин, дебют симптомов в возрасте 40-79 лет [75].
Заболеваемость вторичного ГФС, в том числе постпаралитического, не установлена. Патологические синкинезии после идиопатической НЛН развиваются до 55% случаев [54,76], после реиннервирующих операций – в 28,2% [77]. Некоторые авторы считают, что синкинезии разной степени выраженности развиваются у всех пациентов при неполном восстановлении. Срок развития синкинезий в среднем составляет 4 месяца от дебюта НЛН. Факторами риска развития синкинезий у пациентов с нетравматическими НЛН являются идиопатическая форма или инфекционная этиология, тяжёлая степень поражения, электростимуляция нерва [53].
1.3.2.3. Лицевая миокимия
Лицевая миокимия (первичная) – страдают здоровые люди молодого возраста, чаще женщины, заболеваемость не установлена. [17].
1.3.3. Поражения других черепных нервов
Распространенность невралгии языкоглоточного нерва составляет 1% от распространенности тригеминальной невралгии [78]. На долю НЯН приходится от 0,2 до 1,3% всех типов краниальных невралгий [79,80].
Распространенность поражения других черепных нервов (обонятельный, черепные нервы глазодвигательной и каудальной групп) соответствует распространенности основных заболеваний, приводящих к поражению указанных нервов.
1.4.1 Поражения тройничного нерва
1.4.1.1 Тригеминальная невралгия
G50.0 – Невралгия тройничного нерва
G50.1 – Атипичная (идиопатическая) лицевая боль
1.4.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
G50.8 – Другие поражения тройничного нерва
G50.9 – Поражение тройничного нерва неуточненное
G53.0 (В02.20) – Постгерпетическая невралгия тройничного нерва
1.4.1.4. Тригеминальные автономные вегетативные цефалгии
G44.0 (G50.8) – Кластерная головная боль (эпизодическая, хроническая)
G50.8 – Пароксизмальная гемикрания (эпизодическая, хроническая), SUNCT / SUNA (эпизодическая, хроническая), Гемикрания континуа (ремиттирующий подтип, неремиттирующий подтип)
G90.0 – Возможные тригеминальные автономные цефалгии (возможная кластерная головная боль, возможная пароксизмальная гемикрания, идиопатическая периферическая вегетативная нейропатия)
1.4.2 Поражения лицевого нерва
G51.0 – Паралич Белла
G51.1 – Воспаление узла коленца (Синдром Рамсея Ханта)
G51.2 – Синдром Россолимо-Мелькерссона
G51.3 – Клонический гемифациальный спазм
G51.4 – Лицевая миокимия
G51.8 – Другие поражения лицевого нерва
G51.9 – Поражение лицевого нерва неуточненное
1.4.3. Поражения других черепных нервов
G52.0 – Поражение обонятельного нерва
G52.1 – Поражение языкоглоточного нерва
G52.3 – Поражение подъязычного нерва
G52.7 – Множественные поражения черепных нервов
G52.8 – Поражение других уточненных черепных нерва
G52.9 – Поражение черепного нерва неуточненное
1.5.1 Поражения тройничного нерва
1.5.1.1 Тригеминальная невралгия
В соответствии с международной классификацией орофациальной боли (ICOP) и международной классификации головной боли тригеминальная невралгия классифицируется [1,5]:
Классическая тригеминальная невралгия,
Идиопатическая тригеминальная невралгия,
Симптоматическая тригеминальная невралгия.
Кроме того, выделяют ТН 1 и 2 типа по классификации Burchiel [81]. У пациентов с ТН 1 типа отмечаются только типичные невралгические прострелы, в то время как при ТН 2 типа может отмечаться также постоянная фоновая боль в области иннервации соответствующих ветвей тройничного нерва.
1.5.1.2 Атипичная лицевая боль
В соответствии с международной классификацией орофациальной боли (ICOP) атипичная (идиопатическая) лицевая боль классифицируется [5]:
-
Идиопатическая орофациальная боль
Синдром пылающего рта
Синдром пылающего рта без соматосенсорных изменений
Синдром пылающего рта с соматосенсорными изменениями
Возможный синдром пылающего рта
-
Персистирующая идиопатическая лицевая боль
Персистирующая идиопатическая лицевая боль без соматосенсорных изменений
Персистирующая идиопатическая лицевая боль с соматосенсорными изменениями
Возможная персистирующая идиопатическая лицевая боль
В соответствии с Международной классификацией головной боли (МКГБ-3) [1]:
Болевые краниальные невропатии и другие лицевые боли
Синдром пылающего рта (СПР, BMS)
Персистирующая идиопатическая лицевая боль (ПИЛБ, PIFP)
В соответствии с международной классификацией орофациальной боли (ICOP) [5]:
Вторичная миофасциальная орофациальная боль
Миофасциальная орофациальная боль, связанная с мышечным спазмом
Комментарии:
Персистирующая идиопатическая лицевая боль без соматосенсорных нарушений – постоянная боль в области лица с различными характеристиками повторяющаяся ежедневно в течение более 2 часов в день на протяжении более 3 месяцев в отсутствие клинически выраженных неврологических нарушений или предшествующей причины, не сопровождаемая соматосенсорными нарушениями [5].
Персистирующая идиопатическая лицевая боль с соматосенсорными нарушениями - это постоянная боль в области лица с различными характеристиками, повторяющаяся ежедневно в течение более 2 часов в день на протяжении более 3 месяцев в отсутствие клинически выраженных неврологических нарушений или предшествующей причины, сопровождаемая негативными (гипалгезия или гипестезия) и/или позитивными (гипералгезия или аллодиния) соматосенсорными нарушениями [5].
Возможная персистирующая идиопатическая лицевая боль – постоянная боль в области лица с различной клинической картиной, повторяющаяся ежедневно в течение более 2 часов в день на протяжении менее 3 месяцев в отсутствие клинически выраженных неврологических нарушений или предшествующих причин. По прошествии 3 месяцев диагноз кодируется как персистирующая идиопатическая лицевая боль (или один из ее подтипов) [5].
Синдром пылающего рта без соматосенсорных нарушений – жжение или дизестезия в полости рта, повторяющиеся ежедневно более 2 часов в день на протяжении более 3 месяцев без клинически выраженных признаков основного заболевания и сопутствующих соматосенсорных нарушений [5].
Синдром пылающего рта с соматосенсорными нарушениями – жжение или дизестезия в полости рта, повторяющиеся ежедневно более 2 часов в день на протяжении более 3 месяцев без клинически выраженных признаков основного заболевания и сопровождаемые отрицательными и/или положительными соматосенсорными нарушениями [5].
Возможный синдром пылающего рта – жжение или дизестезия в полости рта, повторяющиеся ежедневно более 2 часов в день на протяжении менее 3 месяцев без клинически выраженных признаков основного заболевания. По прошествии 3 месяцев диагноз кодируется как Синдром пылающего рта (или один из его подтипов) [5].
1.5.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Применяют две классификации тригеминальной нейропатической боли. Критерии диагноза и структура нозологий не противоречат друг другу, имеет место незначительное различие в названии отдельных заболеваний.
I. Международная классификация орофациальной боли (МКОБ) [5]:
Другая тригеминальная нейропатическая боль:
Тригеминальная нейропатическая боль, связанная с Herpes zoster
Тригеминальная постгерпетическая невралгия
-
Посттравматическая тригеминальная нейропатическая боль
Возможная посттравматическая тригеминальная нейропатическая боль
-
Тригеминальная нейропатическая боль, связанная с другим нарушением
Возможная тройничная нейропатическая боль, связанная с другим нарушением
Идиопатическая тройничная нейропатическая боль
II. Международная классификация головной боли (МКГБ-3) [1]:
Болевая тригеминальная невропатия:
Болевая тригеминальная невропатия, связанная с инфекцией Herpes zoster
Тригеминальная постгерпетическая невралгия
Болевая посттравматическая тригеминальная невропатия
Болевая тригеминальная невропатия, связанная с другими расстройствами
Идиопатическая болевая тригеминальная невропатия
1.5.1.4. Тригеминальные автономные вегетативные цефалгии
Кластерная головная боль
Выделяют эпизодическую и хроническую кластерную головную боль. Большинство пациентов (около 80%) страдают эпизодической кластерной головной болью
Эпизодическая кластерная головная боль – не менее 2 периодов кластерной головной боли, продолжающихся более 7 дней в течение года, разделенных периодом ремиссии более 3 месяцев.
Хроническая кластерная головная боль – это вид КГБ, при которой приступы боли продолжаются в течении 1 года без ремиссий или с ремиссиями, длительность которых менее 3 месяцев.
Пароксизмальная гемикрания
Выделяют эпизодическую и хроническую пароксизмальную гемикранию (ПГ). При эпизодической ПГ атаки происходят в течении от 7 дней до 1 года, разделенные периодом ремиссии от 1 месяца и более. При хронической ПГ атаки длятся в течении более 1 года без периода ремиссий или с периодом ремиссии менее 1 месяца. Около 20% пациентов страдают эпизодической ПГ, 80% страдают хронической ПГ [1].
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
Выделяют SUNCT эпизодическую и хроническую [1].
При эпизодической SUNCT атаки происходят в период от 7 дней до года, разделенные периодом ремиссии 3 месяца и более.
При хронической SUNCT атаки происходят в течении более 1 года без ремиссии или период ремиссии продолжается менее 3 месяцев.
Выделяют SUNA эпизодичеcкую и хроническую.
Эпизодическая SUNA атаки происходят в период от 7 дней до 1 года, разделенные периодом ремиссии 3 месяца и более.
Хроническая SUNA атаки происходят в течении более 1 года без ремиссии или период ремиссии продолжается менее 3 месяцев.
Гемикрания континуа
Выделяют следующие подтипы гемикрании континуа [1]:
Ремиттирующий (с периодом ремиссии в течении не менее 1 дня без лечения),
Неремиттирующий (без периода ремиссии в течении не менее 1 дня без лечения).
1.5.2 Поражения лицевого нерва
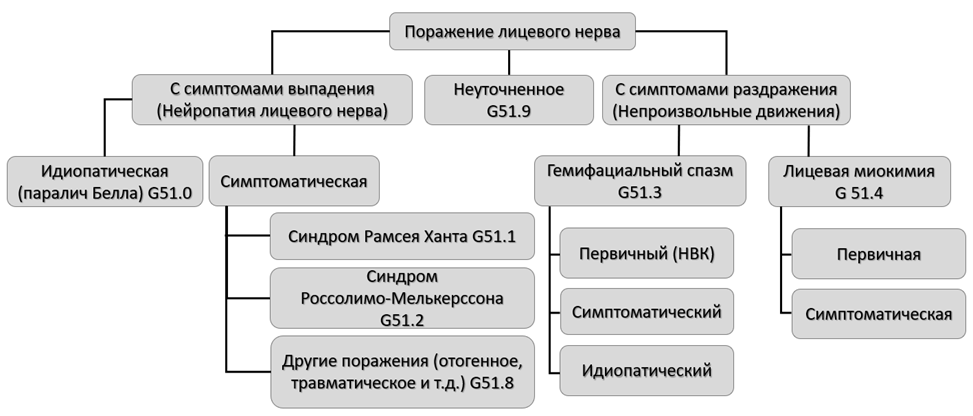
Рисунок 6. Классификация поражений лицевого нерва в соответствии с МКБ 10
1.5.2.1. Нейропатия лицевого нерва
Нейропатию лицевого нерва выделяют идиопатическую (G51.0) и симптоматическую формы (G51.1, G51.2, G51.8, G51.9) [82], а также поражение отдельных ветвей лицевого нерва (G51.8) (рисунок 6).
1.5.2.2. Гемифациальный спазм
Гемифациальный спазм выделяют первичный (G51.3), вторичный (симптоматический) и идиопатический (рисунок 6) [15].
1.5.2.3. Лицевая миокимия
Лицевую миокимию выделяют первичную (G51.4) и вторичную (рисунок 6).
1.5.3. Поражения других черепных нервов
В соответствии с международной классификацией орофациальной боли (ICOP заболевания языкоглоточного нерва классифицируются следующим образом [5]:
I. Невралгия языкоглоточного нерва:
Классическая невралгия языкоглоточного нерва;
Идиопатическая невралгия языкоглоточного нерва;
Вторичная невралгия языкоглоточного нерва.
II. Языкоглоточная нейропатическая боль:
Языкоглоточная нейропатическая боль, связанная с установленной причиной;
Идиопатическая языкоглоточная нейропатическая боль.
1.6.1 Поражения тройничного нерва
1.6.1.1 Тригеминальная невралгия
Диагноз ТН устанавливают клинически на основании детализации болевого синдрома. Для установления диагноза требуется соблюдение определенных клинических критериев согласно международной классификации головной боли [1]. Диагноз ТН может быть установлен при наличии рецидивирующих пароксизмов односторонней лицевой боли в области иннервации одной или нескольких ветвей тройничного нерва. При этом должны отмечаться следующие семиологические характеристики болевого синдрома:
продолжительность от доли секунды до 2 минут;
выраженная интенсивность;
боль похожа на электрический разряд, стреляющая, колющая или острая;
наличие безболевой провокации (тактильной, температурной или динамической) воздействием на триггерные точки.
В редких случаях у пациентов с длительным анамнезом болевого синдрома отмечаются увеличение продолжительности пароксизмов прозопалгии более 2 минут, прежде всего, за счет серийного характера. В таких ситуациях особенно важно уточнение характера боли и наличия приступов с динамической, тактильной и температурной провокацией [1,83]. Чаще всего пациенты отмечают провокацию приступов боли холодным воздухом, при чистке зубов и умывании, разговоре, приеме пищи. При проведении стандартного неврологического осмотра возможно воспроизведение данного феномена, однако это не всегда возможно из-за анталгического поведения.
У пациентов с ТН при неврологическом осмотре не должно отмечаться чувствительных нарушений (исключение составляют пациенты с симптоматической ТН, при которой могут быть признаки раздражения и поражения тройничного нерва) [1,83,84].
1.6.1.2 Атипичная лицевая боль
Персистирующая идиопатическая лицевая боль.
Основная жалоба пациентов – продолжающаяся боль, которая может варьировать по интенсивности, но, как правило, не возникает в виде атак [5,85,86]. Важным диагностическим критерием является несоответствие боли зонам иннервации ветвей тройничного нерва. Чаще всего боль локализуется в области верхней челюсти и может распространяться на периорбитальную область, нос, щеку, висок и нижнюю челюсть. У ряда пациентов боль может распространяться на голову, шею, и даже руки. В некоторых случаях боль локализована в одном зубе и носит название атипичной одонталгии. Хотя боль сохраняется на протяжении всего дня, ночью, как правило, она отсутствует, вместе с тем у 50-70% пациентов нарушен сон [63]. По характеру боль тупая, глубокая, ноющая, изнуряющая. Иногда пациенты характеризуют боль как невыносимую и мучительную, хотя у большинства интенсивность боли средняя, около 7 баллов ВАШ [3]. В отличие от невралгий для пациентов с персистирующей идиопатической лицевой болью не характерны атаки, прострелы, отсутствуют курковые зоны. В ряде случаев пациенты отмечают усиление боли, что может напоминать атаку, что, тем не менее, не исключает диагноза персистирующей идиопатической лицевой боли. Обострение боли может быть спровоцировано холодом, психологическим стрессом, а также хирургическими и стоматологическими манипуляциями [63]. При проверке неврологического статуса у 60-75% пациентов с персистирующей идиопатической лицевой болью могут выявляться дизестезии, парестезии, субъективное ощущение онемения, однако, объективное выпадение чувствительности или другие неврологические симптомы не выявляются [4][86]. Количественное сенсорное тестирование у пациентов с персистирующей идиопатической лицевой болью дает противоречивые результаты: по данным одних исследователей не выявляет нарушений чувствительности [87], а по данным других авторов, у 45% выявляется температурная гипестезия, а у 10% - тепловая аллодиния [4]. Клиническая соматосенсорная оценка с помощью укола иглой или легкого прикосновения очень редко может выявить слабые соматосенсорные изменения. Диагноз персистирующая идиопатическая лицевая боль подразумевает, что количественное сенсорное тестирование не проводилось. В случае его проведения должен быть определен один из двух подтипов: Персистирующая идиопатическая лицевая боль без соматосенсорных нарушений или Персистирующая идиопатическая лицевая боль с соматосенсорными нарушениями [5].
Миофасциальная орофациальная боль, связанная с мышечным спазмом.
Внезапное непроизвольное обратимое тоническое сокращение мышцы. Спазм может затронуть любую жевательную мышцу. Характерно внезапное начало боли и ограничение объема движений челюсти (в случае спазма мышц, закрывающих челюсть, открывание рта будет ограничено до <40 C, для латеральной крыловидной мышцы ипсилатеральное движение будет ограничено до <7 мм). Иногда пациент описывает ступенчатое изменение интенсивности боли [88].
Синдром пылающего рта.
Интенсивное, хроническое болевое ощущение в полости рта. Характеризуется спонтанной жгучей болью, возникающей в области визуально неповрежденной слизистой оболочки полости рта, при нормальных результатах клинического обследования и отсутствии какой-либо идентифицируемой местной стоматологической патологии. Боль постоянная, ее интенсивность варьируется от умеренной до сильной, часто уменьшается утром и усиливается к вечеру, но лишь изредка нарушает сон. Чаще всего боль локализуется в области языка, но может ощущаться в любом месте слизистой оболочки. Боль обычно двусторонняя, хотя редко может возникать с одной стороны, а также она не соответствует зонам иннервации периферических нервов. Кроме того, пациенты часто жалуются на изменение вкуса или сухость во рту, несмотря на нормальное слюноотделение [7][6].
1.6.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
В клинической картине нейропатической боли выделяют следующие сенсорные симптомы [28].
I. Негативные (гипестезия, анестезия);
II. Позитивные (гипералгезия, аллодиния, гиперпатия, спонтанные боли или парестезии).
Аллодиния – один из основных позитивных симптомов нейропатической боли, который представляет собой возникновение болевого ощущения в ответ на неболевой стимул [28]. Выделают следующие виды аллодинии [28]:
Механическая (тактильная) – возникает в ответ на механические стимулы – пальпация, прикосновение кисточкой;
Температурная – возникает в ответ на холодовые или тепловые раздражители;
Двигательная (кинезиогенная) – возникает в ответ на движение.
Нейропатическая боль может иметь спонтанный характер (стимулонезависимый) и/или индуцированный (вызванный, стимулозависимый). Спонтанная боль может локализоваться поверхностно в коже или быть глубокой. Продолжительность боли – длительная или постоянная, иногда пароксизмальная. Постоянная поверхностная боль обычно носит колющий, жгучий, режущий, пощипывающий характер, глубокая боль бывает спазматическая, тупая, пульсирующая или сжимающая. Пароксизмальную боль описывают как стреляющую, дергающую, пронзающую или как удар электрическим током. Интенсивность нейропатической боли описывают от легкой до нестерпимой [28].
В зависимости от происходящих патофизиологических процессов в клинической картине могут преобладать различные проявлений нейропатии (таблица 3).
Таблица 3. Клинические симптомы и обусловливающие их патофизиологические механизмы [28].
Клинические симптомы |
Патофизиологические механизмы |
|---|---|
Длительная жгучая боль |
Нарушение центрального тормозного контроля, центральная сенситизация, эктопические разряды |
Стреляющая, пронзающая боль |
Эктопические разряды |
Парестезия или дизестезия |
Эктопические разряды, центральная сенситизация |
Гипералгезия |
Центральная сенситизация, вызванная усилением ноцицептивной афферентации |
Механическая аллодиния |
Нарушение центрального торможения, центральная сенситизация, сенситизация ноцицепторов |
Парадоксальные реакции на температурный раздражитель |
Нарушение центрального тормозного контроля |
Онемение, утрата чувствительности |
Дегенерация сенсорных волокон всех типов, нарушение центрального тормозного контроля |
Пациенты с тригеминальной постгерпетической невралгией отмечают боль с разными характеристиками, в том числе глубокую, жгучую, непрерывную или приступообразную, колющую или даже диффузно-пронизывающую [89,90]. Боль сочетается с парестезией, дизестезией, гипералгезией и зудом. Хроническая постгерпетическая невралгия может иметь различные фенотипы, например, соответствовать критериям непрерывной гемикрании или SUNCT, что может затруднять постановку диагноза. У большинства пациентов с постгерпетической невралгией наблюдается потеря чувствительности и аллодиния, однако в редких случаях может отмечаться тепловая гиперестезия и/или парестезии. Кроме того, часто отмечается сильный безболезненный зуд в месте высыпаний.
1.6.1.4. Тригеминальные автономные вегетативные цефалгии
Кластерная головная боль
Пациенты с КГБ страдают от односторонней головной боли высокой или очень высокой интенсивности, локализованной в области глазницы, подглазничной области, височной области. Приступ КГБ чаще возникает в ночное время, из-за высокой интенсивности боли пациент испытывает двигательное беспокойство, не находит себе места, что отличает приступ КГБ от приступа мигрени. Боль односторонняя, в очень редких случаях боль может быть двусторонней. У трети пациентов сторона боли может меняться от одной атаки к другой, у остальных пациентов сторона боли не меняется. Продолжительность приступа составляет от 15 до 180 минут.
Во время приступа могут возникать следующие вегетативные симптомы:
слезотечение (91%);
инъекция конъюнктивы глаза (77%);
заложенность носа (75%);
птоз;
отек век;
ринорея;
потливость лба и лица;
миоз;
покраснение лица.
Вегетативные симптомы проходят после окончания приступа КГБ, однако птоз и миоз может персистировать вне приступа. Эпизодическая и хроническая КГБ (см. классификацию) могут трансформироваться из одной в другую, чаще происходит трансформация хронической КГБ в эпизодическую (30%).
Триггерами приступа КГБ могут быть алкоголь, вазодилятаторы, нарушение сна, перепады давления (авиаперелет, занятие дайвингом), изменения погоды, определенные запахи.
Пароксизмальная гемикрания
Пациенты страдают от головной боли высокой интенсивности, которая локализуется в области орбиты и сопровождается вегетативными симптомами продолжительностью от 2 до 30 мин. Приступы ПГ случаются в течении всего дня, что также позволяет дифференцировать ПГ от кластерной головной боли. Большинство атак ПГ возникает спонтанно, около 10% пациентов отмечает провокацию приступа движением в шее, 7% приемом алкоголя, еще меньшее количество пациентов с ПГ отмечает возникновение приступа на фоне стресса или физических упражнений [1].
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
Пациенты страдают от коротких приступов односторонней боли в области орбиты и периорбитальной области, в зоне иннервации 1 ветви тройничного нерва интенсивностью от средней до высокой жгущего, колющего характера или ощущение электрического разряда продолжительностью от нескольких секунд до минут. Триггером приступа часто может выступать прикосновение к коже.
Приступы SUNA чаще локализуются в виске, в области иннервации V2, V3 тройничного нерва. Из вегетативных симптомов чаще встречается слезотечение, заложенность носа, риноррея. По сравнению с SUNCT при SUNA чаще встречаются спонтанные атаки. Типично для SUNA также отсутствие рефрактерного периода, что отличает ее от тригеминальной невралгии [1].
Гемикрания континуа
Типичной для гемикраниа континуа является односторонняя головная боль, которая локализуется в височной (82%), глазничной (67%), лобной (64%), ретроорбитальной (59%) или затылочной (64%) областях. Боль имеет среднюю интенсивность с периодическими обострениями [1].
1.6.2 Поражения лицевого нерва
1.6.2.1. Нейропатия лицевого нерва
Клиническая картина поражения лицевого нерва разнообразна и зависит от уровня поражения и степени тяжести. Всегда присутствуют двигательные расстройства, которые проявляются симптомами выпадения или симптомами раздражения нерва, могут быть первичными или вторичными, разной степени выраженности.
Нейропатия лицевого нерва характеризуется симптомами выпадения – односторонним прозопарезом (снижение силы мышц) или прозоплегией (отсутствие движений) мышц лица. В зависимости от уровня поражения кроме двигательных нарушений (прозопарез/прозоплегия) выявляют дополнительные симптомы, помогающие установить уровень поражения (таблица 4).
Таблица 4. Дополнительные симптомы НЛН в соответствии с уровнем поражения
Уровень поражения |
Симптомы |
|---|---|
мосто-мозжечковый угол |
нарушение функции тройничного, отводящего и преддверно-улиткового нервов |
внутренний слуховой проход |
сухость глаза, нарушение вкуса на передних двух третях языка, сухость во рту, ипсилатеральное снижение слуха, головокружение |
в костном канале до отхождения большого каменистого нерва |
сухость глаза, нарушение вкуса на передних двух третях языка, сухость во рту, гиперакузия |
до отхождения стремянного нерва |
слезотечение, нарушение вкуса на передних двух третях языка, сухость во рту, гиперакузия |
на уровне выхода через шилососцевидное отверстие |
только двигательные нарушения и слезотечение |
на уровне слюнной железы |
только двигательные нарушения |
поражение отдельных ветвей |
только двигательные нарушения в зоне иннервации |
Диагноз НЛН должен быть основан на комплексной оценке результатов клинического осмотра (включая сбор жалоб и анамнеза), МРТ, ЭНМГ [91,92].
Паралич Белла (идиопатическая форма НЛН) развивается достаточно быстро (в течение 24-48 часов), например, в отличие от НЛН, вызванной объемным образованием. Максимальное время развития симптомов при параличе Белла – 72 часа [34]. Слабость только нижней группы мимических мышц половины лица может говорить о центральном уровне поражения [33,93] или о поражении отдельных ветвей [94]. В 6,5% случаев паралич Белла может рецидивировать [69]. Однако, наличие в анамнезе пациента НЛН ставит под сомнение идиопатическую форму [42]. Нарушение слуха в виде повышенной чувствительности к звукам (гиперакузии), нарушение вкуса или сухость во рту характеризуют периферический уровень поражения, а именно над уровнем отхождения стременной мышцы [91]. НЛН не должна сопровождаться ипсилатеральным снижением слуха, следует предположить объемное образование [95,96]. Боль в ухе или заушной области накануне или в момент развития асимметрии может являться как симптомом идиопатической НЛН [91,97], так и быть признаком отогенного процесса.
Критические клинические симптомы («красные флаги»), указывающие на необходимость дополнительных исследований и консультаций при НЛН:
симптомы нарастают более 72 часов,
флюктуация тяжести пареза мышц,
слабость только нижней группы мимических мышц половины лица,
эпизод слабости мышц лица в анамнезе,
вовлечение мышц обеих половин лица,
снижение слуха,
головокружение
наличие других неврологических симптомов.
Идиопатическая или нетравматические симптоматические формы НЛН в 60-70% случаев разрешаются полным или частичным восстановлением функции лицевого нерва в течение 3-6 месяцев [36,37,51,52], однако, в связи с частым развитием осложнений ее следует считать прогрессирующим заболеванием, требующим наблюдения.
Односторонний прозопарез или прозоплегия провоцируют повышение тонуса мышц здоровой стороны, что приводит к смещению средней линии лица [82,98,99]. Гипертонус мимических мышц формируется уже на 7-й день заболевания на здоровой стороне лица в среднем у 67% пациентов, а при отсутствии своевременного лечения – у более чем 90% больных при неполном восстановлении лицевого нерва или его отсутствии [82]. Происходит растяжение ослабевших мышц пораженной стороны, что препятствует восстановлению их функции. При тяжёлом нарушении иннервации формируются атрофии мышц [100]. Если функция нерва начинает восстанавливаться, то с нарастанием силы мышц нарастает тонус мышц пораженной стороны лица, в том числе с развитием болевого синдрома [82,97]. А также в период от 4 месяцев до года появляется их избыточная активность – синкинезии [82,101].
Лагофтальм – неполное смыкание век вследствие слабости круговой мышцы глаза, встречается у 3/4 пациентов разной степени выраженности [102]. Встречается нарушение положения верхнего века (ретракция) и/или нижнего века (эктропион). Неполное смыкание век приводит к ксерозу переднего отрезка глазного яблока и его осложнениям: кератит, язва [82].
Первичными двигательными нарушениями НЛН являются:
снижение силы мышц пораженной стороны;
снижение тонуса мышц пораженной стороны;
лагофтальм.
Вторичными двигательными нарушениями НЛН являются:
гипертонус или контрактуры мышц лица здоровой или пораженной стороны;
атрофии мышц пораженной стороны;
синкинезии до постпаралитического гемиспазма пораженной стороны [82].
Факторами риска развития контрактур и синкинезий являются:
тяжёлая степень поражения нерва (клинически – прозоплегия, инструментально – поражение лицевого нерва более чем на 90% по данным ЭНМГ)
активная стимуляция мышц (ЛФК в максимальной амплитуде активного движения, электростимуляция) [82]. Успех восстановления при НЛН зависит от выявления рисков развития осложнений и проведения их профилактики [82].
Изолированное поражение краевой нижнечелюстной ветви лицевого нерва
Остро развившаяся асимметрия улыбки может быть связана с поражением всего одной ветви лицевого нерва, что внешне также проявляется односторонним снижением силы мышц в нижней половине лица, поэтому ошибочно интерпретируется как центральное поражение. Распространено изолированное поражение КНВ ЛН после стоматологических вмешательств, косметологических процедур, операций в области головы и шеи, травм лицевой части черепа и прилежащих мягких тканей (точная статистика неизвестна). Ветвь иннервирует МОНГ и подбородочную мышцу [94].
Стандартный протокол клинической оценки неврологического статуса выявляет слабость мышц, но не дифференцирует слабость конкретной мышцы. Развернутый клинический протокол с пошаговым тестированием всех мышц лица позволяет выявить выраженную асимметрию улыбки при пробе, когда пациента просят сказать «Ы-Ы» [94].
1.6.2.2. Гемифациальный спазм
Гемифациальный спазм характеризуется двигательными симптомами раздражения – спонтанным односторонним клоническим и / или тоническим спазмом мышц лица, т.е. моносимптомное пароксизмальное гиперкинетическое расстройство. Однако, мышечный спазм может сопровождаться щелчками в ухе (вызваны сокращениями стременной мышцы) или нейропатической болью с характеристиками невралгии тройничного нерва [15]. Приступ развивается в покое, иногда – даже во время сна.
При типичном течении заболевания спазм начинается с редких сокращений круговой мышцы глаза, постепенно прогрессируя, затрагивает всю половину лица со смыканием глазной щели.
При атипичном течении – спазм начинается с сокращения мышц щеки, далее распространяется вверх по лицу [50].
При длительном течении заболевания возможно развитие слабости мимических мышц (симптоматическая НЛН) вследствие длительного субклинического повреждения дистальной части лицевого нерва наряду с его гипервозбудимостью в проксимальных отделах [15]. Двусторонний ГФС может встречаться, но не достигает 5% случаев.
1.6.2.3. Лицевая миокимия
Лицевая миокимия проявляется спонтанными периодически возникающими и длящимися от нескольких секунд до нескольких часов, реже – до нескольких недель, односторонними самоограничивающимися, низкоамплитудными, пульсирующими подергиваниями в одной из мышц лица (чаще – нижняя порция пальпебральной части круговой мышцы глаза), которые более очевидны для пациента, чем для окружающих, усиливаются при произвольных движениях, но не инициируются ими [17,59].
«Красные флаги» при лицевой миокимии:
подергивания также в других мышцах лица и / или частях тела,
процесс двусторонний,
глаз открывается с трудом,
опущение века,
покраснение или отек века,
боль,
симптомы не проходят в течение нескольких недель,
наличие других неврологических симптомов [17].
Дифференциальную диагностику непроизвольных движений в области лица проводят клинически на основании жалоб, данных анамнеза и осмотра между лицевой миокимией, блефароспазмом, лицевым параспазмом, синкинезиями, тиками, эписиндромом (таблица 5). При подозрении на соматическую патологию, отравления, органическую патологию головного мозга требуется лабораторно-инструментальная диагностика.
Таблица 5. Дифференциальная диагностика непроизвольных движений в области лица
Дифференциальная диагностика |
Отличительный признак |
|---|---|
Лицевая миокимия |
Возникает периодически, низкоамплитудные сокращения в 1-2 мышцах, самоограничивающиеся, симптом более очевиден для пациента, чем для окружающих |
Блефароспазм, лицевой параспазм |
Длительно текущие прогрессирующие, двусторонние движения скручивающего характера, вовлекаются соседние мышцы |
Синкинезии |
Возникают только при определенном движении, одна мышца провоцирует сокращение другой |
Тики |
Дебют в детстве (3-7 лет), прогрессируют только до подросткового возраста |
Эпилепсия с миоклонией век (синдром Дживонса) |
Миоклония век с абсансами или без них, дрожание век с 2х сторон сразу после медленного закрытия век (глаза никогда не отводятся в сторону) |
1.6.3. Поражения других черепных нервов
Диагноз устанавливается клинически на основании неврологического осмотра.
К симптомам поражения обонятельного нерва относят снижение обоняния (гипосмия), отсутствие обоняния (аносмия) и повышенное обоняние (гиперосмия) [103].
Поражение черепных нервов глазодвигательной группы (глазодвигательный, блоковый и отводящий) включает в себя двигательные и вегетативные проявления: птоз верхнего века, расходящееся или сходящееся косоглазие, диплопия, изменение ширины зрачка на пораженной стороне, нарушение конвергенции и аккомодации, нарушение сочетанных движений глазных яблок в любых направлениях [103].
Среди поражений языкоглоточного нерва выделяют невралгию и нейропатию. При невралгии языкоглоточного нерва возникает пароксизмальная боль по типу ударов тока в области задней части языка, миндалины, глотки или угла нижней челюсти и/или уха, а также в аурикулярной и глоточной ветвях блуждающего нерва. Нейропатии языкоглоточного нерва включает в себя расстройства вкуса задней трети языка, снижение чувствительности в верхней половине глотки. Болевая нейропатия языкоглоточного нерва проявляется постоянной или почти постоянной болью в области иннервации языкоглоточного нерва, с присутствием или без кратковременных пароксизмов [1].
Поражение блуждающего нерва редко бывает изолированным, чаще вместе с другими черепными нервами каудальной группы. При поражении периферических двигательных волокон блуждающего нерва развивается парез мышц глотки, голосовых связок, что проявлением нарушением глотания (дисфагия) и охриплостью голоса (дисфония), неразборчивостью речи (диартрия). Среди проявлений нарушения иннервации сердца блуждающим нервом выделяют изменение частоты сердечных сокращение (тахи- и брадикардия), при одностороннем поражении симптомы выражены незначительно. Также при двустороннем поражении блуждающего нерва отмечают нарушение ритма дыхания.
При поражении добавочного нерва возникает отклонение головы в больную сторону, при этом резко ограничен поворот головы в здоровую сторону и затруднено поднимание плеч. Дли длительном поражении добавочного нерва развивается атрофия грудино-ключично-сосцевидной и трапециевидной мышц. При двустороннем поражении голова отклонена назад, поворот головы невозможен. При раздражении добавочного нерва происходит тоническая судорога мышц, иннервируемых добавочным нервом [103].
При периферическом поражении подъязычного нерва развивается парез ипсилатеральной половины языка, при стойком нарушении развивается атрофия мышц половины языка, фибриллярные подергивания (при ядерном поражении). При высовывании язык отклоняется в сторону пораженной мышцы. При двустороннем поражении подъязычного нерва развивается парез языка (глоссоплегия), язык становится неподвижным, речь – неразборчивой (дизартрия) или отсутствует (анартрия). При центральном поражении подъязычного нерва язык при высовывании отклоняется в сторону, противоположную очагу поражения [103].
Поражения тройничного нерва
Тригеминальная невралгия
Диагностика ТН основана на оценке данных клинической картины (Приложение Б1) [1]. Наличие нейроваскулярного конфликта по данным МРТ головного мозга не является основанием для диагноза классической ТН.
Атипичная лицевая боль
Диагностические критерии персистирующей идиопатической лицевой боли [5]:
-
Персистирующая идиопатическая лицевая боль
A. Боль в области лица, отвечающая критериям B и C.
B. Повторяется ежедневно более 2 часов в день на протяжении более 3 месяцев
C. Боль имеет все следующие характеристики:
1) плохо локализована и не соответствует зоне иннервации периферического нерва
2) тупая, ноющая или тянущая
D. Клиническое или лучевое обследование не выявляет патологии, и местные причины были исключены
E. Не соответствует другому диагнозу МКОБ или МКГБ-3
-
Персистирующая идиопатическая лицевая боль без соматосенсорных нарушений
A. Лицевая боль, отвечающая критериям: Персистирующая идиопатическая лицевая боль.
B. При качественном или количественном обследовании не выявляются соматосенсорные изменения.
-
Персистирующая идиопатическая лицевая боль с соматосенсорными нарушениями
A. Лицевая боль, отвечающая критериям: Персистирующая идиопатическая лицевая боль.
B. При качественном или количественном обследовании выявляются соматосенсорные изменения.
Возможная персистирующая идиопатическая лицевая боль
Лицевая боль, отвечающая критериям персистирующей идиопатической лицевой боли, за исключением той, что длится менее 3 месяцев
Комментарии: Диагноз «персистирующая идиопатическая лицевая боль» подразумевает, что количественное сенсорное тестирование не проводилось. В случае его проведения должен быть определен один из двух подтипов: персистирующая идиопатическая лицевая боль без соматосенсорных нарушений или персистирующая идиопатическая лицевая боль с соматосенсорными нарушениями.
Диагностические критерии орофациальной боли связанной с мышечным спазмом [5]:
A. Миофасциальная боль, отвечающая критериям: Вторичная миофасциальная орофациальная боль и критерию С ниже.
B. Диагностирован мышечный спазм в одной или нескольких мышцах, участвующих в жевании.
C. Минимум две из следующих характеристик, доказывающих причинно-следственную связь:
1) миофасциальная боль развивается в непосредственной тесной временной связи с началом спазма;
2) миофасциальная боль значительно усиливается параллельно с прогрессированием спазма;
3) миофасциальная боль значительно облегчается или
прекращается параллельно с облегчением или разрешением спазма.
D. Не соответствует другому диагнозу МКОБ.
Комментарии:
Диагностические критерии вторичной миофасциальной орофациальной боли:
A. Миофасциальная боль в любой жевательной мышце, отвечающая критериям C и D.
B. Диагностирована патология, которая может вызывать
миофасциальные боли
C. Миофасциальная боль соответствует обеим следующим
характеристикам:
1) возникает в челюсти, виске, ухе и/или перед ухом, что
соответствует обоим следующим критериям:
a) подтверждается при осмотре в пораженных мышцах или сухожилиях;
b) вызывается пальпацией пораженного сухожилия или мышцы
и/или максимальным пассивным или активным открыванием рта
2) изменяется за счет движения нижней челюсти, функцией или парафункцией (например, скрежетание или стискивание зубов).
D. Прослеживается причинная связь с основным заболеванием.
Диагностические критерии синдрома пылающего рта [5]:
A. Боль в области рта, отвечающая критериям B и C.
B. Повторяется ежедневно более 2 часов в день на протяжении более 3 месяцев
C. Боль имеет все следующие характеристики:
1) характер жжения;
2) ощущается поверхностно в слизистой оболочке полости рта.
D. Слизистая оболочка полости рта имеет нормальный вид,
а локальные или системные причины были исключены.
E. Не соответствует другому диагнозу МКОБ или МКГБ-3
Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Диагностика тригеминальной нейропатической боли основана на клинических проявлениях нейропатической боли, установлении факта повреждения тройничного нерва в анамнезе и при необходимости – лабораторном или инструментальном подтверждении.
Таблица 6. Диагностические критерии отдельных форм тригеминальной нейропатической боли [5]. Тригеминальная нейропатическая боль, связанная с Herpes zoster.
A. Односторонняя лицевая боль в области одной или нескольких ветвей тройничного нерва, продолжительностью менее 3 месяцев |
|---|
|
B. Один или несколько из следующих критериев: 1) герпетические высыпания расположены в области пораженного тройничного нерва; 2) вирус Varicella zoster был обнаружен в спинальной жидкости при помощи полимеразной цепной реакции; 3) положительный прямой иммунофлюоресцентный анализ на антиген вируса Varicella zoster или полимеразная цепная реакция на ДНК вируса Varicella zoster в клетках, полученных из основания повреждений. |
C. Не соответствует другому диагнозу МКОБ или МКГБ-3. |
Комментарий: В редких случаях боль протекает без герпетических высыпаний (zoster sine herpete). Диагноз в таких случаях подтверждается выделением ДНК вируса Varicella zoster при помощи полимеразной цепной реакции в цереброспинальной жидкости.
Таблица 7. Диагностические критерии отдельных форм тригеминальной нейропатической боли [5]. Тригеминальная постгерпетическая невралгия (ранее используемый термин – постгерпетическая тригеминальная невропатия).
|
А. Односторонняя лицевая боль в области одной или более ветвей тройничного нерва, сохраняющаяся или повторяющаяся на протяжении более 3 месяцев, а также отвечающая критерию C. |
|---|
B. Инфекция Herpes zoster затронула те же ветви тройничного нерва. |
C. Боль имеет тесную временную взаимосвязь с инфекцией Herpes zoster1 |
D. Не соответствует другому диагнозу МКОБ или МКГБ-3. |
Примечание 1: обычно боль развивается, пока сохраняются активные высыпания, но иногда и после их заживления. В таких случаях могут оставаться бледные или светло-фиолетовые рубцы как последствия герпетических высыпаний.
Таблица 8. Диагностические критерии отдельных форм тригеминальной нейропатической боли [5]. Посттравматическая тригеминальная нейропатическая боль (ранее используемые термины – анестезия долороза, болезненная посттравматическая тригеминальная нейропатия).
A. Боль в области иннервации тройничного нерва, которая сохраняется или возникает периодически на протяжении более 3 месяцев и отвечает критериям C и D. |
|---|
|
B. Оба следующих критерия: 1) факт механического, термического, радиационного или химического повреждения тройничного нерва в анамнезе; 2) подтверждаемое1 диагностическими тестами поражение тройничного нерва, объясняющее боль2. |
C. Боль возникла не позднее 6 месяцев после травмы3 нерва |
D. Связана с соматосенсорными симптомами4 в той же области иннервации тройничного нерва |
E. Не соответствует другому диагнозу МКОБ или МКГБ-3 |
Примечания:
Сюда относятся интраоперационное или нейровизуализационное подтверждение компрессии или другого поражения тройничного нерва, методы исследования нервной проводимости, вызванные потенциалы или данные биопсии кожи, подтверждающие уменьшение количества нервных окончаний, а также оценка роговичного рефлекса. Такие исследования имеют важное значение для определения причины боли, однако всегда должны оцениваться в совокупности с клиническими данными.
Степень повреждения нерва может варьировать от легкой до тяжелой и быть связана с прямой травмой или ятрогенией на фоне стоматологического лечения: местных анестезирующих инъекций, лечения корневого канала, удаления зуба и других хирургических манипуляций в полости рта.
В случае радиационного поражения постганглионарных волокон боль может возникать спустя более чем 3 месяца после воздействия.
Соматосенсорные (нейросенсорные) симптомы могут быть отрицательными (например, гипестезия и/или гипалгезия) и/или положительными (например, гипералгезия и/или аллодиния). Обратите внимание, что положительные соматосенсорные симптомы не являются специфичными для нейропатии. Наличие отрицательной или положительной соматосенсорной симптоматики в области боли служит достоверным признаком поражения тройничного нерва. Клиническое обследование дополняется лабораторными исследованиями, такими как количественное сенсорное тестирование.
Комментарий: диагноз Возможная посттравматическая тригеминальная нейропатическая боль устанавливают на основании диагностических критериев для Посттравматической тригеминальной нейропатической боли без критерия В2.
Таблица 9. Диагностические критерии отдельных форм тригеминальной нейропатической боли [5]. Тригеминальная нейропатическая боль, связанная с другим нарушением.
A. Боль в области иннервации одной или нескольких ветвей тройничного нерва, которая сохраняется или возникает периодически на протяжении 3 и более месяцев и соответствует критериям C и D. |
|---|
B. Диагностировано расстройство, способное вызвать такую тригеминальную нейропатическую боль, за исключением причин для посттравматической тригеминальной нейропатической боли и тригеминальной нейропатии, связанной с Herpes zoster. |
C. Боль развилась после начала предполагаемого расстройства или привела к его обнаружению. |
D. Наличие соматосенсорных симптомов1 в области боли |
E. Не соответствует другому диагнозу МКОБ или МКГБ-3. |
Примечание:
Соматосенсорные симптомы могут быть отрицательными (например, гипестезия и/или гипалгезия) и/или положительными (например, гипералгезия и/или аллодиния).
Комментарий: диагноз Возможная тригеминальная нейропатическая боль, связанная с другим нарушением, не соответствует критериям заболевания Тригеминальной нейропатической боли, связанной с другим нарушением.
Таблица 10. Диагностические критерии отдельных форм тригеминальной нейропатической боли [5]. Идиопатическая тригеминальная нейропатическая боль.
A. Боль в области иннервации одной или нескольких ветвей тригеминального нерва, которая сохраняется или возникает периодически на протяжении 3 и более месяцев и соответствует критерию С. |
|---|
|
B. Оба следующих критерия:
|
C. Боль связана с соматосенсорными симптомами1 в области иннервации тех же ветвей тройничного нерва |
D. Не соответствует другому диагнозу МКОБ или МКГБ-3 |
Примечание:
Соматосенсорные симптомы могут быть отрицательными (например, гипестезия и/или гипалгезия) и/или положительными (например, гипералгезия и/или аллодиния).
Тригеминальные автономные вегетативные цефалгии
Диагностика основывается на характерных жалобах и анамнезе пациента (Приложение Б4, Приложение Б5). Для установки диагноза применяются критерии Международной классификации головной боли 3-го пересмотра (ICHD-3) [1].
Кластерная головная боль
Диагностика КГБ [1]:
А. Как минимум 5 атак соответствующие критериям B-D
B. Сильная или очень сильная односторонняя боль в глазничной, подглазничной и/или височной области продолжительностью от 15 до 180 мин (без лечения)
C. Одно или оба из следующего:
-
Как минимум один из указанных симптомов или признаков на стороне головной боли:
a. инъекция конъюнктивы и/или слезотечение;
b. заложенность носа и/или ринорея;
c. отечность век;
d. потливость лба и лица;
e. миоз и/или птоз.
Чувство беспокойства или ажитация
D. Возникает с частотой от 1 раза в 2 дня до 8 приступов в день.
С. Не может быть лучше объяснено другим диагнозом из Международной классификации головной боли 3-го пересмотра (ICHD-3).
Вне приступа во время осмотра патологии обычно не выявляется, однако у некоторых пациентов может персистировать птоз и миоз.
Пароксизмальная гемикрания
Для установки диагноза применяются следующие критерии Международной классификации головной боли 3-го пересмотра (ICHD-3):
А. Как минимум 20 атак соответствующие критериям B-E
B. Сильная односторонняя боль в глазничной, подглазничной и/или височной области продолжительностью от 2 до 30 мин
C. Одно или оба из следующего:
-
Как минимум один из указанных симптомов или признаков на стороне головной боли:
a. инъекция конъюнктивы и/или слезотечение;
b. заложенность носа и/или ринорея;
c. отечность век;
d. потливость лба и лица;
e. миоз и/или птоз.
Чувство беспокойства или ажитация
D. Возникает с частотой > 5 приступов в день.
E. Полностью проходит на фоне терапевтических доз индометацина.
F. Не может быть лучше объяснено другим диагнозом из Международной классификации головной боли 3-го пересмотра (ICHD-3) [1].
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
Диагностика коротко длящейся односторонней невралгической головной боли с покраснением конъюнктивы и слезотечением - синдром SUNCT [1]:
А. Как минимум 20 атак соответствующие критериям B-D
B. Боль средней интенсивности или сильная односторонняя головная боль в глазничной, подглазничной, височной области и/или дрогой тригеминальной локализации продолжительностью от 1 до 600 секунд по типу одиночного укола, серии уколов или имеющих пилообразный паттерн [1]..
C. Как минимум один из указанных вегетативных симптомов или признаков на стороне головной боли:
a. инъекция конъюнктивы и/или слезотечение;
b. заложенность носа и/или ринорея;
c. отечность век;
d. потливость лба и лица;
e. миоз и/или птоз.
D. Возникает с частотой как минимум 1 раз в день.
С. Не может быть лучше объяснено другим диагнозом из Международной классификации головной боли 3-го пересмотра (ICHD-3) [1].
Диагностика кратковременной односторонней невралгической головной боли с краниальными вегетативными симптомами – SUNA-синдром [1]:
А. Короткие односторонние приступы невралгической головной боли, соответствующие определению хронической или эпизодичеcкой SUNA (см. пункт 1 или 2 ниже):
Эпизодическая SUNA атаки происходят в период от 7 дней до года, разделенные периодом ремиссии 3 месяца и более.
Хроническая SUNA атаки происходят в течении более 1 года без ремиссии или период ремиссии продолжается менее 3 месяцев.
B. Не более одного из следующего на стороне боли:
инъекция конъюнктивы
слезотечение
Гемикрания континуа
Диагностика гемикрании континуа [1]:
А. Односторонняя головная боль, соответствующая критериям B-D
B. Существует более 3 месяцев с периодами обострений интенсивностью от средней до высокой.
C. Одно или оба из следующего:
-
Как минимум один из указанных симптомов или признаков на стороне головной боли:
a. инъекция конъюнктивы и/или слезотечение;
b. заложенность носа и/или ринорея;
c. отечность век;
d. потливость лба и лица;
e. гиперемия, жжение в области лба и лица
f. ощущение распирания в ухе
e. миоз и/или птоз.
Чувство беспокойства или ажитация
D. Абсолютная эффективность терапевтических доз индометацина.
С. Не может быть лучше объяснено другим диагнозом из Международной классификации головной боли 3-го пересмотра (ICHD-3)
Поражения лицевого нерва
Общепринятых клинико-инструментальных критериев диагностики заболеваний поражения лицевого нерва не разработано. Диагноз ставится на основании характерных жалоб, анамнеза, данных физикального и инструментального обследования.
При нейропатии лицевого нерва цель диагностики – установить уровень поражения лицевого нерва, причину (этиологию), оценить степень тяжести и спрогнозировать динамику восстановления.
Поражения других черепных нервов
Диагностика НЯН клиническая и основана на характеристике болевого синдрома (Приложение Б3) [1,79]. Наличие нейроваскулярного конфликта на МРТ головного мозга не является основанием для диагноза классической НЯН.
Диагностика поражения обонятельного нерва, нервов глазодвигательной и каудальной групп основана на жалобах пациента и данных неврологического осмотра, подразумевает установление основного заболевания, вызвавшего поражение указанных черепных нервов (см. раздел этиологии).
2.1.1. Поражения тройничного нерва
2.1.1.1. Тригеминальная невралгия
Жалобы и анамнез описаны в разделе «Клиническая картина».
2.1.1.2. Атипичная лицевая боль
Жалобы и анамнез описаны в разделе «Клиническая картина».
При сборе анамнеза важно обращать внимание на «красные флаги», которые могут свидетельствовать о вторичной природе заболевания [104,105]:
Внезапное начало боли.
Лихорадка, сыпь, менингеальные симптомы.
Боль, усиливающаяся при перемене положения тела, физической активности, кашле, чихании.
Нарастающий характер боли.
Боль, резистентная к адекватно назначенной терапии.
Боль, впервые возникшая в возрасте старше 50 лет
Изменения в неврологическом статусе.
Необъяснимая потеря веса, гипергидроз.
Онкологическое заболевание в анамнезе.
Иммунодефицитное состояние в анамнезе, история длительного употребления глюкокортикостероидов.
Рекомендуется клиническая диагностика, основанная на специфических клинических проявлениях атипичной лицевой боли и соответствии клинической картины заболевания диагностическим критериям в соответствии с последней версией Международной классификации орофациальной боли [5].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарий: Международная классификация орофациальной боли, одобренная Международным обществом головной боли и Международной ассоциацией по изучению боли, является основным инструментом диагностики любых форм головной и лицевой боли (Приложение Б2).
2.1.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Жалобы описаны в разделе «клиническая картина».
Анамнез описан в разделе «этиология заболевания».
Рекомендуется сбор анамнеза и жалоб при патологии периферической и центральной нервной системы и головного мозга с клинической оценкой характеристик боли и чувствительных нарушений в лице всем пациентам с жалобой на боль в области ветвей тройничного нерва для диагностики нейропатии [28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии:
Подтверждение нейропатического характера боли проводят по опросникам, прошедшим русскоязычную лингвистическую адаптацию и валидацию, – DN-4, painDETECT, Лидская шкала оценки невропатической боли (the Leeds Assessment of Neuropathic Symptoms and Signs Pain Scale, LANSS).
В зависимости от повреждающего фактора следует определить отдельную форму тригеминальной нейропатической боли в соответствии с диагностическими критериями последней версии Международной классификации орофациальной боли или Международной классификации головного боли (таблица 6-10).
2.1.1.4. Тригеминальные автономные вегетативные цефалгии
Жалобы и анамнез описаны в разделе «клиническая картина».
2.1.2. Поражения лицевого нерва
2.1.2.1. Нейропатия лицевого нерва
Жалобы и анамнез описаны в разделе «Клиническая картина». Особенности сбора жалоб и анамнеза:
Рекомендуется проводить активный сбор анамнеза и жалоб при патологии периферической нервной системы (включая данные эпиданамнеза) у всех пациентов с асимметрией лица вследствие односторонней слабости мимических мышц с целью проведения дифференциального диагноза, установления центрального или периферического уровня поражения, этиологии заболевания [82,106,107].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Необходимо уточнить длительность заболевания и скорость его развития, порядок появления симптомов, наличие двигательных расстройств в виде слабости верхней и нижней групп мимических мышц половины лица, нарушения слуха в виде повышенной чувствительности к звукам, нарушения вкуса или сухость во рту, боль в ухе или заушной области накануне или в момент развития асимметрии; наличие в анамнезе травм или операций, косметологических процедур, стоматологических вмешательств, наличие других заболеваний (гипертоническая болезнь, сахарный диабет), в том числе неврологических, наличие беременности, повышения температуры тела, увеличения лимфатических узлов, покраснения или отечности тканей головы и шеи, высыпаний на коже лица, околоушной области, внутри ушной раковины; пребывание в эндемичных регионах (клещевой энцефалит) в течение месяца до дебюта симптомов.
Рекомендуется при наличии «красных флагов» пациентам с НЛН проводить расширенный объем клинико-лабораторно-инструментального обследования с целью проведения дифференциальной диагностики [82].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
2.1.2.2. Гемифациальный спазм
Жалобы и анамнез описаны в разделе «Клиническая картина».
2.1.2.3. Лицевая миокимия
Жалобы и анамнез описаны в разделе «Клиническая картина».
2.1.3. Поражения других черепных нервов
Жалобы и анамнез описаны в разделе «клиническая картина».
2.2.1. Поражения тройничного нерва
2.2.1.1. Тригеминальная невралгия
Рекомендуется первичная консультация невролога с визуальным исследованием при патологии периферической нервной системы, исследования чувствительной и двигательной сферы при патологии периферической нервной системы, с прицельной оценкой чувствительных нарушений в проекции иннервации ветвей тройничного нерва, проведением пальпации при патологии периферической нервной системы с бимануальным исследованием жевательных мышц для оценки провокации боли воздействием на триггерные точки безболевыми раздражителями, для исключения симптоматической ТН, дисфункции височно-нижнечелюстного сустава, миофасциальной орофациальной боли, связанной с мышечным спазмом [1,83].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
2.2.1.2. Атипичная лицевая боль
Клиническая диагностика всех форм атипичной лицевой боли включает неврологический осмотр, оценку соматического и локального статуса.
Рекомендуется осмотр невролога для выявления возможных причин вторичной лицевой боли и дополнительное обследование с целью поиска специфических причин заболевания При наличии у пациента симптомов опасности - "красных флагов" [105].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Рекомендуется у всех пациентов с атипичной лицевой болью исследование локального, соматического и неврологического статуса с целью исключения органической патологии и возможной симптоматической природы лицевой боли [4,7,20,26,86,108].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: При проверке неврологического статуса у 60-75% пациентов с ПИЛБ могут выявляться дизестезии, парестезии, субъективное ощущение онемения, однако, объективное выпадение чувствительности или другие неврологические симптомы не выявляются [4,86]. При СПР и миофасциальной орофациальной боли, связанной с мышечным спазмом при неврологическом осмотре так же не выявляется изменений. Рекомендуется провести комплексное обследование области головы и шеи пациента. При визуальном осмотре области головы и шеи следует обращать внимание на наличие повреждений кожных покровов, изменений цвета кожных покровов или наличие локального отека. Пальпацию лимфатических узлов и слюнных желез следует проводить для обнаружения и исключения любых пальпируемых образований, присутствующих в этой области [108]. Пальпация мышц лица должна проводиться следующим образом: давление с усилием в 1 кг в течение 2 секунд, чтобы вызвать провокацию боли в области пальпации, давление с усилием в 1 кг в течение 5 секунд - чтобы вызвать отраженную или иррадиирующую боль. Следует заметить, что для выявления патологии сила пальпации более значима, чем ее продолжительность [5].
2.2.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Рекомендуется проведение визуального исследования при патологии периферической нервной системы, исследование чувствительной и двигательной сферы при патологии периферической нервной системы с прицельной оценкой чувствительных нарушений в проекции иннервации ветвей тройничного нерва и исследованием корнеального рефлекса, выявления депигментации/пигментации кожи лица всем пациентам с подозрением на тригеминальную нейропатическую боль [1,83].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарий:
Целесообразна оценка чувствительных нарушений по опросникам, прошедшим русскоязычную лингвистическую адаптацию и валидацию, – DN-4, painDETECT, Лидская шкала оценки невропатической боли (the Leeds Assessment of Neuropathic Symptoms and Signs Pain Scale, LANSS);
Важную роль в установлении диагноза играет оценка динамики болевого синдрома и других сенсорных нарушений, особенно после перенесенных нейроаблятивных процедур на область тройничного ганглия или корешка тройничного нерва;
При рецидиве болевого синдрома следует учесть отличия или стереотипность болевых пароксизмов и других сенсорных изменений для исключения новой лицевой боли или рецидива ранее диагностированной лицевой боли.
Рекомендуется пальпация поверхностной височной артерии всем пациентам с впервые возникшей болью в области глазничной ветви тройничного нерва в возрасте после 50 лет и эпизодами amaurosis fugax, связанными с болью, для исключения головной боли, связанной с гигантоклеточным артериитом [1][109].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение пальпации при патологии периферической нервной системы в объеме бимануального исследования жевательных и височных мышц у пациентов с сомнительным диагнозом тригеминальной нейропатической боли для исключения дисфункции височно-нижнечелюстного сустава [1,83].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Рекомендуется первичная консультация невролога с визуального исследования при патологии периферической нервной системы, исследования чувствительной и двигательной сферы при патологии периферической нервной системы с прицельной оценкой чувствительных нарушений в проекции иннервации ветвей тройничного нерва, проведение пальпации при патологии периферической нервной системы с бимануальным исследованием жевательных мышц для оценки провокации боли воздействием на триггерные точки безболевыми раздражителями, для исключения симптоматической ТН, дисфункции височно-нижнечелюстного сустава, миофасциальной орофациальной боли, связанной с мышечным спазмом [1,83].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
2.2.1.4. Тригеминальные автономные вегетативные цефалгии
Рекомендуется осмотр невролога для исключения вторичного характера тригеминальной автономной вегетативной цефалгии [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2.2.2. Поражения лицевого нерва
2.2.2.1. Нейропатия лицевого нерва
Данные физикального обследования описаны в разделе «Клиническая картина». Особенности физикального обследования:
Рекомендуется проведение приема (осмотра, консультации) первичного врача-невролога, включающего визуальное исследование при патологии периферической нервной системы, пальпацию при патологии периферической нервной системы, исследование чувствительной и двигательной сферы при патологии периферической нервной системы; а также пальпацию челюстно-лицевой области (околоушные слюнные железы, лимфоузлы) всем пациентам с асимметрией лица для проведения дифференциальной диагностики [37,82,107,110,111].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Рекомендуется проведение визуального исследования мышц, пальпации мышц, определение статической силы одной мышцы, определение динамической силы для одной мышцы (для всех мимических мышц), в том числе с регистрацией непроизвольных движений (синкинезий), всем пациентам с развившейся асимметрией лица для определения уровня и степени поражения [37,82,110,111].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: необходимо оценить наличие, характер и выраженность двигательных расстройств на лице, таких как снижение силы мышц верхней и нижней групп мимических мышц, повышение мышечного тонуса мышц условно здоровой и / или пораженной стороны лица, синкинезии, смещение средней линии лица. Силу мышц нижней трети лица врачи оценивают только в 1/3 случаев, недостаточно внимания уделяется оценке тонуса мышц и регистрации непроизвольных движений [112,113]. Для оценки силы мимических мышц необходимо проводить пошаговое тестирование: пробы для оценки объема активных движений (силы) каждой мимической мышцы (таблица 11) [94]. Оценку тонуса мышц проводить визуально и пальпаторно на здоровой и пораженной стороне, учитывая не только его снижение, но и повышение [82]. Наличие смещения средней линии лица оценивают как в покое, так и при движении, учитывают сторону смещения – пораженная или здоровая. Смещение средней линии лица указывает на повышение тонуса мышц [82]. Для оценки непроизвольных движений пациенту предлагают ряд инструкций, при каждом движении оценивают, какая мышца содружественно сокращается (таблица 12). При обозначении патологической синкинезии сначала указывают «провоцирующую» мышцу, а затем – «отвечающую». Наиболее частые – окуло-скуловая (90%), оро-окулярная (59%) [53].
Таблица 11. Протокол оценки объема активных движений мимических мышц [94].
Исследуемая мышца |
Инструкция для пациента |
Лобное брюшко надчерепной мышцы |
Поднимите брови вверх |
Мышца, сморщивающая бровь |
Нахмурьтесь |
Круговая мышца глаза (вековая часть) |
Спокойно закройте глаза, |
Круговая мышца глаза (орбитальная часть) |
Зажмурьте глаза |
Мышцы поднимающая верхнюю губу, крыло носа, угол рта |
Покажите «оскал» зубов |
Малая и большая скуловые мышцы |
Сомкните губы и улыбнитесь |
Щечная мышца |
Надуйте щеки |
Мышца смеха |
Разомкните губы и широко улыбнитесь |
Круговая мышца рта |
Вытяните губы в трубочку |
Мышца, опускающая угол рта |
Покажите грустную улыбку |
Мышца, опускающая нижнюю губу |
Опустите нижнюю губу, скажите: «Ы-Ы» |
Подбородочная мышца |
Поднимите нижнюю губу вверх |
Подкожная мышца шеи |
Скажите: «Ы-Ы» и напрягите шею |
Таблица 12. Основные паттерны патологических синкинезий [53]
Вид синкинезии |
Клиническое проявление |
оро-окулярная |
при «вытягивании губы трубочкой», «надувании щек», жевании сужение глазной щели |
окуло-фронтальная |
при моргании, спокойном закрывании глаз, зажмуривании наморщивается лоб |
окуло-скуловая |
при моргании, спокойном закрывании глаз, зажмуривании сокращение скуловой мышцы (углубление носогубной складки) |
окуло-назальная |
при моргании, спокойном закрывании глаз, зажмуривании сокращается носовая мышца (синкинезия может быть физиологической) |
синкинезия Гюйе |
при зажмуривании крыло носа приподнимается вверх и кнаружи |
окуло-оральная |
при моргании, зажмуривании возникает сокращение носогубной складки, скуловых мышц, верхней губы |
окуло-платизменная |
зажмуривание глаза вызывает напряжение поверхностной мышцы шеи |
окуло-аурикулярная |
при зажмуривании непроизвольно приподнимается ушная раковина |
фронто-назальная |
поднимание бровей вызывает сокращение носовой мышцы |
фронто-оральная |
при наморщивали лба происходит непроизвольное сокращение угла рта |
синкинезия Марина-Амата |
полное открытие челюсти или движение челюсти в боковых направлениях вызывает закрывание век, редкий вид синкинезии |
симптом «крокодиловых слез» |
слезотечение из глаза на пораженной стороне при жевании или боковых движениях нижней челюсти |
окуло-стапедиальная |
при моргании и закрытии глаз происходит одностороннее снижение слуха или шум в ухе |
звукоиндуцированная синкинезия |
прослушивание звона клавиш, хлопков в ладоши или звука трубы вызывает непроизвольные сокращения мимических мышц |
ретроаурикулярная боль |
хроническая боль в заушной области, возникающая в период менструации после перенесенного паралича Белла |
Рекомендуется оценить тяжесть симптомов по шкале ХБ (Приложение Г4) с внесением результатов оценки в медицинскую документацию, для последующего динамического наблюдения за пациентом – Саннибрукская система оценки лица (Приложение Г5) всем пациентам с симптомами НЛН [114–117].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: СБ является более полной и чувствительной для оценки функции лицевого нерва при НЛН в динамике [118].
Рекомендуется провести визуальное исследование глаз – оценить наличие и степень выраженности лагофтальма пациентам с НЛН с целью проведения ранней профилактики развития осложнений лагофтальма и своевременного направления к офтальмологу [102,119].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Пациента просят без усилия сомкнуть веки (спокойно закрыть глаза), а затем – с усилием зажмуриться. При проведении проб визуально оценивают полноту закрытия век, измеряют расстояние в мм между верхним и нижним веками, далее отдельно регистрируют положение верхнего и нижнего века, визуально оценивают наличие инъекций конъюнктивы.
Рекомендуется прием (осмотр, консультация) врача-невролога повторный в течение нескольких месяцев после начала восстановления пациентом с идиопатической и симптоматической НЛН с целью профилактики и своевременного лечения осложнений, в том числе – офтальмологических [115,120,121].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
2.2.2.2. Гемифациальный спазм
Данные физикального обследования описаны в разделе «Клиническая картина». Особенности физикального обследования:
Рекомендуется проведение приема (осмотра, консультации) первичного врача-невролога, включающего визуальное исследование при патологии периферической нервной системы, пальпацию при патологии периферической нервной системы, исследование чувствительной и двигательной сферы при патологии периферической нервной системы; а также пальпацию челюстно-лицевой области (околоушные слюнные железы, лимфоузлы) всем пациентам с ГФС для проведения дифференциальной диагностики [122–124].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Рекомендуется проведение визуального исследования мышц, пальпации мышц, определение статической силы одной мышцы, определение динамической силы для одной мышцы для всех мимических мышц, в том числе с регистрацией непроизвольных движений, всем пациентам с ГФС для проведения дифференциальной диагностики [122–124].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: непроизвольные движения на одной половине лица по типу тонического, клонического или тонико-клонического спазма мышц, развиваются в покое, могут усиливаться при проведении проб. Возможно выявление прозопареза, гипертонуса мышц пораженной стороны.
2.2.2.3. Лицевая миокимия
Данные физикального обследования описаны в разделе «Клиническая картина». Особенности физикального обследования:
Рекомендуется проведение приема (осмотра, консультации) первичного врача-невролога, включающего визуальное исследование при патологии периферической нервной системы, пальпацию при патологии периферической нервной системы, исследование чувствительной и двигательной сферы при патологии периферической нервной системы; а также пальпацию челюстно-лицевой области (околоушные слюнные железы, лимфоузлы) всем пациентам с лицевой миокимией для выявления красных флагов [17,59].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение визуального исследования мышц, пальпации мышц, определение статической силы одной мышцы, определение динамической силы для одной мышцы для всех мимических мышц, в том числе с регистрацией непроизвольных движений, всем пациентам с лицевой миокимией для выявления красных флагов [17,59].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.2.3. Поражения других черепных нервов
Рекомендуется проведение визуального исследования при патологии периферической нервной системы, исследование чувствительной и двигательной сферы при патологии периферической нервной системы, пальпация при патологии периферической нервной системы у пациентов всем пациентам с подозрением на НЯН для исключения вторичной этиологии заболевания [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.3.1. Поражения тройничного нерва
2.3.1.1. Тригеминальная невралгия
Специфическая лабораторная диагностика для ТН не разработана.
2.3.1.2. Атипичная лицевая боль
Синдром пылающего рта
Рекомендуется у всех пациентов с СПР проведение лабораторных диагностических исследований в объеме общего (клинического) анализа крови, анализа крови биохимического общетерапевтического с исследованием уровня глюкозы в крови, определение уровня витамина B12 (цианокобаламина) в крови, исследование уровня фолиевой кислоты в сыворотке крови, исследование уровня общего гемоглобина в крови, исследование уровня железа сыворотки крови, исследование уровня ферритина в крови, исследование уровня трансферрина сыворотки крови, а также исследование уровня общего эстрадиола в крови, исследование уровня эстрона в крови, исследование уровня общего эстриола в крови и исследование уровня прогестерона в с целью исключения возможной симптоматической природы СПР [7,125–128].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: дефицит питания, сахарный диабет и климактерические расстройства диагностируются посредством гематологической оценки нутритивного статуса, уровня глюкозы в крови и концентрации эстрогена/прогестерона соответственно. Если лабораторное обследование выявляет один или несколько из этих системных факторов, такого пациента следует рассматривать как страдающего вторичным СПР, тогда как отсутствие этих факторов указывает на окончательный диагноз первичного СПР [7].
2.2.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Не рекомендуется определение антител к вирусу ветряной оспы и опоясывающего лишая (Varicella-Zoster virus) в крови для подтверждения постгерпетической тригеминальной невралгии [129].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств 3)
Комментарий: лабораторное определение антител к Varicella-Zoster virus не имеет большого клинического значения из-за высокой представленности в популяции [130].
Рекомендуется комплекс исследований для оценки общевоспалительных реакций в объеме исследование уровня С-реактивного белка в сыворотке крови и исследование скорости оседания эритроцитов всем пациентам с впервые возникшей болью в области глазничной ветви тройничного нерва в возрасте старше 50 лет и эпизодами amaurosis fugax, связанными с болью, для исключения головной боли, связанной с гигантоклеточным артериитом [109].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий: Диагностически значимым для гигантоклеточного артериита является уровень СОЭ ≥ 50 мм/ч или СРБ ≥ 10 мг/л в составе других диагностических критериев заболевания [109].
2.3.1.4. Тригеминальные автономные вегетативные цефалгии
При типичной клинической картине не требуется.
2.3.2. Поражения лицевого нерва
2.3.2.1. Нейропатия лицевого нерва
Лабораторная диагностика направлена на определение этиологического фактора и выявление остроты процесса.
Рекомендуется провести исследование общего (клинического) анализа крови развернутого всем пациентам с НЛН для исключения симптоматических форм заболевания, определения его тяжести и прогноза на восстановление [131].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: определяют концентрацию гемоглобина, количества эритроцитов, тромбоцитов, лейкоцитов, сдвиг лейкоцитарной формулы в сторону нейтрофилов свидетельствует о неблагоприятном прогнозе.
Рекомендуется провести анализ крови биохимический общетерапевтический, включая исследование уровня глюкозы в крови натощак всем пациентам с НЛН с целью исключения симптоматических форм НЛН [132–138].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: выявляют метаболические нарушения (сахарный диабет, нарушение функции печени, почек).
Рекомендуется провести исследование уровня гликированного гемоглобина в крови у пациентов с НЛН, страдающих сахарным диабетом, с целью оценки компенсации сахарного диабета ввиду необходимости назначения больным высоких доз глюкокортикоидов [139].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Рекомендуется проведение серологической диагностики в дебюте симптомов – определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови; определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови; определение антител к вирусу простого герпеса (Herpes simplex virus) в крови, определение антител к вирусу ветряной оспы и опоясывающего лишая (Varicella-Zoster virus) в крови, определение антител классов М, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови, определение антител классов М, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein - Barr virus) в крови, определение антител к вирусу герпеса человека 6 типа (Herpesvirus 6) в крови пациентам с НЛН и подозрением на инфекционную этиологию заболевания [34,140].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение серологической диагностики в дебюте симптомов – определение антител к вирусу клещевого энцефалита в крови пациентам с НЛН и подозрением на клещевой энцефалит [48,141–143].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Рекомендуется проведение исследования уровня тиреотропного гормона (ТТГ) в крови пациентам с НЛН для исключения патологии щитовидной железы [144].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: при гипотиреозе возрастает риск развития НЛН [138].
2.3.2.2. Гемифациальный спазм
Рекомендуется провести исследование общего (клинического) анализа крови развернутого и анализ крови биохимический общетерапевтический, включая исследование уровня глюкозы в крови натощак всем пациентам с НЛН с целью исключения вторичных форм ГФС [122–124].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: исключают наличие воспаления и метаболических нарушений.
2.3.2.3. Лицевая миокимия
При типичном течении заболевания и отсутствии «красных флагов» лабораторная диагностика не проводится.
Рекомендуется провести исследование общего (клинического) анализа крови развернутого и анализ крови биохимический общетерапевтический, включая исследование уровня глюкозы в крови всем пациентам с НЛН в рамках исследований общеклинического минимума и другой лабораторной диагностики по показаниям пациенту с симптомами лицевой миокимии в случаях выявления «красных флагов» с целью диагностики вторичных (симптоматических) форм [17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.3.3. Поражения других черепных нервов
Специфическая лабораторная диагностика для поражения черепных нервов не разработана.
2.4.1. Поражения тройничного нерва
2.4.1.1. Тригеминальная невралгия
Рекомендуется проведение обзорной магнитно-резонансной томографии головного мозга с последовательностью 3d SPGR всем пациентам с клинической картиной ТН для уточнения этиологии заболевания, исключения объемных образований, демиелинизирующего заболевания [145].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарий:
Название рекомендуемых последовательностей могут различаться в зависимости от производителя магнитного томографа;
При подозрении на объемное образование, демиелинизирующее заболевание и другие структурные изменения (нейросаркоидоз, метастазы и другое) показано введение контрастного усиления. Желательная толщина срезов для контрастной последовательности до 2 мм;
Рекомендуется проведение магнитно-резонансной томографии головного мозга в режиме FIESTA + 3d TOF пациентам с клинической картиной ТН после исключения симптоматической этиологии заболевания при возникновении фармакорезистентности, непереносимости или снижении приверженности к консервативным методам лечения для подтверждения или исключения НВК [146].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарий:
Согласно международной классификации головной боли, НВК диагностируют в случае наличия структурных изменений корешка нерва (дистопия, атрофия);
Название рекомендуемых последовательностей могут различаться в зависимости от производителя магнитного томографа;
Желательной толщиной срезов для последовательности FIESTA (CISS, DRIVE) является 0,4-0,6 мм;
Для диагностики структурных изменений корешка тройничного нерва предпочтительнее томографы с напряженностью магнитного поля 3 Тл, но не менее 1,5 Тл.
Рекомендуется выполнение дополнительных методов обследования (ортопантомография и КЛТ, МРТ суставов (один сустав) с прицельным исследованием височно-нижнечелюстных суставов, УЗИ слюнных желез, визуальное исследование и пальпация мышц для исключения дисфункции височно-нижнечелюстных суставов) пациентам с лицевой болью, клиническая картина которой не соответствует критериям ТН для исключения другой орофациальной боли и дисфункции ВНЧС [147–150].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарий: выбор метода дополнительного исследования определяется клинической картиной и предварительным диагнозом.
2.4.1.2. Атипичная лицевая боль
Рекомендуется МРТ головного мозга при впервые выявленной атипичной лицевой боли и при наличии у пациента симптомов опасности - "красных флагов" [105].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Персистирующая идиопатическая лицевая боль
Рекомендуется пациентам с атипичной картиной лицевой боли, наличии «красных флагов», изменений в неврологическом статусе, проведение магнитно-резонансной томографии головного мозга и магнитно-резонансной томографии мягких тканей головы, магнитно-резонансной томографии позвоночника (один отдел) – шейного отдела с изучением состояния костных структур, магнитно-резонансной томографии шеи для исключения симптоматической лицевой боли [20,26,151,152].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: Дифференциальный диагноз персистирующей идиопатической лицевой боли проводится с рядом заболеваний: боль, связанная с патологией костей черепа, болезни уха, синусит, патология челюстей, зубов и окружающих тканей, патология височнонижнечелюстного сустава; патология краниальных нервов, такая как тригеминальная компрессия, диабетическая невропатия глазодвигательных нервов, herpes zoster, постгерпетическая невралгия, синдром Толоса-Ханта, шейно-язычный синдром; тригеминальная невралгия; глоссофаренгиальная невралгия; невралгия промежуточного нерва; невралгии конечных ветвей краниальных нервов; головная боль, связанная с внешним сдавлением; холодовая головная боль; центральная постинсультная боль, интракраниальные опухоли, опухоли полости рта [20,26,151,152].
Рекомендуется при подозрении на наличие сенсорных нарушений проведение количественного сенсорного тестирования [4,5,87].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Миофасциальная орофациальная боль связанная с мышечным спазмом
Рекомендуется пациентам с подозрением на миофасциальную орофациальную боль связанную с мышечным спазмом (при недостаточном количестве клинико-анамнестических данных) проведение электромиографии накожной (одна анатомическая зона) [153].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 3).
Комментарии: Исследование проводят лишь в случаях, когда диагноз требует подтверждения, например односторонняя или нетипичная боль. Исследование возможно как поверхностными, так и игольчатым электродом. В обоих случаях признаком текущего мышечного спазма будет регистрация ПДЕ в покое в проекции мышц (или непосредственно в мышце, если используется игольчатый электрод) [5,154].
2.4.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
При выявлении признаков компрессии тройничного нерва по результатам инструментального обследования обязательным основанием для установления нейропатической тригеминальной боли является сочетание выявленных изменений с клинической картиной, топическое соответствие инструментальных находок проявлениям нейропатии.
Рекомендуется обзорная МРТ головного мозга в стандартных режимах всем пациентам с диагнозом Возможная посттравматическая тригеминальная нейропатическая боль, Возможная тригеминальная нейропатическая боль, связанная с другим нарушением, и Идиопатическая тригеминальная нейропатическая боль с целью уточнения возможных причин клинических проявлений [155].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии:
1. При интраоперационном подтверждении травмы или компрессии тройничного нерва дополнительные инструментальные методы диагностики не требуются;
2. При необходимости исследование может быть дополнено контрастным усилением, ангиографическим режимом (3D Tof), режимом с жироподавлением (FatSat) и другими;
3. Желательная толщина срезов на последовательностях Т1, Т2 до 2 мм.
Рекомендуется исследование коротколатентных вызванных потенциалов с тройничного нерва пациентам с диагнозом Вероятная посттравматическая тригеминальная нейропатическая боль, Возможная тригеминальная нейропатическая боль, связанная с другим нарушением, и Идиопатическая тригеминальная нейропатическая боль с целью установления нарушения проведения по тройничному нерву в качестве дополнительного метода диагностики [1,5,156].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарий: при наличии другого инструментального исследования или интраоперационной визуализации, подтверждающих повреждение или травму тройничного нерва, исследование вызванных потенциалов не обязательно к выполнению.
Рекомендуется количественное сенсорное тестирование пациентам с тригеминальной нейропатической болью с целью объективизации чувствительных нарушений в качестве дополнительного метода диагностики [1,5,28].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение ортопантомографии, спиральной компьютерной ортопантомографии, конусно-лучевой томографии и/или исследование пазух носа (компьютерная томография придаточных пазух носа, гортани/ Рентгенография придаточных пазух носа) пациентам с диагнозом Возможная тригеминальная нейропатическая боль, связанная с другим нарушением, и идиопатическая тригеминальная нейропатическая боль с целью исключения одонтогенных причин заболевания и воспалительных процессов в придаточных пазухах носа в качестве причины болевого синдрома [157].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий: для диагностики одонтогенных причин заболевания из рентгенологических методов предпочтительна КЛТ, также возможно применение ортопантомографии, прицельная рентгенография. Для диагностики воспалительных заболеваний придаточных пазух носа возможно применение КТ или рентгенографии.
2.4.1.4. Тригеминальные автономные вегетативные цефалгии
Кластерная головная боль
Рекомендуется проведение МРТ головного мозга с контрастным усилением пациентам с впервые выявленными симптомами, характерными для кластерной головной боли, для исключения иной причины симптоматики (опухоль, артерио-венозная мальформация, воспалительные заболевания головного мозга) [158–160].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Комментарий: В случае изменения характера симптомов во время приступов необходимо повторить исследование. В отдельных случаях у пациентов с атипичной клинической картиной, впервые появившейся симптоматикой в возрасте старше 60 лет возможно проведение по показаниям:
Компьютерная томография головного мозга (КТ основания черепа, в случае невозможности проведения МРТ головного мозга);
Общий (клинический) анализ спинномозговой жидкости;
Дуплексное сканирование интракраниальных отделов брахиоцефальных артерий;
Магнитно-резонансная ангиография интракраниальных сосудов (исключить артерио-венозные мальформации или диссекцию артерий).
Дифференциальный диагноз проводится со следующими заболеваниями:
пароксизмальная гемикрания;
коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением, SUNCT-синдром (эпизодическая, хроническая);
Кратковременная односторонняя невралгическая головная боль с краниальными вегетативными симптомами, SUNA-синдром (эпизодическая, хроническая);
мигрень;
височный артериит;
тригеминальная невралгия;
синусит;
глаукома;
опухоль головного мозга;
артериовенозная мальформация
острое нарушение мозгового кровообращения;
диссекция сонной или позвоночной артерии [158–160].
Пароксизмальная гемикрания
Рекомендуется проведение МРТ головного мозга с контрастным усилением пациентам с впервые выявленными симптомами, характерными для пароксизмальной гемикрании, для исключения иной причины симптоматики (опухоль, артерио-венозная мальформация, воспалительные заболевания головного мозга) [158–160].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
Коротко длящаяся односторонняя невралгическая головная боль с покраснением конъюнктивы и слезотечением
Рекомендуется проведение МРТ головного мозга пациентам с впервые возникшими приступами SUNCT / SUNA для исключения очагового поражения головного мозга [161–163].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4).
Гемикрания континуа
Рекомендуется проведение МРТ головного мозга пациентам с гемикраниа континуа для исключения очагового поражения головного мозга [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5).
2.4.2. Поражения лицевого нерва
2.4.2.1. Нейропатия лицевого нерва
Установление причины и локализации поражения лицевого нерва
Методом выбора является МРТ головного мозга с контрастированием, включая околоушную слюнную железу, поскольку исследование позволяет оценить состояние лицевого нерва на его протяжении. Для идиопатической формы НЛН (паралич Белла) характерно (но не специфично) накопление контрастного вещества лицевым нервом на стороне клинических симптомов [164–166].
В экстренном порядке МРТ проводят пациентам с нетипичной клинической картиной НЛН при выявлении других неврологических симптомов, в том числе – для исключения ОНМК [167]. При типичной клинической картине выполнение МРТ в экстренном порядке нецелесообразно [168].
В плановом порядке МРТ проводят пациентам даже с типичной клинической картиной паралича Белла [33]. При типичной клинической картине НЛН в 8–12% случаев выявляют объемные новообразования, 30% из которых – злокачественные [44]. Необходим расширенный протокол с контрастированием [115]. В действующей клинической практике МРТ проводят только в 13% случаях, из них с контрастным усилением – каждому 4-5 пациенту [112]. Поскольку рекомендуемые протоколы МРТ различаются, исследование выполняется неправильно, результаты не позволяют дифференцировать воспалительный и неопластический процесс даже при интерпретации опытными врачами [44,113].
Иностранные руководства рекомендуют проводить МРТ с контрастированием всем пациентам в течение 1 месяца от дебюта симптомов [115]. Если спонтанное восстановление функции нерва при НЛН возможно, то у 80% пациентов (из всех выздоровевших) оно наступает в первые 2-3 недели [37]. Целесообразно назначать МРТ пациентам с типичной клинической картиной паралича Белла только при сохранении симптомов более 2-3 недель, а также всем пациентам с нетипичной клинической картиной – наличием «красных флагов».
Одним из развивающийся методов диагностики поражения краниальных нервов (в том числе лицевого) является нейросонография. В клинической практике применяется редко и преимущественно у детей [169].
Рекомендуется проводить компьютерную томографию или магнитно-резонансную томографию головного мозга в экстренном порядке пациентам с нетипичной клинической картиной НЛН (наличием других неврологических симптомов) с целью исключения альтернативных причин, в том числе – острого нарушения мозгового кровообращения [167].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проводить магнитно-резонансную томографию головного мозга с контрастированием пациентам с клинической картиной НЛН при сохранении симптомов более 3 недель с целью исключения объемного образования, воспалительного или демиелинизирующего процесса, ОНМК, НВК [33,37,44,170,171].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарий: Исследование проводится по расширенному протоколу пациентам с типичной клинической картиной паралича Белла при сохранении симптомов более 2-3 недель, а также всем пациентам с нетипичной клинической картиной, а именно, наличием «красных флагов». Наиболее оптимальной комбинацией режимов является: Т1 WI, Т2 WI, FLAIR (с толщиной срезов 1 мм), DWI, 3D-TOF, свободной прецессии в равновесном состоянии (такие как SSFP, FIESTA-C, CISS, FFE и др.), чувствительные к неоднородности магнитного поля (такие как T2*, SWI, SWAN и др.), а также Т1 WI после внутривенного контрастного усиления [170,172]. По возможности в протокол включают исследование экстракраниального отдела лицевого нерва (МРТ околоушной слюнной железы – МРТ мягких тканей с внутривенным контрастированием) [171]. При невозможности выполнения МРТ головного мозга проводят КТ головного мозга с внутривенным контрастированием.
Рекомендуется проведение компьютерной томографии височной кости пациентам с клинической картиной НЛН при подозрении на ЛОР-патологию или травму височной кости [173,174].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: при невозможности выполнения КТ височной кости проводят рентгенографию височной кости.
Рекомендуется ультразвуковое исследование слюнных желез (околоушной слюнной железы) пациентам с НЛН неустановленной этиологии при сохранении симптомов более 3 недель с целью исключения её патологии (в том числе – объемного образования) в случаях, когда есть подозрение на симптоматическую форму, а проведение МРТ затруднено [175,176].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Инструментальная оценка функции нерва – определение степени тяжести
Ключевыми инструментальными методами оценки тяжести функционального поражения лицевого нерва являются электронейромиография стимуляционная нерва (ЭНМГ) и электромиография игольчатая (ЭМГ), которые позволяют определить прогноз восстановления функции нерва для своевременного выявления пациента с риском неблагоприятного исхода и направления на хирургическое лечение [82,177].
ЭНМГ оценивает проводимость нервного импульса по нерву. Исследование должно проводиться не ранее 8 суток от дебюта симптомов [178]. На неблагоприятный прогноз спонтанного восстановления прозопареза указывает электрографическая картина, когда амплитуда М-волны с пораженной стороны на ≥90% ниже амплитуды М-волны, полученной от гомологичной мышцы, иннервируемой здоровым лицевым нервом. В этом случае для исключения ошибочного результата вследствие десинхронизации импульса из-за неравномерной де- и ремиелинизации аксонов лицевого нерва, обязательно проводят ЭМГ биполярным концентрическим игольчатым электродом при попытке произвольного сокращения соответствующей мышцы [178].
ЭМГ оценивает электрическую активность мышцы – в покое (спонтанную) или при попытке произвольного сокращения мышцы, в которую установлен биполярный концентрический электрод. При сохранности иннервации мышцы нервом при произвольном сокращении регистрируются потенциалы двигательных единиц (ПДЕ).
Асимметрию амплитуд М-волны >90% в совокупности с отсутствием ПДЕ при попытке произвольного сокращения большинство авторов оценивают как тяжёлую аксональную дегенерацию лицевого нерва [33], неблагоприятный прогноз течения НЛН, и, соответственно, как показание к хирургическому лечению [177]. При этом, отсутствие ПДЕ при попытке произвольного мышечного сокращения может не иметь прогностического значения вплоть до 15 дня от дебюта симптомов [179]. Поэтому при их отсутствии необходимо повторить исследование в динамике.
Рекомендуется проведение электронейромиографии стимуляционной одного нерва (ЭНМГ) пациентам с тяжелой НЛН (V-VI степень по шкале ХБ) не ранее, чем через 8 суток от дебюта симптомов (наиболее информативно на 9–20 день заболевания) для оценки степени поражения нерва и определения прогноза восстановления [178].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Исследование должно быть проведено с обеих сторон с оценкой как минимум круговых мышц глаз и круговых мышц рта с указанием в заключении процентного отношения амплитуды М-волны, полученной от мышцы поражённой стороны к амплитуде М-волны гомологичной мышцы здоровой стороны. Разница амплитуд более 90% хотя бы по 1 из мышц указывает на неблагоприятный прогноз спонтанного восстановления НЛН, однако требует проведения ЭМГ для выявления субклинических сокращений миофибрилл при произвольном сокращении. Результат определяет показания к хирургическому лечению (Приложение Б8).
Рекомендуется проведение электронейромиографии игольчатыми электродами (один нерв) с оценкой наличия ПДЕ при попытке произвольного мышечного сокращения мышц пораженной стороны с оценкой минимум двух мышц, иннервируемых верхней и нижней порциями лицевого нерва пациентам с НЛН и с асимметрией амплитуд М-волны более 90% по данным стимуляционной ЭНМГ с целью исключения ложноположительного результата исследования проведения по нерву [82,179–183].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Отсутствие регистрации ПДЕ при произвольном сокращении исследуемых мышц указывает на тотальное поражение ствола лицевого нерва и неблагоприятный прогноз восстановления. Наиболее удобными для исследования являются круговая мышца глаза и круговая мышца рта.
Рекомендуется проведение электронейромиографии игольчатыми электродами (один нерв) с оценкой ПДЕ при попытке произвольного сокращения плегированной мышцы пораженной стороны в зоне иннервации пациентам с изолированным поражением отдельной ветви. Так может быть исследована МОНГ, иннервируемая краевой нижнечелюстной ветвью лицевого нерва и которая недоступна для исследования с помощью ЭНМГ [94].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: При изолированной плегии МОНГ, находящейся в зоне иннервации КНВ ЛН проводили игольчатую ЭМГ с рекрутированием ПДЕ при произвольном сокращении МОНГ с двух сторон с оценкой разницы максимальных амплитуд интерференционного паттерна поражённой стороны по отношению к здоровой с целью определения степени поражения нерва и определения тактики ведения [94]. При травматическом повреждении ПДЕ могут появиться только на четвертом месяце от дебюта симптомов, поэтому требуется проведение исследования в динамике [184].
Рекомендуется проведение электронейромиографии игольчатыми электродами (один нерв) в динамике через 6 месяцев пациентам с сохраняющейся тяжелой НЛН (V-VI степень по шкале ХБ) с целью определения потребности в хирургической помощи [82,180–183].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Исследование можно повторить раньше – через 3 месяца от дебюта симптомов при отсутствии восстановления и травмы нерва в анамнезе. Необходимо отметить, что в некоторых случаях при последовательном комплексном лечении и реабилитации возможно восстановление функции нерва даже при неблагоприятных ЭНМГ предикторах [185].
Не рекомендуется проведение электронейромиографии стимуляционной одного нерва и электронейромиографии игольчатыми электродами (один нерв) пациентам с неполным поражением лицевого нерва (менее IV степени по шкале ХБ) в случаях сохранности движений в зоне иннервации всех ветвей с целью определения степени поражения нерва [177].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Исследование неинформативно, поскольку клиническая сохранность движений указывает на отсутствие неблагоприятного прогноза восстановления движений в лице, и отсутствие показаний к хирургическому лечению. В этом случае инструментальная оценка функции лицевого нерва не требуется. Исключение составляют случаи изолированной слабости мышц в области иннервации отдельной ветви [94].
Инструментальная диагностика вторичных двигательных нарушений НЛН
Рекомендуется ультразвуковое исследование мягких тканей (одна анатомическая зона) лица пациентам с НЛН на сроке более 3 месяцев от дебюта симптомов и признаками тяжёлого поражения нерва по данным ЭНМГ с целью выявления атрофии мышц и своевременного направления на хирургическое лечение [100].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: хроническая НЛН определялась как давность заболевания более 3 месяцев. У пациентов с признаками денервации по данным ЭНМГ с поражённой стороны по УЗИ определялось уменьшение объема мышц (атрофии), после реиннервирующих операций – увеличение (восстановление).
Рекомендуется магнитно-резонансная томография мягких тканей (лица) пациентам с НЛН на сроке более 3 месяцев от дебюта симптомов и признаками тяжёлого поражения нерва с подозрением на наличие атрофии мышц с целью её количественной оценки [186–188].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: у пациентов с тотальным поражением лицевого нерва быстро наступает атрофия денервированных мышц, в связи с чем позднее хирургическое лечение может быть нецелесообразно. Для своевременного лечения требуется контролировать состояние мышц. Поскольку одной из основных задач хирургического лечения является восстановление улыбки, в первую очередь необходимо оценивать состояние скуловых мышц.
2.4.2.2. Гемифациальный спазм
Рекомендуется проводить магнитно-резонансную томографию головного мозга по расширенному протоколу всем пациентам с клинической картиной ГФС с целью выявления НВК [146].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: При ГФС для выявления НВК наиболее оптимальной комбинацией режимов является: 3D-Т2 WI, 3D-TOF, свободной прецессии в равновесном состоянии (такие как SSFP, FIESTA-C, CISS, FFE и др.), которую проводят вместе со стандартным протоколом МРТ, включающим режимы Т1 WI, Т2 WI, FLAIR (с толщиной срезов 1 мм), DWI, чувствительные к неоднородности магнитного поля (такие как T2*, SWI, SWAN и др.), [189]. У некоторых пациентов НВК, которые не были идентифицированы при 1,5Т, показали лучшую диагностику при 3Т [190] Наиболее распространёнными сосудами, вызывающую компрессию, являются: передняя и задняя нижние мозжечковые артерии, позвоночная артерия, внутренняя слуховая артерия, мелкие артериолы и вены, реже к сдавлению сосуда приводят аномалии развития вен, артериовенозные мальформации, дуральные артериовенозные фистулы, артериальные аневризмы и расслаивающие аневризмы позвоночной артерии. В большинстве случаев зона НВК – выход нерва из ствола мозга (до нескольких мм). При типичном течении ГФС НВК расположен дистальнее, при атипичном - на ростральной стороне или в цистернальном сегменте корешка лицевого нерва [189].
Рекомендуется проводить магнитно-резонансную томографию головного мозга с контрастированием пациентам с клинической картиной ГФС при отсутствии НВК на безконтрастных сериях с целью выявления объемного образования и других альтернативных причин [122,123].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется ультразвуковое исследование слюнных желез (околоушной слюнной железы) пациентам с ГФС неустановленной этиологии [124].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: возможно проведение альтернативных методов визуализации (МРТ).
2.4.2.3. Лицевая миокимия
При типичном течении заболевания и отсутствии «красных флагов» нейровизуализация не проводится.
Рекомендуется проводить магнитно-резонансную томографию головного мозга с контрастированием пациентам с симптомами лицевой миокимии в случаях выявления «красных флагов» с целью установления причины поражения лицевого нерва [17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Не рекомендуется проводить магнитно-резонансную томографию головного мозга пациентам с симптомами лицевой миокимии при отсутствии «красных флагов» [17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.4.3. Поражения других черепных нервов
Рекомендуется выполнение магнитно-резонансной томографии головного мозга с захватом краниовертебрального перехода в стандартных режимах с проведением 3d SPGR всем пациентам с клиническими проявлениями НЯН для уточнения этиологии заболевания [80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий:
Название рекомендуемых последовательностей могут различаться в зависимости от производителя магнитного томографа;
При наличии показаний на обзорной МРТ головного мозга следует проводить дообследование с внутривенным контрастным усилением и толщиной срезов на контрастной последовательности до 2 мм.
Рекомендуется выполнение УЗИ слюнных желез и ультразвуковое исследование мягких тканей (одна анатомическая зона) шеи всем пациентам с клиническими проявлениями НЯН для уточнения этиологии заболевания [147].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется выполнение видеоларингоскопии всем пациентам с клиническими проявлениями НЯН для уточнения этиологии заболевания [79].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется выполнение компьютерной томографии головного мозга (краниовертебрального перехода) пациентам с клинической картиной НЯН при отсутствии причинной патологии на МРТ головного мозга для исключения удлиненного шиловидного отростка и/или удлиненной или кальцифицированной шилоподъязычной связки [79,80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение магнитно-резонансной томографии мягких тканей с контрастированием (шея, с включением режима жироподавления) пациентам с подозрением на вторичную НЯН или языкоглоточную нейропатическую боль после исключения причинной патологии на МРТ головного мозга с захватом краниовертебрального перехода [79,80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется проведение магнитно-резонансной томографии головного мозга в режиме FIESTA и 3d TOF пациентам с подозрением на классическую НЯН после исключения причин вторичной НЯН для уточнения этиологии заболевания [79,80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий:
Согласно международной классификации головной боли, нейроваскулярный конфликт диагностируют в случае наличия структурных изменений корешка нерва (дистопия, атрофия);
Название рекомендуемых последовательностей могут различаться в зависимости от производителя магнитного томографа;
Желательной толщиной срезов для последовательности FIESTA (CISS, DRIVE) является 0,4-0,6 мм;
Для диагностики структурных изменений корешка тройничного нерва предпочтительнее томографы с напряженностью магнитного поля 3 Тл, но не менее 1,5 Тл.
2.5.1. Поражения тройничного нерва
2.5.1.1. Тригеминальная невралгия
Рекомендуется прием (осмотр, консультация) врача-стоматолога первичный пациентам с сомнительным диагнозом ТН для исключения одонтогенной боли [191,192].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный пациентам с подозрением на лицевую боль, обусловленную заболеванием придаточных пазух носа, для уточнения причины боли [192].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача - челюстно-лицевого хирурга первичный пациентам с подозрением на лицевую боль, обусловленную травмами и другими заболеваниями челюстно-лицевой области, для уточнения причины боли [191,192].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-психиатра первичный при выявлении симптомов тревоги, депрессии и во всех случаях сомнительной ТН при исключении орофациальной боли [193].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный всем пациентам с фармакорезистентностью или непереносимостью консервативного лечения, снижением приверженности к консервативному лечению ТН для уточнения возможностей хирургического лечения заболевания [194][195].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Рекомендуется консультация невролога специализированного учреждения (Межокружное отделение рассеянного склероза/ Кабинет рассеянного склероза и подобные структуры) пациентам с клинической картиной ТН и подозрением на демиелинизирующее заболевание по результатам обзорной МРТ головного мозга с целью подтверждения/ исключения демиелинизирующего заболевания [196,197].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
2.5.1.2. Атипичная лицевая боль
Консультации специалистов
Синдром пылающего рта
Рекомендуется у всех пациентов с СПР консультация стоматолога с целью исключения стоматологической патологии и возможной симптоматической природы СПР [7][27][198].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Для того чтобы диагностические критерии СПР были выполнены, клиническая оценка слизистой оболочки полости рта должна показать полное отсутствие поражений или других изменений. Осмотр слизистой оболочки полости рта играет ключевую роль; Отсутствие поражений слизистой оболочки полости рта указывает на диагноз СПР, тогда как изменения слизистой оболочки полости рта предполагают другое заболевание. Микробиологический анализ участков слизистой оболочки полости рта, где локализуется боль, может быть эффективным для исключения возможной бактериальной или грибковой инфекции. Пациентам с болезненными эритематозными поражениями могут потребоваться кожные аллерготесты для исключения аллергической реакции. Стоматологическое обследование проводится для исключения наличия острого гингивита, пародонтита и/или других болезненных состояний полости рта. Эрозивно-язвенные поражения, которые не исчезают через 2 недели, должны рассматриваться как повод для проведения биопсии вокруг очага поражения [7][27][198].
Рекомендуется консультация психиатра при выявлении симптомов тревоги, депрессии и при хронической боли длительностью свыше 3 месяцев для исключения соматоформного расстройства, тревожно-депрессивного расстройства [7,154].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: Многие пациенты с СПР демонстрируют высокий уровень тревоги и депрессии, а также облегчение боли после соответствующего приема психотропных препаратов, таких как антидепрессанты или бензодиазепины. Примечательно, что высокий уровень тревоги и депрессии широко распространен среди пациентов с разными типами хронического болевого синдрома [7,154].
Персистирующая идиопатическая лицевая боль
Рекомендуется у всех пациентов с ПИЛБ консультация стоматолога с целью исключения стоматологической патологии и возможной симптоматической природы ПИЛБ [108]. Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется консультация психиатра при выявлении симптомов тревоги, депрессии и при хронической боли длительностью свыше 3 месяцев для исключения соматоформного расстройства, тревожно-депрессивного расстройства [20,26,63,104,108].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: У пациентов с персистирующей идиопатической лицевой болью могут отмечаться хронические болевые синдромы другой локализации – хроническая боль в спине, шее, миофасциальная боль, мигрень, синдром раздраженного кишечника, дисменорея. 50% пациентов с персистирующей идиопатической лицевой болью отмечают хроническую усталость [63] Распространенность эмоционально-аффективных и других психиатрических расстройств выше среди пациентов с персистирующей идиопатической лицевой болью, чем в популяции [104].
Миофасциальная орофациальная боль связанная с мышечным спазмом
Рекомендуется консультация психиатра при выявлении симптомов тревоги, депрессии и при хронической боли длительностью свыше 3 месяцев для исключения соматоформного расстройства, тревожно-депрессивного расстройства [199–201].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
Комментарии: пациенты с миофасциальной орофациальной болью демонстрируют высокий уровень тревоги и депрессии. У пациентов с миофасциальной орофациальной болью могут присутствовать коморбидные заболевания, такие как мигрень, синдром раздраженного кишечника, хроническая усталость, синдром беспокойных ног [199–201].
2.5.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам с хронической тригеминальной нейропатической болью с целью выявления факторов хронизации болевого синдрома [202].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-психиатра первичный пациентам с тригеминальной нейропатической болью при выявлении симптомов тревоги и депрессии [193].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Рекомендуется прием (осмотр, консультация) врача-дерматовенеролога первичный и/или прием (осмотр, консультация) врача-инфекциониста первичный всем пациентам с подозрением на Тригеминальную нейропатическую боль, связанную с Herpes zoster, с целью уточнения диагноза и лечения причинного заболевания [203,204].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный всем пациентам с подозрением на Тригеминальную нейропатическую боль, связанную с Herpes zoster, с целью профилактики и лечения поражений глаза при глазничной локализации заболевания [203,204].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-стоматолога первичный всем пациентам с подозрением на одонтогенную причину тригеминальной нейропатической боли с целью выявления и лечения причинного заболевания [205,206].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-ревматолога первичный всем пациентам с тригеминальной нейропатической болью в области глазничной ветви тройничного нерва, возникшей впервые после 50 лет и сопровождающейся эпизодами amaurosis fugax, связанными с болью, для исключения гигантоклеточного артериита в качестве основной причины боли [109].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный всем пациентам с фармакорезистентностью или непереносимостью консервативного лечения тригеминальной нейропатической боли для уточнения возможностей малоинвазивного пункционного вмешательства и хирургического лечения заболевания [194,195].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
2.5.1.4. Тригеминальные автономные вегетативные цефалгии
При типичной клинической картине не требуются.
2.5.2. Поражения лицевого нерва
2.5.2.1. Нейропатия лицевого нерва
Консультации специалистов
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный с проведением осмотра органа слуха (отоскопии) всем пациентам с НЛН для исключения отогенной причины, по показаниям – проведение объективной аудиометрии и тимпанометрии [37,95,96,110,111].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: проведение аудиометрии позволяет выявить кондуктивную тугоухость и предположить наличие опухоли лицевого нерва в пирамиде височной кости; или нейросенсорной тугоухости и предположить сдавление лицевого нерва объемным образованием, расположенным в области мосто-мозжечкового угла. Проведение тимпанометрии исследует акустический рефлекс стременной мышцы [95,96].
Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный в плановом порядке пациентам с неосложненным лагофтальмом при НЛН с целью коррекции назначенной неврологом ранней профилактической терапии [119].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный в экстренном порядке, включая определение дефектов поверхности роговицы, пациентам с осложненным лагофтальмом при НЛН с целью сохранения органа зрения [119].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: осложненный лагофтальм характеризуется присоединением воспалительных процессов (покраснение глаза, чувство дискомфорта, жжение, боль, светобоязнь), а при отсутствии лечения развиваются эрозии, язвы роговицы. К тяжелым осложнениям относят перфорацию роговицы, воспаления глазного яблока, что может приводить к потере глазного яблока [102,119].
Рекомендуется прием (осмотр, консультация) врача-инфекциониста первичный пациентам с подозрением на симптоматическую НЛН инфекционной этиологии с целью дообследования и коррекции лечения [34,48,140–143].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Рекомендуется клинико-психологическое психодиагностическое обследование (консультация психолога), а при наличии мыслей суицидального характера – прием (осмотр, консультация) врача-психиатра первичный, пациентам с НЛН с целью диагностики психоэмоционального состояния и психологической реабилитации [207].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: направление на консультацию к психологу носит рекомендательный характер, когда пациент высказывает жалобы на: 1) социальную дезадаптацию, связанную с заболеванием (ухудшилось качество жизни, ограничил социальные контакты, был уволен с работы или отвергнут партнером); 2) неприятие собственной внешности, озабочен вопросом своей привлекательности; 3) неконтролируемую тревогу, снижение настроения, апатию, навязчивые мысли о случившемся; 4) нарушения сна и аппетита; 5) трудности с выражением и распознаванием эмоций; 6) напряжение из-за физического дискомфорта, не может справиться с болью [208].
Консультации специалистов хирургических специальностей для решения вопроса хирургического лечения
Хирургическое лечение проводят в остром и в хроническом периоде заболевания у пациентов с неблагоприятными клиническими и миографическими предикторами. При давности заболевания менее 3 месяцев у пациентов с идиопатической НЛН рассматривают патогенетическое хирургическое лечение – декомпрессию лабиринтного сегмента лицевого нерва в канале пирамиды височной кости. Далее, независимо от формы заболевания (идиопатическая, симптоматическая) при давности заболевания до 18 месяцев проводят реиннервирующую, а более 18 месяцев – реконструктивно-пластическую операцию [177]. В случаях хирургического лечения лечение и реабилитацию пациентов проводят по тому же алгоритму [82].
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный как можно раньше (но после получения заключения ЭНМГ и ЭМГ, т.е. не ранее, чем через 8 суток от дебюта симптомов) пациентам с идиопатической НЛН и тяжелой степенью его поражения с целью определения показаний к хирургическому лечению – декомпрессии лицевого нерва для улучшения исхода заболевания [92,209].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
Комментарии: Для направления на консультацию к нейрохирургу рекомендуется тщательный отбор пациентов. Диагноз идиопатической формы НЛН (паралича Белла) должен быть достоверно установлен на основании комплексной клинико-инструментальной оценки, а именно тяжесть повреждения по данным шкалы ХБ должна соответствовать V-VI степени, по данным стимуляционной ЭНМГ разница амплитуд М-волны пораженной и здоровой стороны должна превышать 90%, исключены рецидивирующие НЛН и исключены другие причины повреждения лицевого нерва [92] (УДД - 1). Хирургическую декомпрессию лицевого нерва рекомендуют выполнять в течение 14 дней, предпочтительно – через среднюю черепную ямку в сравнении с трансмастоидным доступом [209] (УДД - 1). Однако, операция требует тщательного отбора пациентов и предоперационной подготовки, что занимает время. Проведение хирургической декомпрессии возможно на сроке до 3 месяцев от дебюта симптомов [210–212]. В случае положительной динамики за это время (клинической или миографической) хирургическое лечение не проводят.
Рекомендуется прием (осмотр, консультация) врача-челюстно-лицевого хирурга первичный после 3 месяцев от дебюта симптомов с идиопатической или симптоматической НЛН и тяжелой степенью его поражения с целью определения показаний к хирургическому лечению – реиннервирующей или реконструктивно-пластической операции для улучшения исхода заболевания [213–227].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: Степень поражения лицевого нерва устанавливается на основании комплексной клинико-инструментальной оценки, а именно тяжесть повреждения по данным шкалы ХБ должна соответствовать V-VI степени, по данным стимуляционной ЭНМГ разница амплитуд М-волны пораженной и здоровой стороны должна превышать 90%. Учитывается наличие или отсутствие атрофии мышц по данным УЗИ или МРТ. Реиннервирующие операции выполняют на сроке до 18 месяцев, далее – реконструктивно-пластические.
Рекомендуется прием (осмотр, консультация) врача-челюстно-лицевого хирурга первичный пациентам с последствиями НЛН – постпаралитическим гемиспазмом (выраженными множественными синкинезиями) с целью определения показаний к проведению селективной нейрэктомии (невролиза) для устранения непроизвольных движений [228–230].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: пациенты с постпаралитическим гемиспазмом лёгкой и умеренной степени проходят консервативное лечение – назначение ботулинического токсина при заболеваниях периферической нервной системы и физическую реабилитацию.
Рекомендуется прием (осмотр, консультация) врача по лечебной физкультуре пациентам с НЛН и тяжелой степенью его поражения или при наличии факторов, ухудшающих исход заболевания с целью улучшения исхода заболевания [115].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: На консультацию к врачу по лечебной физкультуре в обязательном порядке направляются пациенты с тяжелой степенью НЛН (V-VI степени по шкале ХБ), а также при развитии осложнений – гипертонус мышц, синкинезии, которые ограничивают восстановление. В остальных случаях пациенты получают домашнюю самореабилитацию в соответствии со стандартным комплексом упражнений.
2.5.2.2. Гемифациальный спазм
Консультации специалистов
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный пациентам с первичным гемифациальным спазмом при подтверждении нейроваскулярного конфликта по данным МРТ для определения показаний к проведению васкулярной декомпрессии – разобщению сосуда и нерва [231,232].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2).
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный пациентам с вторичным (симптоматическим) гемифациальным спазмом при выявлении объемного образования по данным МРТ для определения показаний к оперативному лечению [122,123].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
2.5.2.3. Лицевая миокимия
При типичном течении заболевания не требуются.
2.5.3. Поражения других черепных нервов
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный пациентам с подозрением на лицевую боль, обусловленную заболеванием придаточных пазух носа, для уточнения причины боли [80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-стоматолога первичный пациентам с сомнительным диагнозом НЯН для исключения одонтогенной боли [79].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендуется прием (осмотр, консультация) врача-психиатра первичный при выявлении симптомов тревоги, депрессии и во всех случаях сомнительной ТН при исключении орофациальной боли [233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –4)
Рекомендуется прием (осмотр, консультация) врача-нейрохирурга первичный всем пациентам с фармакорезистентностью или непереносимостью консервативного лечения, снижением приверженности к консервативному лечению ТН для уточнения возможностей хирургического лечения заболевания [79][234]
Уровень убедительности рекомендаций С (уровень д
3.1. Поражения тройничного нерва
3.1.1. Тригеминальная невралгия
Рекомендуется три подхода к лечению ТН: консервативная терапия, малоинвазивные интервенции и хирургические вмешательства [235]. Консервативное лечение включает в себя профилактическую терапию и купирование приступов острой боли [236].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Консервативная терапия
Профилактическое лечение лекарственными препаратами
Рекомендуется профилактическая терапия всем пациентам с установленным диагнозом ТН с целью уменьшения частоты пароксизмов лицевой боли [236].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Для профилактической терапии ТН применяют противоэпилептические препараты и миорелаксанты центрального действия (таблица 13).
Таблица 13. Препараты, применяемые для профилактической терапии ТН [236,237].
Лекарственное средство |
Режим дозирования |
Терапевтическая суточная доза |
Частые побочные эффекты |
|---|---|---|---|
Карбамазепин** (код АТХ - N03AF01) [236,237] |
100 мг 2 раза; увеличивать дозу препарата на 100-200 мг каждые 3 дня до 200 мг 4 раза в день |
800-1200 мг |
Седация, головокружение, нечеткость зрения, тошнота, неустойчивость, вялость, диплопия, головная боль. Может вызывать гипонатриемию, кожную сыпь, панцитопению. Риск остеопороза при длительном применении. Может снизить эффективность пероральной контрацепции. |
#Окскарбазепин** (код АТХ - N03AF02) [236,237] |
150 мг 2 раза; увеличивать дозу препарата на 150-300 мг каждые 3 дня до 300 мг 4 раза в день |
1200-1800 мг |
Сонливость, головокружение, диплопия, спутанность сознания, тошнота, боли в животе, головная боль, депрессия, диарея. Высокий риск гипонатриемии. Регулярное употребление увеличивает риски остеопороза. Может снизить эффективность пероральных контрацептивов. |
#Ламотриджин (код АТХ - N03AX09) [236,237] |
25 мг 1 раз в день; увеличение дозы на 25 мг каждые 2 недели; после 100 мг в сутки увеличение дозы на 25 мг каждую неделю. Кратность приема до 100 мг в сутки – возможно 1 раз в день, свыше 100 мг в сутки – 2 раза в день. |
200 мг |
Нечеткость зрения, возбуждение, агрессия, неустойчивость, головокружение, тошнота, сухость во рту, бессонница, боли в суставах. Риск кожной сыпи и синдрома Стивенса-Джонсона при быстром увеличении дозы. Препарат можно отменять без титрации дозы. |
#Баклофен** (код АТХ - M03BX01) [236,237] |
5 мг 3 раза в день; каждые 3 дня увеличивать на 5 мг. |
40-80 мг |
Тревога, депрессия, возбуждение, неустойчивость, головная боль, седативный эффект, тремор, кожная сыпь, нечеткость зрения, сухость во рту, боль в животе, симптомы отмены при слишком быстром прекращении. |
#Габапентин (код АТХ - N02BF01, N03AX12) [236,237] |
300 мг 1 раз в день; каждый день увеличивать дозу на 300 мг до 900 мг в сутки, затем – на 300 мг каждые 3-5 дней. |
900-3600 мг |
Амнезия, спутанность сознания, головокружение, сонливость, депрессия, тошнота, нечеткость зрения, периферические отеки, отеки лица, запор, вздутие живота, увеличение веса. |
#Прегабалин** (код АТХ - N02BF02) [236,237] |
75 мг 2 раза в день |
600 мг |
Спутанность сознания, сонливость, запор, нечеткость зрения, головокружение, тошнота, периферические отеки, отеки лица, повышение аппетита, увеличение веса. |
Общие рекомендации по ведению пациентов с ТН включают:
При выборе препарата следует учитывать противопоказания к применению, индивидуальную переносимость. Для улучшения переносимости лечения возможно менять препарат на дженерик с аналогичным действующим веществом и дозой;
Для оценки переносимости лечение следует начинать с монотерапии. При необходимости назначения комбинированной терапии следует назначать препараты поочередно для оценки переносимости каждого.
К препаратам первой линии лечения относят Карбамазепин** (код АТХ - N03AF01) и #Окскарбазепин** (код АТХ - N03AF02), остальные – вторая линия терапии. Препараты второй линии могут быть применены в качестве монотерапии или в сочетании с препаратами первой линии [235];
Замена одного противоэпилептического препарата на другой проводят постепенно, согласно инструкции к препарату;
При непереносимости #Баклофена** (код АТХ - M03BX01) возможно рассмотреть назначение #Клоназепама**;
При достижении ремиссии, то есть отсутствии боли в течение не менее 4 недель, следует медленно снижать дозу принимаемых препаратов согласно инструкции к ним и возможно отменить консервативное лечение полностью [238];
При рецидиве болевого синдрома следует постепенно возобновить лекарственное лечение до минимальной эффективной дозы [235];
На фоне регулярного приема противоэпилептических препаратов следует контролировать показатели крови каждые 3-6 месяцев: общий (клинический) анализ крови (тромбоциты, лейкоциты, нейтрофилы, эозинофилы), анализ крови биохимический общетерапевтический (глюкоза, ЩФ, АЛТ, АСТ, общий билирубин), электролиты сыворотки крови (натрий, калий). При необходимости – контроль ЭКГ и оценка концентрации антиконвульсантов в сыворотке крови (исследование уровня лекарственных препаратов в крови).
При отсутствии обезболивающего эффекта от любого лекарственного лечения на фоне хорошей переносимости следует рекомендовать консультацию психиатра для уточнения генеза болевого синдрома;
Для направления на нейрохирургическое лечение нет необходимости назначать каждый из приведенных препаратов. Важно своевременно информировать пациента о возможностях хирургического лечения [235].
Рекомендуется прием Карбамазепина** (код АТХ - N03AF01) пациентам с ТН для профилактического лечения [236].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется прием #Окскарбазепина** (код АТХ - N03AF02) пациентам с ТН для профилактического лечения [238].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется прием #Ламотриджина (код АТХ - N03AX09) пациентам с ТН для профилактического лечения [238].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется прием #Баклофена** (код АТХ - M03BX01) пациентам с ТН для профилактического лечения [238].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется прием #Габапентина (код АТХ - N02BF01, N03AX12) пациентам с ТН для профилактического лечения [238].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Рекомендуется прием #Прегабалина** (код АТХ - N02BF02) пациентам с ТН для профилактического лечения [238].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Не рекомендуется профилактическая терапия опиоидами / опиоидными препаратами (код АТХ - N02) пациентам с ТН с целью уменьшения частоты пароксизмов лицевой боли [235].
Иное профилактическое лечение.
В лечении ТН у взрослых допустимо применять ботулинотерапию и транскраниальную магнитную стимуляцию (ТМС).
Рекомендуется назначение ботулинического токсина при заболеваниях периферической нервной системы пациентам с ТН в качестве дополнительного профилактического лечения [235,239–241].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Комментарий: применяют ботулинический токсин (код АТХ – M03AX01) – препараты #ботулинический токсин типа А** и #ботулинический токсин типа А-гемагглютинин комплекс** в дозе по 1,25-5 ЕД внутрикожно на расстоянии 15-20 мм друг от друга по триггерным точкам до 25-100 ЕД.
Рекомендуется высокочастотная ритмическая транскраниальная магнитная стимуляция (ТМС) пациентам с ТН в качестве дополнительного профилактического лечения [242,243].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Купирование эпизодов острой боли при тригеминальной невралгии
Рекомендуется применение местных анестетиков для купирования острой боли у пациентов с ТН [236,244,245].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Список препаратов представлен в таблице 14. Частое применение спрея #Лидокаина** (код АТХ - D04AB01, N01BB02) сопряжено с риском повреждения слизистой оболочки из-за наличия в составе раствора этилового спирта. Перед проведением блокады ветвей тройничного нерва необходимо выполнить кожную пробу в соответствии с инструкцией к препарату.
Таблица 14. Препараты для лечения эпизодов острой боли у взрослых с ТН.
#Лидокаин** (код АТХ - D04AB01, N01BB02) [236,244,245] |
- 10% спрей для наружного и местного применения, 2 впрыскивания в носовой ход на стороне боли; - 5% гель на триггерную зону наружно; - 2% раствор #Лидокаина** (код АТХ - N01BB02) 1:80 000 #эпинефрина** (код АТХ - C01CA24) – местная инфильтрация для блокады симптомной ветви тройничного нерва; - внутривенно 1,5-5 мг/кг в течение более 1 часа. |
|---|---|
#ботулинический токсин типа А** и #ботулинический токсин типа А-гемагглютинин комплекс** (код АТХ - M03AX01) [236,239,240] |
50 ЕД + 1,0 мл 0,9% физиологического раствора, подкожно в триггерные точки. |
Не рекомендуется применение НПВП пациентам с ТН для купирование острой боли [237].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Механизм действия НПВП связан с купированием боли и воспаления путем блокирования системы ЦОГ, что является эффективным при ноцицептивной боли. Учитывая патогенез болевого синдрома при ТН, применение НПВП не эффективно. В случаях купирования боли от приема НПВП следует исключить в качестве причины болевого синдрома локальные воспалительные процессы.
Особенности лечения хронической боли, обусловленной тригеминальной невралгией, у взрослых
Рекомендуется назначение #Амитриптилина** (код АТХ - N06AA09) пациентам с хроническим течением ТН для профилактического лечения болевого синдрома – таблица 15 [246–248]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется назначение #Дулоксетина (код АТХ - N06AX21) пациентам с хроническим течением ТН для профилактического лечения болевого синдрома – таблица 15 [249–251].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Рекомендуется назначение #Венлафаксина (код АТХ - N06AX16) пациентам с хроническим течением ТН для профилактического лечения болевого синдрома – таблица 15 [248].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1)
Таблица 15. Препараты, применяемые для лечения хронической боли, обусловленной ТН у взрослых
Лекарственное средство |
Режим дозирования |
Терапевтическая суточная доза |
Частые побочные эффекты |
|---|---|---|---|
#Амитриптилин** (код АТХ - N06AA09) [252] |
прием начинают с 5-6,25 мг вечером за полтора часа до сна, затем повышают дозу на 5-6,25 мг каждые 3-5 дней |
12,5-75 мг |
Седация, сухость во рту, затруднение мочеиспускания, запоры, нечеткость зрения, диплопия, повышение внутриглазного давления, нарушение памяти, тремор, аритмия. |
#Дулоксетин (код АТХ - N06AX21) [252] |
прием начинают с 30 мг 1 раз в день в первой половине дня в течение 1-2 недель, затем по 60 мг 1 раз в день в первой половине дня. |
60 мг |
Головокружение, нарушение сна (сонливость или бессонница), сухость во рту, тошнота, запор, повышенное потоотделение, снижение массы тела. |
#Венлафаксин (код АТХ - N06AX16) [252] |
прием начинают с 18,75 мг 2 раза в день во время еды и наращивая по 18,75 мг каждые несколько дней. После достижения дозировки 75 мг в сутки можно наращивать дозу по 37,5 мг в сутки |
75-225 мг |
Тошнота, снижение аппетита, запор, снижение массы тела, артериальная гипертензия, головокружение, бессонница, парестезии, тремор, нечеткость зрения, сексуальная дисфункция, потливость, высокая вероятность синдрома отмены. |
Комментарии: особенности применения антидепрессантов:
Перед началом терапии антидепрессантами важно разъяснить пациенту цели лечения, ожидаемый эффект и сроки его развития;
Следует предупредить о временных нежелательных эффектах в первые недели приема. Уведомление пациента об их транзиторном характере увеличит приверженность терапии;
Также стоит развеять основные страхи пациента, связанные с приемом антидепрессантов, расспросить все доводы «против» и предоставить аргументированный ответ.
Рекомендуется психотерапия пациентам с хроническим течением ТН с целью снижения уровня тревоги, депрессии, катастрофизации боли, улучшения качества жизни и функциональной активности [253,254].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: среди методов психотерапии применяют следующие виды: когнитивно-поведенческая терапия (КПТ) [255], биологическая обратная связь [253,254], методы релаксации [255][256], майндфулнесс [257] и другие.
Малоинвазивные пункционные вмешательства у пациентов с тригеминальной невралгией
Малоинвазивные пункционные вмешательства у пациентов с классической ТН
Рекомендуется проведение радиочастотной абляции периферических нервов, сплетений, вегетативных ганглиев в объеме стандартной (термической) радиочастотной абляции (СРЧА) надглазничного нерва в области надглазничного отверстия под КТ или ультразвуковым контролем пациентам с тригеминальной невралгией в проекции иннервации надглазничного нерва при недостаточной эффективности консервативной терапии [258,259].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 3).
Комментарии: В поддержку данной рекомендации можно привести два ретроспективных исследования (Ren H, Xie K). Исследования показывают высокий уровень безопасности и эффективности СРЧА надглазничного нерва в диапазоне наблюдения от 24 до 36 месяцев. Учитывая, что СРЧА является деструктивной процедурой, желательно выполнять предварительную диагностическую блокаду надглазничного нерва местным анестетиком с глюкокортикостероидом для подтверждения диагноза.
Рекомендуется проведение радиочастотной абляции периферических нервов, сплетений, вегетативных ганглиев в объеме высоковольтажной импульсной радиочастотной абляции (ИРЧА) и/или стандартной (термической) радиочастотной абляции подглазничного нерва в области подглазничного отверстия под КТ контролем пациентам с тригеминальной невралгией в проекции иннервации подглазничного нерва при недостаточной эффективности консервативной терапии, после предварительно выполненной диагностической блокады подглазничного нерва [260–262].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2).
Комментарии: В поддержку данной рекомендации приведены 1 двойное слепое РКИ (Luo F), 1 обсервационное (Jia Y) и 1 ретроспективное исследование (Sun Z). Выборка пациентов для проведения ИРЧА и/или СРЧА основывалась, в том числе, на положительном эффекте лечебно-диагностической блокады. Исследования показывают высокий уровень безопасности и эффективности ИРЧА и/или СРЧА подглазничного нерва в диапазоне наблюдения до 2-х лет. Показана более высокая эффективность высоковольтажного (96В) ИРЧА подглазничного нерва по сравнению с 50В режимом ИРЧА. Также показана высокая эффективность комбинированного продленного (10 минут) ИРЧА в сочетании с последующей СРЧА подглазничного нерва.
Малоинвазивные пункционные вмешательства у пациентов с идиопатической и симптоматической ТН
Рекомендуется проведение микробаллон-компрессии ганглия тройничного нерва при идиопатической или симптоматической ТН с целью уменьшения интенсивности болевого синдрома в случае отсутствия регресса болевого синдрома после лечения основного заболевания или при невозможности проведения такого лечения [263].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2).
Рекомендуется проведение радиочастотной абляции периферических нервов, сплетений, вегетативных ганглиев в объеме стандартной (термической) радиочастотной абляции тройничного нерва при идиопатической или симптоматической ТН с целью уменьшения интенсивности болевого синдрома в случае отсутствия регресса болевого синдрома после лечения основного заболевания или при невозможности проведения такого лечения [264–266].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2).
Рекомендуется проведение глицериновой ризотомии тройничного нерва при идиопатической или симптоматической ТН с целью уменьшения интенсивности болевого синдрома в случае отсутствия регресса болевого синдрома после лечения основного заболевания или при невозможности проведения такого лечения [267,268].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
Хирургическое лечение
Хирургическое вмешательство рассматривается при фармакорезистентном течении болевого синдрома и нарушении качество жизни пациента. Необходимо своевременно информировать пациента о возможностях хирургического лечения и направлять пациента в нейрохирургический центр. Хирургическое лечение необходимо проводить в специализированных нейрохирургических отделениях с опытом проведения операций на головном мозге и при ТН.
Рекомендуется нейрохирургическое лечение пациентам с фармакорезистентным течением тригеминальной невралгии или лекарственной непереносимостью терапии [269].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2).
Комментарий:
Фармакорезистентное течение определяется у пациентов, у которых на фоне консервативного лечения не удается достичь адекватного контроля боли или появляются выраженные побочные эффекты [235].
Нет убедительных данных о критериях фармакорезистентности и необходимого времени наблюдения за пациентами [194].
От 25 до 40% пациентов выбирают хирургическое лечение в течении 2-х лет с момента появления симптомов заболевания [236].
Во многом успех хирургического лечения зависит от точности установления диагноза и полноценного технического проведения оперативного лечения.
Хирургическое лечение пациентов с классической ТН
Рекомендуется проведение декомпрессии корешка черепно-мозгового нерва (тройничного) пациентам с классической тригеминальной невралгией с целью устранения нейроваскулярного конфликта при неэффективности/ непереносимости консервативного лечения или снижении приверженности к лекарственной терапии [270,271].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3).
Комментарий: условием выбора метода микроваскулярной декомпрессии корешка тройничного нерва является визуализация нейроваскулярного конфликта со структурными изменениями кореша тройничного нерва (дистопия, атрофия) на МРТ головного мозга [1]. Несмотря на публикации с успешными результатами, у пациентов старше 75 лет микроваскулярную декомпрессию необходимо рассматривать индивидуально, учитывая соматический статус пациента и риски оперативного лечения. Основным хирургическим доступом является ретросигмоидный субокципитальный. Среди видов декомпрессии распространена методика интерпозиции, а при возможности выполнения проводится транспозиция компримирующего сосуда. По данным литературы, преимуществ выполнения транспозиции нет [272]. При отказе пациента от микроваскулярной декомпрессии корешка тройничного нерва возможно проведение других нейрохирургических операций [273].
Рекомендуется проведение стереотаксической операции на головном мозге (стереотаксической радиохирургии цистернальной порции корешка тройничного нерва с подведением максимальной дозы до 90 Гр) пациентам с классической ТН при неэффективности/ непереносимости консервативного лечения или снижении приверженности к лекарственной терапии и в случае невозможности проведения декомпрессии корешка тройничного нерва, в том числе при отказе пациента от хирургического лечения [274].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Комментарий: предпочтительным является облучение на аппарате «Гамма-нож», также допустимо проведение лечения на линейных ускорителях с возможностью проведения стереотаксической радиохирургии с максимальной дозой на цистернальную порцию корешка тройничного нерва 70-90 Гр. Повторную стереотаксическую радиохирургию возможно выполнять не ранее, чем через 1 год после предыдущей.
Рекомендуется использование имплантируемого нейростимулятора пациентам с классической тригеминальной невралгией с целью снижения интенсивности болевого синдрома в случае отсутствия регресса боли после консервативного и/или хирургического лечения основного заболевания или при невозможности проведения такого лечения [275].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарий: обязательным условием перед имплантацией нейростимулятора для стимуляции ветвей тройничного нерва является проведение тестовой инвазивной стимуляции для определения эффективности метода. При адекватном контроле над болью при тестовой периферической стимуляции пациенту предлагают имплантация системы для хронической стимуляции.
Хирургическое лечение пациентов с идиопатической ТН
Рекомендуется проведение стереотаксической операции на головном мозге (стереотаксической радиохирургии цистернальной порции корешка тройничного нерва с подведением максимальной дозы до 90 Гр) пациентам с идиопатической ТН с целью уменьшения интенсивности болевого синдрома при неэффективности/ непереносимости консервативного лечения или снижении приверженности к лекарственной терапии [274].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Рекомендуется проведение ризотомии (микрохирургической частичной (сенсорной) ризотомии) корешка тройничного нерва при идиопатической ТН с целью уменьшения интенсивности болевого синдрома при неэффективности других методов лечения (консервативного, малоинвазивного и хирургического) [264–266].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3).
Рекомендуется имплантация нейростимулятора пациентам с идиопатической тригеминальной невралгией с целью снижения интенсивности болевого синдрома при неэффективности других методов лечения (консервативного, малоинвазивного и хирургического) [275].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарий: обязательным условием перед имплантацией нейростимулятора для стимуляции ветвей тройничного нерва является проведение тестовой инвазивной стимуляции для определения эффективности метода. При адекватном контроле над болью при тестовой периферической стимуляции пациенту предлагается имплантация системы для хронической стимуляции.
Хирургическое лечение пациентов с ТН, связанной с рассеянным склерозом
Рекомендуется проведение стереотаксической операции на головном мозге (стереотаксической радиохирургии) пациентам с ТН, связанной с рассеянным склерозом, с целью уменьшения интенсивности болевого синдрома при неэффективности/ непереносимости консервативного лечения или снижении приверженности к лекарственной терапии [276,277].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3).
Комментарий:
Наиболее безопасной мишенью воздействия является цистернальная порция корешка тройничного нерва с подведением максимальной дозы до 90 Гр;
Возможно проведение медиальной таламотомии с помощью стереотаксической радиохирургии или фокусированного ультразвука у пациентов с ТН на фоне рассеянного склероза при неэффективности стереотаксической радиохирургии цистернальной порции корешка тройничного нерва.
Рекомендуется проведение ризотомии (микрохирургической частичной (сенсорной) ризотомии) корешка тройничного нерва пациентам с ТН, связанной с рассеянным склерозом, с целью уменьшения интенсивности болевого синдрома при неэффективности других методов лечения (консервативного, малоинвазивного и хирургического) [278].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2).
Рекомендуется проведение декомпрессии корешка черепно-мозгового нерва (тройничного) пациентам с ТН, связанной с рассеянным склерозом, при наличии нейроваскулярного конфликта с признаками структурных нарушений корешка (дистопия, атрофия) на МРТ головного мозга с целью уменьшения интенсивности болевого синдрома при неэффективности/ непереносимости консервативного лечения или снижении приверженности к лекарственной терапии [278].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Комментарий: нет убедительных сравнительных данных о преимуществе какого-либо из методов хирургического лечения. Следует информировать пациентов о всех возможных методах хирургического лечения и их особенностях. Учитывая эквивалентную эффективность всех методов хирургического лечения, частоту рецидивов, безопаснее проводить стереотаксическую радиохирургию или малоинвазивные пункционные вмешательства [278].
Рекомендуется имплантация нейростимулятора пациентам с тригеминальной невралгией, связанной с РС, с целью снижения интенсивности болевого синдрома при неэффективности других методов лечения (консервативного, малоинвазивного и хирургического) [275].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарий: обязательным условием перед имплантацией нейростимулятора для стимуляции ветвей тройничного нерва является проведение тестовой инвазивной стимуляции для определения эффективности метода. При адекватном контроле над болью при тестовой периферической стимуляции пациенту предлагается имплантация системы для хронической стимуляции.
Хирургическое лечение пациентов с симптоматической ТН
Рекомендуется нейрохирургическое лечение при вторичной тригеминальной невралгии с целью устранения непосредственной причины заболевания [279,280].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарий: целесообразно выполнять хирургическое лечение, направленное на лечение основного заболевания (например, удаление опухоли) с декомпрессией корешка тройничного нерва от компримирующих факторов.
Рекомендуется проведение стереотаксической операции на головном мозге (стереотаксической радиохирургии цистернальной порции корешка тройничного нерва с подведением максимальной дозы до 90 Гр) пациентам с симптоматической ТН в случае отсутствия регресса болевого синдрома после лечения основного заболевания или при невозможности проведения такого лечения [281].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2).
Рекомендуется проведение ризотомии (микрохирургической частичной (сенсорной) ризотомии) корешка тройничного нерва пациентам с симптоматической ТН в случае отсутствия регресса болевого синдрома после лечения основного заболевания или при невозможности проведения такого лечения, а также при неэффективности других методов лечения болевого синдрома (консервативного, малоинвазивного и хирургического) [235].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарий: нет убедительных сравнительных данных, демонстрирующих преимущество какого-либо одного метода деструкции [235].
Рекомендуется имплантация нейростимулятора пациентам с симптоматической тригеминальной невралгией с целью снижения интенсивности болевого синдрома при неэффективности других методов лечения (консервативного, малоинвазивного и хирургического) [275].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарий: обязательным условием перед имплантацией нейростимулятора для стимуляции ветвей тройничного нерва является проведение тестовой инвазивной стимуляции для определения эффективности метода. При адекватном контроле над болью при тестовой периферической стимуляции пациенту предлагается имплантация системы для хронической стимуляции.
3.1.2. Атипичная лицевая боль
Консервативное лечение
Персистирующая идиопатическая лицевая боль
Рекомендуется пациентам с ПИЛБ трициклические антидепрессанты (#амитриптилин**,Код АТХ: N06AA09) с целью уменьшения интенсивности болевого синдрома и снижения уровня тревоги – таблица 16 [282].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2)
Комментарии: Терапию начинают с минимальной дозы с приемом на ночь, так как даже минимальная доза трициклических антидепрессантов показывает свою эффективность, и наращивают с постепенной титрацией до средней терапевтической дозы согласно инструкции по применению лекарственного препарата [282].
Рекомендуется пациентам с ПИЛБ #венлафаксин (код АТХ: N06AX16) при наличии противопоказаний, плохой переносимости или недостаточной эффективности трициклических антидепрессантов – таблица 16 [283].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2)
Рекомендуется пациентам с ПИЛБ #флуоксетин** (код АТХ: N06AB03) при наличии противопоказаний, плохой переносимости или недостаточной эффективности трициклических антидепрессантов и #венлафаксина (код АТХ: N06AX16) – таблица 16 [20,26,108].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Таблица 16. Препараты для лечения ПИЛБ
Лекарственное средство |
Режим дозирования |
Терапевтическая суточная доза |
Частые побочные эффекты |
|---|---|---|---|
|
#Амитриптилин** Код АТХ: N06AA09 [282] |
6,25-12,5 мг вечером 1 раз в сутки; увеличивать дозу препарата на 6,25-12,5 мг каждые 3-14 дней. |
10-75 мг |
Седация, сухость во рту, затруднение мочеиспускания, запоры, нечеткость зрения, диплопия, повышение внутриглазного давления, нарушение памяти, тремор, аритмия. |
|
#Флуоксетин** код АТХ: N06AB03 [20] |
20 мг 1 раз в сутки |
20 мг |
Головокружение, нарушение сна (сонливость или бессонница), сухость во рту, тошнота, запор, повышенное потоотделение, снижение массы тела, снижение либидо |
|
#Венлафаксин код АТХ: N06AX16 [20] |
в неврологии и общей практике допустимо медленно титровать препарат: 18,75 мг 2 раза в день во время еды, наращивать по 18,75 каждые несколько дней [252] |
75 мг |
Тошнота, снижение аппетита, запор, снижение массы тела, артериальная гипертензия, головокружение, бессонница, парестезии, тремор, нечеткость зрения, сексуальная дисфункция, потливость, высокая вероятность синдрома отмены. |
Комментарии: особенности применения антидепрессантов:
Перед началом терапии антидепрессантами важно разъяснить пациенту цели лечения, ожидаемый эффект и сроки его развития;
Следует предупредить о временных нежелательных эффектах в первые недели приема. Уведомление пациента об их транзиторном характере увеличит приверженность терапии;
Также стоит развеять основные страхи пациента, связанные с приемом антидепрессантов, расспросить все доводы «против» и предоставить аргументированный ответ.
Рекомендуется пациентам с ПИЛБ габапентин (код АТХ: N02BF01) или прегабалин** (код АТХ: N02BF02) при неэффективности или непереносимости антидепрессантов – таблица 17 [20,26,108].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Таблица 17. Препараты для лечения ПИЛБ
|
Габапентин код АТХ: N02BF01 |
300 мг 1 раз в день; каждый день увеличивать дозу на 300 мг до 900 мг в сутки, затем – на 300 мг каждые 3-5 дней. |
900-3600 мг |
Амнезия, спутанность сознания, головокружение, сонливость, депрессия, тошнота, нечеткость зрения, периферические отеки, отеки лица, запор, вздутие живота, увеличение веса. |
|---|---|---|---|
|
Прегабалин** код АТХ: N02BF02 |
75 мг 2 раза в день |
600 мг |
Спутанность сознания, сонливость, запор, нечеткость зрения, головокружение, тошнота, периферические отеки, отеки лица, повышение аппетита, увеличение веса. |
Рекомендуется назначение ботулинического токсина при заболеваниях периферической нервной системы пациентам с пациентам с ПИЛБ при недостаточной эффективности медикаментозной терапии [284].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарий: применяют ботулинический токсин (код АТХ – M03AX01) – препараты #ботулинический токсин типа А** и #ботулинический токсин типа А-гемагглютинин комплекс** в область боли и окружающие ткани.
Синдром пылающего рта
Рекомендуется пациентам с СПР трициклические антидепрессанты (#амитриптилин** (Код АТХ: N06AA09)) с целью уменьшения интенсивности болевого синдрома и снижения уровня тревоги [282].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 2)
Комментарии: Терапию начинают с минимальной дозы с приемом на ночь, так как даже минимальная доза трициклических антидепрессантов показывает свою эффективность, и наращивают с постепенной титрацией до средней терапевтической дозы согласно инструкции по применению лекарственного препарата (средняя суточная доза 10-50 мг).[282].
Рекомендуется пациентам с СПР габапентин (код АТХ: N02BF01) с целью уменьшения интенсивности болевого синдрома [285,286].
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 1)
Рекомендуется пациентам с СПР #альфа-липоевая кислота (тиоктовая кислота) с целью уменьшения интенсивности бол
4.1. Поражения тройничного нерва
4.1.1. Тригеминальная невралгия
Информирование пациента (Приложение В1).
4.1.2. Атипичная лицевая боль
Данные отсутствуют.
4.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Данные отсутствуют.
4.1.4. Тригеминальные автономные вегетативные цефалгии
Информирование пациента (Приложение В2).
4.2. Поражения лицевого нерва
4.2.1. Нейропатия лицевого нерва
Физические реабилитационные мероприятия состоят из:
1. беседы с пациентом о заболевании, вариантах его течения, возможных осложнениях и мерах их профилактики,
2. беседы с пациентом о важности выполнения самореабилитации и об ограничении факторов, которые могут ухудшить течение заболевания воздействие теплом, «грубый» массаж, электростимуляцию, воздержаться от активной мимики и интенсивных упражнений лечебной физкультуры в максимальном объеме активного движения и т.д.
2. назначения стандартного комплекса лечебных упражнений в зависимости от степени пареза мышц лица,
3. назначения дополнительного комплекса лечебных упражнений в зависимости от наличия и выраженности осложнений (гипертонус мышц, синкинезии),
4. назначения дополнительного комплекса лечебных упражнений в зависимости от наличия и выраженности лагофтальма,
5. обучение навыка самоконтроля за развитием или ухудшением осложнений НЛН,
6. реабилитации с использованием внешних физических факторов [459].
Стандартный комплекс лечебных упражнений зависит от степени пареза мышц (Приложение Б5, Приложение В3), при тяжёлой НЛН (V-VI степень по шкале ХБ) включает:
«лечение положением» посредством лейкопластырного натяжения или наложения кинезиотейпа с целью «подтянуть мышцы» и восстановить среднюю линию лица;
массаж / самомассаж с целью улучшения кровоснабжения мышц;
пассивные упражнения, имитирующие сокращение мышц, с целью профилактики развития контрактур;
при лёгкой или умеренной НЛН (до IV степени по шкале ХБ) включает:
массаж / самомассаж с целью улучшения кровоснабжения мышц;
активные упражнения с дозированной симметричной нагрузкой, имитирующие сокращение мышц, с целью увеличения амплитуды движения, силы, выносливости и скоростных характеристик сокращения. Важным условием является симметричность сокращения (подстраивание здоровой стороны лица к пораженной).
Необходимо отметить, что при проведении физической реабилитации в целом все методы группируют на 2 подхода:
активный – когда пациент сам активно двигает собственными мышцами при выполнении упражнений (специфическое укрепление мышц, в том числе с использованием биологически обратной связи),
пассивный – когда движение мышцы облегчается движением внешней силы – человеком или устройством (массаж, растяжка мышц) [120,460].
Дополнительный комплекс лечебных упражнений зависит от наличия и выраженности осложнений (гипертонус мышц, синкинезии) (Приложение В3)
Пациента информируют, что наиболее частыми осложнениями при НЛН являются гипертонус мышц на здоровой или на пораженной стороне до развития контрактур и патологические синкинезии до развития постпаралитического лагофтальма. Объясняют способы самоконтроля за их развитием, который позволяет выявлять осложнения на этапе обратимых изменений.
Для профилактики развития гипертонуса мышц и синкинезий или при их лёгкой степени проводят растяжение соответствующих мышц (расслабление с элементами постизометрической релаксации и буккального массажа) [82]. При умеренной или тяжёлой степени – дополнительно выполняют инъекции ботулинического токсина типа А [418]. При развитии осложнений на условно здоровой стороне расслабление мышц (посредством физической реабилитации или ботулинотерапии) проводят только на здоровой стороне [99], при развитии осложнений на пораженной стороне – с 2х сторон для сохранения симметрии лица (Приложение Б5) [101].
При развитии синкинезий ряд авторов терапией первой линии считает ботулинотерапию в сочетании с физической реабилитацией, включающей мягкий массаж, техники релаксации мышц и упражнения, направленные на нейромышечное переобучение, т.е. упражнения по контролю движения [54].
Рекомендуется проведение услуг по медицинской реабилитации пациента с заболеваниями периферической нервной системы при НЛН в остром и хроническом периоде с целью улучшения исхода заболевания [460,461].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: Физическая реабилитация включает массаж лица медицинский, упражнения на растяжение и расслабление мышц лица, упражнения на укрепление мышц лица и шеи, нервно-мышечное переобучение, использование биологической обратной связи.
Рекомендуется использование изделий медицинских фиксирующих (кинезио тейп) при проведении реабилитации пациентам с НЛН тяжёлой степени (V-VI степень по шкале ХБ) с целью фиксации положения мышц поражённой стороны лица, предотвращения их перерастяжения (лечение положением), восстановления симметрии лица и улучшения исхода заболевания [462].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется определение двигательного режима, определение реабилитационной способности, составление плана проведения курса лечебной физкультуры, назначение комплекса упражнений (лечебной физкультуры), а именно, использование комплекса пассивных упражнений при проведении реабилитации пациентам с НЛН тяжёлой степени (V-VI степень по шкале ХБ) и комплекса активных упражнений с дозированным сокращением мышц пациентам с умеренной или легкой НЛН (IV степень и менее степени по шкале ХБ) с целью укрепления мышц ипсилатеральной стороны и улучшения исхода заболевания [463,464].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Пациентам с тяжелой степенью НЛН не рекомендуется активная ЛФК, поскольку силы мышц пораженной стороны не достаточно, чтобы проявить движение, при этом здоровая сторона берет на себя гиперфункцию и мышцы становятся активными, укорачиваются, смещают среднюю линию лица, что ухудшает исход заболевания [82].
Рекомендуется назначение комплекса упражнений (лечебной физкультуры) для самостоятельного выполнения пациентом с целью укрепления мышц и улучшения исхода заболевания [465].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Рекомендуется использование биологической обратной связи (зеркала) при проведении реабилитации пациентам с НЛН с целью улучшения исхода заболевания [466].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: В качестве биологической обратной связи используют зеркало [466]. Возможно использование БОС посредством миографии [467].
Рекомендуется назначение комплекса упражнений (лечебной физкультуры), направленного на растяжение и расслабление мышц контрлатеральной стороны при проведении реабилитации пациентам с идиопатической или симптоматической НЛН с гипертонусом мышц контрлатеральной стороны или риском его развития (в остром периоде заболевания) с целью улучшения исхода заболевания [99,468].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Дисбаланс мышечного тонуса при НЛН в остром периоде заболевания вызывает укорочение мышц на контрлатеральной (условно здоровой) стороне, что приводит к развитию контрактур. Чрезмерная активность мышц контрлатеральной стороны удлиняет / растягивает мышцы ипсилатеральной стороны сверх их физиологической длины, ограничивая возможность нарастания мышечной силы. Ежедневные короткие занятия, направленные на растяжение сверхактивных мышц контрлатеральной стороны и укрепление мышц ипсилатеральной стороны, способствуют восстановлению баланса, улучшению симметрии и функции мышц лица [468]. Комплекс эффективен для профилактики развития гипертонуса мышц контрлатеральной стороны, а также при нарушениях лёгкой степени. Может применяться у пациентов с развившимся гипертонусом мышц умеренной или тяжёлой степени в случаях невозможности проведения ботулинотерапии [99].
Рекомендуется назначение комплекса упражнений (лечебной физкультуры), направленного на растяжение и расслабление мышц с двух сторон (контрлатеральной и ипсилатеральной) при проведении реабилитации пациентам с гипертонусом мышц и/или синкинезиями на пораженной стороне при НЛН с целью улучшения исхода заболевания [101].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: При восстановлении функции нерва и нарастании силы мышц на пораженной стороне одновременно ипсилатерально нарастает мышечный тонус и с 3-го месяца заболевания появляются синкинезии, что приводит к структурным изменениям – развитию контрактур и постпаралитического гемиспазма соответственно. Ежедневные короткие занятия, направленные на растяжение (соответственно, расслабление) мышц ипсилатеральной стороны, способствуют улучшению симметрии и функции мышц лица. Комплекс эффективен при нарушениях лёгкой степени.
Рекомендуется проведение контроля эффективности проведения занятий лечебной физкультуры при прохождении домашней самореабилитации пациента с НЛН с целью улучшения исхода заболевания [469].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: При НЛН реабилитация является длительной и непрерывной, осуществляется не только в специализированных центрах, но в большей степени состоит из ежедневных занятий дома. В мультицентровом РКИ (Япония, 2020) пациентам с НЛН тяжёлой степени (House-Brackmann V-VI) сроком до 2 месяцев от дебюта симптомов назначали комплекс физической реабилитации (селективная ЛФК с использованием БОС, упражнения на растяжение мышц, исключение избыточных движений, «грубых упражнений» и электростимуляции) для домашней самореабилитации по 30 минут в день с контролем один раз в неделю. Наблюдали восстановление произвольного движения без усугубления синкинезий. Авторы предложили такой подход использовать в максимально ранние сроки заболевания [469]. Обучение должен проходить каждый пациент на первичном приеме невролога по единой программе (см. памятку для пациента) [459].
Рекомендуется раннее использование изделий медицинских фиксирующих (кинезио тейп) при проведении реабилитации пациентам с симптомом неосложнённого лагофтальма при НЛН с целью фиксации положения мышц поражённой стороны лица, предотвращения их перерастяжения (лечение положением, коррекция положения век), а также наложение монокулярной повязки (наклейки, пластыря) на глазницу на ночь с целью ночной окклюзии глаза для поддержания увлажнения глазного яблока и профилактики офтальмологических осложнений [427,428].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: в течение дня накладывать пластырь или кинезио тейп на верхнее веко пациенту с лагофтальмом и нарушением положения верхнего века; выполнять «подтягивание» нижнего века при наличии эктропиона; перед сном выполнять окклюзию век при несмыкании глазной щели более 4 мм с целью улучшения смыкания глазной щели и избегания механического повреждения глазного яблока [102].
Рекомендуется назначение комплекса упражнений (лечебной физкультуры), направленного на устранение мышечного дисбаланса между круговой мышцей глаза и леватора верхнего века пациентам с симптомом неосложнённого лагофтальма при НЛН с целью восстановления смыкания век [102].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Рекомендуется назначение комплекса упражнений (лечебной физкультуры), направленного на целенаправленное воздействие на мышцу, опускающую нижнюю губу, пациентам с изолированным поражением КНВ ЛН с целью улучшения исхода заболевания [94].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Комплекс упражнений включает самомассаж; стимуляцию движения через элементы растяжения и сокращения мышцы; контроль сокращения мышцы, имеет небольшую вариативность в упражнениях как по типу, так и по количеству повторений, с кратностью выполнения от двух до трех раз в день. Основные правила выполнения упражнений: с использованием БОС – зеркало, симметрично, все движения точечные, дозированные, не используя максимальную силу, не достигая реакции содружественных сокращений мышц верхней трети лица. При благоприятном миографическом прогнозе симметрия улыбки достигается за 4-5 месяцев занятий [94]
Рекомендуется проведение рефлексотерапии при заболеваниях периферической нервной системы (иглорефлексотерапии) пациентам с НЛН с целью улучшения исхода заболевания [470–472].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1)
Комментарии: ИРТ применяется только как дополнительный метод физической реабилитации пациентам с НЛН на фоне назначения стандартного лечения. РКИ показали преимущества ИРТ в лечении пациентов с симптоматическими НЛН (на фоне сахарного диабета, ВИЧ инфекции) [470–472]. Использование ИРТ более эффективно в остром периоде заболевания [473].
Не рекомендуется назначение комплекса упражнений (лечебной физкультуры), включающего принудительные, форсированные физические упражнения пациентам с НЛН для профилактики риска развития осложнений [115,474].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: поскольку они приводят к укорочению мышечных волокон, повышают риск развития синкинезия и препятствует благоприятному восстановлению.
Не рекомендуется проведение электростимуляции мышц пациентам с НЛН с целью профилактики риска развития осложнений [115,474].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: поскольку она приводит к укорочению мышечных волокон, повышает риск развития синкинезия и препятствует благоприятному восстановлению.
Рекомендуется проведение гипербарической оксигенации при заболеваниях периферической нервной системы у пациентов с НЛН с целью улучшения восстановления [475,476].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1)
Рекомендуется проведение лазерной физиотерапии (низкоинтенсивной и высокоинтенсивной) челюстно-лицевой области у пациентов с НЛН с целью улучшения восстановления [477–479].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
4.2.2. Гемифациальный спазм
Медицинская реабилитация для данной категории пациентов не предусмотрена. Пациенту предоставляют информацию о заболевании и методах его лечения (Приложение В4).
4.2.3. Лицевая миокимия
Медицинская реабилитация для данной категории пациентов не предусмотрена. Пациенту предоставляют информацию о заболевании и методах его лечения (Приложение В5).
4.3. Поражения других черепных нервов
Данные отсутствуют.
5.1. Поражения тройничного нерва
Данные отсутствуют.
5.2. Поражения лицевого нерва
5.2.1. Нейропатия лицевого нерва
Рекомендуется динамическое наблюдение неврологом всех пациентов с сохраняющимися симптомами НЛН [115,120,121].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
5.2.2. Гемифациальный спазм
Рекомендуется динамическое наблюдение неврологом всех пациентов с сохраняющимися симптомами ГФС [15,49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
5.2.3. Лицевая миокимия
Рекомендуется динамическое наблюдение неврологом всех пациентов с сохраняющимися симптомами лицевой миокимии [16,58,59].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
5.3. Поражения других черепных нервов
Данные отсутствуют.
6.1. Поражения тройничного нерва
6.1.1. Тригеминальная невралгия
Показания для экстренной госпитализации в медицинскую организацию (стационар, в том числе дневной стационар):
впервые возникший эпизод интенсивной боли в области глазничной ветви тройничного нерва, сопровождающийся вегетативными симптомами/одним из симптомов (отеком век, гиперемией склеры, потливостью кожи лба, изменением ширины зрачка, слезотечением, ринореей/заложенностью носа) на стороне клинических проявлений (госпитализация с целью исключения другой интракраниальной патологии – объемные и сосудистые образования в области кавернозного синуса);
наличие других очагов неврологических симптомов, возникших в тесной связи с лицевой болью (госпитализация с целью исключения другой патологии центральной нервной системы – демиелинизирующие заболевания головного мозга, интракраниальные опухоли);
некупируемый болевой синдром (госпитализация в дневной или круглосуточный стационар с целью купирования/уменьшения выраженности острой боли, подбора консервативной терапии).
Показания для плановой госпитализации в медицинскую организацию (стационар, в том числе дневной стационар):
выполнение малоинвазивных пункционных вмешательств с целью купирования/уменьшения выраженности болевого синдрома;
проведение хирургического лечения с целью купирования/уменьшения выраженности болевого синдрома.
Показания к выписке пациента из медицинской организации:
установление диагноза;
уменьшение/купирование болевого синдрома;
стабилизация состояния.
6.1.2. Атипичная лицевая боль
Показания для экстренной госпитализации в медицинскую организацию:
Лицевая боль, сопровождающаяся изменением сознания;
Лицевая боль, сопровождающаяся лихорадкой и менингеальными симптомами;
Лицевая боль с нарастающей очаговой неврологической симптоматикой;
Лицевая боль с нарастающей общемозговой симптоматикой.
Показания для плановой госпитализации в медицинскую организацию:
Нарастающий характер боли.
Боль, резистентная к адекватно назначенной терапии для проведения ботулинотерапии и/или интервенционного лечения.
Комментарии: проведение ботулинотерапии и интервенционного лечения также возможно в условиях дневного стационара.
Показания к выписке пациента из медицинской организации:
Снижение интенсивности боли по ВАШ или ЧРШ.
6.1.3. Другие поражения тройничного нерва, поражение тройничного нерва неуточненное
Показания для экстренной госпитализации в медицинскую организацию:
подозрение на тригеминальную нейропатическую боль, связанную с Herpes zoster, у пожилых пациентов, а также у пациентов с иммунодефицитными, онкологическими заболеваниями с целью лечения причинной вирусной инфекции.
Показания для плановой госпитализации в медицинскую организацию:
выполнение малоинвазивных пункционных вмешательств с целью купирования/уменьшения выраженности болевого синдрома;
проведение хирургического лечения с целью купирования/уменьшения выраженности болевого синдрома.
Показания к выписке пациента из медицинской организации:
стабилизация состояния после малоинвазивных пункционных вмешательств или хирургического лечения тригеминальной нейропатической боли;
уменьшение/купирование болевого синдрома.
6.1.4. Тригеминальные автономные вегетативные цефалгии
Показания для экстренной госпитализации в медицинскую организацию:
Лицевая боль, сопровождающаяся изменением сознания.
Лицевая боль, сопровождающаяся лихорадкой и менингеальными симптомами.
Лицевая боль с нарастающей очаговой неврологической симптоматикой.
Лицевая боль с нарастающей общемозговой симптоматикой.
Не купируемая кластерная головная боль с целью ингаляции кислорода для прерывания кластерного периода.
Показания для плановой госпитализации в медицинскую организацию:
Нарастающий характер боли.
Боль, резистентная к адекватно назначенной терапии для проведения ботулинотерапии и / или интервенционного лечения (что также возможно в амбулаторных условиях).
Показания к выписке пациента из медицинской организации:
Снижение интенсивности боли по ВАШ.
6.2. Поражения лицевого нерва
6.2.1 Нейропатия лицевого нерва
Показания для экстренной госпитализации в медицинскую организацию (стационар, в том числе дневной стационар):
обращение пациента с прозопарезом/прозоплегией в первые 72 часа от дебюта симптомов (госпитализация с целью однократного внутривенного введения #метилпреднизолона** в высокой дозе при выборе внутривенного пути введения глюкокортикостероидов),
наличие других неврологических симптомов (слабость или онемение в конечности, головокружение, нарушение глотания и т.д.),
клиническое ухудшение, сопровождающееся изменением сознания, лихорадкой и менингеальными симптомами, прозопарез / прозоплегия на фоне декомпенсации коморбидного фона (повышение артериального давления, повышение уровня сахара в крови) или беременности,
Показания для плановой госпитализации в медицинскую организацию (стационар):
хирургическое лечение.
Показания к выписке пациента из медицинской организации
установление диагноза;
стабилизация состояния.
6.2.2 Гемифациальный спазм
Показания для плановой госпитализации в медицинскую организацию (стационар):
хирургическое лечение.
6.2.3 Лицевая миокимия
Амбулаторное лечение.
6.3. Поражения других черепных нервов
Показания для экстренной госпитализации в медицинскую организацию (стационар, в том числе дневной стационар): отсутствуют.
Показания для плановой госпитализации в медицинскую организацию (стационар, в том числе дневной стационар):
выполнение малоинвазивных пункционных вмешательств с целью купирования/уменьшения выраженности болевого синдрома;
проведение хирургического лечения с целью купирования/уменьшения выраженности болевого синдрома.
Показания к выписке пациента из медицинской организации:
установление диагноза;
уменьшение/купирование болевого синдрома;
стабилизация состояния.
7.1. Поражения тройничного нерва
Данные отсутствуют.
7.2. Поражения лицевого нерва
У пациентов с НЛН частота полного восстановления нарушенных функций коррелирует с исходной тяжестью симптомов и варьирует от 61% при тотальной прозоплегии до 94% при менее выраженной тяжести прозопареза [37]. Результаты клинического осмотра не всегда соответствуют истинной тяжести поражения нерва. ЭНМГ является обязательным методом диагностики у пациентов с V-VI степенью по шкале ХБ. ЭНМГ предикторами неблагоприятного исхода является асимметрия амплитуды М-волны более 90% по 1 и более ветвям лицевого нерва, благоприятного – менее 90% по всем ветвям [99].
У 68,5% пациентов с НЛН, обратившихся в период заболевания до 3 месяцев от дебюта симптомов, выявлен гипертонус мышц здоровой стороны лица, который в большинстве случаев приводит к смещению средней линии лица - значимому фактору, ограничивающему восстановление функции лицевого нерва [99]. Раннее начало лечения и медицинской реабилитации (включая коррекцию гипертонуса мышц), выявление пациентов с ЭНМГ предикторами неблагоприятного исхода для своевременного хирургического лечения, комплексный и мультидисциплинарный подход повышают долю случаев выздоровления [82].
7.3. Поражения других черепных нервов
Данные отсутствуют.














