Врожденная пневмония – острое полиэтиологическое инфекционное заболевание с преимущественным поражением респираторных отделов легких и накоплением воспалительного экссудата внутри альвеол, выявляемое при физикальном и рентгенологическом обследовании, как правило, в первые 72 часа жизни [1,2].
Причиной врожденной пневмонии является внутриутробное или интранатальное инфицирование плода микроорганизмами трансплацентарным, восходящим или контактным путем. Основными возбудителями врожденной пневмонии являются [2–7]:
Бактерии: Group B Streptococcus, Escherichia coli, Enterobacter spp., Klebsiella spp., Pseudomonas aeruginosa, Staphylococcus epidermidis, Staphylococcus aureus, Haemophilus influenzae, Streptococcus pneumoniae, Streptococcus viridans, Neisseria gonorrhoeae, Listeria monocytogenes и др.
Атипичные и другие возбудители: Chlamydia trachomatis, Ureaplasma urealyticum, Ureaplasma parvum, Mycoplasma hominis, Mycoplasma pneumonia, Treponema pallidum, Mycobacterium tuberculosis,
Вирусы: Herpes simplex virus, Cytomegalovirus (CMV), Rubella, энтеровирусы, вирус кори.
Различные виды дрожжевых и плесневых грибов: Candida spp., Aspergillus spp. и др.
Большую роль в развитии врожденной пневмонии играют инфекционно-воспалительные заболевания органов мочевой и половой систем матери (пиелонефрит, эндометрит и т.д.); степень зрелости плода, пороки развития бронхиального дерева, перенесенная внутриутробная гипоксия, асфиксия в родах, аспирация мекония. Недоношенность, респираторный дистресс-синдром (РДС), гипоксия плода могут обусловливать функциональную, морфологическую и иммунологическую незрелость легочной ткани, способствуя развитию инфекционного процесса.
Заболевание развивается в результате трансплацентарного попадания возбудителя или восходящим путем, в результате инфицирования легких при поступлении в них околоплодных вод (зараженных при эндометрите, хориоамнионите и т.д.), а также при аспирации инфицированного содержимого родовых путей (интранатальный путь) [1,3]. Размножение бактерий или вирусов в дистальных отделах дыхательных путей и связанный с ними воспалительный ответ приводят к повреждению альвеолоцитов, что ухудшает газообмен, изменяет кровообращение в легких и препятствует нормальной механике дыхания. Повреждение поверхности альвеол препятствует действию сурфактанта, может способствовать транссудации жидкости из сосудов легких, вплоть до отека легких, и в конечном итоге, приводит к спадению альвеол. Накопление в дыхательных путях и легочной ткани продуктов распада бактерий, и клеточных элементов (нейтрофилов, макрофагов) в сочетании с сокращением гладких мышц под действием воспалительных медиаторов ухудшает эффективную вентиляцию и способствует развитию ателектазов, появлению «воздушных ловушек» и последующему несоответствию вентиляции и перфузии. Воспалительные прокоагулянты и сосудосуживающие вещества, выделяемые активированными эндотелиальными клетками и тромбоцитами, усиливают легочное сосудистое сопротивление, вызывая повышение давления в легочной артерии. Усугубляется недостаточность сурфактанта [8,9]. Данные изменения обусловливают возникновение после рождения гиперкапнии, гипоксемии, смешанного ацидоза и гипоксии. В результате прогрессирующей гипоксии, ацидоза и нарушения микроциркуляции очень быстро развивается полиорганная недостаточность, вначале – сердечно-легочная, затем – других органов.
В мировой литературе практически не существует данных об изолированной заболеваемости врожденной пневмонией. Данное заболевание входит в комплекс понятия раннего неонатального сепсиса, частота которого колеблется в экономически развитых странах от 0,17 до 1,19 на 1000 живорожденных, летальность составляет 10-15% [10–15].
По данным официальной статистики в Российской Федерации за 2021 год заболеваемость врожденной пневмонией составляет 0,85% случаев среди доношенных новорожденных и 10% среди недоношенных массой тела при рождении 1000 г и более; летальность составляет 0,7% и 0,92%, соответственно. Частота регистрации врожденных пневмоний среди детей экстремально низкой массы тела составляет 26%, летальность – более 8,3% (Форма №32 за 2021 год). В 2014 году по данным Росстата, врожденная пневмония являлась первоначальной причиной смерти в 8,34% случаев новорожденных в первые 6 дней жизни [16].
Р23 Врожденная пневмония
Р23.0 Вирусная врожденная пневмония
Р23.1 Врожденная пневмония, вызванная хламидиями
Р23.2 Врожденная пневмония, вызванная стафилококком
Р23.3 Врожденная пневмония, вызванная стрептококком группы В
Р23.4 Врожденная пневмония, вызванная кишечной палочкой (Escherichia coli)
Р23.5 Врожденная пневмония, вызванная Pseudomonas
Р23.6 Врожденная пневмония, вызванная другими бактериальными агентами
Р23.8 Врожденная пневмония, вызванная другими возбудителями
Р23.9 Врожденная пневмония неуточненная
В случаях, когда пневмония является одним из проявлений врожденной генерализованной инфекции, используется код соответствующей инфекции – P35, P37. Пневмония, связанная с ранним врождённым сифилисом, – под кодом A50.
Врожденные пневмонии классифицируются:
- по этиологии: вирусная, бактериальная (микробная), паразитарная, грибковая, смешанная;
- по распространенности процесса: очаговая, сегментарная, долевая, односторонняя, двусторонняя;
- по тяжести: легкая, средне-тяжелая, тяжелая;
- по течению: с осложнениями (пневмоторакс, плевральный выпот, легочная гипертензия) или без осложнений.
Ранние клинические симптомы врожденной пневмонии неспецифичны. При осмотре обращают на себя внимание признаки инфекционного токсикоза: нарушение терморегуляции (нестабильная температура (≥ 38,50С или ≤ 36,00С)), «мраморность», серый колорит кожи или бледность кожного покрова с периоральным цианозом и/или акроцианозом, который усиливается при возбуждении или при кормлении, снижение тургора тканей, снижение или отсутствие сосательного рефлекса, отказ от кормления, вялость, мышечная гипотония, или наоборот, повышение нервно-рефлекторной возбудимости, тахикардия > 180 уд/мин или брадикардия менее 110 уд/мин, глухость сердечных тонов, вздутие живота; интолерантность к энтеральному питанию; признаки дыхательной недостаточности: снижение насыщения крови кислородом; тахипноэ > 60/мин или эпизоды апноэ (пауза в дыхании > 15-20 с или > 10 с брадикардией); экспираторный стон; втяжение податливых участков грудной клетки; ослабление дыхания, локализованные мелкопузырчатые хрипы или крепитация в легких; снижение эффективности проводимой респираторной терапии, приводящее в том числе к усилению параметров ИВЛ [1–3,7].
Критерии установления диагноза врожденной пневмонии
Для подтверждения диагноза необходимо наличие рентгенологических изменений (УЗ или КТ-признаки) и/или наличие клинических и лабораторных данных (таблица 1 и 2).
Основной критерий диагностики врожденной пневмонии:
Наличие инфильтративных или очаговых теней на рентгенограмме легких.
Комментарии: Рентгенологические симптомы врожденной пневмонии не обладают необходимой специфичностью и достаточно вариабельны, поэтому только на их основании затруднительно сделать заключение об этиологическом факторе воспалительного процесса. Возможно двустороннее поражение легочной ткани, как правило, в виде неоднородной картины легких – сочетание участков уплотнения легочной ткани и компенсаторного повышения воздушности, возможен выпот в плевральных полостях [17,18]. Неоднородные изменения легочного рисунка в сочетании с плевральным выпотом позволяет с большой вероятностью предположить наличие врожденной пневмонии, в первую очередь, вызванной стрептококком группы В [17,19]. Возможно наличие очагов уплотнения легочной ткани. Выраженное уплотнение, ограниченное одной, отдельно взятой долей, сравнительно редко встречается у новорожденных [20]. Врожденная пневмония должна исключаться при появлении новых инфильтративных затенений или при сохранении рентгенологических изменений в течение 48 ч после рождения. Рентгенологически отличить респираторный дистресс синдром и врожденную пневмонию у недоношенных новорожденных в первые 72 часа затруднительно, в этой связи возможными рентгенологическими признаками, свидетельствующими в пользу врожденной пневмонии у недоношенных детей, по сравнению с РДС, могут быть появление крупно- и мелкоочаговых теней на фоне грубой сетчатости легочного рисунка, сгущение легочного рисунка в прикорневых зонах, значение кардио-торакального индекса менее 0,5 в возрасте 72 ч жизни [3].
Вспомогательные диагностические критерии врожденной пневмонии:
Представленная ниже таблица отражает общие признаки, применяемые для диагностики у новорожденных сепсиса и пневмонии, и может быть использована в качестве вспомогательных диагностических критериев врожденной пневмонии.
Таблица 1. Клинико-лабораторные признаки течения инфекционного процесса у детей в постконцептуальном возрасте менее 44 недель:
Клинические признаки течения инфекционного процесса |
|---|
|
Респираторные нарушения
|
|
Проявления сердечно-сосудистой недостаточности
|
|
Измененная температура тела
|
|
Проявления почечной недостаточности
|
|
Изменения кожи и подкожной клетчатки
|
|
Проявления со стороны желудочно-кишечного тракта
|
|
Неврологические проявления
|
|
Проявления геморрагического синдрома
|
|
Другие проявления
|
Лабораторные признаки инфекционного процесса |
|
Содержание лейкоцитов
|
|
Абсолютное количество нейтрофилов
|
|
Отношение доли юных форм к общему количеству нейтрофилов (нейтрофильный индекс (НИ))
|
|
Особенности морфологии нейтрофилов (исследуется в сомнительных случаях)
|
|
Тромбоцитопения в первые 3 суток жизни
|
|
Повышение уровней лабораторных маркёров синдрома системного воспалительного ответа (ССВО)
|
|
Метаболический ацидоз:
|
Исследование плаценты: такие изменения в плаценте, как децидуит, виллузит, фунизит, инфильтрации тканей плаценты могут косвенно указывать на реализацию инфекционного процесса у новорожденного и являются дополнительным фактором при постановке диагноза пневмония у новорожденного (зависит от уровня лечебного учреждения, оказывающего помощь новорожденным) |
|
Эпизоды интолерантности к глюкозе, зарегистрированные как минимум дважды (при соответствующей возрасту скорости поступления глюкозы)
|
Критерии постановки диагноза «Врожденная пневмония» (таблица 2).
Таблица 2. Критерии постановки диагноза «Врожденная пневмония»
I |
II |
III |
|---|---|---|
Основной критерий |
Комбинация вспомогательных критериев (наличие всех 3 пунктов) |
Дополнительные критерии, используемые для постановки диагноза (см. табл.1) |
|
рентгенологические признаки –инфильтративные тени и/или УЗ-признаки – консолидация легочной ткани и/или КТ-признаки – консолидация легочной ткани с сохранением пневматизации мелких бронхов |
1. Изменения на рентгенограмме: - усиление бронхо-сосудистого рисунка, усиление рисунка за счет сетчатых/зернистых структур [25] и/или - локальное понижение прозрачности легочной ткани с повышенной воздушностью задействованных в процессе дыхания участков легочной ткани [26] + 2. Дыхательные нарушения, сохраняющиеся более 48 часов + 2 и более других клинических признаков инфекционного заболевания, (табл.1) + 3. 1 и более положительных лабораторных признаков течения инфекционного процесса в первые 72 часа жизни (табл.1): лейкопения, нейтропения, повышение НИ, СРБ, ПКТ, ПСП и др. маркеров ССВО, используемые в МО) |
- материнские факторы риска развития врожденной инфекции (см. пункт 2.1) - воспалительные изменения плаценты - лейкоцитоз и/или нейтрофилез - изменение морфологии нейтрофилов - эпизоды интолерантности к глюкозе - идентифицированный возбудитель (кровь и/или аспират из трахеи) - лактатемия - тромбоцитопения
|
Диагноз выставляется при наличии основного критерия (столбец I).
В случае его отсутствия используется комбинация вспомогательных критериев с наличием всех 3 пунктов (столбец II).
В случае отсутствия лабораторных признаков течения инфекционного процесса (пункт 3 столбец II) используются дополнительные критерии (столбец III) – необходимо наличие 3 и более дополнительных критериев.
Рекомендуется изучить анамнез матери для выявления факторов риска развития врожденной пневмонии [4,11,13,27–38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: К материнским факторам риска развития врожденной пневмонии относятся:
- наличие острой инфекции у матери или обострение хронической, в особенности в последние 2 недели перед родоразрешением;
- лабораторные данные у матери перед родами: повышенный уровень СРБ, лейкоцитоз (искл., лейкоцитоз после недавнего назначения глюкокортикоидов (код АТХ Н02АВ));
- колонизация родового тракта матери стрептококком группы B (СГB);
- преждевременный разрыв плодных оболочек, дородовое излитие околоплодных вод (БП ≥ 18 часов);
- повышение температуры матери во время родов ≥ 38° C и выше на протяжении более 2 часов;
- признаки хориоамнионита;
- внутриматочные вмешательства во время настоящей беременности;
- антибактериальная терапия у матери непосредственно перед родами или в родах защищенными пенициллинами (J01CF Пенициллины, устойчивые к бета-лактамазам) или антибактериальными препаратами системного действия (код АТХ J01)(резерва);
- преждевременные роды.
Материнские факторы риска развития врожденной пневмонии для отдельных перинатальных инфекций:
- употребление матерью сырого мяса, сырых яиц, сырого молока или загрязнённых овощей и фруктов, либо контакт с фекалиями кошки во время беременности (Toxoplasma gondii);
- роды через естественные родовые пути при наличии первичной материнской инфекции, вызванной вирусом простого герпеса 1-го или 2-го типа (вирус простого герпеса);
- серонегативные матери, у которых развивается первичная инфекция во время беременности (цитомегаловирус) или обострение цитомегаловирусной инфекции у серопозитивных беременных (см. Клинические рекомендации «Врожденная цитомегаловирусная инфекция»);
- ВИЧ-инфекция у матери;
- употребление молочных продуктов и продуктов, не прошедших достаточной термической обработки (Listeria monocytogenes);
- бактериурия во время беременности.
Новорожденному с дыхательными нарушениями и подозрением на врожденную пневмонию рекомендуется проведение визуального осмотра терапевтического [1,3,8,39–41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: см. раздел 1.6. Клиническая картина.
У новорожденного с дыхательными нарушениями и подозрением на врожденную пневмонию при аускультации легких, как правило, выслушивается ослабленное или жесткое дыхание, локализованные мелкопузырчатые хрипы и крепитация, при слиянии очагов может выслушиваться бронхиальное дыхание. При ослабленном дыхании хрипы могут не выслушиваться.
Все описанные клинические проявления неспецифичны и могут наблюдаться у новорожденных детей на фоне других заболеваний дыхательной системы, поэтому в диагностике врождённой пневмонии большое значение имеют факторы риска реализации инфекционного процесса у новорожденного, рентгенологическое и лабораторное обследования.
К неонатальным факторам риска развития врожденной пневмонии относятся недоношенность, низкая масса тела при рождении, мужской пол ребенка.
Новорожденному с дыхательными нарушениями рекомендуется провести визуальное исследование при заболеваниях легких и бронхов и аускультацию при заболевании легких и бронхов с использованием шкалы Сильвермана-Андерсен для оценки степени дыхательных расстройств и определения тактики респираторной терапии [42,43].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3).
Комментарии: см. Приложение Г1.
Новорожденному с подозрением на течение врожденной пневмонии рекомендуется провести микробиологическое (культуральное) исследование крови на стерильность и определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам для выявления возбудителя и определения тактики антимикробной терапии [8,32,44–46].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Новорожденному с подозрением на течение врожденной пневмонии в случае проведения интубации трахеи рекомендуется провести микробиологическое (культуральное) исследование мокроты на аэробные и факультативно-анаэробные микроорганизмы, мокроты на грибы (дрожжевые и мицелиальные) и определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам для выявления возбудителя и определения тактики антимикробной терапии [8,32,44,45].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Новорожденному с подозрением на течение врожденной пневмонии рекомендуется провести исследование общего (клинического) анализа крови развернутого с дифференциальным подсчетом лейкоцитов, расчетом нейтрофильного индекса для выявления воспалительных изменений с повтором исследования в возрасте 48-72 часов при отсутствии выставленного диагноза врожденной пневмонии и в конце курса антимикробной терапии для решения вопроса об отмене или пролонгации антимикробной терапии [14,45,47–52].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарии: Высокий нейтрофильный индекс (НИ) и низкое абсолютное количество нейтрофилов являются предикторами инфекции у новорожденных, главным образом, в возрасте > 4 часов жизни. Чувствительность абсолютного количества нейтрофилов 78%, специфичность – 73%, чувствительность НИ – 78%, специфичность – 75% [47–50].
Новорожденному с подозрением на течение врожденной пневмонии рекомендуется провести исследование уровня С-реактивного белка в сыворотке крови (СРБ) для выявления лабораторных признаков системного воспалительного ответа с повтором исследования в возрасте 48-72 часов при отсутствии выставленного диагноза врожденной пневмонии и в конце курса антимикробной терапии для решения вопроса об отмене или пролонгации антимикробной терапии [46,53–56].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1).
Комментарии: Верхняя граница нормативных значений СРБ определяется используемым методом и типом анализатора в конкретной МО.
СРБ начинает вырабатываться в печени спустя 4-6 часов после стимуляции инфекционным агентом и достигает максимального пика в 36-48 часов. Проведенные исследования показали, что определение СРБ в первые 6-8 часов после рождения обладает низкой чувствительностью 35-50% и высокой долей ложноположительных результатов 30% [57,58]. Оптимальным временем исследования считается 24-48 часов после рождения, серийное исследование в динамике повышает чувствительность и специфичность до 74-98%, специфичность до 71-94% [58–61]. Повышение уровня СРБ является ранним признаком бактериальной инфекции у доношенных детей, тогда как подобная закономерность между его концентрацией в крови у недоношенных детей и наличием у них инфекционной патологии четко не доказана (чувствительность 68,5%, специфичность 85,5%) [54]. На повышение уровня СРБ в первые 24-48 часов после рождения могут влиять также неинфекционные состояния новорожденного, такие как: травма, ишемическое повреждение тканей и гемолиз [54,62].
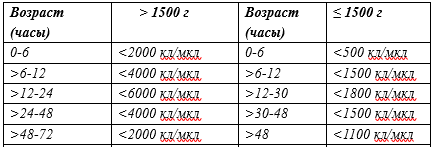
Допустимо также дополнительное использование других лабораторных маркеров ССВО при возможностях конкретной медицинской организации: исследование уровня пресепсина в крови (растворимый CD14) (чувствительность при ранней инфекции 81%-91%, специфичность 60-86%, AUC 0,76-0,94)[63,64], исследование уровня прокальцитонина в крови в соответствии с порогом отсечки в зависимости от возраста (часы) после рождения (минимум 2,5 нг/мл)(чувствительность 75%, специфичность 83%) [24].
Комбинации различных лабораторных маркеров ССВО повышают диагностическую возможность определения инфекционного состояния [65,66].
Для решения вопроса о смене, пролонгации или отмене курса антимикробной терапии следует использовать исследование уровня С-реактивного белка и, при возможности конкретной МО, исследование уровня прокальцитонина. Исследования уровня пресепсина в крови не используется для определения дальнейшей тактики антимикробной терапии (отмена, смена, пролонгация курса), а только для ранней диагностики инфекционного заболевания.
В случае длительного нахождения матери на стационарном лечении во время данной беременности, проведения неоднократных курсов антибактериальной, гормональной и/или цитотоксической терапии, наличия у матери имплантированных органов или устройств (искусственные клапаны), а также в случае наличия факторов риска развития инфекции или клинические и/или лабораторные признаки течения инфекции у матери новорожденному с подозрением на течение врожденной пневмонии рекомендуется селективное определение ДНК цитомегаловируса (Cytomegalovirus), вируса герпеса 6 типа (HHV6), токсоплазмы (Toxoplasma gondii), РНК вируса краснухи (Rubella virus) методом ПЦР в периферической и пуповинной крови, количественное исследование, определение ДНК Treponema pallidum, хламидий (Chlamydia spp.), Streptococcus agalactiae (SGB), Streptococcus pyogenes (SGA), гемофильной палочки (Haemophilus influenzae), микобактерии туберкулеза (Mycobacterium tuberculosis complex), вируса ветряной оспы и опоясывающего лишая (Varicella-Zoster virus) в крови методом ПЦР, количественное исследование, простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2), листерий (Listeria monocytogenes), Pseudomonas aeruginosa, методом ПЦР в крови, количественное исследование, молекулярно-биологическое исследование мочи на уреаплазмы (Ureaplasma spp.) с уточнением вида, молекулярно-биологическое исследование отделяемого верхних дыхательных путей на микоплазму хоминис (Mycoplasma hominis), молекулярно-биологическое исследование бронхо-альвеолярной лаважной жидкости, мокроты, эндотрахеального аспирата на метициллин-чувствительные и метициллин-резистентные Staphylococcus aureus, метициллин-резистентные коагулазонегативные Staphylococcus spp, молекулярно-биологическое исследование мокроты, бронхоальвеолярной лаважной жидкости на цитомегаловирус (Cytomegalovirus) для выявления возбудителей врожденной пневмонии [1,8,67,68].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: проведение исследования крови методом ПЦР зависит от технических возможностей лаборатории МО. При отсутствии возможности количественного исследования допустимо проведение качественного исследования.
Новорожденному с дыхательными нарушениями рекомендуется провести исследование кислотно-основного состояния и газов крови, уровня молочной кислоты в крови, уровня глюкозы в крови для оценки гипоксии и метаболических нарушений с повтором исследования кислотно-основного состояния и газов крови для определения дальнейшей тактики респираторной терапии и коррекции параметров [8,69–75].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Комментарии: Кратность проведения исследования зависит от клинического состояния ребенка и проводимой респираторной терапии. Определение уровня молочной кислоты в крови зависит от технических возможностей экспресс-лаборатории и ее наличия.
Всем новорожденным с дыхательными нарушениями рекомендуется проведение рентгенографии легких для оценки изменений легочной ткани и диагностики врожденной пневмонии [1,3,17,19,41,45,76,77].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Комментарии: см. раздел Критерии установления диагноза
Новорожденному с дыхательными нарушениями рекомендуется селективное проведение ультразвукового исследования легких для выявления признаков пневмонии при наличии специалиста, владеющего данным методом [78–84].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Ультразвуковые признаки пневмонии проявляются уплотнением и динамикой воздушной бронхограммы, B-линий и плеврального выпота, могут отмечаться аномальные плевральные линии и снижение скольжения легких [85]. По результатам метаанализов УЗИ легких является более точным методом, чем рентгенологическое исследование [78,83,84].
На сегодняшний день УЗИ легких является доступным, неинвазивным легко воспроизводимым методом исследования. Учитывая отсутствие ионизирующего излучения может проводится многократно непосредственно у постели больного. Чувствительность УЗИ легких при пневмонии у новорожденных составляет 93-100%, специфичность – 96-100% [79–81].
В норме ткань легкого при ультразвуковом исследовании не видна, визуализируется только эхогенная плевральная линия с отходящими от нее артефактами.
Основным признаком пневмонии является консолидация.
При пневмонии воспаленная и отечная ткань легкого, богатая жидкостью, становится видимой при ультразвуковом исследовании
1. Тканевой признак (tissue-like sign)
При консолидации (уплотнении) на эхограммах легкое напоминает ткань печени («гепатизация» легочной ткани);
2. Признак неровной, рваной границы (shred sign)
При субплевральном расположении очага, его поверхностная плевральная граница ровная, нижняя граница представлена гиперэхогенной рваной линией (очерчивает зону уплотнения от здоровой аэрированной ткани легкого);
3. Динамическая «аэро-бронхограмма» (air-bronchogram) – множественные мелкие линейные гиперэхогенные структуры, движущиеся внутри зоны консолидации – это остаточный воздух внутри бронхиол;
4. “Жидкостная бронхограмма” (fluid-bronchogram) – анэхогенные трубчатые структуры, являющиеся жидкостью в бронхиолах или вдоль них. Данный признак встречается реже, чем аэробронхограмма.
Провести дифференциацию жидкостной бронхограммы от легочных сосудов позволяет режим цветного допплер картирования.
В-линии могут определяться в фазу экссудации, но могут быть проявлением и других респираторных патологических состояний.
При пневмонии возможно появление плеврального выпота [86].
Новорожденному с течением врожденной пневмонии рекомендуется проведение эхокардиографии, нейросонографии, ультразвукового исследования брюшной полости (комплексного), ультразвукового исследования почек и надпочечников для выявления осложнений врожденной пневмонии [87–98].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарии: При сопутствующих нарушениях различных органов и систем проведение эхокардиографии (ЭХО-КГ), нейросонографии (НСГ) и ультразвукового исследования (УЗИ) брюшной полости, почек и надпочечников могут способствовать своевременному назначению и коррекции симптоматической терапии.
Новорожденному с дыхательными нарушениями при подозрении на врожденные пороки развития рекомендуется селективное проведение компьютерной томографии органов грудной полости для дифференциальной диагностики с врожденными пороками развития легких, врожденным дефицитом сурфактантных протеинов и другими интерстициальными заболеваниями легких [99–102].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1) – для врожденных пороков развития легких.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4) – для врожденных дефицитов сурфактантных белков и других интерстициальных заболеваниях легких.
Комментарии: проведение компьютерной томографии зависит от технических возможностей медицинской организации.
При проведении компьютерной томографии может потребоваться анестезиологическое пособие (тотальная внутривенная анестезия, комбинированный ингаляционный наркоз или сочетанная анестезия).
Новорожденному с врожденной пневмонией при наличии отклонений со стороны сердечной деятельности: аритмия, выраженная бради- или тахикардия рекомендуется регистрация электрокардиограммы (ЭКГ) для выявления характера нарушений ритма сердца [103–106].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Новорожденным с дыхательными нарушениями, в особенности нуждающимся в проведении респираторной терапии, рекомендуется проведение суточного прикроватного мониторирования жизненных функций и параметров (ЧСС, ЧД, АД, SpO2, температура тела, диурез) для своевременного назначения симптоматической и этиотропной терапии [105,107–119].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
3.1 Консервативное лечение
Лечение врожденной пневмонии включает в себя:
- Этиотропную терапию – воздействие непосредственно на возбудителя заболевания;
- Патогенетическую терапию – лечение дыхательной недостаточности;
- Симптоматическую терапию – коррекция метаболических нарушений, недостаточности органов и систем.
Этиотропная терапия
Новорожденному с врожденной пневмонией или подозрением на врожденную пневмонию рекомендуется назначение противомикробных препаратов системного действия (код АТХ J) для основного этиологического лечения [120–122].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Антимикробная терапия (АМТ) по подозрению на реализацию врожденной пневмонии показана в как можно более ранние сроки после рождения следующим категориям детей с дыхательными нарушениями: пациенты очень низкой и экстремально массы тела при рождении (ОНМТ, ЭНМТ), а также новорожденные, с рождения потребовавшие проведения инвазивной респираторной терапии. Предпочтительно начинать АМТ не позднее 2-х часов жизни. Первое введение препаратов стартовой схемы АМТ осуществляется одномоментно.
Новорожденным массой тела более 1500 г при рождении АМТ назначается при наличии показаний по результатам первичного клинико-лабораторного обследования.
АМТ, начатая по подозрению в первые сутки жизни, отменяется при отсутствии клинико-лабораторных и инструментальных данных, подтверждающих течение врожденной пневмонии в течение 72-х часов жизни;
При установленном диагнозе пневмонии эмпирическая схема АМТ продолжается 7 дней (минимальный курс АМТ при врожденной пневмонии), затем проводится клинико-лабораторное обследование с контролем лабораторных маркеров ССВО для решения вопроса об отмене или усилении АМТ. При признаках неэффективности АМТ после 72 часов жизни следует рассмотреть вопрос о смене АМТ.
При нормализации уровней лабораторных маркеров ССВО и общего (клинического) анализа крови АМТ отменяется.
Продолжительность и тактика антимикробной терапии определяется в каждом случае индивидуально и зависит от тяжести состояния ребенка и нормализации клинических и лабораторных данных. Сохранение остаточных рентгенологических изменений в виде усиления легочного рисунка и участков гиповентиляции при нормализации состояния и лабораторных данных не является показанием для продолжения терапии.
АМТ проводится с учетом локальных протоколов, принятых в конкретной МО.
Схемы стартовой АМТ (Приложение А3.2) [121,123–125]:
Схема А: назначение эмпирической АМТ в комбинации пенициллинов широкого спектра действия (код АТХ J01CA) (ампициллин**) и других аминогликозидов (код АТХ J01GB) (#гентамицин**, амикацин**, нетилмицин) [121,123–125]. При нарушении функции почек целесообразно решить вопрос об отмене других аминогликозидов (код АТХ J01CA) в индивидуальном порядке с учетом имеющихся данных анамнеза, результатов лабораторного и микробиологического обследования пациента. Возможно продолжение АМТ комбинацией пенициллинов, включая комбинации с ингибиторами бета-лактамаз (код АТХ J01CR) (Ампициллин+[Сульбактам]**).
Схема Б: предусматривает проведение антимикробной терапии новорожденным, в анамнезе матерей которых имеются отягощающие факторы, такие как: хориоамнионит, внутриутробные вмешательства, длительный безводный промежуток (более 18 часов), повышенный СРБ, лихорадка в родах длительностью более 2 часов, АМТ у матери непосредственно перед родами и в родах комбинацию пенициллинов, включая комбинации с ингибиторами бета-лактамаз (код АТХ J01CR) или другими бета-лактамными антибактериальными препаратами (код АТХ J01D), высев из цервикального канала стрептококка группы В. Целесообразно использовать комбинацию пенициллинов, включая комбинации с ингибиторами бета-лактамаз (код АТХ J01CR) (Ампициллин+[Сульбактам]**) и других аминогликозидов (код АТХ J01GB) (#гентамицин**, амикацин**, нетилмицин).
Предпочтение отдается парентеральному введению противомикробных препаратов системного действия (код АТХ J) (внутривенное введение лекарственных средств). Не рекомендуется назначать препараты, содержащие амоксициллин+[Клавулановая кислота]** (код АТХ J01CR) в связи с возможным неблагоприятным воздействием клавулановой кислоты на кишечную стенку, особенно у недоношенных новорожденных. Нецелесообразно включение в стартовую схему антимикробной терапии вместо пенициллинов широкого спектра действия (код АТХ J01CA) цефалоспоринов 1-го (код АТХ J01DB), 2-го (код АТХ J01DС), 3-го (код АТХ J01DD), и 4-го (код АТХ J01DE) поколений из-за отсутствия активности в отношении Listeria monocytogenes и Enterococcus spp., а также риска в отношении развития НЭК и инвазивного кандидоза у новорождённых ЭНМТ [126].
Схема В: применение целенаправленной антимикробной терапии.
Целенаправленная антимикробная терапия применяется при наличии у матери флоры, резистентной к препаратам стартовых схем АМТ «А» и «Б» и/или после получения лабораторных анализов новорожденного с определением чувствительности микроорганизмов к антимикробным препаратам cистемного действия (код АТХ J01) [32]. В случае отсутствия чувствительности выделенных возбудителей к препаратам стартовой схемы, необходимо провести смену на антимикробные препараты системного действия (код АТХ J), к котором выявлена чувствительность. В последнее десятилетие возросла частота встречаемости флоры, резистентной к стартовой схеме антибактериальной терапии, как причины раннего неонатального сепсиса, включающий в себя в том числе и поражение легких (пневмонию), что послужило поводом для коррекции локальных протоколов зарубежных клиник с включением в стартовую антибактериальную терапию антибактериальных препаратов системного действия (код АТХ J01), направленных на резистентную, как грамположительную, так и грамотрицательную, флору в случае ее идентификации у матери или у новорожденного (ванкомицин** (код АТХ J01XA), линезолид** (код АТХ J01XX), цефалоспорины 3-го поколения (код АТХ J01DD), карбапенемы (код АТХ J01DH)) [122,127–134]. (Приложение А3.2.)
В случае выявления атипичных возбудителей врожденной пневмонии (Chlamydia trachomatis, Ureaplasma spp., Mycoplasma spp.) антибактериальная терапия проводится макролидами (код АТХ J01FA), например, эритромицином (код АТХ J01FA01)[1,135].
В случае выявления инвазивного кандидоза, вызванного грибковой флорой рода Candida albicans терапия проводится противогрибковым препаратом системного действия из группы производных триазола (код АТХ J02AC) – флуконазолом** в дозе 12 мг/кг/сут. При выявлении инвазивного кандидоза, вызванного грибковой флорой рода Candida non-albicans или Candida albicans, резистентной к флуконазолу** (код АТХ J02AC), терапия проводится другим противогрибковым препаратом системного действия (код АТХ J02AX) – микафунгином** в стартовой дозе 4 мг/кг/сут.
Дозы антибактериальных препаратов системного действия (код АТХ J01) представлены в Приложении А3.2.
Новорожденному с вирусной пневмонией рекомендуется назначение противовирусной терапии в зависимости от выявленного возбудителя противовирусными препаратами прямого действия (код АТХ J05A) группы нуклеозиды и нуклеотиды, кроме ингибиторов обратной транскриптазы (код АТХ J05AB) (#ганцикловир**, #валганцикловир**, ацикловир**) для основного этиотропного лечения и снижения неблагоприятных неврологических исходов [136–139].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2) – для цитомегаловируса.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4) – для вирусов герпеса.
Комментарии: Лечение цитомегаловирусной пневмонии проводится в соответствии с клиническими рекомендациями «Врожденная цитомегаловирусная инфекция». Длительность лечения составляет 6 месяцев. #Ганцикловир** (код АТХ J05AB) назначается в разовой дозе 6 мг/кг 2 раза в сутки путем непрерывного внутривенного введения с последующим переходом на #валганцикловир** (код АТХ J05AB) в разовой дозе 16 мг/кг 2 раза в сутки перорально [136,137].
Врожденная пневмония, вызванная герпес вирусом 6 типа, встречается крайне редко. Исходя из представленных в литературе случаев лечение проводится #ганцикловиром** (код АТХ J05AB), который назначается в разовой дозе 6 мг/кг 2 раза длительностью 1 месяц [138].
Лечение врожденной пневмонии, вызванной вирусом простого герпеса, проводится ацикловиром** (код АТХ J05AB) в разовой дозе 20 мг/кг каждые 8 часов, длительность курса 21 день [139].
Патогенетически обоснованная интенсивная терапия
Недоношенным детям с врожденной пневмонией и дыхательными расстройствами рекомендуется селективное введение препаратов легочных сурфактантов (код АТХ R07AA) – фосфолипидов натуральных (код АТХ R07AА02) по показаниям независимо от массы тела при рождении для улучшения альвеолярного дыхания, снижения потребности в респираторной поддержке, снижения потребности в кислороде [140–146].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Легочные сурфактанты (код АТХ R07AA) – фосфолипиды натуральные (код АТХ R07AА02) – порактант альфа**, берактант**, альвеофакт могут быть использованы у новорожденных с врожденной пневмонией при нарастающей потребности в дотации дополнительного кислорода и усилении проводимой респираторной терапии. По результатам ряда исследований сурфактантная терапия улучшает газообмен у большинства пациентов с пневмонией, но реакция более медленна, чем у новорожденных с РДС. Однократное введение легочного сурфактанта (код АТХ R07AA) – фосфолипидов натуральных (код АТХ R07AА02) новорожденным с врожденной пневмонией менее эффективно, большому количеству детей с врожденной пневмонией требуется повторное введение легочного сурфактанта (код АТХ R07AA) [147–151]. Введение легочных сурфактантов (код АТХ R07AA) противопоказано при синдроме утечки воздуха, профузном легочном кровотечении (возможно введение после купирования кровотечения или пневмоторакса при наличии показаний).
Введение легочных сурфактантов (код АТХ R07AA) – фосфолипидов натуральных (код АТХ R07AА02) – доза, путь и способ введения проводить в соответствии с инструкцией к препарату.
Новорожденным с врожденной пневмонией и кислородозависимостью рекомендуется проведение неинвазивной искусственной вентиляции легких (NIPPV, СРАР) для лечения дыхательной недостаточности и предотвращения повреждения легких [146,152–156].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Новорожденным с дыхательными нарушениями, у которых неинвазивная искусственная вентиляция легких (NIPPV, СРАР) оказалась неэффективной, рекомендуется проведение инвазивной искусственной вентиляции легких (ИВЛ, в том числе высокочастотной искусственной вентиляции легких) для лечения дыхательной недостаточности [117,146,157–159].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Следует минимизировать продолжительность инвазивной ИВЛ. Следует проводить ИВЛ с контролем дыхательного объема, что сокращает ее длительность и позволяет снизить частоту таких осложнений, как БЛД и ВЖК [160–162]. Обязательным условием для успешного использования данного вида дыхательной терапии у новорожденных является возможность регулярно контролировать газовый состав крови. Новорожденным на ИВЛ при необходимости проводится селективная седация и аналгезия [163].
Неэффективность традиционной ИВЛ является показанием для перевода на высокочастотную (осцилляторную) искусственную вентиляцию легких (ВЧОИВЛ). При ВЧОИВЛ за счет стабилизации объема альвеол происходит уменьшение ателектазов, увеличение площади газообмена и улучшение легочного кровотока. В результате правильно проводимой респираторной терапии становится адекватным соотношение вентиляция-перфузия, что приводит к улучшению газообмена в легких.
Симптоматическая терапия
Симптоматическая терапия включает в себя назначение лекарственных средств в зависимости от клинических проявлений течения инфекционного заболевания (антигеморрагическая, гемостатическая, противосудорожная, седативная, кардиотоническая, вазопрессорная, инфузионная терапия).
3.2 Хирургическое лечение
Не применяется.
3.3 Иное лечение
Лечебно-охранительный режим подразумевает создание оптимальных условий выхаживания новорожденных.
- Ребенку показано пребывание в условиях термонейтральной среды, ограничение сенсорной стимуляции (защита от света, шума, прикосновений), постуральная поддержка, профилактика болевого синдрома;
- Ребенку показано адекватное энтеральное и, при необходимости, парентеральное питание. Преимущество в энтеральном вскармливании отдается материнскому молоку. При недостаточной лактации или наличии противопоказаний к грудному вскармливанию со стороны матери вскармливание новорожденного проводится сухой адаптированной молочной смесью для вскармливания детей с рождения или сухой/готовой специальной молочной смесью для вскармливания недоношенных и маловесных детей.
Новорожденному ребенку с врожденной пневмонией рекомендуется селективное проведение инфузионной терапии и парентерального питания для обеспечения жидкостью и электролитами, дотации белков, жиров и углеводов, исходя из физиологических потребностей и патологических потерь, поддержания водно-электролитного баланса организма [164–170].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Парентеральное питание проводится растворами для парентерального питания (код АТХ В05ВА) в случае невозможности дотации необходимого для гестационного возраста уровня потребности в белках, жирах, углеводах, электролитах и объема жидкости путем энтерального питания. Потребности в жидкости, белках, жирах, углеводах, электролитах в зависимости от ГВ и массы тела при рождении указаны в Приложении А3.3. Для парентерального питания используют: аминокислоты для парентерального питания (код АТХ В05ВА01), жировые эмульсии для парентерального питания (код АТХ В05ВА02), углеводы (код АТХ В05ВА03), растворы электролитов (код АТХ В05ХА), препараты кальция (код АТХ А12АА).
Медицинская реабилитация проводится в зависимости от сопутствующей патологии и осложнений профильными специалистами (врач-невролог, врач-офтальмолог, врач-пульмонолог и др.).
Профилактика врожденной пневмонии заключается в своевременном выявлении и лечении инфекционных заболеваний у матери во время беременности [171,172]. Необходимо соблюдение санитарно-противоэпидемического режима в родовспомогательных медицинских организациях.
Лечение новорожденных с врожденной пневмонией проводится в стационарных условиях. При развитии клинических признаков врожденной пневмонии новорожденный подлежит переводу в отделение реанимации и интенсивной терапии новорожденных (ОРИТН)/ палату интенсивной терапии (ПИТ) или в отделение патологии новорожденных и недоношенных детей (ОПНиНД) в зависимости от тяжести состояния и выраженности дыхательной недостаточности.
Показания к выписке пациента из медицинской организации:
1) Достигнута стабилизация состояния ребенка, отсутствуют признаки дыхательной недостаточности, воспалительные изменения на рентгенограмме легких;
2) Нормализация лабораторных маркеров ССВО;
3) Отсутствуют другие противопоказания к выписке.
Прогноз заболевания при отсутствии сопутствующих заболеваний, как правило, благоприятный.
У глубоко недоношенных детей, перенесших врожденную пневмонию, повышается риск развития бронхолегочной дисплазии.
Дифференциальная диагностика врожденной пневмонии проводится со следующими заболеваниями и состояниями:
- Транзиторное тахипноэ новорожденных;
- РДС новорожденных;
- Неонатальная аспирация мекония;
- Другие виды аспирации (крови, молока);
- Синдром утечки воздуха;
- Персистирующая лёгочная гипертензия новорожденных;
- Врожденные пороки развития легких (врожденная мальформация дыхательных путей (прежние названия – врожденная кистозная аденоматозная мальформация, кистозная гипоплазия легких), аплазия, гипоплазия легких и др.);
- Врождённая диафрагмальная грыжа;
- Врожденные пороки сердца;
- Интерстициальные заболевания легких;
- Другие причины развития дыхательных нарушений внелегочного генеза.