Вросший ноготь — (ВН, онихокриптоз, onychocryptosis, unguis incarnatus, ingrown nail; син. инкарнация ногтя), патологическое врастание бокового (может быть вовлечен дистальный край и проксимальный в варианте ретронихии) края ногтевой пластинки в мягкие ткани пальца, ведущее к развитию хронического воспаления в области ногтевого валика и сопровождающееся совокупностью морфологических и функциональных изменений со стороны ногтевой пластины, ее матрикса и мягких тканей пальца, каскад воспалительных и репаративных процессов при этом, может стать как хроническим, так и циклическим (наиболее частая локализация – наружный край первого пальца стопы) [1].
Непосредственной причиной, ведущей к возникновению ВН, является острая или хроническая травма ногтевой пластины с повреждением матрикса и последующим нарушением её роста, а также повреждение окружающих тканей [1, 2].
К этому предрасполагают следующие факторы:
- глубокое, по направлению к основанию, срезание свободного и латерального края ногтевой пластинки (непрофессиональный педикюр);
- деформация пальцев стопы, в первую очередь первого пальца стопы, вследствие плоскостопия, хирургических вмешательств с повреждением ногтевого матрикса, hallux valgus;
- перераспределение и увеличение нагрузки на 1 палец стопы (начало ношения высокого каблука, ношение узкой обуви, ожирение, беременность, особенности профессии);
- изменение структуры ногтевой пластины вследствие онихомикоза и гипергидроза;
- системные заболевания, приводящие к нарушению метаболических процессов (сахарный диабет, псориаз, подагра, хроническая сердечная недостаточность);
- у детей основной причиной врастания ногтевой пластины являются нарушение их нормального роста и анатомическая диспропорция между ногтевой пластиной, ногтевым ложем и окружающими мягкими тканями;
- патологическая кривизна (курватура) ногтевой пластины с одной или нескольких сторон (избыточно плоская ногтевая пластина создает давление на околоногтевые ткани или выгнутая «клещевидная» ногтевая пластина создает зажим подногтевых тканей с формированием ВН);
- неудачные предшествующие хирургические вмешательства на ногтевом аппарате (применение тотальной аблации, неадекватное консервативное лечение);
- избыточный вес (формирование избыточного давления на околоногтевые ткани и нарушение нормального роста ногтевой пластины);
- формула пальцев и плюсны стопы (греческая или египетская формула с коротким или избыточно длинным первым пальцем стопы по отношению ко второму формируют патологические изменения в переднем отделе стопы с формированием механического конфликта между пальцами и ВН);
- значительно реже, обычно в первый год жизни, причиной возникновения вросшего ногтя является его врожденная деформация;
- психические заболевания (онихотилломания, онихофагия) [3].
Микробный пейзаж при ВН в большинстве случаев составляет золотистый и гемолитический стафилококк (до 35% случаев), стрептококк (5–10%), грамотрицательная флора (7–20%). Высока доля патологических грибов (до 40%). Чаще всего гнойно-воспалительные процессы вызывают микробные ассоциации, представленные грибами и аэробно-анаэробными возбудителями (20–30%) [1, 2].
Паронихия, связанная с боковым внедрением ногтевой пластины и образованием гранулем, вызывающих ВН, может возникать как побочный эффект при приёме антиретровирусных препаратов (противовирусные препараты системного действия), ингибиторов EGFR (рецепторов эпидермального фактора роста) и системных ретиноидов (препараты для лечения угревой сыпи системного действия) [4].
Были представлены различные теории о патогенезе ВН, которые можно разделить на две группы в зависимости от того, возникает ли проблема из-за самого ногтя или причиной его развития являются окружающие ноготь мягкие ткани.
Главная причина неудовлетворительных исходов большинства операций, в соответствии с данными литературы, заключается в том, что методика их выполнения основана на укоренившихся неверных взглядах относительно этиологии и патогенеза ВН, согласно которым ноготь будто бы врастает в ткани боковых околоногтевых валиков. В действительности же ногтевая пластина растет только в длину, ширина же её генетически детерминирована [5].
Считается, что одним из основных предрасполагающих факторов развития ВН является врожденное или приобретенное расширение полосы герминативного матрикса, т. е. росткового слоя ногтевой пластинки, который располагается за задним ногтевым валиком. Широкая ростковая зона ведет к формированию широкой ногтевой пластинки. Если такая пластинка в процессе роста закругляется по бокам перпендикулярно оси роста, то может возникнуть конфликт между краями ногтевой пластинки и боковыми ногтевыми валиками. Этот конфликт приводит к возникновению хронической, длительно незаживающей раны с вторичным присоединением к ней бактериальной инфекции. При отсутствии своевременного лечения в боковых ногтевых валиках разрастается грануляционная ткань, которая, нависая над ногтевой пластинкой, деформирует ногтевую фалангу пальца [6, 7].
Согласно другой гипотезе, ВН развивается из-за давления на ноготь сбоку или с тыльной стороны пальца, которое усиливается из-за плохо подобранной обуви. Люди с естественно изогнутыми ногтевыми пластинами более подвержены этому заболеванию [8, 9].
Неправильная техника отстригания ногтевого края является хорошо известным фактором риска врастания ногтей на стопах. Пытаясь избыточно «закруглить» уголки ногтей, пациенты могут непреднамеренно привести к глубокому врастанию ногтевой пластины (за счет формирования ногтевой спикулы) по мере её роста в боковую часть ногтевого ложа. Сжатие пальца стопы может привести к сморщиванию ногтевого ложа и препятствовать росту ногтя. Часто бывает трудно добиться облегчения боли, которая усугубляет это состояние, поскольку для удаления спикулы необходимо также разрезать мягкие ткани [10].
Травма является еще одним признанным фактором риска развития ВН. Воздействие тупым предметом при ходьбе в сочетании с тесной обувью или отеком стоп может привести к проникновению ногтя в околоногтевую складку. У пациентов с длиной второго пальца стопы, равной или превышающей длину их ипсилатеральной складки, наблюдается повышенная частота возникновения ВН, связанного с латеродистальным давлением обувью на ногтевую складку [11–13].
Ожирение может способствовать развитию ВН с увеличением мягких тканей во всем теле и нижних конечностях, имитируя гипертрофию околоногтевой области и усиливая сдавливание обувью. Более широкая походка при ожирении может усилить давление на ногтевые складки, что может привести к скрытой травме и прогрессированию ВН. Аналогичным образом, сахарный диабет, а также заболевания щитовидной железы, сердца и почек могут усиливать отек нижних конечностей, имитируя влияние ожирения на ногтевой аппарат [11].
Форма ногтевого матрикса тесно связана с морфологией тыльной поверхности дистальной фаланги. Приподнятая дистальная фаланга может травмировать ногтевую пластину и углубить ногтевую бороздку, тем самым создавая несоответствие ногтевой пластины латеральной или дистальной складке ногтя и способствуя развитию онихокриптоза. Кроме того, аномальная вальгусная деформация I пальца стопы коррелирует с более высокой распространенностью ВН [14, 15].
Гипергидроз может способствовать развитию ВН на стопах, так как целостность околоногтевой кожи может быть нарушена из-за мацерации. Это особенно заметно в подростковом возрасте, когда повышенная потливость стоп наблюдается достаточно часто, увеличивая пластичность ногтевых пластин и облегчая перфорацию кожи [12].
Онихомикоз с сопутствующим гиперкератозом может привести к разрушению ногтевой пластины с образованием «ногтевых шипиков», которые могут повреждать окружающую кожу [16].
Толщина ногтевых пластин может стать фактором риска из-за снижения их гибкости, но также было высказано предположение, что повышенная пластичность тонких и уплощенных ногтей повышает риск развития ВН [17, 18]. Иными словами, любые варианты ониходистрофии могут приводить к появлению ВН.
По различным данным, вросший ноготь занимает 3,0 – 10,0 % в структуре общей заболеваемости и является одной из наиболее частых причин обращения к врачу-хирургу амбулаторно-поликлинической помощи (от 0,5% до 10,0 % пациентов). Указанное заболевание встречается чаще, чем остеомиелит, флегмона или абсцесс нижней конечности. Более 80,0 % пациентов, страдающих ВН, – это молодые люди трудоспособного возраста. Особенности течения заболевания, период восстановления после лечения, а также частота рецидивов нередко приводят к стойкой продолжительной утрате трудоспособности и снижению качества жизни [19.]. У детей пик заболеваемости приходится на возраст 10 – 15 лет [3].
ВН встречаются почти исключительно на первых пальцах стоп, которые чаще травмируются при ходьбе и могут возникать на одном или обоих краях ногтя. Поражение латерального края ногтя встречается в два раза чаще, чем медиального, что коррелирует с тем фактом, что он несет основную нагрузку веса [10, 20, 21].
Распространенность ВН на стопе и эпидемиологические данные скудны. Вероятно, информация о ВН занижена, поскольку пациенты вряд ли обращаются за медицинской помощью, если у них имеются легкие симптомы заболевания [1]. Хотя у больных с ВН не было выявлено существенных различий в расовой и этнической принадлежности, среди групп населения, не пользующихся обувью, наблюдаются низкие показатели заболеваемости ВН [22, 23].
У больных с СД ВН встречается в 13,0 – 32,0 %. У диабетиков и пациентов, страдающих от нарушения артериального кровообращения и снижения чувствительности в нижних конечностях, к ВН могут присоединится тяжелые гнойные осложнения и даже гангрена [11, 12, 24].
L60.0 - Вроcший ноготь
Одной из первых стала классификация, разработанная доктором подиатрической медицины C. Heifetz (1937) [25]:
Стадия |
Клиническая картина |
|---|---|
I |
Небольшая эритема, отек околоногтевых синусов в ногтевом ложе |
II |
Острая инфекция, нагноение (супурация) |
III |
Хроническая инфекция с образованием грануляционной ткани и/или гипертрофией околоногтевых тканей |
К современным международно признанным классификациям ВН следует отнести классификацию, разработанную доктором подиатрической медицины Джоном Мозена / Mozena (2002):
Стадия |
Клиническая картина |
|---|---|
I |
Эритема, умеренный отёк, боль при надавливании на околоногтевой валик |
IIa |
Усиление симптомов 1 стадии, наличие инфекции и экссудата с разрастанием ногтевого валика над ногтевой пластиной <3 мм |
IIb |
Усиление симптомов 1 стадии, наличие инфекции и экссудата с разрастанием околоногтевого валика над ногтевой пластиной> 3 мм |
III |
Усиление симптомов 2 стадии, наличие грануляционной ткани и гипертрофии околоногтевых тканей |
И классификацию, разработанную подологом Martinez-Nova (2007) [26]:
Стадия |
Клиническая картина |
|---|---|
I |
Эритема, отёк, боль при надавливании на околоногтевой валик, ощущение давления на околоногтевой валик |
IIa |
Усиление боли, отек, эритема, гиперестезия, появление экссудата и/или инфекции. Разрастание околоногтевого валика над ногтевой пластиной <3 мм |
IIb |
Усиление боли, отек, эритема, гиперестезия, появление экссудата и/или инфекции. Разрастание околоногтевого валика над ногтевой пластиной> 3 мм |
III |
Наличие грануляционной ткани и хронической гипертрофии околоногтевых валиков. Грануляционные или гипертрофические ткани покрывают большую часть ногтевой пластины. |
IV |
Выраженная хроническая деформация ногтевой пластинки, околоногтевых валиков с обеих сторон. Гипертрофическая ткань полностью покрывает латеральный, медиальный, и дистальный край ногтевой пластины. |
Основной современной классификацией, которая используется международным подологическим (подиатрическим) сообществом, является классификация Kline (2008), разработанная доктором подиатрической медицины A.L. Kline [27]:
♦♦ I стадия — локальное раздражение околоногтевого валика без признаков инфекции или грануляционной ткани, наличие или отсутствие в анамнезе случаев онихокриптоза;
♦♦ II стадия — инфекция околоногтевого валика с выделением гноя и/или грануляционной тканью, отсутствие в анамнезе случаев онихокриптоза;
♦♦ III стадия — инфекция околоногтевого валика с выделением гноя и/или грануляционной тканью, наличие в анамнезе более одного эпизода онихокриптоза пораженного края ногтя;
♦♦ IV стадия — инфекционный онихокриптоз с частичным онихолизисом одного края ногтя;
♦♦ V стадия — инфекционный онихокриптоз, с частичным или полным онихолизисом ногтевой пластины, затрагивающий оба края ногтя.
Основным признаком обычно является дискомфорт или боль в области ВН, которые усиливаются при ходьбе, надевании обуви, надавливании на пораженное место. Симптоматика ВН развивается по нарастающей. Позже присоединяются другие симптомы:
- отечность тканей;
- покраснение области вокруг ногтя;
- деформация, уплотнение, тусклость, отслоение ногтевой пластины;
- мокнутие;
- чувство распирания.
Боль со временем только усиливается, порой появляется даже в покое. Это свидетельствует о прогрессировании воспалительного процесса. Без лечения может появиться нагноение и распространение очага на другие зоны.
При легкой степени ВН имеются локальные клинические признаки – отек, небольшая боль, распирание, покраснение.
При умеренной степени ВН присоединяется бактериальная инфекция. Ткани вокруг ногтя гиперемированы, инфильтрированы, гипертрофированы, возможно формирование грануляционной ткани.
При тяжелой степени околоногтевые ткани и ногтевое ложе деформируются, образуется рубец. Начинается гноетечение, возникают осложнения.
Без начатого вовремя лечения ВН на пальце формируется абсцесс с плотным перифокальным отеком. Палец становится резко болезненным. Боли не стихают в покое.
Дальнейшие осложнения связаны с уже имеющимися хроническими заболеваниями – СД, тромбофлебитом, тяжелой формой атеросклероза. Нередко у этих пациентов может развиться остеомиелит ногтевой фаланги, гангрена пальца, явления лимфангиита или лимфаденита. Более редким осложнением считается генерализация инфекции, сепсис.
Критерии установления диагноза
Диагноз ВН устанавливается на основании следующих данных:
- Анамнеза.
- Жалоб на боль и дискомфорт в области пораженного пальца.
- Данных объективного осмотра и обследования (наличие признаков ВН - покраснение, болезненность околоногтевых тканей, наличие раны в ногтевом синусе, экссудата, разрастание грануляционной ткани околоногтевого валика, деформация/утолщение ногтевой пластины).
У всех пациентов с подозрением на ВН с целью установки диагноза рекомендуется обратить внимание на постоянную интенсивную боль в области ногтевого валика, усиливающуюся при ходьбе и ношении обуви [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарий: в диагностике ВН при сборе анамнеза и осмотре следует учитывать:
♦♦ Профессиональные вредности — длительное стояние на ногах, статико-динамические перегрузки, ношение специализированной узкой, подобранной не по размеру, спортивной обуви, не учитывающей анатомические особенности стоп и особенностей физических нагрузок.
♦♦ Отсутствие культуры ухода за ногтями и кожей стоп — нарушение гигиены стоп, присоединение грибковой инфекции, инфицированные мозоли и трещины, гипергидроз, неправильная стрижка ногтевого края, некачественно выполненный педикюр с покрытием ногтей гель-лаком, постоянное ношение утягивающих чулок, в том числе компрессионного медицинского трикотажа по типу колготок (с закрытым мыском), для профилактики тромбоэмболических осложнений.
♦♦ Анатомические предпосылки — вальгусная деформация, остеоартропатии при сахарном диабете, анатомические особенности ногтевых пластин и ногтевых валиков — крупные мясистые нависающие боковые валики, арочные ногтевые пластины, врожденные/приобретенные деформации.
♦♦ Хронические неинфекционные заболевания —лишний вес и ожирение, различные формы плоскостопия, облитерирующие заболевания артерий нижних конечностей, патологии обмена веществ, в том числе сахарный диабет, наследственная предрасположенность, иммунодефицитные состояния, острая и хроническая травма ногтевой пластины [19].
Всем пациентам с подозрением на вросший ноготь рекомендуется проведение осмотра врача-хирурга (прием (осмотр, консультация) врача-хирурга первичный, прием (осмотр, консультация) врача - детского хирурга первичный) с пальпацией пораженного пальца с целью определения стадии поражения и локализации гнойно-деструктивного очага [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарий: при осмотре необходимо выявить наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, провести сравнительный осмотр другой конечности. Характерный вид пальца позволяет без труда поставить диагноз и определить степень тяжести процесса. При осмотре следует учитывать, что ключевыми признаками ВН являются отёк латеральной или медиальной околоногтевой складки, часто сопровождающийся гнойными выделениями и развитием грануляционной ткани. При осмотре необходимо оценить боковой край ногтевой пластины, чтобы определить проникновение ее в околоногтевые ткани. Необходимо оценить наличие признаков воспаления в поражённой области, выделение гноя. Важно выяснить не проводилось ли ранее консервативное или хирургическое лечение по поводу ВН и какое [16, 28, 29].
При ВН проведение общеклинических исследований рекомендовано при наличии системного ответа организма, рецидивирующего течения заболевания (повышение температуры тела, тахикардия, тахипное) в объеме общего (клинического) анализа крови с дифференцированным подсчетом лейкоцитов (лейкоцитарная формула) и общего (клинического) анализа мочи, биохимического анализа крови общетерапевтического, с целью оценки общего состояния пациента в диагностический период и при лечении, а также выявления сопутствующих заболеваний [4, 45].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
При ВН проведение исследование уровня глюкозы в крови, исследование уровня гликированного гемоглобина в крови рекомендовано в случае подозрения на наличие СД с целью своевременного его выявления [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 4)
Микробиологическое исследование (микробиологическое (культуральное) исследование гнойного отделяемого на аэробные и факультативно-анаэробные микроорганизмы, молекулярно-биологическое исследование отделяемого пораженных участков кожи на метициллин-чувствительные и метициллин-резистентные Staphilicoccus aureus, метициллин-резистентные Staphilicoccus spp.) рекомендовано при наличии гнойного отделяемого, чтобы определить вид возбудителя и его чувствительность к антибиотикам (определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам) при длительном рецидивирующем течении заболевания и неэффективности терапии с целью подбора специфического лечения [4, 45].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
В случае подозрения на онихомикоз рекомендован забор соскоба с пораженного участка с посевом на грибы (Микробиологическое (культуральное) исследование раневого отделяемого на грибы (дрожжевые, мицелиальные)) с целью подтверждения диагноза [31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Всем пациентам (взрослым и детям) с вросшим ногтем выполнение рентгенографии пораженного пальца (рентгенография фаланг пальцев ноги) в двух проекциях рекомендовано только при наличии клинических данных, указывающих на возможное вовлечение кости в воспалительный процесс [21, 32].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
Комментарий: при хронической деформации ногтевой пластины целесообразно проведение визуализации (рентгенография фаланг пальцев ноги,), для выявления локальных костных изменений, которые могут оказывать давление на ногтевую матрицу (различные заболевания, такие как остеомиелит, доброкачественные (подногтевой экзостоз, остеохондрома) и злокачественные опухоли (плоскоклеточный рак, подногтевая меланома), могут проявляться симптомами, схожими с ВН) [32].
Кроме того, рентгенологическое исследование стоп целесообразно для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
У пациентов с ВН на фоне СД, облитерирующего атеросклероза сосудов нижних конечностей повышается вероятность развития гнойно-некротических осложнений, поэтому перед началом лечения им следует провести ультразвуковое исследование артерий и вен нижних конечностей (Ультразвуковая допплерография сосудов (артерий и вен) нижних конечностей) [16, 28, 29].
В редких случаях при наличии выраженной деформации и хроническом рецидивирующем течении ВН показано морфологическое исследование удаленного материала (патологоанатомическое исследование биопсийного (операционного) материала кожи) с целью исключения опухолевого поражения [48, 49].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5) – дети.
Уровень убедительности рекомендации С (уровень достоверности доказательств – 4) – взрослые.
Стратегия лечения вросшего ногтя включает консервативные, а также паллиативные и радикальные хирургические вмешательства. Лечебная тактика в первую очередь зависит от стадии заболевания. При I-II стадии отдают предпочтение консервативным методикам, а III-IV – хирургическим [33-37].
Комментарий: консервативное лечение в основном эффективно при лечении острых эпизодов врастания ногтевой пластины и связано с высокой частотой рецидивов, поскольку не устраняет основную причину. Показаниями являются врастание ногтя I-II стадии (легкая и средняя тяжесть острого воспаления), возникшее в результате временного изменения ногтевой пластины (например, после неправильного подстригания и формирования ногтевой спикулы) или когда ногтевой аппарат еще окончательно не сформирован (у младенцев и маленьких детей). Другой причиной выбора консервативного лечения является наличие заболеваний, при которых невозможно проведение хирургического лечения.
3.1. Консервативное лечение
Пациентам (взрослым и детям) с вросшим ногтем I-II стадии (легкая и средняя тяжесть острого воспаления) рекомендуется консервативное лечение [33, 34, 37].
Уровень убедительности рекомендации A (уровень достоверности доказательств – 1)
Комментарий: у пациентов с ВН без наличия гипертрофированной грануляционной ткани, ярко выраженного воспаления или выраженного локального болевого синдрома целесообразно начать лечение с консервативных методов. Они включают в себя локальную разгрузку (ношение подходящей обуви по полноте и размеру, подкладок между пальцами для увеличения расстояния между ними, индивидуальных ортопедических стелек) уход за ногтями, в том числе лечение гипергидроза и грибка при наличии онихомикоза [38].
Важно соблюдение гигиены (мытье ног с туалетным мылом – не хозяйственным и не гелем для душа), с последующим нанесением местных стероидных мазей (кортикостероиды, применяемые в дерматологии) в течение 1–2 недель [34]. Мочевина обладает кератолитическим (отшелушивающим) и увлажняющим действием – она помогает сохранить влагу в эпидермисе, а также подавляет избыточную активность кератиноцитов – клеток, из которых формируется эпидермис. Кремы с 10% мочевиной используются у пациентов с начальной стадией ВН, чтобы размягчить ногтевые пластины и облегчить их обработку и подрезание. Возможно прокладывание ваты медицинской, марли медицинской, нетканых синтетических материалов ("каполина", "лигазано") под край ногтя с целью коррекции направления роста ногтевого края, механического разделения края ногтевой пластины и околоногтевого валика. Особенно эффективно использование ортониксии с помощью специальных систем с целью коррекции формы ногтевой пластины и направления роста ногтевого края [16]. Эти меры должны последовательно применяться в течение 2–12 недель, в зависимости от степени выраженности процесса и ответа на терапию [34].
Кроме этого, очевидна необходимость коррекции системных нарушений метаболизма при их наличии.
У пациентов с ВН рутинное применение антибактериальных препаратов системного действия не рекомендовано [34].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1)
Комментарий: наличие ВН предполагает регулярное наружное лечение – перевязки и туалет ран. Для этого после промывания зоны поражения теплой водой с мылом производят обработку раствором антисептика (антисептики и дезинфицирующие средства на водной основе, не окрашивающим кожу, не содержащим кислоты, щелочи) после чего возможно локальное применение мазей, содержащих антисептические (антисептики и дезинфицирующие средства) или антибактериальные средства широкого спектра действия (с мупироцином, бацитрацин + неомицином, диоксометилтетрагидропиримидин + хлорамфениколом (противопоказан детям до 1 года), повидон-йодом**).
У пациентов с ВН и признаками абсцедирования и/или генерализации инфекции рекомендовано применение антибактериальных препаратов системного действия, подобранных на основе результатов микробиологического исследования [38-41].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 2)
3.2. Хирургическое лечение
У пациентов с вросшим ногтем III-IV стадии рекомендовано выполнение хирургического лечения [33, 34, 42, 43].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1)
Комментарий: при остром нагноении подногтевого ложа средней/тяжелой степени или хроническом нагноении хирургическое вмешательство обеспечивает адекватную санацию пораженного очага и препятствует рецидиву. Хирургические методы лечения можно разделить на паллиативные операции, сохраняющие ноготь (краевая резекция ногтевой пластины без матриксэктомии), и расширенные радикальные хирургические вмешательства [33, 44]. Паллиативные вмешательства, как правило, являются временной мерой и связаны с частым рецидивом. Радикальные хирургические вмешательства подразумевают клиновидное иссечение участка пораженного ногтя, гипергрануляций ногтевого валика, части ногтевого ложа и ногтевого матрикса. Существует большое число вариантов и модификаций радикальных вмешательств на вросшем ногте, одной из самых распространенных является клиновидная резекция ногтевой пластины и околоногтевой складки (валика) по методике A. Winograd/операция Шмидена (рис.1) [1].
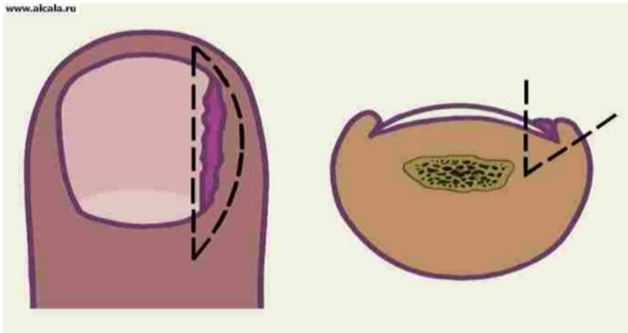
Рис. 1. Схема операции клиновидной резекции ногтевой пластины с матриксом и околоногтевой складкой (валиком).
Хирургическое лечение, как правило, выполняется в условиях проводниковой анестезии по Лукашевичу-Оберсту, однако, в отдельных случаях возможно проведение тотальной внутривенной анестезии с сохранением спонтанного дыхания [33, 34].
После выполнения вмешательства и наложения швов целесообразно применить обработку раны раствором антисептика (антисептики и дезинфицирующие средства) (водный раствор повидон-йода**), мазью с антибиотиком, например, диоксометилтетрагидропиримидин + хлорамфеникол (для детей с 1 года и старше), гидроксиметилхиноксалиндиоксид (для взрослых) не только для противовоспалительного и противомикробного действия, но и для уменьшения травматичности первой перевязки, наложить стерильную умеренно-давящую асептическую марлевую повязку [45].
У пациентов с рецидивирующим ВН рекомендовано выполнение повторного вмешательства, включающего частичную матриксэктомию ногтевого ложа удаленной ногтевой пластины (удаление ногтевой пластинки с клиновидной резекцией матрикса) [33, 34, 46].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1)
Комментарий: дополнительная лазерная, радиоволновая обработка, крио-, электродеструкция ложа удаленных тканей не целесообразна [46]. За рубежом с целью предотвращения рецидива наряду с хирургической или электрохирургической эксцизией активно применяется химическая матриксэктомия фенолом [33].
У детей с ВН рекомендовано выполнение краевой резекции ногтевой пластины с разрушением матрикса ногтевого ложа (удаление ногтевой пластинки с клиновидной резекцией матрикса) с целью профилактики рецидива [3, 47].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 4)
Комментарий: матриксэктомия может производиться скальпелем №15, острой ложкой, а также с использованием лазерной или радиоволновой обработки [44, 47]. Клиновидная резекция ногтевой пластины и околоногтевой складки (валика) по методике A.Winograd/операция Шмидена показана при развитии рецидива.
Сроки восстановления после хирургического вмешательства при ВН составляют в среднем 2-2,5 недели и связаны как с заживлением раны, так и с ограничением возможности передвигаться в первые дни после операции [34].
К профилактическим мерам возникновения ВН можно отнести общие рекомендации по соблюдению правил гигиены и ношению подходящей по размеру и полноте обуви, лечение гипергидроза и онихомикоза, коррекцию плоскостопия и других деформаций стопы, проведение адекватной терапии СД и ожирения. Важно также обучить родителей ребенка или подростка правильной технике подстригания ногтей [35].
Медицинская помощь с ВН оказывается в рамках амбулаторной помощи за исключением сложных случаев острой или хронической инфекции, сопровождающимися вовлечением костной ткани и/или при наличии признаков системной воспалительной реакции, генерализации инфекции.
Показания к госпитализации в медицинскую организацию
Признаки развития системной воспалительной реакции.
Генерализация воспалительного процесса.
Вовлечение в процесс костной ткани.
Основания для выписки пациента из медицинской организации
Купирование признаков системного воспалительного ответа.
Ликвидация признаков ВН.
На исход заболевания или состояния могут оказывать влияние:
Наличие в анамнезе лейкоза, онкологических заболеваний, туберкулеза или положительной реакции на ВИЧ – инфекцию, гепатит В и С, сифилис, ХПН);
Выраженные врожденные дефекты, подтвержденные данными анамнеза и/или объективным обследованием, ведущие к нарушению нормальной жизнедеятельности и требующие коррекции (врожденные пороки сердца, желудочно-кишечного тракта, мочеполовой системы, скелета, синдром Марфана, синдром Кляйнфельтера, синдром Эдвардса, синдром Опица, синдром Гольденхара и другие);
Заболевания сердечно-сосудистой системы: постинфарктный кардиосклероз, безболевая ишемия миокарда, перикардит, аневризма аорты, гипертоническая болезнь III степени, стенокардия напряжения, нестабильная стенокардия, стенокардия Принцметала, выраженная ХСН;
Системные заболевания соединительной ткани по данным анамнеза – системная склеродермия, системная красная волчанка, системные васкулиты, антифосфолипидный синдром, дерматомиозит, саркоидоз, ревматизм и другие);
Сахарный диабет I и II типа;
Ожирение c индексом массы тела более 40;
Острая почечная недостаточность;
Хроническая почечная недостаточность со скоростью клубочковой фильтрации менее 30 мл/мин;
Любые психиатрические заболевания по данным анамнеза;
Гематологические заболевания по данным анамнеза;
Наркомания или хронический алкоголизм по данным анамнеза;
Беременность/период лактации;
Прием лекарственных препаратов: индинавира, ритонавира**, ретиноидов (ретиноиды для лечения угревой сыпи), доцетаксела**, циклоспорина**и противогрибковых препаратов системного действия.














