Лимфедема – врожденное или приобретенное хроническое прогрессирующее заболевание, характеризующееся нарушением транспортной функции лимфатического русла, основным проявлением которого является увеличение в объеме пораженной части тела за счет лимфатического отека, а в последующем, развития фиброза мягких тканей и избыточного роста жировой ткани.
По этиологии лимфедема конечностей может быть первичной или вторичной [1]. Этиология лимфедемы схематично представлена на Рисунке 1 [2]:
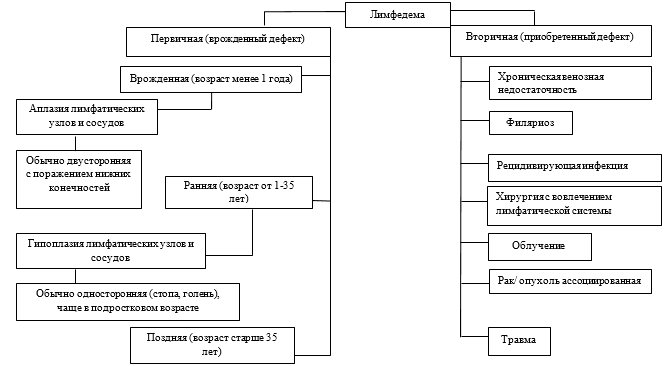
Рисунок 1. Этиология лимфедемы (по материалам по Kerchner K. с соавт.)
1.2.1 Физиология образования лимфы и лимфатического оттока.
Лимфа является внутрисосудистой жидкостью, которая в норме находится в просвете лимфатических сосудов (Foldi, M 1952) [3]. Интерстициальная жидкость становится лимфой, только попадая в лимфатические капилляры [4]. Из лимфатических капилляров часть воды возвращается в интерстициальное пространство путем ультрафильтрации, в результате чего концентрация белков в лимфе повышается примерно в 3 раза [5]. Процессы ультрафильтрации воды через стенку лимфатического сосуда продолжаются по мере продвижения лимфы по собирающим лимфатическим сосудам, что приводит к дальнейшей её концентрации [6].
Эндотелиальные клетки лимфатических капилляров частично накладываются друг на друга, формируя входные клапаны. Плотных соединений между ними не имеется, а базальная мембрана фрагментирована [4]. Эндотелий лимфатических капилляров поддерживается соединительно-тканными волокнами или поддерживающими филаментами, которые с одной стороны вплетаются во входные клапаны, а с другой в эластические волокна окружающей соединительной ткани. При накоплении в межклеточном пространстве интерстициальной жидкости, поддерживающие филаменты срабатывают как тросы и открывают входные клапаны [7]. Поскольку давление интерстициальной жидкости оказывается выше, чем давление в лимфатическом капилляре, интерстициальная жидкость вместе с клетками крови, вышедшими из микроциркуляторного русла, и клетками Лангерганса по предлимфатическим каналам направляется в лимфатические капилляры. Это движение происходит до тех пор, пока лимфатический капилляр не заполнится [8]. При этом давление в нем возрастает и в тот момент, когда оно превышает давление интерстициальной жидкости, входные клапаны закрываются.
1.2.2. Патогенез лимфедемы.
В патогенезе лимфедемы пусковым фактором каскада патологических процессов и реакций является повышенное эндолимфатическое давление, возникающее из-за длительного отставания активного транспорта лимфы от объма образующейся лимфы [9-11]. Рядом работ с использованием прямого метода измерения давления было доказано, что при первичной и вторичной лимфедеме, основным фактором, приводящим к развитию отека, является повышение эндолимфатического давления в инициальных отделах капиллярных лимфатических сетей кожи [12,13]. Таким образом, лимфедема характеризуется периферической капиллярной лимфогипертензией [12]. В последствии происходит деполяризация мембраны миоцитов, что приводит к изменению баланса возбуждающих и тормозящих влияний других регуляторных факторов [14]. В результате этого нарушается саморегуляция уровня насосной функции лимфангиона, что приводит к новому повышению эндолимфатического давления. Все это было положено в основу этиопатогенеза лимфедемы [15].
Таким образом, основным механизмом развития лимфедемы является первичное или вторичное поражение путей лимфатического оттока, что приводит к целому каскаду патологических процессов с развитием периферической лимфогипертензии, нарушению процессов обмена и метаболизма в интерстициальном пространстве.
Основным фактором, обеспечивающий отток лимфы является сохранность сократительной способности лимфангионов лимфатических сосудов. Степень и уровень поражения транспортных путей лимфатической системы, первичная или вторичная этиология лимфедемы, состояние функциональной активности лимфангионов определяет выбор тактики хирургического или консервативного лечения.
Накопление лимфы в подкожной клетчатке вызывает развитие сложных патогистологических реакций с нарушением межклеточного взаимодействия, выбросом клетками провоспалительных цитокинов, что вызывает хроническое воспаление, влечет за собой ремоделирование межклеточного вещества, увеличение объема соединительнотканного матрикса. Это приводит к дистрофическим изменениям тканей с разрастанием соединительной ткани и развитием фиброза; к увеличению объема частей тела в зоне поражения, и впоследствии, к вторичному нарушению лимфатического транспорта и дренажа [16-23].
Эпидемиологические исследования по лимфедеме в России не проводились. Существует много различных зарубежных исследований по частоте встречаемости первичной и вторичной формы лимфедемы.
Лимфедема – это заболевание, на которое пациенты часто не обращают внимания, а схожие по внешнему виду другие причины отека диагностируются неправильно. В результате точное количество людей, страдающих лимфедемой, неизвестно. Однако по данным Brix et al., 2021, оно колеблется во всем мире от 140 до 300 миллионов человек [34].
Согласно зарубежным исследованиям, проведенным в разных странах (Франция, Турция, Великобритания, Канада и другие), примерно 70–79% пациентов составляют женщины [35].
По сравнению с мужчинами заболеваемость лимфедемой выше у женщин (женщины: мужчины 4,6:1) [36]. Однако фактическая распространенность лимфедемы варьируется в зависимости от этиологии. Соответственно, первичная лимфедема, связанная с пороком развития лимфатической системы конечностей может манифестировать в любом возрасте, но чаще всего отек проявляется в пубертатном периоде [37], наблюдается у 1 из 100 000 человек [38]. При первичной лимфедеме в 19% случаев отек развивается у взрослых и обычно без видимых причин [39].
Вторичная лимфедема, которая возникает в результате различного воздействия на нормальную лимфатическую систему, в общей сложности наблюдается у 1:1000 человек [38].
Данные Jemal A., 2011, показывают, что в мире каждый год у 1,38 млн. женщин диагностируют рак молочной железы. Из них у 295320 (21%) после мастэктомии с лимфодиссекцией возникает лимфедема верхней конечности [40].
Актуальность проблемы лечения лимфедемы определяется тем, что она наблюдается у каждой пятой женщины, перенесшей мастэктомию [41]. По данным систематического обзора DiSipio T. (2013) частота развития вторичной лимфедемы после мастэктомии в среднем составляет 21,4%, которая колеблется в зависимости от сроков после операции. При расширенной лимфодиссекции составляет 19,9%, а при биопсии «сторожевого» лиматического узла - 5,6%.
В систематическом обзоре Hahn, B. A., 2024, установили, что средняя частота распространенности вторичной лимфедемы после паховой лимфаденэктомии составила 24%. По поводу меланомы 25,75%, рака полового члена - 12,22% рака вульвы 30,96% и для прочих локализаций - 13,62% [42].
По данным другого систематического обзора [43] распространенность лимфедемы нижних конечностей после лечения рака гениталий составила 0–14% и 0–1% после радикальной простатэктомии с тазовой лимфодиссекцией (лимфаденэктомия тазовая). После облучения тазовых лимфоузлов 0–9% и гениталий 0–8%. Однако у пациентов с тазовой лимфодиссекцией и облучением, распространенность лимфедемы нижних конечностей составила 18–29%, лифедемы гениталий 2–22% [43].
Таким образом, пациенты с раком предстательной железы, перенесшие операцию или облучение тазовых лимфоузлов, подвержены риску развития вторичной лимфедемы в нижних конечностях и области половых органов. Пациенты, которым проведено тазовое облучение после тазовой лимфодиссекции, имеют самую высокую распространенность лимфедемы. Отсутствие единого определения и стандартизированных диагностических критериев для лимфедемы нижних конечностей и гениталий затрудняет точную оценку их истинной распространенности.
Необходимы дальнейшие клинические исследования для конкретной оценки вторичной лимфедемы у пациентов, проходящих лечение рака различной локализации, для выявления потенциальных факторов риска и определения влияния на качество жизни.
Q82.0 Наследственная лимфедема (врожденный лимфоотек).
I89 Другие неинфекционные болезни лимфатических сосудов и лимфатических узлов
I97.2 Синдром постмастэктомического лимфатического отека
По классификации лимфедема делится на первичную и вторичную, которые отличаются причинами развития отека [24].
Первичная лимфедема — это порок развития лимфатической системы конечностей, лимфатических сосудов и лимфатических узлов, который подразделяется на гипо, аплазию с преимущественным поражением проксимальных или дистальных отделов конечностей [25]. Другой вид поражения, наоборот, связан с первичной лимфангиоэктазией или гиперплазией лимфатических сосудов различных отделов лимфатической системы.
Первичные формы лимфедемы по срокам появления отека подразделяются на врожденную, раннюю, и позднюю [25].
При этом определены конкретные сроки появления стойкого отека для каждой формы первичной лимфедемы, которые имеют следующую градацию:
- врожденная лимфедема: у лиц моложе 1 года,
- лимфедема praecox (ранняя): в возрастной группе от 1 до 35 лет,
- лимфедема tarda (поздняя): у лиц старше 35 лет [26].
Mortimer P.S. предложил более детальную дифференцировку этиологического деления лимфедемы. Первичную форму лимфедемы подразделил на врожденную, семейную, отмечая наличие генетической предрасположенности, а также сохранил деление лимфедемы на раннюю и позднюю [27].
К врожденным формам Mortimer P.S. отнес врожденные сосудистые мальформации с лимфангиомой и хилезную лимфедему, а также болезнь Милроя, синдром Мейжа и лимфедему дистихиазис [28].
Лимфедему с поздним началом разделил на:
дистальную гипоплазию (двухсторонний отек);
проксимальное обструктивное поражение узлов (односторонний отек всей конечности);
мегалимфатикс (двухсторонний отек всей конечности).
В большинстве случаев первичная или врожденная лимфедема наследуется по аутосомно-доминантному типу [29]. В настоящее время выявлено 28 генов, которые в различной степени могут содержать мутации, а также многие другие факторы, являющиеся причиной развития первичной лимфедемы [30]. Генетические мутации в сигнальных путях фактора роста эндотелия сосудов-C (VEGF-C) и рецептора фактора роста эндотелия-3 (VEGFR-3) являются причиной развития первичной лимфедемы у 30-50% пациентов [29,31].
Вторичная лимфедема
Вторичная или приобретенная форма лимфедемы – это отек конечности, вследствии обструкции лимфатического оттока, обусловленного травмой, хирургическими вмешательствами с лимфодиссекцией, воспалением, облучением, паразитарными заболеваниями и метастатическими процессами в лимфатические узлы [32].
Наиболее благоприятными для хирургического лечения в прогностическом отношении являются отеки, возникшие после травм и операций, потому что в этих случаях имеется локальный блок лимфатического оттока с сохранением сократительной функции лимфангионов [15,33].
Вторичная лимфедема развивается как осложнение другого заболевания или вмешательства в результате повреждения лимфатического русла с нарушением тока лимфы, стагнацией лимфы в лимфатических сосудах и повышением эндолимфатического давления [18].
Наиболее частые причины развития вторичной лимфедемы [2]:
- Рак/опухольассоциированная – отек, возникающий из-за поражения путей оттока лимфы (лимфатические узлы, лимфатические сосуды) в результате сдавления или распространения по ним опухолевого процесса;
- Лимфедема, связанная с лечением рака, - повреждение путей оттока лимфы при лечебных мероприятиях, связанных с лечением рака (пункция или биопсия лимфоузлов, диссекция лимфоузлов, лучевая терапия, пересечение лимфатических коллекторов и др.);
- Инфекция (в т.ч. рожа);
- Травма;
- Лимфедема, ассоциированная с медицинскими манипуляциями и операциями, не связанными с лечением рака (пункция или биопсия лимфоузлов, хирургические операции с вмешательством в зонах расположения лимфатических сосудов и коллекторов и др.);
- ХВН;
- Филяриоз.
В отношении лимфедемы, ассоциированной с диагностикой и лечением рака, допустимо применение термина «рак-ассоциированная лимфедема», в отношении лимфедемы, связанной с диагностикой и лечением РМЖ – «РМЖ-ассоциированная лимфедема» (brest cancer related lymphedema). Вариант лимфедемы, связанный с хирургическим лечением рака молочной железы, может называться «постмастэктомическим отеком».
Существуют клинико-симптоматические классификации, которые основаны на визуальном описаниии отека, а также пальпаторной характеристики тканей, сопутствующих воспалительных и дегенеративных процессов в коже.
Классификация лимфедемы по C. Campisi. [44] подразделяется на 5 стадий (Рисунок 2):
Стадия 1а - Нет отека с наличием лимфатических дисфункций (например, после мастэктомии и подмышечной лимфаденэктомии, без какой-либо разницы в объеме и консистенции между руками);
Стадия 1в - Легкий отек, обратимый при наклонном положении и ночном отдыхе;
Стадия 2 - Стойкий отек, который регрессирует лишь частично при наклонном положении и ночном отдыхе;
Стадия 3 - Стойкий и постепенно прогрессирующий отек (острые рожистые лимфангиты);
Стадия 4 - Фиброзная лимфедема (с начальным лимфостатическим веррукозом) и колоннообразная конечность;
Стадия 5 - Слоновость с тяжелой деформацией конечности, склероиндуративным пахидермитом и выраженным и распространенным лимфостатическим веррукозом.
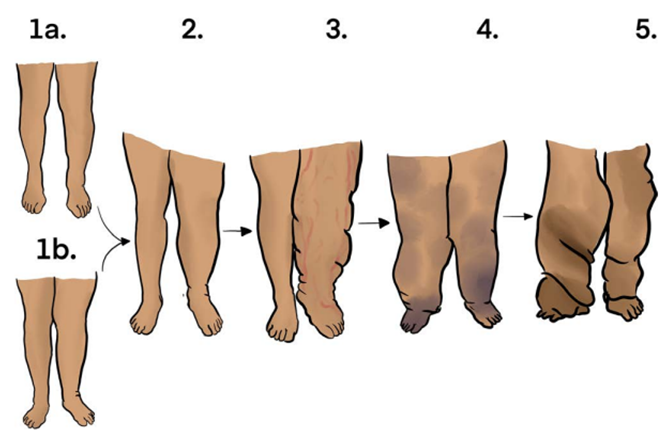
Рисунок 2. Классификация лимфедемы по C. Campisi C. (2001).
Наиболее распространенной является клинико-симптоматическая классификация лимфедемы европейского общества лимфологов ISL [45].
Классификация лимфедемы по ISL европейского общества лимфологов имеет III стадии (ISL 2013).
Стадия I – имеется накопление жидкости в мягких тканях с высоким содержанием белка, которое спадает при подъеме конечности. Может возникнуть ямка при надавливании пальцем.
Стадия IIa – имеется отек конечности, при подъеме которой незначительно уменьшается. Ямка после надавливания пальцем становится отчетливой.
Стадия IIв – после надавливания пальцем ямка остается не всегда, поскольку наступают фиброзные изменения в подкожной жировой клетчатке.
Стадия III – характеризуется лимфостатической слоновостью, при которой ямка может отсутствовать, так как развиваются фиброзные изменения кожи. Утолщение кожи, гиперпигментация, увеличение кожной складки дальнейшее фиброз подкожной клетчатки, а также бородавчатые разрастания и акантоз.
В настоящее время в классификации ISL стали выделять стадию Ia, которая относится к латентному или субклиническому состоянию, когда нет явного клинического проявления отека, несмотря на нарушенный транспорт лимфы, незначительные изменения в составе тканевой жидкости и изменения субъективных симптомов. Длительность Ia стадии может быть неопределенно долгой. В таком состоянии может существовать месяцы или годы, прежде чем возникнет явный отек (стадии I-III).
Классификация для синдрома постмастэктомического лимфатического отека (ПМОК).
Наиболее комплексной и оптимальной является классификация, принятая Международным обществом лимфологов, по которой выделяют следующие стадии ПМОК:
0 стадия (стадия доклинических проявлений ПМОК) – объем руки на стороне поражения увеличивается до 150 мл по сравнению с противоположной верхней конечностью. Является принципиально важной для ПМОК, так как обследование пациентов до появления клинических проявлений позволяет во многих случаях прогнозировать их дальнейшее лечение.
І стадия (преходящий отек, начало клинических проявлений ПМОК) – объем руки превышает противоположную конечность на 150-300 мл. Характеризуется непостоянным увеличением объема всей верхней конечности или отдельных ее сегментов с периодическим возвращением ее размеров к исходным. Подвижность кожи полностью сохранена, она легко берется в складку.
ІІ а стадия («мягкий» отек) – увеличение объема руки на 300-500 мл. Отек конечности сохраняется постоянно. Кожа берется в складку, но не смещается по отношению к подлежащим тканям. При надавливании на нее остается хорошо видимая глубокая ямка (положительный питтинг-тест).
ІI b стадия («плотный» отек) – превышение объема руки на 500-700 мл. Развивается постоянный отек верхней конечности с переходом в фибредему. Кожа в складку не берется и не смещается по отношению к подлежащим тканям. При надавливании на кожу, образуется видимая ямка, либо ямки ее не остается (питинг-тест может быть либо положительным, либо отрицательным). Нередко имеются участки гиперпигментированной кожи. Конечность частично утрачивает свою функцию.
III стадия («деформирующий» отек) – увеличение объема руки на 700 мл и более. Характеризуется обезображиванием конечности за счет избыточного разрастания мягких тканей. Конечность полностью утрачивает свою функцию. Появляются выраженные трофические нарушения. Питтинг-тест отрицательный. Нередки явления гиперкератоза. Движения в суставах конечности ограничены за счет тяжести мягких тканей. Больные вынуждены держать руку в подвешенном состоянии. Необходимо учитывать наличие или отсутствие стеноза подмышечной, подключичной вен (венозной гипертензии) на стороне поражения.
До сих пор отсутствует единая классификация ПМОК. В большинстве классификаций за основу принимается симметричное измерение здоровой и пораженной верхней конечности [46-49].
Формулировка диагноза.
При описании лимфедемы и формулировке диагноза целесообразно:
1. Обозначить этиологию лимфедемы: первичная или вторичная;
2. Уточнить этиологию лимфедемы;
2.1. Для первичной лимфедемы:
- указать примерный возраст пациента на момент манифестации лимфедемы; при врожденной лимфедеме достаточно указания «врожденная»;
- отметить наличие признаков наследования, если таковые выявлены (применим термин «семейная»);
2.2. Для вторичной лимфедемы:
- обозначить ассоциацию с основным провоцирующим фактором;
- указать примерную дату (год) манифестации лимфедемы.
3. Обозначить стадию лимфедемы. Для стадирования лимфедемы рекомендуется использовать градацию Международного общества лимфологов ISL 2013 г. или классификация C. Campisi C. (2001).
Примеры формулировки диагноза:
- Врожденный порок развития лимфатической системы верхней (нижней) конечности, лимфедема 2 стадии. Гипоплазия (аплазия) дистальная (проксимальная).
- Первичная лимфедема правой нижней конечности 3 стадии, манифестация в возрасте 18 лет или с указанием срока существования отека.
- Врожденная семейная лимфедема обеих нижних конечностей; справа 2 стадии, слева 1 стадии.
- Синдром постмастэктомического лимфатического отека. Вторичная лимфедема левой верхней конечности 2 стадии: Срок существования отека 2 года. Состяние после лучевой терапии и/или лимфаденэктомии регионарных лимфатических узлов.
- Вторичная лимфедема правой нижней конечности 3 стадии. Хроническое рожистое воспаление.
Применимость классификации лимфедемы по возрасту на момент ее манифестации.
Длительное время было принято первичную лимфедему классифицировать в соответствии с возрастом, в котором впервые проявляются ее симптомы [2,50,51]:
- Врожденная лимфедема определяется как лимфедема, которая присутствует при рождении или проявляется в возрасте до 1 – 2 лет.
- Лимфедема ранняя (лат., praecox) проявляется в возрасте от 1 до 35 лет, чаще всего в период полового созревания, является наиболее распространенным типом первичной лимфедемы.
- Лимфедема поздняя (лат., tarda) проявляется в возрасте> 35 лет. Является наименее распространенным типом первичной лимфедемы.
1.6.1. Особенности клинических проявлений лимфедемы в зависимости от этиологии и патогенеза
Клинические проявления лимфедемы одной стадии, но различной этиологии, не имеют существенных клинических различий.
1.6.2. Особенности клинических проявлений лимфедемы в зависимости от стадии
Клинические проявления лимфедемы конечностей различаются в зависимости от стадии заболевания [52]:
0 стадия. Латентная или субклиническая стадия. Отек не определяется. Могут встречаться субъективные симптомы. Выделение в классификации лимфедемы по степени выраженности латентной стадии имеет важное значение для раннего выявления лимфедемы у пациентов группы риска. Раннее выявление и лечение лимфедемы может предотвратить ее прогрессирование и снизить негативные психосоциальные и функциональные последствия для пациентов. Выявление латентной стадии лимфедемы может быть затруднительно, так как клинические проявления лимфедемы на этой стадии отсутствуют, субъективные симптомы лишены специфичности, а методы инструментальной диагностики не стандартизованы в отношении выполнения и трактовки.
I стадия. Отек минимальный или незначительно выраженный. Отек может полностью или почти полностью регрессировать в возвышенном положении конечности или за время ночного отдыха. Характерно выявление «отека с ямкой». Симптом Стеммера может не выявляться или быть сомнительным, особенно в начале заболевания или при старте манифестации лимфедемы с проксимального отдела конечности [67]. Отек может появляться только при нагрузке на лимфатическую систему и полностью исчезать в покое.
II стадия. Клинические проявления могут значительно меняться по мере прогрессирования заболевания в пределах 2 стадии. В целом характерен отек с ямкой, однако в поздней фазе этой стадии за счет формирования фиброза может определяться отек без ямки. Отек выраженный, не проходит полностью в возвышенном положении конечности. Характерен положительный симптом Стеммера. За счет отека, избытка подкожной клетчатки и формирования фиброза возможно ограничение подвижности конечности.
III стадия. Гипертрофия подкожной клетчатки, признаки фиброза подкожной клетчатки и трофические изменения кожи и/или наличие кожных осложнений лимфедемы являются отличительными признаками 3 стадии лимфедемы. Возможен элефантиаз («слоновость») конечности – крайняя степень пролиферации и гипертрофии подкожной жировой клетчатки. В связи с наличием фиброза подкожной клетчатки в некоторых участках конечности может определяться отек без ямки.
Диагноз «лимфедема» является в первую очередь клиническим диагнозом, основанным на собранном анамнезе, объективных признаках и симптомах, в том числе, физикальном обследовании, включающем измерение объема конечностей [38,61-66,75]. Внимательного сбора анамнеза и клинического обследования достаточно для установления диагноза лимфедема конечности в большинстве случаев [29,75]. По данным консенсусного международного документа по диагностике и лечению лимфедемы указано, что клиническое распознавание лимфедемы предпочтительнее инструментальной визуализации [59]. Использование инструментальных методов визуализации необходимо для дифференциальной диагностики лимфедемы в случаях неясного диагноза и при планировании хирургического лечения [59,76-77].
Расшифровка кодов НМУ представлена в Приложении А3.
На диагностическом этапе всем пациентам с лимфедемой рекомендуется сбор жалоб, анамнеза для верификации диагноза [49,53-58].
УДД 4 УУР С
Комментарий: при сборе жалоб и анамнеза заболевания необходимо выяснять у пациентов информацию о наличии отека, возраста манифестации отека, время появления отека, парестезий, цвета кожных покровов. Для определения стадии заболевания большое значение имеет информация об обратимости отека, первоначальной локализации периферического отека (дистальный или проксимальный), его дальнейшего распространения. В случае хирургического вмешательства необходимо выяснить дату и характер проведенного лечения по поводу, а также расспросить о перенесенных воспалительных заболеваниях, заболеваниях вен на стороне поражения.
В настоящее время критерии диагностики лимфедемы конечностей не определены [59,60,61,62].
При сборе анамнеза рекомендуется обратить внимание на возраст, в котором произошла манифестация лимфедемы, области возникновения и распространения отека, хронологию прогрессирования проявлений лимфедемы, ассоциированные симптомы (дискомфорт, боль, ощущение отечности, тяжести, ощущения стеснения и др.), «медицинскую» историю (перенесенные инфекции кожи, противоопухолевая терапия, хирургические вмешательства), эпизоды значимого снижения подвижности (путешествия, иммобилизация) и семейный анамнез в отношении лимфедемы, динамику отека в течение суток [69].
УДД 5 УУР С
При установлении диагноза лимфедема конечностей рекомендуется оценить согласованность жалоб пациента, данных анамнеза заболевания, клинического осмотра и учесть наличие характерных объективных признаков лимфедемы [38,61-65].
УДД 3 УУР С
Комментарий: в проанализированной рабочей группой литературе в различной форме формулируется положение, что в постановке диагноза «лимфедема» врач должен основываться на сочетании данных анамнеза и характерных клинических признаков.
Рекомендуется в качестве характерных для лимфедемы рассматривать следующие объективные признаки [60-61,64,66,69,71-74]:
- Симптом Стеммера (Штеммера) [66-68];
- Отек распространяется на тыльную поверхность стопы/кисти (в крайних проявлениях иногда именуется как «дорзальный горб», «буйволиный горб») [68,69];
- Безболезненность отека (болезненность в зонах увеличения объема конечности характерна для липедемы) [61,66,69,70];
- «Квадратные пальцы» (только для нижних конечностей, отек пальцев, придающий им форму прямоугольника в продольном сечении) [71];
- Асимметрия отека при билатеральном поражении конечностей [69,72].
УДД 2 УУР В
Комментарий: при оценке наличия отека на конечностях на ранней стадии лимфедемы следует иметь в виду, что изначально отек может затрагивать только проксимальные или только дистальные отделы конечностей, а при РМЖ-ассоциированной лимфедеме может начаться на грудной клетке.
Рекомендуется проводить измерение окружности конечности (A02.03.007.002; A02.03.007.003; A02.03.007.006; A02.03.007.007) пациента с лимфедемой при постановке диагноза, контроля выраженности эффективности лечения [59,61,78,91].
УДД 5 УУР С
Комментарий 1: необходимость количественной оценки отека конечности при лимфедеме поддержало 94% экспертов международного согласительного документа по диагностике и лечению лимфедемы [59]. Количественная оценка отека может проводиться с помощью измерения окружности конечности в определенных позициях или разными методами волюметрии.
Комментарий 2: измерение окружности конечности (определение окружности голени, бедра, шеи, предплечья, плеча) является простым и объективным способом количественной оценки степени отека, при этом он демонстрирует хорошую корреляцию с результатами волюметрии [80,81]. Измерения могут быть сделаны на любом уровне верхней или нижней конечности, если клиницист использует анатомические ориентиры для воспроизведения измерений. Для соотнесения разницы в окружности конечностей со стадией лимфедемы можно использовать градацию Американской ассоциации физикальной терапии (APTA) [79]:
− Легкая лимфедема (1 стадия) – разница в длине окружности < 3 см;
− Умеренная лимфедема (2 стадия) – разница в длине окружности 3–5 см;
− Тяжелая лимфедема (3 стадия) – разница в длине окружности > 5 см.
Данную градацию можно использовать только при одностороннем поражении. Градация степени выраженности лимфедемы в данной системе условна, окончательно определяет стадию лимфедемы и степень ее выраженности врач, проводящий диагностику заболевания с учетом особенностей конкретного клинического случая.
Комментарий 3: для упрощенной системы измерения длины окружности больной и здоровой конечности можно использовать предложения Международного консенсуса по лечению лимфедемы 2006 г. по проведению замеров в 4 точках [82].
Верхние конечности:
− Уровень пястно-фаланговых суставов;
− Запястье;
− 10 см дистальнее локтевого отростка локтевой кости;
− 10 см проксимальнее локтевого отростка локтевой кости;
Нижние конечности:
− Уровень пястно-фаланговых суставов;
− 2 см выше медиальной лодыжки;
− 10 см дистальнее нижнего полюса надколенника;
− 10 см проксимальнее верхнего полюса надколенника.
Не рекомендуется применение методов лабораторной диагностики с целью установления диагноза лимфедемы конечности или определения тактики ее лечения [59-61,64,65,74,78,83].
УДД 5 УУР С
Комментарий: в настоящее время не существует лабораторных показателей, которые применяются при установлении диагноза лимфедемы или влияют на тактику и методы ее лечения. Лабораторная диагностика не упоминается в существующих рекомендациях по диагностике и лечению лимфедемы. При выявлении признаков декомпенсированного сопутствующего заболевания целесообразно направить пациента к профильному специалисту для определения объема и характера требуемого дообследования и проведения лечения сопутствующей патологии.
2.3.1. Генетическая диагностика
Проведение генетической диагностики для определения тактики лечения не рекомендуется [59,61,78,83].
УДД 5 УУР С
Комментарий 1: на сегодняшний день генетическая диагностика в отношении лимфедемы конечностей не влияет на практику профилактики и лечения и имеет значение для проведения научных исследований и разработки перспективных направлений профилактики и лечения заболевания. Генетическая диагностика не предлагается в составе алгоритма диагностики лимфедемы конечностей в рекомендациях профессиональных сообществ, не обсуждается в Международном консенсусном документе по профилактике и лечению лимфедемы 2022 г. и рассматривается в руководствах и рекомендациях как перспективное направление диагностики, требующее дальнейшей разработки [59,61,78,83].
Комментарий 2: генетическая диагностика может использоваться при разработке перспективных направлений профилактики и лечения пациентов с лимфедемой конечностей. Панели для молекулярно-генетической диагностики первичной лимфедемы могут включать более 40 генов. Для пациентов с лимфедемой без признаков наследственных синдромов проводится тестирование на мутации в отдельных генах, ассоциированных с наиболее часто встречающимися подтипами первичной лимфедемы (ANGPT2, CALCRL, CELSR1, EPHB4, FLT4, GJC2, MDFIC, PIEZO1, TIE1, VEGFC) [84,85]. Тестирование на хромосомные аномалии и мутации в отдельных генах, ассоциированных с моногенными синдромами, проводится у пациентов, имеющих характерные дизморфизмы, врожденные пороки и задержки развития, и другие клинико-фенотипические проявления [86,87].
Комментарий 3: генетическая терапия перспективна в определении тактики лечения пациентов с лимфедемой конечности. Например, мутация FOXC2 приводит к дисфункции лимфатических клапанов с рефлюксом лимфы как основным механизмом формирования лимфедемы нижних конечностей. Это может быть причиной хорошего клинического ответа пациентов с таким типом нарушения на комплексную противоотечную терапию [85].
Комментарий 4: генетическая диагностика преимущественно сфокусирована на первичной лимфедеме, однако недавние исследования показали перспективы выявления генетической предрасположенности к развитию вторичной лимфедемы после лечения РМЖ [88].
Комментарий 5: генетическая диагностика может получить практическое применение при разработке эффективной таргетной терапии некоторых синдромов, ассоциированных с развитием лимфедемы, например, синдрома Нунан [89].
Инструментальная диагностика лимфедемы рекомендуется как объективный и документально-подтвержденный способ установления диагноза, а также для оценки эффективности различных методов лечения [59].
УДД 5 УУР С
Комментарий: в настоящее время нет прямых сравнительных испытаний, подтверждающих эффективность одного инструментального диагностического метода по сравнению с другим, хотя исследования продолжаются [83].
Лимфосцинтиграфия рекомендуется для проведения дифференциальной диагностики этиологии отека и позволяет выявить наличие или отсутствие поражения лимфатической системы, наличие и степень проявления патологических процессов в лимфатической системе [59,61,65].
УДД 5 УУР С
Комментарий 1: лимфосцинтиграфия имеет высокую специфичность (1,0), оценки чувствительности метода неоднородны: от умеренной (0,62) до высокой (0,96) [92,93,94].
Комментарий 2: лимфосцинтиграфия (ЛСГ) позволяет установить клинический диагноз лимфедемы и определить степень морфологических и функциональных нарушений. ЛСГ является малоинвазивным методом непрямой лимфографии, которая основана на резорбции радиофармпрепарата (РФП) (диагностические радиофармацевтические средства) в лимфатическое русло. Многоцентровой анализ [90] показал, что лимфосцинтиграфия остается «золотым стандартом» для диагностики лимфедемы и единственным документированным инструментальным методом диагностики с морфологической и функциональной интерпретацией результатов, который позволяет поставить клинический диагноз на основании анализа количественных и качественных результатов исследования.
Комментарий 3: с помощью лимфосцинтиграфии проводится [95]:
- оценка места введения РФП (депо), время заполнения и количество лимфатических сосудов, диагностика лимфатического блока;
- оценка симметричности и своевременности фиксации наноколлоида (РФП) в лимфоузлах и их относительное количество;
- выявление коллатерального лимфотока и обратного кожного рефлюкса, коллатерального заполнения лимфоузлов;
- оценка влияния лечения на транспорт лимфы;
- количественная оценка резорбционной функции лимфатических капилляров по клиренсу, который определяется по времени полувыведения радиофармпрепарата из депо или места его инъекции [96].
ЛСГ позволяет определить [97]:
- накоплении наноколлоида (РФП) в местах инъекции (депо) и визуализацию дистального отдела коллектора;
- количества функционирующих коллекторных лимфатических сосудов, своевременности и интенсивности контрастирования путей транспорта лимфы до паховых (подмышечных) лимфатических узлов;
- наличии нарушения лимфотока: по степени нарушения лимфотока (полный/неполный блок), по уровню блока (проксимальный/дистальный); коллатеральный лимфоток в глубокую лимфатическую систему либо в контралатеральную сторону; обратного кожного рефлюкса по распространенности (локальный/диффузный);
- симметричности и своевременности накопления наноколлоида (РФП) в паховых (подмышечных) лимфатических узлах, а также оценка интенсивности их контрастирования;
- проходимости грудного лимфатического протока.
Комментарий 4: для лимфосцинтиграфии в РФ в настоящее время зарегистрирован и применяется РФП, представленный коллоидными частицами человеческого альбумина с нейтральным рН и размерами 4-100 нм, из которых не менее 95% имеют диаметр ≤ 80 нм. Данный наноколлоид (РФП) применяется для сцинтиграфии лимфатической системы конечностей с целью выявления патологии. Препарат предназначен для использования только в качестве диагностического средства. Содержание набора перед его подготовкой к исследованию не является радиактивным. Препарат становится радиактивным после нанесения радиоактивной метки раствором пертехнетата натрия-99Tc, а полученные меченные коллоидные наночастицы альбумина используются для подкожного введения. Таким образом, после добавления к препарату раствора радиактивного препарата - пертехнетата натрия-99Tc, частицы становятся радиактивными или меченные радиоизотопом (радиактивная метка). Радиофармпрепарат используется для исследования лимфатической системы.
Комментарий 5: фармакокинетические свойства РФП. После подкожной инъекции в соединительную ткань 30-40% вводимых меченных 99Tc коллоидных частиц альбумина (менее 100 нм) фильтруются в лимфатические капилляры, основной функцией которых является дренирование белков из интерстициальной жидкости обратно в кровь. Затем меченные 99Tc коллоидные частицы альбумина переносятся по лимфатическим сосудам в регионарные лимфатические узлы и коллекторные лимфатические сосуды, а затем попадают в лимфатические узлы. Часть введенной дозы РФП фагоцитируется гистиоцитами в месте инъекции. Основное количество РФП из лимфатической системы попадает в кровь и накапливается преимущественно в ретикулоэндотелиальной системе печени, селезенки и костного мозга; в следовых количествах препарат удаляется с мочой.
Комментарий 6: использование контрастного инъекционного метода с использованием РФП сопровождается незначительной лучевой нагрузкой (менее 1 мЗв) и имеет минимальные риски побочных эффектов, среди которых, согласно инструкции к РФП очень редко (<1/10 000) встречаются аллергические реакции как системные, так и местные (эритема, крапивница, отек [98].
Комментарий 7: высокая эффективность и диагностические возможности лимфосцинтиграфии представлены в систематических обзорах и одноцентровых исследованиях [99,100,101].
Лимфосцинтиграфия рекомендуется для качественной и количественной оценки результатов лечения с использованием лимфодренирующих операций и консервативной терапии [100].
УДД 3 УУР С
Комментарий 1: «классическая» лимфосцинтиграфия дает 2D-изображения, для точной анатомической локализации лимфатических аномалий используется технология однофотонной эмиссионной компьютерной томографии лимфатических узлов (ОФЭКТ), в которой сцинтиграфическое изображение с использованием препаратов на основе технеция (диагностические радиофармацевтические средства) сочетается с 3D-изображениями РКТ, достаточно точно отображающих локализацию радиоактивного сигнала по отношению к другим тканям [97,102].
Комментарий 2: исследования лимфодинамического состояния и клинической эффективности лимфовенозного анастомоза (ЛВА) у пациентов с лимфедемой нижних конечностей с использованием 2-фазной лимфосцинтиграфии с РФП с однофотонной эмиссионной компьютерной томографией лимфатических узлов показали высокую степень информативности [102]. Проводилось определение взаимосвязи между функциональной и морфологической информацией. На ранних и отсроченных снимках оценивались накопление в паховых лимфатических узлах, дермальный обратный поток и их последовательные чередования, а также рассчитывалось соотношение накопления РФП в печени к крови и паховых лимфатических узлов к крови. Все участники были классифицированы на 6 типов лимфодинамических состояний на основе результатов изображений. Пациенты как с дермальным обратным потоком, так и с сопутствующим нормальным накоплением лимфатических сосудов перешли на ЛВА и прошли вторую лимфосцинтиграфию после операции. Наибольшая популяция была отнесена к типу 4 с постоянным дефектом накопления в паховых лимфатических узлах, наблюдалось снижение дермального обратного тока лимфы в результате функционирования ЛВА. Соотношение печени к крови, как на ранних, так и на отсроченных снимках и соотношение паховых лимфатических узлов к крови на отсроченном изображении значительно увеличилось после ЛВА.
Комментарий 3: лимфосцинтиграфия с ОФЭТКТ позволяет одновременно оценить, как функциональное, так и морфологическое состояние лимфатической системы у пациентов с лимфедемой нижних конечностей. Используя эти процедуры, была разработана категоризация типов для пациентов, которая отражает их лимфодинамическое состояние. Клиническая эффективность ЛВА также может быть оценена количественно по полученным результатам.
Рекомендуется проводить дуплексное сканирование вен конечностей (A04.12.005; A04.12.005.004; A04.12.006; A04.12.006.002) с целью выявления или исключения тромбоза и посттробофлебитического поражения вен конечностей [59,61,65,66].
УДД 5 УУР С
Комментарии: дуплексное сканирование вен верхних и дуплексное сканирование вен нижних конечностей при лимфедеме может проводиться с целью выявления или исключения тромбоза и посттробофлебитического поражения вен конечностей, выявления иной патологии, сопровождающейся отеком или увеличением объема конечности, а также при ультразвуковом исследовании мягких тканей для оценки состояния мягких тканей перед началом и в процессе лечения лимфедемы (эхогенность кожи и подкожной клетчатки, наличие полостей свободной жидкости, дифференцировки кожного слоя (размытость границы кожи и подкожной клетчатки), толщины кожного слоя, подкожной клетчатки, глубокой фасции и мышечного слоя).
Рекомендуется применение флюоресцентной лимфографии (A22.01.008) (ICG-лимфография, NIR-лимфография) в качестве самостоятельного метода диагностики и для картирования лимфатических сосудов и лимфатических узлов [59,61].
УДД 5 УУР С
Комментарий: флуоресцентная лимфография (A22.01.008) является современной разновидностью непрямой лимфографии с применением #индоцианина зеленого (indocyanine green, ICG, ICG-лимфография), который вводится подкожно в объеме 0.2 мл [107]. Индоцианин зеленый имеет четко выраженный максимум поглощения в инфракрасной области при 800 нм в плазме крови или в крови, что позволяет выполнить лимфографию в ближнем инфракрасном диапазоне (near-infrared (NIR) lymphography, NIR-лимфография) [106]. С помощью этого метода была показана возможность визуализации аномальной лимфатической архитектуры и скорости лимфотока у пациентов с вторичной лимфедемой [107]. Благодаря высокому проникновению и низкому рассеянию света в ближнем инфракрасном диапазоне флуоресцентная лимфография позволяет точно визуализировать лимфатические структуры на глубине до 2 см под кожей, и количественно оценивать сократимость собирательных сосудов с использованием флуоресцентной лимфографии [108]. Флуоресцентная лифография позволяет наблюдать различные модели обратного кожного лимфотока (всплеск, звездная пыль и диффузный), которые коррелируют с тяжестью лимфатической дисфункции и клиническими симптомами [109]. Флуоресцентная лимфография является быстрым, высокочувствительным, воспроизводимым методом, обеспечивающим точные детали анатомии лимфатических сосудов и функции лимфангионов, а также ответ на терапию [110]. Недостатки заключаются в ограничении глубины визуализации (~ 2 см от поверхности кожи), нежелательных физико-химических свойствах индоцианин зеленого - плохая стабильность, самозатухание и низкий квантовый выход, что может быть преодолено только через разработку клинически одобренных контрастов, оптимизированных для лимфатической системы [111]. Учитывая ограничение глубины визуализации, для получения наиболее объективных результатов исследования до его выполнения необходимо убрать жидкостный компонент лимфедемы [111]. Флуоресцентная лимфография у пациентов с известной лимфедемой продемонстрировала чувствительность 1,0 и специфичность 1,0 по сравнению с КТ (компьютерная томография мягких тканей) и МРТ (магнитно-резонансная томография мягких тканей) (чувствительность 0,97, специфичность 0,55 и точность 0,82 при сравнении с лимфосцинтиграфией) [112,113]. Флуоресцентная лимфография может выполняться путем введения флуоресцирующего вещества (диагностические средства) непосредственно в лимфатический сосуд, визуализируемый после предварительного выполнения непрямой цветной лимфографии, либо путем внутрикожного введения вблизи области интереса, когда область интереса визуализируется с помощью камеры со связанным зарядом (coupled-charged detector, CCD).
Флуоресцентная лимфография в ближнем инфракрасном диапазоне является высокочувствительной и быстро воспроизводимой, и обеспечивает мельчайшие детали для анатомии лимфатических сосудов и функции лимфангионов, а также ответа на терапию.
В таблице I представлены стадии лимфедемы при флуорецсцентной лимфографии. Наблюдаемые фенотипы флуоресценции в ближнем инфракрасном диапазоне и стадия заболевания [110].
Стадия лифедемы |
Патофизиология |
Фенотип флуоресценции |
|---|---|---|
Нормальный |
Нормальная физиология. |
Быстрое поглощение индоцианина зеленого. Линейные, хорошо визуализируемые лимфатические сосуды. Сократительная способность со скоростью 0,4 ± 0,3 пропульсий/мин. в ногах и 1,3±1,2 пропульсий/мин. в руках. |
Стадия 0 (доклиническая) |
Начальные стадии лимфатической дисфункции. Отсутствуют клинические признаки лимфедемы, хотя в конечностях может быть ощущение легкого покалывания или тяжести. |
Линейные лимфатические сосуды с расширенными или извилистыми сосудами. Локализованный обратный ток в дерму может присутствовать в областях, в которых ощущается тяжесть. Сниженная сократительная способность или лимфатический рефлюкс. |
Стадия I |
Умеренная отечность, которая чаще всего проходит после возвышенного положения. Может присутствовать ямка при отеке. |
Небольшая припухлость, которая часто исчезает при подъеме. Может наблюдаться отек с ямками. Линейные лимфатические сосуды наблюдаются в конечности, хотя распространенность их снижена. Локализованный обратный ток в дерму в отечных областях и иногда проксимальнее места инъекции. Сниженная лимфатическая сократительная способность. Может присутствовать лимфатический рефлюкс. |
Стадия II |
Отек не реагирует на подъем конечности. Губчатый, неглубокий отек. Начинаются изменения кожи (воспаление, затвердение или утолщение). Необратимое повреждение тканей. |
Наблюдается мало линейных лимфатических сосудов. Более обширный обратный ток в дерму и внесосудистая флуоресценция. Сниженная лимфатическиая способность, показатели составляют 0,2±0,2 пропульсий/мин в ногах; 0,3±0,3 пропульсий/мин в руках. Может присутствовать лимфатический рефлюкс. |
Стадия III |
Конечности большие, деформированные и фиброзные (слоновость). Кожа плотная, морщинистая и может иметь бородавчатые образования. Часто встречаются инфекции и лимфоистечение. |
Мало, или вообще не наблюдается линейные лимфатические сосуды. Незначительное или отсутствует лимфатическая сократительная способность. Обширная внесосудистая флуоресценция и дермальный обратный поток, наблюдаемые по всей конечности. В некоторых случаях не наблюдается поглощение индоцианина зеленого; имеется лимфедема. |
Лимфорентгенография рекомендуется для визуализации расположения лимфатических сосудов и лимфатических узлов в том случае, когда требуется получение объективной информации для проведения операций на лимфатической системе [59,61,65].
УДД 5 УУР С
Комментарий 1: лимфорентгенография является методом с прямым (непрямым) введением контрастных средств и реннтгенографической визуализацией лимфатической системы. При выполнении лимфорентгенографии возможна оценка состояния сократительного аппарата лимфатических сосудов путем определения формы лимфососуда и его сегментации на лимфангионы. При этом сегментация, имеющая форму «веретен» или «бус», свидетельствует о том, что сократительный аппарат сохранил свои функциональные свойства. Если сосуд не сегментирован и имеет форму «трубы» – это свидетельство утраты сократительной способности. Для оценки выраженности патологического процесса следует определять соотношение сегментированных сосудов к несегментированным [95]. Метод позволяет выявить уровень блокады лимфотока (дистальный, средний, проксимальный), его характер (полный, неполный), степень поражения лимфатических сосудов (гиперплазия, гипоплазия, аплазия) и другие симптомы (извитость лимфатических сосудов, ретроградный лимфоток, экстравазация).
Компьютерная лимфография рекомендуется для пространственной визуализации лимфатической системы, определения ее анатомического строения, качественного и количестенного состояния при проведении операций на лимфатической системе [59,61,65].
УДД 5 УУР С
МРТ-лимфография рекомендуется при гиперплазии лимфатических сосудов с целью выявления и определения особенностей поражения лимфатической системы и для проведения операций на лимфатической системе [61,65,114].
УДД 3 УУР C
Комментарий 1: бесконтрастная магнитно-резонансная лимфография (контрастная МР-лимфография) является неинвазивным методом диагностики.
Комментарий 2: контрастное усиление позволяет визуализировать большее количество лимфатических сосудов [115]. Это связано с изолированностью истоков лимфатических сосудов, вследствие которой введенное контрастное средство может достичь только части лимфатических сосудов конечностей [116]. Анатомическая информация полезна в предоперационном периоде для определения области формирования [117,118].
Комментарий 3: контрастная МРT-лимфография конечностей относится к непрямым методам лимфографии. В качестве резорбции контратного средства используется гадобутрол** [119].
3.1.Консервативное и хирургическое лечение лимфедемы конечностей.
Терапия лимфедемы направлена на достижение социальной, функциональной и психологической адаптации пациентов.
Цели лечения лимфедемы [61]:
- Восстановление (при наличии возможности) лимфатического оттока;
- Устранение или уменьшение лимфатического отека (уменьшение или нормализация объема пораженной конечности);
- Улучшение функции конечности;
- Устранение или уменьшение субъективных симптомов лимфедемы, уменьшение боли, ассоциированной с лимфедемой;
- Снижение риска инвалидизации;
- Повышение качества жизни;
- Профилактика развития инфекционных и кожных осложнений лимфедемы;
- Профилактика прогрессирования лимфедемы;
- Уменьшение проявлений лимфедемы (интегральная цель, включающая уменьшение объема, улучшение/восстановление функции конечности, уменьшение боли, ассоциированной с лимфедемой);
- Поддержание достигнутых результатов лечения максимально длительное время.
Для достижения указанных целей используются программы комплексного лечения лимфедемы, построенные на принципах физического воздействия на ткани и физиотерапевтических методах, улучшающих дренирование застойной лимфы, местные иммунные и противоспалительные процессы.
3.1.1. Общие положения, принципы и тактика лечения лимфедемы.
Пациента необходимо в доступной форме информировать обо всех аспектах его заболевания, предоставлять обучающие материалы, формировать у него правильные ожидания результатов лечения и чувство ответственности за удержание результатов, делая его активным участником процесса лечения и обучая самостоятельным методам ухода (селф-менеджмент).
Основные принципы консервативного лечения лимфедемы.
В отечественной литературе разработана программа консервативного лечения лимфедемы, основанная на концепции комплексной терапии лимфатических отеков (КТЛО). Лечение предполагает использование двух основных вариантов в виде КТЛО – как самостоятельного метода консервативного лечения лимфедемы и КТЛО как программу в сочетании с хирургическими операциями [143,144]. В зарубежной литературе используется понятие комплексной физической противоотечной терапии (КФПТ), которая основана на принципах лечения лифедемы с использованием физических методов воздействия на ткани [145,148]. Оба понятия по основным методам лечения схожи. Однако в программе КТЛО имеется более расширенное использование методов физиотреапии, включая прерывистую пневматическую компрессию, электромагнитную и лазерную терапию. Комплексная консервативная терапия показана во всех случаях лечения лимфедемы при отсутствии противопоказаний и является методом выбора лечения.
Для достижения указанных ранее целей используются программы комплексного лечения лимфедемы, построенные на принципах физического воздействия на ткани и физиотерапевтических методах, улучшающих дренирование застойной лимфы, местные иммунные и противоспалительные процессы.
Методы комплексной консервативной терапии.
-
методы физического направления:
- активного воздействия (МЛД, ППК);
- пассивного воздействия (МКЭБ и медицинский компрессионно-эластичный трикотаж (МЭКИ));
физиотерапевтические методы (низкоинтенсвиная лазерная терапия, электромагнитная терапия (A17.30.036), электростимуляция);
лечебная физическая культура;
гигиенические методы.
3.1.2. Комплексная терапия лимфатических отеков
Рекомендуется проведение комплексной консервативной терапии лимфедемы любой этиологии и стадии с целью достижения лучшего результата [143-145,148].
УДД 3 УУР С
Комментарии: программа комплексного лечения лимфедемы построена на преемственности двух основных этапов лечения [143,144]:
- Стационарной КТЛО;
- Профилактической консервативной терапии (КТ).
Стационарная комплексная терапия лимфатических отеков (КТЛО) предполагает многокомпонентное консервативное лечение в условиях стационара. Срок одного курса такой терапии обычно не превышает одного месяца и зависит от стадии лимфедемы и эффективности проводимого лечения.
Профилактическая консервативная терапия включает в себя отдельные элементы КТЛО и направлена на предотвращение рецидивов отека и инфекционных осложнений, реабилитацию пациента и адаптацию его к работе и повседневной жизни. Длительность профилактического этапа продолжается в течение всей жизни пациента.
Программа комплексного лечения используется в двух вариантах:
1. КТЛО – как самостоятельный метод консервативного лечения лимфедемы.
2. КТЛО – в сочетании с хирургическими операциями.
Первый вариант включает курсы стационарного и профилактического лечения. Повторные курсы стационарной КТЛО проводятся 1-4 раза в год, исходя из степени лимфедемы и эффективности проводимого лечения.
Второй вариант включает сочетанное лечение, при котором КТЛО предназначено для потенцирования эффективности хирургических операций и проводится по схеме курса предоперационной подготовки, послеоперационного восстановительного и длительного профилактического лечения.
I. Стационарная (КТЛО)
Компрессионная терапия.
Мануальный или ручной лимфатический дренаж [Foldi M.1991].
Прерывистая пневматическая компрессия (ППК, A15.12.002.001).
Электромагнитная терапия (A17.30.036).
Инфракрасная лазерная терапия.
Электростимуляция.
Медикаментозная терапия осложнений.
Лечебная гимнастика.
Обучение больного основным принципам профилактики рецидива отека.
Почти все эти методы универсальны, и они могут быть успешно использованы при любых видах лимфатического отека, как первичного, так и вторичного происхождения.
Класс компрессии МЭКИ (изделия медицинские эластичные компрессионные) назначается врачом, исходя из стадии и «агрессивности» течения лимфедемы. В течение жизни в зависимости от эффективности компрессионной терапии класс компрессии МЭКИ уменьшается или наоборот увеличивается.
Дополнительным действием обладает наружная электромагнитная терапия, которая воздействует на реологические свойства лимфы, находящейся в подкожной жировой клетчатке, лимфатических сосудах и капиллярных сетях кожи. Переменное электромагнитное поле уменьшает вязкость и повышает текучесть стагнирующей лимфы, переводя ее из коллоидного в жидкое состояние. При этом значительно повышается эффективность систем прерывистой пневматической компрессии.
Инфракрасная-лазерная терапия дает возможность повысить местный иммунитет, увеличить пропускную способность лимфатических узлов и является дополнительным средством для прерывистой пневматической компрессии и мануального лимфатического дренажа в комплексном лечении лимфедемы.
Исключение составляет электростимуляция, которая дает положительный эффект, и показана только тогда, когда возможно восстановить сократительную способность лимфангионов лимфатических сосудов.
Медикаментозная терапия не во всех случаях является обязательной при лечении лимфедемы. Учитывая частые воспалительные процессы, одной из составляющих медикаментозного лечения является противоспалительная терапия (традиционная, эндолимфатическая и лимфотропная антибактериальная терапия). Другим предназначением фармакотерапии является непосредственное влияние на различные функции лимфатической системы: улучшение лимфатического дренажа, повышение количества функционирующих лимфатических капилляров и сократимости лимфангионов, стимуляцию лимфангиогенеза и др.
Последнему пункту стационарной КТЛО (обучение больных основным принципам профилактики рецидива отека) уделяется наибольшее значение потому, что в конечном итоге от его выполнения зависят отдаленные результаты лечения.
Второй составной частью комплексной, консервативной терапии является профилактическая (индивидуальная) консервативная терапия, которая проводится между курсами основной, стационарной КТЛО, в постоянном режиме и является неотъемлемой частью жизни больного.
II. Профилактическая консервативная терапия (индивидуальная, проводится постоянно)
Гигиенические мероприятия.
Лечебная гимнастика.
Уклад жизни.
Эластичное бинтование.
Компрессионно-эластичные изделия.
Прерывистая пневматическая компрессия (A15.12.002.001).
Медикаментозная терапия (курсами).
Основным принципом профилактической консервативной терапии является правильное и постоянное использование всех ее пунктов, каждый из которых имеет большое физиологическое значение.
Гигиена кожи конечности позволяет предотвратить инфекционные заболевания.
Под укладом жизни понимается работа без длительного стояния на ногах, подъема тяжестей и других вредностей. Пациент должен организовать свою жизнь таким образом, чтобы ежедневно отводить время для противорецидивного лечения. При этом основными факторами профилактики рецидива отека являются: эластичное бинтование (или ношение эластичных чулок) и индивидуальная пневмокомпрессия в домашних условиях.
Из всех представленных методов лечения непосредственным лимфодренирующим эффектом по удалению застойной лимфы из тканей обладают прерывистая пневматическая компрессия (A15.12.002.001) или мануальный лимфатический дренаж, а также компрессионно-эластичные бандажи (бандажи медицинские компрессионные нерастяжимые регулируемые на верхнюю или нижнюю конечность). Медикаментозная терапия имеет значение в качестве противовоспалительного средства и стимуляции лимфангиогенеза при некоторых формах лимфедемы.
3.1.3. Комплексная физическая противоотечная терапия – КФПТ.
КПФТ включает:
Мануальный (ручной) лимфатический дренаж (МЛД).
Компрессионная терапия.
Лечебная гимнастика (ЛФК).
Гигиенические мероприятия.
КПФТ - состоит из двух фаз лечения:
1 – фаза активного удаления отека конечности. (МЛД, многослойное компрессионно-эластичное бандажирование, ЛФК, гигиенические мероприятия).
2 – фаза поддерживающая терапия. (МЭКИ (изделия медицинские эластичные компрессионные), самостоятельный массаж, лечебная гимнастика, гигиеничекие мероприятия).
Основным активным методом лечения при КФПТ является мануальный (ручной) лимфатический дренаж (МЛД), который относится к физическим методам редукции отека и является частью комплексной программы консервативного лечения лимфедемы [149].
Рекомендуется применение мануального лимфодренажа (МЛД) в сочетании с компрессионной терапией [152-155,156-157].
УДД 1 УУР А
Комментарий 1: принцип МЛД основан на механическом удалении, депонированной в конечности лимфы. В результате мануальных движений происходит обновление застойной жидкости, усиление функции капиллярного лимфатического насоса, стимуляция фагоцитарной активности тканевых макрофагов и экстралимфатического разрушения макромолекулярных веществ, что имеет для лечения лимфэдемы исключительное значение. В отличие от обычного массажа лимфодренаж является более трудоемкой процедурой. Она определяется не силой физических затрат, а необходимостью постоянного контроля ритма движений (одно движение в секунду), силы давления на ткани, точности движения по зонам в центростремительном направлении. Мануальный лимфатический дренаж основан на принципе захватов, которые в отличие от обычного массажа предполагают перемещение тканей в центростремительном направлении. Захваты отличаются широтой воздействия, при котором ткань никогда не теряет свою эластичность. Все захваты имеют фазу сдавления – продвижения, и фазу расслабления, когда поддерживается лишь контакт с кожей.
Круговые движения на месте проводятся таким образом, что при продвижении ладони в проксимальном направлении давление на ткани сильнее, чем при возвращении ладони в дистальном направлении, когда поддерживается только контакт с кожей. При круговом движении основная задача заключается в создании направленного потока лимфы в капиллярных сетях кожи. Суть его в том, что при направлении ладони по ходу движения происходит процесс выталкивания лимфы из поверхностных капиллярных сетей кожи в центростремительном направлении.
Вторым движением является выкачивающий захват, при котором производят «выкачивающие» движения ладонью производят с этапом продвижения лимфы из глубоких лимфатических сетей.
Третьим этапом производятся «черпающие» движения, стимулируя лимфатический дренаж из глублежащих тканей.
Четвертое движение создает направленный поток лимфы в центростремительном направлении, используя продвижение ладони вперед и при участии первого пальца ладони, который создает поток лимфы в область под ладонь.
Комментарий 2: МЛД относится к методам, которые не позволяют вылечить заболевание, а только помогают облегчить состояние пациента. МЛД применяется в комплексном лечении лимфедемы в качестве метода, по мнению авторов, улучшающего дренирование лимфы. Согласно данным рандомизировнных контролируемых исследований, ручной лимфодренаж не рекомендуется для реабилитации пациентов после тотальной замены коленного сустава, так как никаких различий в окружности (отека) нижних конечностей после протезирования коленного сустава не наблюдалось [150]. Kasseroller, R. G. (2024) несмотря на то, что ручной лимфодренаж МЛД использовался во многих странах на протяжении десятилетий, недавние систематические обзоры, включая Кокрейновский систематический обзор с шестью рандомизированными исследованиями, не смогли продемонстрировать какую-либо дополнительную пользу ручного лимфодренажа МЛД в контексте CDT [151,152,153].
Недавние исследования также не смогли продемонстрировать дополнительную пользу [152-155,156,157]. Кроме того, имманентной целью является снижение стоимости терапии, чего можно достичь за счет устранения МЛД при наличии необходимых терапевтов.
Ручной мануальный лимфодренаж под контролем рентгеноскопии или без нее существенно не улучшил эффект противоотечной лимфатической терапии у людей с лимфедемой, связанной с раком молочной желез: многоцентровое рандомизированное исследование. De Vrieze T. (2022) у пациентов с лимфедемой после мастэктомии МЛД не давал клинически важных дополнительных преимуществ при добавлении к другим компонентам DLT (decongestive lymphatic therapy- противозастойная лимфатическая терапия) [152].
Регулярно МЛД можно выполнять только при стационарном лечении пациента. В тоже время массаж необходимо проводить ежедневно. После соответствующей инструкции больным следует проводить самостоятельный массаж 2 раза в день (утром и вечером) постоянно в течение 15 минут [7].
Самостоятельный лимфодренаж рекомендуется в поддерживающей стадии лечения в сочетании с компрессионной терапией [66,158,159].
УДД 4 УУР С
Комментарии: самостоятельный лимфодренаж (СЛД) или самомассаж, «простой» мануальный лимфодренаж, simple lymphatic drainage (SLD), self-massage) – это упрощенная версия МЛД, которую пациенты и/или их родственники могут применять самостоятельно для поддержания результатов лечения во 2-й фазе – поддерживающей терапии [66,158,159].
Абсолютными противопоказаниями к проведению мануального лимфодренажного массажа принято считать:
-
Хроническая сердечная недостаточность;
Острые инфекционные заболевания (рожистое воспаление);
Метастазы в органы и кожные покровы.
Рекомендуется компрессионная терапия как основное средство лечения и профилактики первичной и вторичной лимфедемы в комплексном или самостоятельном использовании [59,160-162].
УДД 1 УУР A
Комментарий 1: для обеспечения постоянной компрессии применяются эластичные бинтыи компрессионный медицинский трикотаж.
Виды компрессионно-эластических изделий, используемых в лечении лимфедемы:
- Бинты эластичные компрессионные ленточные смешанные;
- Трикотаж медицинский компрессионный для нижних и верхних конечностей (круговой или плоской вязки);
- Бандажи медицинские компрессионные нерастяжимые регулируемые на верхнюю или нижнюю конечность с принадлежностями.
Различные виды компрессионной терапии могут быть более или менее предпочтительны в зависимости от особенностей конкретного клинического случая. Выбор оптимального вида компрессионной терапии и определение режима ее применения является прерогативой специалиста, проводящего лечение лимфедемы данного пациента.
Методы компрессионной терапии:
1. Многослонное компрессионно-эластичное бандажирование (используются эластичные бинты малой и сердней растяжимости);
2. Компрессия с помощью трикотажа медицинского компрессионного (гольфы, чулки, перчатки и др.).
Комментарии 2: компрессионная терапия является наиболее простым, доступным и эффективным средсвом устранения отека конечностей и профилактики его рецидива. Компрессионная терапия может использоваться в качестве самостоятельного метода лечения при невозможности применения пневмокомпрессии и/или МЛД из-за наличия противопоказаний, отсутствия специалистов или оборудования.
Комментарий 3: эффективность компрессионной терапии в лечении пациентов с лимфедемой конечности доказана во множестве рандомизированных контролируемых исследований [161,163,164]. Вместе с тем, уровень доказательств эффективности различается для первичной и вторичной лимфедемы, для разных клинических исходов и разных компрессионных изделий или методов.
Комментарий 4: клиническими целями компрессионной терапии при лимфедеме являются [23,59,61,65,78,165]:
− Уменьшение выраженности или устранение субъективных симптомов лимфедемы;
− Уменьшение лимфатического отека;
− Профилактика прогрессирования лимфатического отека;
− Профилактика развития лимфатического отека после хирургических вмешательств на лимфатической системе;
− Профилактика и лечение трофических язв при лимфедеме;
− Повышение качества жизни за счет устранения или уменьшения субъективных симптомов лимфедемы и объективных проявлений лимфедемы;
− Снижение риска развития рожи.
Рекомендуется применение многослойного компрессионно-эластичного бандажирования в лечении первичной или вторичной лимфедемы на первом, лечебном, этапе противоотечной терапии, для удаления основного объема застойной лимфы [23,59,61,78,166-168].
УДД 2 УУР А
Комментарий: наибольшую эффективность многослонное компрессионно-эластичное бандажирование показало в составе комплексной терапии, однако применение его в качестве монотерапии также дает результат в виде значительного уменьшения отека. Возможность, целесообразность и безопасность применения многослонного компрессионно-эластичного бандажирования как самостоятельного метода лечения определяет специалист, проводящий лечение пациента с лимфедемой, исходя из особенностей клинического случая.
Для формирования многослойного компрессионно-эластичного бандажа рекомендуется применение бинтов малой и/или средней растяжимости, и материалов для создания цилиндрического профиля конечности [169-172].
УДД 2 УУР А
Комментарий 1: основной принцип заключается в правильном распределении внешнего эластического давления на ткани конечности, которое в норме должно убывать от дистальных отделов конечности к проксимальным. Таким образом, создается градиент внешнего компрессионного давления или так называемой выталкивающей силы в покое и при работе (ходьбе).
При проведении многослойного компрессионно-эластического бандажирования (МКЭБ) пациентам на первом этапе рекомендуются компрессионные медицинские бандажи ежедневно в течение дня с перерывами на отдых, или круглосуточно в зависимости от стадии отека [173,175].
УДД 3 УУР В
Комментарий: снимается МКЭБ только на время проведения активных лимфодренирующих и гигиенических процедур. Необходимо использовать бинты средней и малой растяжимости, которые обеспечивают достаточное внешнее компрессионное давление.
Оценку динамики изменения размеров конечности необходимо проводить методом ежедневного измерения её окружности при замене многослойных компрессионно-эластичных бандажей для определения окончания первой фазы лечения.
Рекомендуется всем пациентам использование многослойного компрессионно-эластического бандажа (бандажи медицинские эластичные компрессионные) для обеспечения компрессии конечности (Приложение А 3.2. Основные компоненты компрессионного многослойного бандажа (КМБ)) [12,23,66,149,173,175,177-178,180,181].
УДД 2 УУР В
Рекомендуется применение компрессионного медицинского трикотажа в лечении первичной или вторичной лимфедемы в составе комплексной терапии, в качестве самостоятельного метода лечения и/или как дополнение к хирургическим методам лечения с целью поддержания результатов лечения, профилактики прогрессирования лимфедемы или рецидива лимфатического отека [23,59,61,78,165,293].
УДД 5 УУР С
Комментарий 1: используется на профилактическом или поддерживающем этапе лечения, когда достигнут максимальный противоотечный эффект Компрессионный медицинский трикотаж подбирается по размерам «безотечной» конечности, которые достигнуты на первом этапе портивоотечной терапии.
Комментарий 2: компрессионный медицинский трикотаж используется постоянно с утра и до вечера для поддержания конечности в максимально безотечном состоянии. При увеличении размеров конечности пациент должен перейти на использование многослойного компрессионно-эластического бандажа (бандажи медицинские эластичные компрессионные) до достижения целевых показателей размеров конечности.
В уменьшении отека компрессионный медицинский трикотаж имеет ограниченные возможности и может применяться с этой целью только на ранних стадиях лимфедемы при минимальной выраженности отека до 3 см. В случаях выраженного отека не целесообразно подбирать и использовать компрессионный медицинский трикотаж до завершения активной фазы КТЛО/КФПТ. По данным систематического обзора 2016 г. регулярное использование компрессионного медицинского трикотажа при вторичной лимфедеме не уменьшает отек, но предотвращает его прогрессирование [182]. Регулярное использование компрессионного медицинского трикотажа замедляет или останавливает прогрессирование лимфедемы. В РКИ установлена меньшая доля прогрессирования лимфедемы в группе применения компрессионного рукава в сравнении с группой без применения компрессии на сроке 6 мес. наблюдения: 16% и 57% соответственно, p = 0,001 [164].
Комментарий 3: существуют рекмендации по подбору степени класса компрессии трикотажа: для верхних конечностей при лимфедеме чаще всего выбирают компрессионный медицинский трикотаж с давлением 22-32 мм рт.ст., при плохо контролируемых лимфатических отеках класс компрессии для верхних конечностей можно увеличить до 34-46 мм.рт.ст. Для нижних конечностей при лимфедеме обычно используется трикотаж с давлением 34-46 мм рт.ст. или выше 49 мм рт.ст. [293].
Комментарий 4: в лечении лимфедемы 0-1 стадии можно использовать компрессионный медицинский трикотаж как круговой, так и плоской вязки. Изделия круговой вязки, как правило, более растяжимы, чем изделия плоской вязки. Однако такой трикотаж может быть достаточен при лимфедеме малой или умеренной выраженности и является компрессионным изделием «первой линии».
Комментарий 5: индивидуальный подбор компрессионного трикотажа осуществялется в местах его реализации специалистами-консультантами, обученными фирмами- производителями. Врач, который рекомендует компрессионный медицинский трикотаж, обязан указать класс компрессии, вид область применения изделия. Также врач может предложить пациенту индивидуальный вид компрессионного изделия, который подбирается по его усмотрению, в завиисмости от локализации и степени патологического процесса.
Регулируемые нерастяжимые компрессионные медицинские бандажи (РНКБ) рекомендуются при деформирующих формах и лимфедеме 3 степени на профилактической стадии лечения [185-188].
УДД 1 УУР B
Комментарии: РНКБ представляют из себя изделия, состоящие из множества циркулярных компрессионных лент, объединенных в одну систему. Необходимый профиль давления обеспечивается натягиванием или ослаблением отдельных лент. РНКБ относятся к неэластичным или малорастяжимым компрессионным изделиям. С момента появления РНКБ в начале 2000-х, эти системы изучены в ряде исследований, однако большинство из них носит наблюдательный характер или дизайн описания серии случаев [183,184]. Благодаря особенностям надевания и настройки уровня компрессии, в ряде случаев РНКБ облегчают пациентам самостоятельное проведение компрессионной терапии, уход за кожей и повышают их приверженность назначенному врачом режиму компрессионной терапии во второй фазе КТЛО/КФПТ [185–188].
Рекомендуется применение регулируемой компрессионной системы в лечении пациентов с первичной и вторичной лимфедемой конечностей в качестве самостоятельного метода лечения при невозможности проведения комплексной терапии [168,190,191].
УДД 2 УУР B
Рекомендуется применение специальных методов лечебной физкультуры (ЛФК), включенных в комплексную программу лечения лимфедемы [49,192-195].
УДД 2 УУР B
Комментарии: комплекс упражнений ЛФК выполняется только при наличии медицинского компрессионного бандажа или медицинского компрессионного трикотажа. Включает специальные упражнения, которые способствуют дренированию лимфы и уменьшению размеров конечности.
При ежедневном гигиеническом уходе за кожей конечности с лимфедемой рекомендуется следовать протоколу ежедневного ухода за кожей конечности с лимфедемой (см. Приложение А3.3) [60,196].
УДД 5 УУР С
Комментарий 1: протокол ежедневного ухода за кожей (см. Приложение А3.3) разработан на основании протокола All-Ireland Lymphoedema Guidelines 2022 г., в котором использованы материалы 2 тематических обзоров литературы, а также дополнений от Hobday A [60,196,197,198].
Комментарий 2: для очистки кожи использовать теплую воду. Вместо мыла лучше использовать его заменители на водной или масляной основе (например, Aqueous cream). Такие заменители не обладают подсушивающим и раздражающим эффектами. При использовании мыла следует использовать pH-нейтральное мыло, которое нужно хорошо смывать.
Комментарий 3: при выборе средства для увлажнения кожи следует учитывать основу средства для кожи. Преимущественно сухую кожу лучше увлажнять кремами с высоким содержанием жира. Хотя лосьоны для кожи обладают приятным охлаждающим эффектом и быстро впитываются кожей, в долгосрочной перспективе они высушивают кожу. Масляные кремовые основы можно использовать в прохладные дни, когда с кожи испаряется меньше пота. Днем можно использовать быстро впитывающиеся кремы для рук, а ночью - более насыщенные кремы [197,199-201].
3.1.4. Кожные осложнения лимфедемы
К наиболее частым кожным осложнениям лимфедемы относятся:
- Папилломатоз;
- Подошвенный дерматит;
- Атопическая экзема;
- Гиперкератоз;
- Мацерация кожных складок;
- Лимфорея;
- Фолликулит;
- Грибковые инфекции; онихомикоз;
- Трофические дефекты (эрозии, язвы);
- Рожа.
Лечение осложнений со стороны кожных покровов следует проводить совместно с врачом дерматовенерологом, врачом-инфекционистом.
При папилломатозе конечности с лимфедемой рекомендуется лазерная абляция или хирургическое удаление (иссечение) папиллом (удаление доброкачественных новообразований кожи) с целью замедления его прогрессирования [74,202,204].
УДД 5 УУР С
Комментарий 1: лимфостатический папилломатоз кожи — тяжелое осложнение хронической лимфедемы, характеризующееся бородавчатыми папилломатозными разрастаниями. Папилломатоз развивается на фоне фиброза и гиперкератоза кожи [202,203].
Комментарий 2: активное лечение поражений кожи обязательно для замедления прогрессирования заболевания. Папилломатозные кожные разрастания являются субстратом для бактериальной и грибковой колонизации. Для рассмотрения возможности и назначения медикаментозной терапии необходимо направление пациента с папилломатозом на консультацию к врачу-дерматовенерологу. На ранних стадиях папилломатоз может обратим при проведении активной КФПТ. Одним из основных способов устранения папилломатозных разрастаний является их лазерная абляция. В тяжелых случаях целесообразно хирургическое иссечение для замедления прогрессирования заболевания. Хирургическое иссечение или лазерная абляция должны проводиться вплоть до сосочкового слоя кожи [202].
При развитии лимфореи рекомендуется как можно раньше начать активную компрессионную терапию с применением компрессионного многослойного бандажирования для прекращения лимфореи и профилактики мацерации кожи [60].
УДД 5 УУР С
Комментарий 1: лимфа является химически активной щелочной жидкостью, быстро вызывает мацерацию кожи и может привести к формированию обширных эрозий. Появление лимфореи требует корректировки терапии ввиду опасности развития инфекционных осложнений и вторичного повреждения кожи.
Комментарии 2: лимфорея является распространенным осложнением лимфедемы. Несмотря на нехватку клинических исследований высокого качества, профессиональными сообществами сформулированы рекомендации по лечению лимфореи на основании мнения экспертов. Основным способом борьбы с лимфореей признается активная компрессионная терапия с помощью компрессионного многослойного бандажирования. Особенности терапии лимфореи:
Начать (скорректировать) бандажирование конечности как можно раньше при развитии лимфореи;
После очистки кожи больной конечности и перед наложением бандажа необходимо нанести барьерный крем вокруг зоны лимфореи для защиты кожи от мацерации;
В первом слое бандажа применять абсорбирующие материалы; при выраженной лимфорее необходимо использовать «суперпоглотители»;
При значительном истечении лимфы может потребоваться смена бандажа чаще чем раз в сутки.
Перспективным способом лечения лимфореи является вакуумное лечение (negative pressure wound therapy, NPWT) [205,206].
Лечения трофических язв при лимфедеме конечностей рекомендуется проводить в соответствии с принципами лечения венозных трофических язв [208].
УДД 5 УУР С
Комментарии 1: трофическая язва — дефект кожи и мягких тканей, не заживший в течение 6 недель. При наличии или появлении язвенного дефекта у пациента с лимфедемой конечности необходимо исключить сопутствующую артериальную и венозную патологию как возможную причину язвообразования [207].
Комментарии 2: основой лечения является устранение отека; Хирургический дебридмент используется как предпочтительный метод местного лечения на первоначальном этапе очищения трофической язвы (хирургический дебридмент - удаление патологических тканей (некрэктомия) и фибринового налета с помощью скальпеля, кюретки, ножниц, ложечки Фолькмана или лазера); Целесообразно использовать современные раневые покрытия, адаптированные к стадии раневого процесса, создающие сбалансированную влажную среду, оптимальную для регенераторных процессов. Выбор конкретных лечебных средств зависит от особенностей раневого процесса, состояния тканей, окружающих трофическую язву. Выбор перевязочного средства требует обязательного учета фазы течения раневого процесса и степени экссудации. При выраженной экссудации из трофической язвы или эрозии необходимо использовать «суперпоглотители».
Рекомендуется пролонгированная антибактериальная терапия в случае возникновения инфекционных осложнений (рожистого воспаления) у пациентов с лимфедемой: различные формы рожистого воспаления [33,45,56,209].
УДД 5 УУР С
Комментарии: антибактериальная терапия является методом лечения инфекционных осложнений при лимфедеме. В современных схемах по антибактериальной терапии используются полусинтетические пенициллины (бета-лактамные антибактериальные препараты, пенициллины), фторхинолоны, макролиды, антибиотики группы тетрациклина, курсами в течение 5-7 дней.
Одной из последних разработок в области терапии острых инфекций кожи и мягких тканей являются антибиотики, сочетающие свойства гликопептидов и цефалоспоринов: тедизолид**.
Тедизолид** назначают по 200 мг 1 раз в сутки в течение 6 дней.
Профилактика рецидивов рожистого воспаления заключается в введении пролонгированных антибиотиков: Бензатина бензилпенициллин + Бензилпенициллин прокаина по 1,5 млн. ЕД или Бензатина бензилпенициллина** по 2,4 млн. ЕД по 3-4 введения с интервалом 1 месяц. При частых рецидивах рожи (не менее 3 за последний год) целесообразна непрерывная (круглогодичная) антибиотикопрофилактика на протяжении 2 - 3 лет с интервалом введения препарата 3 - 4 нед. (в первые месяцы интервал может быть сокращен до 2 нед.). При сезонных рецидивах препарат начинают вводить за месяц до начала сезона заболеваемости у данного пациента с интервалом в 4 нед. на протяжении 3 - 4 мес. ежегодно.
Виды перевязочных средств представлены в Приложении А3.5. «Виды перевязочных средств для лечения язвы у пациентов с лимфедемой конечности».
3.1.5. Дополнительные методы комплексной терапии лимфедемы
Рекомендуется прерывистая пневматическая компрессия (A15.12.002.001) в сочетании с компрессионной терапией, как в активной, так и в поддерживающей фазе лечения с целью повышения эффективности лечения [182,210-213].
УДД 1 УУР А
Комментарий 1: прерывистая пневматическая компрессия (ППК, аппаратная пневмокомпрессия, intermittent pneumatic compression, A15.12.002.001) - один из методов, применяемых в лечении лимфедемы.
Система состоит из воздушного насоса, снабженного механизмом прерывистой подачи воздуха с регулируемым давлением, и пневматических манжет, различной конструкции, разделенных на секции. Принцип лечебного воздействия основан на действии на ткани внешнего давления в прерывистом режиме надувания и сдувания пневмоманжеты и последовательного надувания секций пневматической манжеты от периферии к центру в двух режимах: первый режим - нарастающая волна, и второй-«сдвоенная бегущая волна». В зависимости от выраженности и степени заболевания в системе компрессионной прерывистой пневмотерапии предусмотрен режим регулированого давления, создаваемого в пневматических манжетах, а также возможна регулировка времени воздействия раздельно для периода надувания и сдувания.
Комментарии 2: систематический обзор и метаанализ (Hou S.2024) статей, посвященных использованию ППК в лечении лимфедемы за период с 1995 по 2024 гг. показал, что применение ППК + CDT позволяет дополнительно улучшить результаты в интенсивной фазе лечения лимфедемы, которые сохраняются в течение 4 недель. Однако это дополнительное преимущество использования
4.1 Медицинская реабилитация при лимфедеме конечности: общие сведения
Лимфедема верхних и нижних конечностей снижает качество жизни и трудоспособность пациентов, что продемонстрировано в ряде систематических обзоров [274,275]. Хирургическое и консервативное лечение лимфедемы улучшает качество жизни и функцию конечности, однако не всегда удается достигнуть максимально возможного эффекта лечения и сохранить его результат в течение длительного времени [274,276]. Поэтому в процессе наблюдения и лечения пациента с лимфедемой конечности целесообразно использовать методы реабилитации. Целью применения методов реабилитации является компенсация утраченных/нарушенных функций конечности и повышение качества жизни пациентов. Хотя вторичная лимфедема часто связана с онкологической патологией, в данной работе не рассматриваются методы и программы реабилитации пациентов с раком. Реабилитация пациентов с лимфедемой может включать элементы физической и психической реабилитации.
Целесообразно рассмотрение санаторно-курортного лечения для реабилитации пациентов с лимфедемой конечности. При выборе санаторно-курортного лечения следует ориентироваться на возможность проведения лечебной физкультуры, методик ходьбы (терренкур), упражнений в воде (бассейне). Подробно упражнения в воде и ходьба как методы ЛФК описаны в пунктах «Упражнения в воде» и «Скандинавская ходьба» раздела «Консервативное лечение лимфедемы»/«КФПТ: ЛФК, физические упражнения» / «Отдельные виды физической активности».
4.2 Психологическая коррекция
Применение психологической коррекции у пациентов с лимфедемой конечности рекомендуется с целью уменьшения проявлений тревоги и депрессии, астенического синдрома (Приложение Г2. Исследование качества жизни при лимфедеме (LYMQOL)) [277,278,279,280,281].
УДД 3 УУР B
Комментарий 1: установлено, что у пациентов с ЛСЛР отмечается высокая степень тревоги и депрессии. В проведенном исследовании изучалось влияние методов релаксации на уровень отеков, тревоги и депрессии у женщин, проходящих КПТ в сравнении только с КПТ. Объем отека, показатели тревоги и депрессии сравнивали на первом и последнем сеансах первой фазы лечения и через шесть недель после него. Показатели уменьшения отеков, тревоги и депрессии составили 63,6%, 54,1% и 65,5% в группе релаксации плюс CDT и 60,7%, 31,4% и 35,2% в группе только CDT. Существовали значительные различия между двумя группами с точки зрения снижения показателей депрессии (p = 0,024) и тревоги (p = 0,011) на протяжении всего исследования. Эта значимая взаимосвязь была обусловлена различиями в оценке депрессии на 3-й и 9-й неделях исследования между двумя группами. Точно так же уровни тревожности значительно различались между двумя группами на 9-й неделе исследования (P = 0,013). Таким образом, установлено, что методы релаксации уменьшали показатели тревоги и депрессии, а также объем отеков у больных лимфедемой [277].
Комментарий 2: на начальном этапе степень выраженности психоэмоциональных нарушений требует проведения психотерапевтического воздействия с применением индивидуального консультирования, когнитивно-поведенческой терапии для десенсибилизации психологических травм [278,279,280,281].
4.3 Бальнеотерапия, гидротерапия, акватерапия у пациентов с лимфедемой конечности.
В опубликованном систематическом обзоре РКИ по эффективности применения физических упражнений в воде у пациентов с первичной или вторичной лимфедемой верхних или нижних конечностей, проанализированы результаты 88 включенных РКИ на английском языке (с 2000 по 2021 гг.), из которых было отобрано 8 РКИ.
Было показано, что диапазон сгибания, наружной ротации и отведения плеча улучшается после выполнения протокола физических упражнений в воде. Некоторые данные также продемонстрировали, что после лечения улучшается сила пораженных отеком конечностей. Более того, упражнения в воде, по-видимому, улучшали восприятие боли и качество жизни у пациентов с лимфедемой верхних или нижних конечностей. Напротив, в контрольных группах качество жизни имело тенденцию к ухудшению с течением времени [282]. Существует много исследований, которые свидетельствуют о различных механизмах положительного воздействия бальнео-гидротерпии в комплексном лечении лимфедемы [283-289].
Бальнео- и гидротерапия рекомендуется как дополнительные методы лечения лимфедемы на поддерживающей фазе лечения [282-289].
УДД 3 УУР B
Комментарии: повреждения кожи или кожные заболевания являются противопоказанием к проведению гидротерапии в общем бассейне. Таким образом, бальнеотерапия и гидротерапия, акватерапия используется в комплексных программах реабилитации и при планировании санаторно-курортного лечения с учетом предпочтений пациента и отсутствия противопоказаний, а также в качестве метода лечения в поддерживающую фазу комплексной терапии [282,285].
Рекомендуются комплексные программы, в которые входит обучение пациентов для самостоятельного лечения лимфедемы в профилактический период для предупреждения прогрессирования отека [37,144,291-292].
УДД 4 УУР C
Комментарий: лимфедема является хроническим заболеванием, лечение которого является паллиативным и проводится в течение всей жизни. На стационарном этапе. лечения лимфедемы в программе комплексной терапии лимфатических отеков - КТЛО [37,144] предусмотрено обучение пациента основным методам самостоятельного лечения лимфедемы. На профилактическом этапе пациент проводит самостоятельное лечение для предупреждения прогрессирования отека. В качестве активного лимфодренирующего воздействия пациенты проводят самостоятельный лимфодренажный массаж [7]. Существуют различные специальные программы для самостоятельной профилактики лимфедемы у пациентов с раком молочной железы (SMLEP и SMLP) [291-292]. Учитывая схожий патогенез лимфедемы при любом этиологическом факторе, возможно применение данных программ у любой категории пациентов с лимфедемой. Целесообразно, при наличии такой возможности, предоставить пациенту обучающий буклет, содержащий информацию по заболеванию, программу упражнений и дневник для самоконтроля. В разделе информации о заболевании предпочтительно освещение следующих вопросов:
− симптомы и признаки лимфедемы;
− факторы риска развития и прогрессирования лимфедемы;
− оценка выраженности лимфедемы;
− профилактика инфекционных осложнений;
− уход за кожей;
− защита от травм;
− контроль веса;
− физические упражнения.
Организация оказания медицинской помощи пациентам взрослому населению по профилю «хирургия» регламентирована действующим приказом Министерства Здравоохранения Российской Федерации (от 15 ноября 2012 г. № 922н), и организация оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (от 15ноября 2012 г. № 918н), и оказывается в соответствии с установленным порядком. Медицинская помощь лицам с лимфедемой конечностей или ее осложнениями, а также при подозрении на указанные состояния может осуществляться в виде первичной медико-санитарной помощи, скорой, в том числе скорой специализированной, медицинской помощи, специализированной, в том числе высокотехнологичной, медицинской помощи. Медицинская помощь может оказываться в амбулаторно (то есть в условиях, не предусматривающих круглосуточного медицинского наблюдения и лечения); стационарно (при наличии показаний для обеспечения круглосуточного медицинского наблюдения и лечения), либо в условиях дневного стационара (в условиях, предусматривающих медицинское наблюдение и лечение в дневное время, не требующих круглосуточного медицинского наблюдения и лечения).
Для большинства пациентов с установленным диагнозом лимфедема конечностей возможно амбулаторное лечение. Решение о необходимости госпитализации должно приниматься лечащим врачом индивидуально, исходя из стадии лимфедемы и возможности пациента получать лечение амбулаторно или в условиях дневного стационара, тяжести осложнений лимфедемы, наличия сопутствующей патологии, доступности хирургических методов лечения.
7.1 Дифференциальная диагностика лимфедемы и отеков иного происхождения
Целью дифференциальной диагностики является исключение флебогипертензии различной этиологии.
Отек верхней конечности.
Для дифференциальной диагностики отека (не гипертрофии) верхней конечности достаточно исключить венозный тромбоз и вовлечение магистральных сосудов в рубцовый процесс [69].
Односторонний отек нижней конечности.
Односторонний отек нижней конечности у взрослого человека в первую очередь требует исключения острого окклюзионного венозного тромбоза как состояния, требующего незамедлительного проведения лечебных мероприятий. Другими причинами распространенного одностороннего отека нижней конечности являются:
- Посттромботическая болезнь;
- Хроническая нетромботическая проксимальная венозная обструкция (синдр. Мей-Тернера);
- Разрыв кисты Бейкера;
- Отрыв медиальной головки икроножной мышцы.
Двусторонний отек нижних конечностей.
Наиболее частые причины двустороннего отека нижних конечностей [69,120-122]:
- Хроническая сердечная недостаточность;
- Хроническая венозная недостаточность (ХВН);
- Почечная или печеночной недостаточность;
- Гипопротеинемия;
- Гипотиреоз;
- Нефротический синдром;
- Идиопатические циклические отеки;
- Медикаментозные отеки;
- Гиподинамия, вынужденное положение, параличи (в т.ч. ДЦП), парезы;
- Ожирение.
Идиопатические циклические отеки. Причиной умеренного двустороннего отека нижних конечностей может быть синдром идиопатических циклических отеков, ассоциированный с менструальным циклом [123]. Этот синдром проявляется отеком не только нижних конечностей, но и лица, верхних конечностей. Идиопатические циклические отеки сопровождаются временным увеличением массы тела за счет патологической задержки жидкости. Примечательно, что идиопатические циклические отеки могут сопровождать лимфедему. В исследовании Pereira de Godoy с соавторами этот синдром выявлен у 9% женщин с лимфедемой нижних конечностей 2 степени [124]. Возможно, что состояние, именуемое «предменструальный синдром», включающее возможные отеки конечностей, лица и разных областей туловища, и циклические идиопатические отеки относятся к одному и тому же патологическому циклическому состоянию. В исследовании Tacani P. с соавторами отеки конечностей, лица или туловища встречались у 65% женщин, которым был установлен диагноз «предменструального синдрома» [122]. Для дифференциальной диагностики таким пациентам требуются внимательный сбор анамнеза, наблюдение, частый контроль веса в период диагностики для фиксирования его быстрых колебаний за счет колебаний задержки жидкости, дополнительные методы исследования. Диагностику и постановку диагноза проводит врач-акушер-гинеколог или врач общей практики (семейный врач), задача специалиста по лечению лимфедемы – заподозрить наличие такого синдрома и подтвердить или исключить наличие лимфедемы.
Периферические отеки, вызванные лекарственными препаратами. Периферические отеки, вызванные лекарственными препаратами, плохо изучены, часто недооцениваются и неправильно диагностируются [125]. К наиболее часто используемым лекарственными препаратами, побочным действием которых являются периферические отеки, относятся блокаторы кальциевых каналов, в частности, нифедипин** [126]. Появление отеков могут провоцировать нестероидные противовоспалительные и противоревматические препараты и неселективные антагонисты эндотелиновых рецепторов (антигипертензивные средства для лечения легочной артериальной гипертензии) [127,128]. Нужно отметить, что в случае побочного действия лекарственных препаратов существует достаточно чёткая причинно-следственная связь.
Лимфедема и синдромы, сопровождающиеся гипертрофией конечности.
Некоторые синдромы характеризуются разницей в объеме конечностей, которая может быть обусловлена гипертрофией мягких тканей (напр., синдромом Клиппеля-Треноне) или непропорциональным ростом части тела (напр., синдром Протея) в т.ч. идиопатическая гемигипертрофия и парциальный гигантизм [129]. В большинстве случаев такие синдромы имеют другие клинические проявления (в частности, сосудистые и пигментные пятна или увеличение не только ПЖК, но и всех тканей конечности, в т.ч. костной), которые позволяют верно оценить этиологию изменений конечности.
Лимфедема и микседема.
Микседема (осложнение, крайняя форма гипотироза) проявляется отеками за счет задержки жидкости вследствие инфильтрации мягких тканей (в первую очередь кожи) гликозаминогликанами. Следствием является формирование отека без ямки. Характерно двустороннее поражение, отеки как нижних конечностей, лица и верхних конечностей. У 13% пациентов имеется сопутствующая эндокринная офтальмопатия. В типичных случаях претибиальной лимфедемы на коже обеих голеней появляются участки лилового, желтого, коричневого цвета.
Ключевыми отличиями от лимфедемы является одномоментный отек нижних и верхних конечностей, лица, формирование характерной для микседемы окраски кожи голеней.
Липедема.
Липедема – это заболевание жировой ткани, которое характеризуется аномальным отложением подкожного жира, проявляющимся отеком и увеличением нижних конечностей. Возможно наследование Х-сцепленного доминантного или аутосомно-доминантного типа с ограничением пола [130].
Липедема является недостаточно диагностируемым заболеванием, и ее часто ошибочно диагностируют как лимфедему. Лечение этих двух состояний различно. Знание проявлений липедемы позволяет врачам диагностировать и лечить этих пациентов соответствующим образом [131].
Диагноз липедемы часто не ставится из-за незнания клиницистами этого состояния. Врачи должны знать это заболевание, чтобы иметь возможность обеспечить правильный подход. Запущенные случаи липедемы приводили к венозным заболеваниям (венолипедема), лимфатическим нарушениям (лимфопедема), а затем к изъязвлению и рецидивирующей инфекции.
При липедеме существует повышенная проницаемость капилляров из-за микроангиопатии и снижение веноартериального рефлекса [132,133]. Веноартериальный рефлекс защищает капиллярное русло от местного повышенного гидростатического давления за счет сужения артериол [134]. Экстравазация жидкости может усиливаться при нарушении этого рефлекса.
Отек тканей первоначально может быть компенсирован усилением лимфооттока [135,136,137]. По мере прогрессирования заболевания количество вырабатываемой жидкости превышает транспортную способность лимфатической системы, а давление самой жировой ткани вызывает обструкцию лимфатических сосудов и вторичную лимфедему со снижением лимфатического потока, что наблюдается при лимфосцинтиграфии нижних конечностей [138,139,140,141]. Застой экстравазации белков вызывает сначала воспаление, за которым следует фиброз, что приводит к патологическим изменениям в лимфатических капиллярах, типичным для липедемы (Приложение А 3.1. Дифференциальная диагностика лимфедемы, липедемы и ожирения) [142].













