Диагностика и лечение больных с переломами проксимального отдела бедренной кости (ППОБК) – это внеклассификационное понятие, объединяющее принципы обследования и лечения больных переломами головки бедренной кости, переломами шейки бедренной кости, чрезвертельными, межвертельными и подвертельными переломами.
ППОБК подразделяют на низкоэнергетические и высокоэнергетические повреждения [202].
Низкоэнергетические повреждения возникают при незначительной травме (например, падение с высоты собственного роста). Причиной таких переломов может быть снижение количества костной ткани и изменение её качества при, например, остеопорозе, метастатических поражениях костной ткани и тому подобных процессах, сопровождающихся изменением микроархитектоники трабекул, накоплением их микропереломов, увеличением порозности кортикальной кости [27], в основном у пациентов старше 60 лет.
Высокоэнергетические ППОБК возникают вледствие передачи тканям большого количества кинетической энергии, что приводит к значительному повреждению мягких тканей и кости; такой тип переломов чаще встречается у пациентов молодого возраста.
С ростом продолжительности жизни населения увеличивается доля пожилых людей, в том числе и с хронической соматической патологией, соответственно, растет количество регистрируемых ППОБК. Низкоэнергетические переломы БК происходят, как правило, вследствие падения с высоты роста на бок и встречаются преимущественно у людей в возрасте старше 60 лет [141]. Ежегодно во всем мире регистрируется порядка 1700000 случаев ППОБК [32]. К 2050 г. при сохранении основных демографических тенденций прогнозируется увеличение количества ППОБК до 6300000 случаев ежегодно [32]. В России, по данным эпидемиологических исследований населения старше 50 лет, частота ППОБК составляет 174,78 случаев на 100 тысяч населения у мужчин и 275,92 - у женщин, и этот показатель неуклонно увеличивается [8].
Риск возникновения перелома в вертельной области в течение жизни у мужчин составляет 6%, а у женщин достигает 18% [80], в Норвегии в 2015 г. по данным национального регистра ППОБК, соотношение мужчин и женщин составило 3 к 7 [143].
Средний возраст пациентов с ППОБК, который в середине 1990-х составлял 81 год, вырос до 82 лет к 2015 г. [143, 190]. С возрастом риск получить ППОБК увеличивается: в 50 лет он составляет 1,8%, в 60 лет – 4%, в 70 лет – 18%, а в 90 лет – 24% [94]. Кроме того, S.Berry сообщил [41], что у 15% людей с ППОБК в течение последующих 4-х лет жизни после этой травмы происходит перелом проксимального отдела контралатеральной БК.
В 2011 г. в г. Санкт-Петербурге на базе трех крупных городских многопрофильных стационаров было проведено мультицентровое исследование, посвященное изучению контингента больных с ППОБК, а также видам, объемам и результатам оказываемой им специализированной помощи. Как и во всём мире, большинство пациентов составили женщины (71,7%) против 28,3% мужчин; весомая доля приходилась на пациентов старшей возрастной группы - 70 и более лет (71,4%). Две другие большие группы составили пациенты в возрасте 60 – 69 лет (11,9%) и 50-59 лет (10,2%). Среди всех пациентов с ППОБК чуть больше половины составили пациенты с переломами ШБК (52,0%), с чрезвертельными переломами - 41,9%. Пациентов с подвертельными переломами было значительно меньше (5,3%), а с изолированным переломом большого вертела БК – менее одного процента (0,8%).
Исходя из расчётов, суммарная среднегодовая потребность в экстренном оперативном лечении при переломах проксимального отдела бедренной кости в г. Санкт-Петербурге составила 4098 операций в год, или 1 операцию на 1000 взрослого населения [4].
В г. Москве за 2018 г. суммарная среднегодовая потребность в экстренном оперативном лечении при ППОБК в клиниках, подведомственных Департаменту здравоохранения г. Москвы, составила 9883 операций в год, или 0.93 операции на 1000 взрослого населения [Годовой отчет по профилю «Травматология и ортопедия» Департамента здравоохранения г.Москвы за 2018 г., неопубликованные данные [6].
Переломы ПОБК у детей, особенно шейки бедра, представляют собой сложную хирургическую задачу из-за распространенности таких тяжелых осложнений как асептический некроз головки бедренной кости, формирование ложных суставов, укорочение нижней конечности, а также преждевременное закрытие проксимальной зоны эпифиза [204-207].
Среди всех переломов ПОБК у детей наиболее часто встречаются переломы шейки бедренной кости (ШБК), которые составляют от 0,3 до 1% в год от всех переломов в детском возрате [208]. Пик частоты возникновения переломов ШБК приходится на возраст от 11 до 12 лет [209]. Мальчики получают травмы в 1,3 - 1,7 раз чаще чем девочки [210]. В отличие от остеопоротических переломов у пожилых людей, у лиц моложе 18 лет в 80% случаев переломы проксимального отдела бедренной кости вызваны высокоэнергетическим воздействием (дорожно-транспортные происшествия, кататравма) [211, 212].
S72.0 Перелом шейки бедра
Перелом в области тазобедренного сустава БДУ
S72.1 Чрезвертельный перелом
Перелом межвертельный
Перелом вертела
S72.2 Подвертельный перелом
T93.1 Последствия перелома бедра
Переломы в метафизарных зонах делятся на внутрисуставные, когда линия перелома распространяется на суставную поверхность и внесуставные – переломы, отделяющие сустав от диафиза кости, но не распространяющиеся на суставную поверхность (могут быть внутрикапсульными) [129].
ППОБК подразделяют на распространяющиеся на суставную поверхность (переломы головки БК); и не распространяющиеся на суставную поверхность (переломы ШБК и вертельной области БК) [129]. В зависимости от локализации линии перелома по отношению к линии прикрепления капсулы тазобедренного сустава, внесуставные переломы делятся на внутрикапсульные (переломы ШБК) и внекапсульные переломы (переломы вертельной области БК) [169].
У детей выделяют эпифизеолизы (остеоэпифизеолизы) головки бедра, чресшеечные, межвертельные и чрезвертельные переломы, переломы (апофизеолизы) большого и малого вертелов, в том числе авульсивные [238, 243, 245].
Травматические проксимальные эпифизеолизы (остеоэпифизеолизы) встречаются у детей любого возраста, в то же время являются крайне редким повреждением [243].
Авульсивные переломы большого и малого вертела встречаются в основном у подростков, занимающихся спортом [241, 245].
Классификация переломов головки бедренной кости
Для систематизации переломов головки бедренной кости, по данным литературы, наиболее часто используют классификацию Pipkin [156], согласно которой выделяют 4 типа переломов (Рис. 1):
I тип – переломы головки БК, дистальнее ямки головки бедренной кости
II тип – переломы головки БК, проксимальнее ямки головки бедренной кости
III тип – переломы головки БК, сочетающиеся с переломом шейки бедренной кости
IV тип – переломы головки БК, сочетающиеся с переломом вертлужной впадины
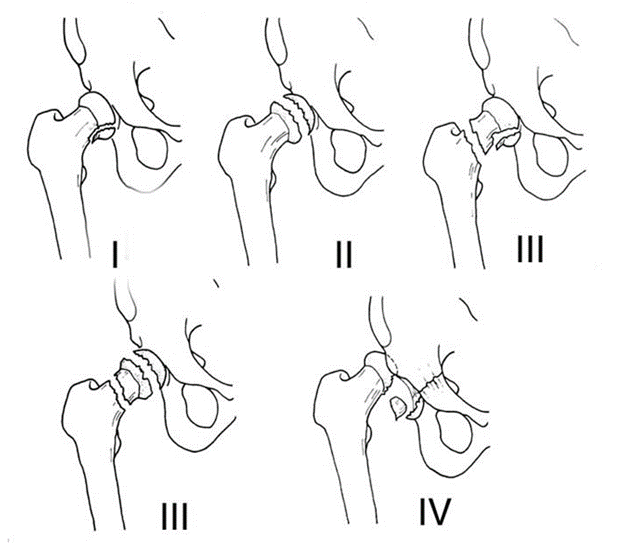
Рис. 1 Классификация переломов головки бедренной кости Pipkin.
Классификация переломов шейки бедренной кости
Для систематизации переломов ШБК в литературе наиболее широко используют классификации Garden [77] и Pauwels [152], позволяющие, в зависимости от типа перелома, определить тактику лечения и прогнозировать его результаты.
Классификация переломов шейки бедренной кости Garden
В основе классификации переломов ШБК Garden лежит степень и характер смещения отломков (Рис. 2.).
I тип – неполные, вколоченные, вальгусные переломы
II тип – вальгусные, завершенные, стабильные
III тип – варусные переломы с небольшим смещением
IV тип – варусные переломы со значительным смещением
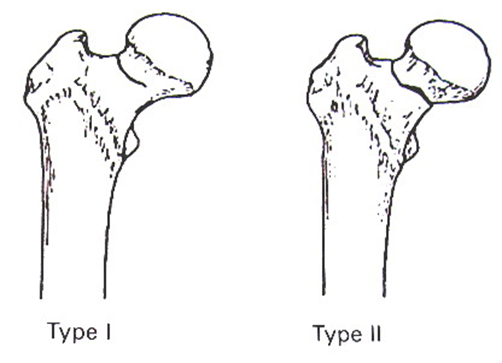
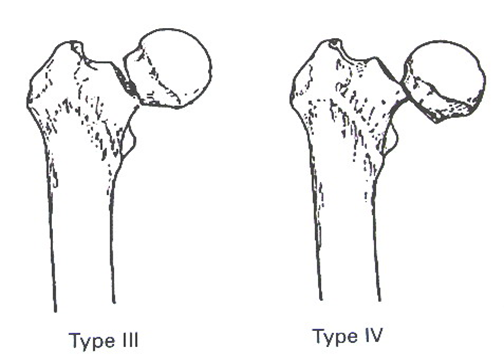
Рис.2. Классификация переломов шейки бедренной кости Garden [77]
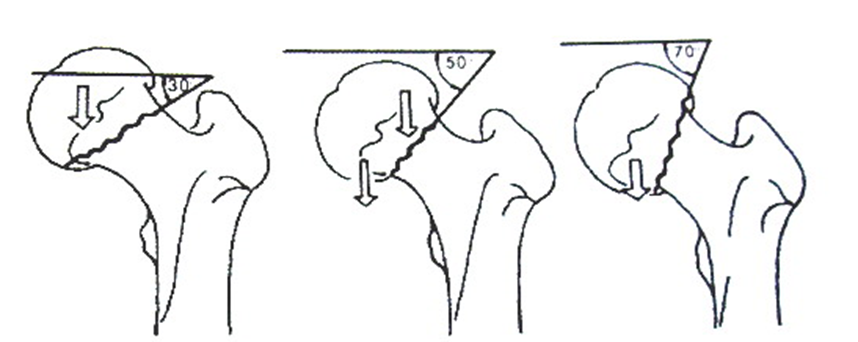
Классификация переломов шейки бедренной кости Pauwels
В основе еще одной популярной классификации переломов ШБК, классификации Pauwels, лежит направление или угол линии перелома по отношению к горизонтальной плоскости (рис. 3):
I тип – угол линии перелома с горизонталью до 30°
II тип – угол линии перелома с горизонталью до 50°
III тип – угол линии перелома с горизонталью до 70°
Рис. 3 Классификация переломов шейки бедренной кости Pauwels [152].
Переломы типа I или II, согласно классификации Garden (вальгусные или вколоченные без смещения), или I типа по классификации Pauwels характеризуются высокой степенью стабильности и минимальными нарушениями кровоснабжения головки БК, что является благоприятным с точки зрения прогноза консолидации перелома и обосновывает при определении тактики хирургического лечения остеосинтез, как метод выбора [64]. Переломы типа Garden III-IV, Pauwels II-III имеют нестабильный характер, кровоснабжение проксимального отломка, как правило, полностью нарушено [166].
Классификация переломов шейки бедренной кости АО/OTA
По данным литературы, классификация АО/OTA используется реже, чем классификации Garden и Pauwels [64, 88, 189].
Согласно классификации АО/OTA, переломы ШБК имеют кодировку 31В и разделены на 3 типа - В1, В2, В3, которые, в свою очередь, в зависимости от тяжести перелома, подразделяются на 3 подгруппы (рис. 4) [129].
B1 тип – субкапитальный перелом
B2 тип – тансцервикальный перелом
B3 тип – базицервикальный перелом
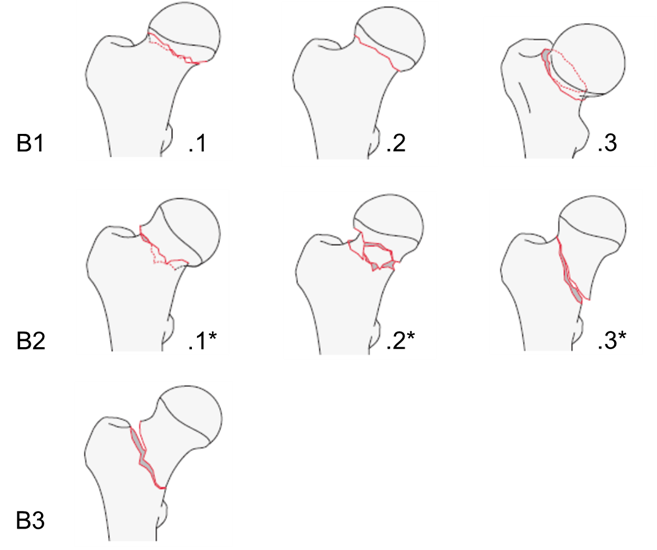
* Для классификации переломов типа B2 используют дополнительный параметр, характеризующий величину угла между линией перелома и горизонтальной плоскостью:
p - Pauwels 1 (угол линии перелома с горизонталью <30°); q - Pauwels 2 (угол линии перелома с горизонталью 30–70°); r - Pauwels 3 (угол линии перелома с горизонталью >70°)
Рис.4. Классификация переломов шейки бедренной кости AO/ОТА [129].
Классификация переломов вертельной области бедренной кости
К внекапсульным переломам относят чрезвертельные, межвертельные и подвертельные переломы. Согласно классификации АО/OTA [129], чрезвертельные переломы имеют кодировку 31A и разделены на 3 типа - А1, А2, А3, которые, в свою очередь, в зависимости от тяжести перелома, подразделяют на 3 подгруппы (рис. 5).
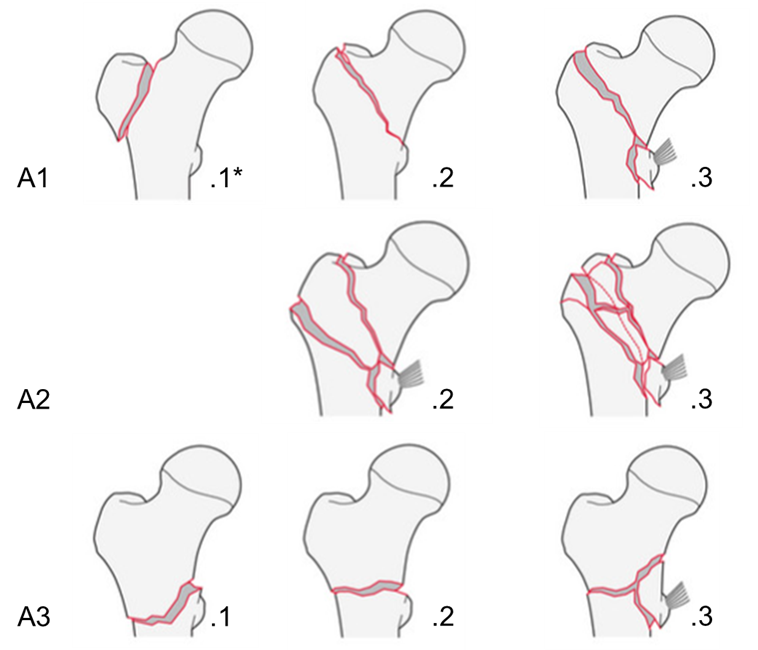
* n – перелом большого вертела; о – перелом малого вертела
Рис.5. Классификация переломов вертельной области по AO/ОТА [129].
Переломы типа 31А1 - простые (не оскольчатые) чрезвертельные переломы.
31А1.1n – изолированный перелом большого вертела;
31А1.1о – изолированный перелом малого вертела.
31А1.2 – двухфрагментарный чрезвертельный перелом. Плоскость перелома в этом случае может начинаться в любом месте большого вертела, и заканчиваться либо выше, либо ниже малого вертела. При этих переломах всегда имеется только два костных фрагмента, а медиальная кортикальная поверхность имеет лишь одну линию излома. Малый вертел, или так называемая медиальная опора, всегда интактен. Важнейшей особенностью этого типа переломов является то, что все они изначально стабильны, либо становятся таковыми после репозиции и фиксации костных отломков [182].
Перелом 31А1.3 – простой (не оскольчатый) чрезвертельный перелом с интактной латеральной стенкой (d > 20.5 мм) [129].
Высота (толщина) латеральной стенки (d) определяется в мм длиной линии, идущей вверх под углом 135° к линии перелома от точки, расположенной 3 см дистальнее безымянного бугорка большого вертела (Рис. 6).

Рис.6 Определение высоты (толщины) латеральной стенки [129].
31А1.3 и 31А2.2-3 – нестабильные чрезвертельные переломы, плоскость перелома начинается латерально со стороны большого вертела и заканчивается на медиальной кортикальной поверхности БК, формируя две или более линии излома, а также перелом в области малого вертела. Потеря задне-медиальной опоры, в сочетании с многооскольчатостью в зоне латеральной стенки, делают лечение этих переломов сложной задачей [182].
Перелом 31А3 - межвертельный перелом, как простой, так и оскольчатый. Плоскость перелома проходит между двумя вертелами и над малым вертелом. При таких переломах повреждаются и латеральная, и медиальная кортикальная поверхность. Переломы подгруппы А3.1 называют реверсивными в связи с расположением плоскости перелома и типичным смещением костных отломков, связанным с особенностью прикрепления отводящих мышц бедра. Очень часто при этом типе перелома наблюдается раскол диафиза верхней трети БК, который не визуализируется на обычных рентгенограммах. Переломы подгруппы А3.2 и А3.3 имеют, в основном, поперечный характер и два и/или более фрагментов. Все переломы типа А3 нестабильны.
К подвертельным относятся переломы, локализующиеся в области между малым вертелом и линией, расположенной на 5 см ниже малого вертела, кодируются они по классификации АО/OTA как 32A/B/C (1-3).1 [129].
Клиническая картина ППОБК характеризуется болью в паховой области и/или области верхней трети бедра, болезненной пальпацией области тазобедренного сустава. Пациент, лежа на спине не способен, в том числе из-за боли, поднять выпрямленную нижнюю конечность (положительный симптом «прилипшей пятки»), может быть отмечено укорочение поврежденной конечности, ее приведение и/или наружная ротация.
Критерии установки диагноза
Критерием установки диагноза является наличие рентгенологических признаков перелома на стандартной плоскостной рентгенограмме в прямой проекции или признаки перелома по данным Компьютерной томографии нижней конечности или сустава, или Магнитно-резонансной томографии костной ткани (одна область).
ППОБК характеризуется появлением боли на уровне перелома, деформацией, нарушением функции конечности после низко- или высокоэнергетического воздействия на область тазобедренного сустава
При подозрении на ППОБК всех пациентов необходимо эвакуировать в медицинскую организацию для верификации диагноза. За исключением случаев наличия абсолютных противопоказаний к транспортировке.
Для оценки степени повреждения мягких тканей рекомендуется выполнить визуальную и пальпаторную оценку местного статуса [11].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: при ППОБК характерны следующие симптомы: пациент, лежа на спине не способен поднять выпрямленную нижнюю конечность – положительный симптом «прилипшей пятки», укорочение конечности, приведение и/или ее наружная ротация;
Для определения общего состояния пациента требуется провести оценку соматического статуса и нижеследующих параметров не позднее 1 часа поступления в стационар с обязательным указанием в истории болезни результатов:
√ Измерения АД на периферических аритериях;
√Термометрия общая;
√ Оценки интенсивности болевого синдрома с использованием цифровой рейтинговой шкалы (Приложение Г4) или вербальной рейтинговой шкалы оценки боли (Приложение Г5);
√ Оценки риска тромбоза вен и риска ТЭЛА по шкале Каприни (Caprini) (Приложение Г3) [121].
Всем пациентам, которым поставлен диагноз ППОБК, рекомендуется выполнение общего (клинического) анализа крови для определения степени анемии, исключения инфекционных заболеваний [52, 133, 136].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Всем пациентам, которым поставлен диагноз ППОБК, рекомендуется исследование уровня креатинина в крови для оценки функции почек [133, 136].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Всем пациентам, которым поставлен диагноз ППОБК, рекомендуется исследование уровня глюкозы в крови для исключения сахарного диабета [122, 136].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Не рекомендуется всем пациентам, которым поставлен диагноз ППОБК, рутинно выполнять коагулограмму (исследование на автоматическом коагулометре), рекомендуется выполнять коагулограмму (ориентировочное исследование системы гемостаза) при наличии клинических показаний (например, прием варфарина**, установленная коагулопатия) для определения сроков проведения оперативного лечения и выбора метода анестезии [82, 171].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Всем взрослым пациентам с подозрением на ППОБК с целью формирования диагноза рекомендуется выполнение обзорной рентенографии таза, рентгенографии проксимального отдела БК (рентгенография головки и шейки бедренной кости) и тазобедренного сустава на стороне повреждения в прямой проекции в течение первых 45 минут после поступления в стационар. Большинство ППОБК могут быть безошибочно выявлены при стандартном рентгенологическом исследовании ввиду высокой (90%-98%) чувствительности этого метода [139, 151].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: инструментальное обследование пациента с подозрением на ППОБК начинают с рентгенологического исследования – обзорной рентгенографии таза, а также рентгенографии проксимального отдела БК (рентгенография головки и шейки бедренной кости) и тазобедренного сустава на стороне повреждения в прямой проекции.
Тем не менее, отсутствие признаков перелома на рентгенограмме не исключает наличие этого перелома; в тех случаях, когда возникают сомнения относительно результатов инструментального исследования (например, при отсутствии признаков перелома на оцененной специалистом-врачом- рентгенологом рентгенограмме), но имеющемся характерном для низкоэнергетической травмы анамнезе (травма при падении с высоты роста на бок с последующим болевым синдромом) даже при отсутствии соответствующей симптоматики (пациент, лежа на спине не способен поднять выпрямленную нижнюю конечность – положительный симптом «прилипшей пятки», укорочение конечности, приведение и/или ее наружная ротация), должны быть применены альтернативные методы лучевого исследования. Частота рентгенонегативных переломов ШБК составляет 2-10% [139, 151].
Всем пациентам, c несоответствием клинических и рентгенологических данных, с целью верификации диагноза и определения тактики лечения рекомендуется Компьютерная томография тазобедренного сустава или Магнитно-резонансная томография костной ткани (одна область), данные которых характеризуются высокой чувствительностью и специфичностью в отношении ППОБК [79, 146, 197, 240, 241, 242, 243].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
При подозрении на перелом головки БК для формирования диагноза и определения тактики лечения всем взрослым пациентам рекомендуется выполнение Компьютерной томографии тазобедренного cустава или Магнитно-резонансной томографии суставов (один сустав) [74, 87].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
Комментарии: для сокращения сроков установления диагноза и пребывания пациента в ПО целесообразно выполнить ренгенографию проксимального отдела БК (рентгенография головки и шейки бедренной кости, рентгенография диафиза бедренной кости) и тазобедренного сустава на стороне повреждения в прямой проекции в течение 45 минут после поступления в стационар.
После подтверждения ППОБК методами лучевой диагностики, пациент должен быть госпитализирован в стационар.
В случае отказа пациента от стационарного лечения, причина его отказа должна быть зафиксирована в истории болезни ПО с личной подписью больного, законного представителя ребенка или опекунов пациента (в случае юридически установленной недееспособности пациента).
Всем взрослым пациентам рекомендуется выполнение регистрации электрокардиограммы с целью исключения острого коронарного синдрома, нарушений ритма и проводимости сердца, а также всем лицам, имеющим факторы риска или установленное сердечно-сосудистое заболевание, вне зависимости от возраста, если планируется оперативное лечение [34, 86, 167].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Информация о необходимости выполнения ЭКГ детям с ППОБК отсуствтует и остается на усмотрение лечащего врача.
Взрослым пациентам эхокардиографию рутинно назначать не рекомендуется. Назначение эхокардиорафии рекомендуется лишь при наличии острой сердечно-сосудистой патологии (немотивированная одышка в покое; гипотензия, не купирующаяся инфузионной терапией, требующая назначения адренергических и дофаминергических средств; нарушения кровоснабжения миокарда по данным регистрации электрокардиограммы; подозрение на ТЭЛА) для определения лечебноой тактики, позволяющей выполнить максимально раннее оперативвное лечение [86, 163, 167].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: эхокардиографию выполняют только по назначению врача-терапевта и/или врача-кардиолога. Причина проведения эхокардиографии в обязательном порядке должна быть отражена в истории болезни.
Дуплексное сканирование вен нижней конечности рекомендуется выполнить взрослым пациентам в течение 48 часов после поступления пациента с ППОБК в стационар, кроме случаев обязательного выполнения УЗДГ при поступлении: давность травмы свыше 48 часов до поступления, ⩾12 баллов по шкале Каприни (Caprini) (Приложение Г3) - высокий риск ТЭЛА [121], для предотвращения тромбоэмболических осложнений. Информация о необходимости выполнения УЗДГ детям с ППОБК отсуствтует и остается на усмотрение лечащего врача.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Неотложные консультации специалистов в предоперационном периоде.
Прием (осмотр, консультация) врача-терапевта, или врача-педиатра первичный для пациентов до 18 лет.
Осмотр (консультация) врачом-анестезиологом-реаниматологом первичный.
Прием (осмотр, консультация) врача-невролога первичный - при наличии неврологических нарушений (нарушение сознания, нарушение речи, парез или плегия конечностей).
Прием (осмотр, консультация) врача-сердечно-сосудистого хирурга первичный - при выявлении тромбоза сосудов нижней конечности или признаках артериальной недостаточности.
Диагностика переломов ПОБК у детей
Особенностью клинического исследования является то, что ребенок испытывает страх любого пассивного движения и не в состоянии двигаться активно.
Всем пациентам детского возраста с подозрением на ППОБК с целью формирования диагноза рекомендуется выполнение рентгенографии проксимального отдела БК (рентгенография головки и шейки бедренной кости) и тазобедренных суставов на стороне повреждения и на здоровой стороне в прямой проекции [139, 151, 240], которая позволяет поставить правильный диагноз в большинстве случаев, за исключением стресс-переломов ШБК, которые крайне редки и требуют проведения дифференциальной диагностиики с такими заболеваниями как транзиторный или инфекционный синовит, болезнь Легга-Кальве-Пертеса, дисплазия тазобедренных суставов, злокачественное новообразование [247].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
Детям с удовлетворительной амплитудой движений в поврежденной конечности, позволяющей выполнить дополнительные рентгенограммы, рекомендуется выполнить исследование в аксиальной проекции для проведения дифференциальной диагностики с различными заболеваниями тазобедренного сустава [139, 240].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: инструментальное обследование пациента с подозрением на ППОБК при наличии выраженного болевого синдрома и ограничения движений поврежденной конечности начинают с рентгенологического исследования – рентгенографии проксимального отдела БК (рентгенография головки и шейки бедренной кости) и тазобедренного сустава на стороне повреждения и на здоровой стороне в прямой проекции. При этом, детям с сомнительным анамнезом, наличием слабовыраженного болевого синдрома и удовлетворительной амплитудой движений в поврежденном сегменте для проведения дифференциальной диагностики выполняется рентгенограмма в аксиальной проекции (проекция Лаунштейна).
Тем не менее, отсутствие признаков перелома на рентгенограмме не исключает наличие этого перелома; в тех случаях, когда возникают сомнения относительно результатов инструментального исследования (например, при отсутствии признаков перелома на оцененной специалистом врачом- рентгенологом рентгенограмме), но имеющемся характерном анамнезе и клинической картиной должны быть применены альтернативные методы лучевого исследования.
Детям с подозрением на эпифизеолиз (остеоэпифизеолиз) без смещения, переломы большого и малого вертела с целью верификации диагноза и определения тактики лечения рекомендуется выполнение сравнительных рентгенограмм поврежденной и здоровой конечности в прямой проекции, т. к. на рентгенограммах можно отметить даже незначительное расширение ростковой зоны [240].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
При подозрении на эпифизеолиз (остеоэпифизеолиз), переломы большого и малого вертела, в том числе авульсивные, а также при затруднении интерпретации рентгенограмм ПОБК или несоответствии клинических и рентгенологических данных, с целью верификации диагноза и определения тактики лечения рекомендуется Компьютерная томография тазобедренного сустава или Магнитно-резонансная томография костной ткани (одна область), данные которых характеризуются высокой чувствительностью и специфичностью в отношении ППОБК [79, 146, 240, 241, 242, 243].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
При подозрении на перелом головки БК для формирования диагноза и определения тактики лечения всем взрослым пациентам рекомендуется выполнение Компьютерной томографии тазобедренного cустава или Магнитно-резонансной томографии суставов (один сустав) [74, 87, 215].
При этом у детей с целью диагностики стресс-перелома ШБК рекомендуется проведение магнитно-резонансной томографии [215, 216].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 4)
У новорожденных в дифференциальной диагностике переломов проксимального отдела бедра рекомендовано проводить ультразвуковое исследование [240].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Классификации переломов ПОБК у детей
-
У детей с целью оценки прогноза и оптимизации выбора тактики лечения рекомендуется использовать одну из классификаций:
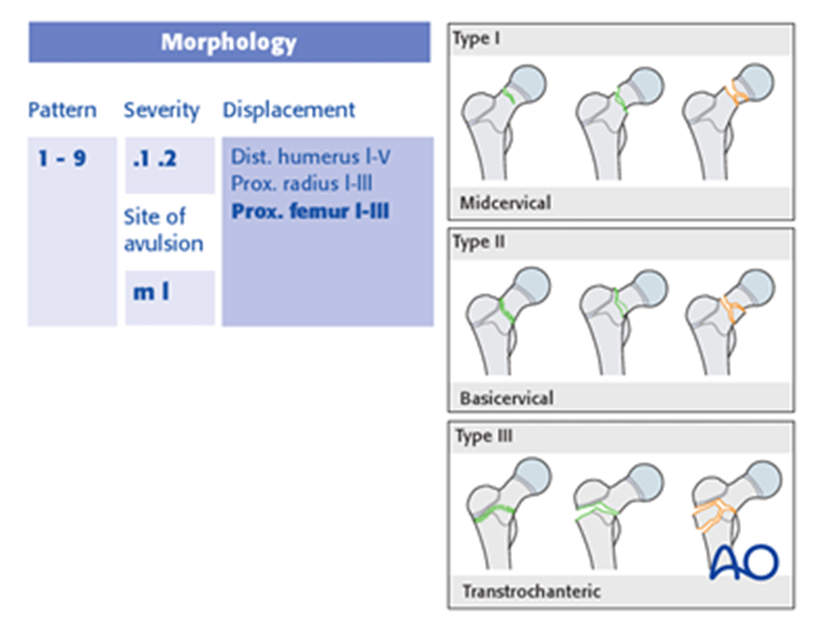
ᴑ классификацию AO Pediatric Comprehensive Classification of Long Bone Fractures (PCCF) [244], она описывает локализацию и морфологию переломов, а также учитывает их тяжесть, которая делится на две категории: простая и многофрагментарная. Проксимальные метафизарные переломы бедренной кости можно разделить на три типа, которые обозначаются дополнительным кодом (I–III), учитывающим расположение перелома в проксимальном метафизе:
Среднешейный (тип I)
Базальная (тип II)
Транстрохантерный (тип III)
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
ᴑ классификацию M.P. Delbet в модификации PC Colonna для определения типа перелома и прогноза развития асептического некроза головки бедренной кости является [213].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
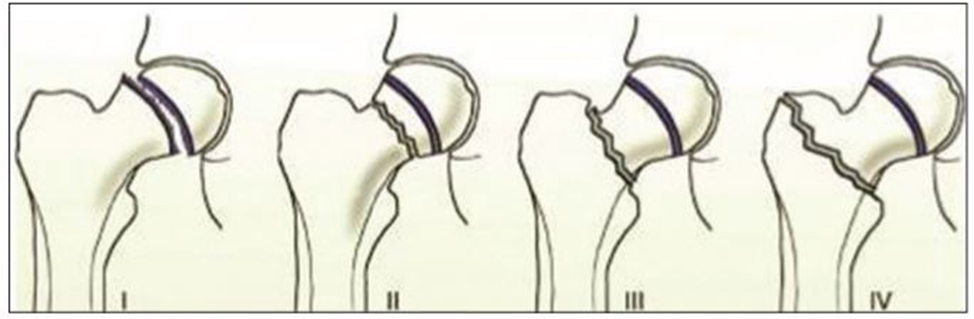
ТИП |
ОПИСАНИЕ |
ЧАСТОТА |
РИСК РАЗВИТИЯ АВАСКУЛЯРНОГО НЕКРОЗА |
|---|---|---|---|
I |
Субкапитальный (IA без дислокации эпифиза за пределы вертлужной впадины, IБ с дислокации эпифиза за пределы вертлужной впадины) |
<10% |
38% (100% при IБ) |
II |
Чресшеечные |
40-50% |
28% |
III |
Вертельно – шеечные (базицервикальные) |
30-35% |
18% |
IV |
Чрезвертельные |
10-20% |
5% |
3.1 Консервативное лечение
3.2 Экстренная медицинская помощь в приемном отделении
-
Всем пациентам с подозрением на наличие ППОБК рекомендуется следующий минимальный объем помощи в приемном отделении:
Обеспечение пациенту температурного комфорта.
Полноценное обезболивание для обеспечения психоэмоционального комфорта и возможности смены позиции и транспортировки пациента (см. раздел 3.1.4 Анальгезия).
Коррекция волемических и электролитных нарушений (при невозможности проведения этой коррекции в ПО, она проводится в отделении травматологии или в отделении реанимации и интенсивной терапии) [175, 246].
Детям рекомендовано наложение транспортной иммобилизации шинами транспортными лестничными проволочными. Детям до 10 лет может применяться одна шина транспортная лестничная проволочная протяженностью от стопы включительно до поясничной области, а у детей старше 10 лет дополнительно к указанной накладывается U-образно накладывается шина транспортная лестничная проволочнаяот верхней трети внутренней поверхности бедра до наружной поверхности туловища на уровне поясницы [248].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
3.3 Перевод пациента в травматологическое отделение или отделение реанимации и интенсивной терапии
Всем пациентам с ППОБК рекомендуется своевременно и последовательно оказать медицинскую помощь в ПО с целью снижения риска дестабилизации состояния пациента и возникновения субкомпенсации сопутствующих заболеваний [107, 177].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: после обследования в ПО, выполнения обязательных консультаций специалистов и осмотра (консультации) врачом-анестезиологом-реаниматологом, пациента подают в операционную для выполнения оперативного вмешательства. При наличии потребности в дополнительной предоперационной подготовке, пациенты не позднее, чем через 2 часа с момента поступления в ПО, должны быть переведены в травматологическое отделение или, при необходимости проведения интенсивной предоперационной подготовки, - в отделение реанимации и интенсивной терапии.
3.4 Предоперационная иммобилизация
Скелетное вытяжение
Пациентам с ППОБК старше 50 лет наложение скелетного вытяжения не рекомендуется (исключением являются подвертельные переломы (32А/В/С.1 АО/ОТА)) с целью снижения риска развития делирия, гипостатических и гиподинамических осложнений [162, 168, 173, 201].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: ряд рандомизированных клинических исследований [162, 168, 173, 202], в которых сравнивались результаты лечения пациентов старше 50 лет с ППОБК, с применением и без применения скелетного вытяжения в предоперационном периоде, показали отсутствие каких либо различий в интенсивности болевого синдрома и преимуществ наложения скелетного вытяжения у пациентов с ППОБК старше 50 лет.
Важно отметить, что скелетное вытяжение провоцирует развитие делириозного синдрома у пожилых пациентов [162].
Внешняя фиксация
При невозможности выполнить окончательную фиксацию подвертельного перелома в течение 12 часов после поступления в стационар, взрослым пациентам моложе 50 лет рекомендуется наложение стержневого аппарата внешней фиксации костей таза, бедренной кости с целью стабилизации костных фрагментов [72].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
3.5 Обезболивание
При наличии болевого синдрома для уменьшения его выраженности и снижения риска развития делирия всем пациентам с ППОБК рекомендуется обеспечить неотложную и полноценную анальгезию в максимально ранние сроки после поступления в стационар, и не позднее 30 минут после поступления [132, 139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: боль является одним из ведущих элементов, составляющих симптомокомплекс, развивающийся вследствии ППОБК. Кроме того, боль играет одну из ведущих ролей в патогенезе развития делириозного синдрома [57, 181]. Скорейшая стабильная фиксация костных фрагментов или эндопротезирование позволяют значительно уменьшить травмагенный болевой синдром. При этом в течение периоперационного периода обязательно проведение медикаментозной анальгезии с учетом выраженности болевого синдрома.
Для измерения интенсивности боли пациентам с ППОБК рекомендуется использовать использовать Цифровую рейтинговую шкалу (Приложение Г4) и Вербальную рейтинговую шкалу (Приложение Г5) [104, 175].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Пожилые пациенты с ППОБК могут затрудняться определить интенсивность боли по шкале ЦРШ. В таком случае рекомендуется использовать вербальную рейтинговую шкалу (ВРШ) [114].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Оценка интенсивности боли у взрослых пациентов с когнитивными нарушениями, при остром делириозном синдроме или при неврологической патологии наиболее трудна, но это не означает, что эти больные не нуждаются в анальгезии. Таким пациентам рекомендуется превентивное обезболивание путем парентерального введения парацетамола**[68].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: показатель интесивности боли по ЦРШ или ВРШ должен быть указан в истории болезни.
Знаком** обозначаются препараты входящие в перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения в соответствии с Приказом Министерства здравоохранения РФ от 28 февраля 2019 г. № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации» [16].
Шкалы для оценки боли у детей
У детей в возрасте до года используют «Шкалу оценки боли у новорожденных/детей до 1 года» (Neonatal Infant Pain Scale, NIPS) (Приложение Г7). Для детей в возрасте до трех лет – «Поведенческую шкалу» FLACC (Face, Legs, Activity, Cry, Consolability) (Приложение Г8). Для оценки боли у детей в возрасте от трех до семи лет используется «Рейтинговая шкала Вонга-Бейкера оценки боли по изображению лица» (Face scale) (Приложение Г9). У детей старше трех лет также может применяться Шкала рук (Hand scale) (Приложение Г10). Для детей старше 7 лет используется Визуально-аналоговая (ВАШ) (Приложение Г11) [249, 250].
-
Оценку интенсивности болевого синдрома рекомендуется производить:
- при поступлении;
- через 30 минут после проведения первичных анальгезических мероприятий [139, 158].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Адекватное обезболивание рекомендуется обеспечить каждому пациенту с подозрением на ППОБК до выполнения любых болезненных манипуляций, таких, как перекладывание пациента с каталки на каталку или с каталки на стол рентгеновского аппарата. Перед проведением диагностических мероприятий следует убедиться в достаточности анальгетического эффекта (например, безболезненности пассивной наружной ротации травмированной нижней конечности) [132, 139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: при решении вопроса о потребности в обезболивании необходимо ориентироваться на критерии максимально допустимой интенсивности боли (пороги вмешательства). В частности, максимально допустимая интенсивность боли в покое ― 3 балла по ЦРШ (слабая боль по ВРШ).
Принцип ступенчатой анальгетической терапии (подход при лечении боли, рекомендуемый ВОЗ) заключается в назначении при слабой боли - парацетамола** [69], НПВП [132]; при умеренной боли — опиоидов (например трамадол** (трамадол** протвопоказан у пациентов младше 1 года); при болевом синдроме сильной интенсивности, не купируемом другими лекарственными средствами — морфин** 10 мг подкожно, максимальная суточная доза 50 мг (у детей максимальная суточная доза 15 мг) [36, 139].
Всем пациентам, поступившим в стационар, рекомендуется применять парацетамол** [68, 249].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
или НПВП для анальгезии при ППОБК [132, 249].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: на сегодняшний день наиболее широко распространенным методом анальгезии при ППОБК является парентеральное введение парацетамола**[36, 68, 139]. У детей применение парацетамола** в форме раствора для инфузии противопоказано в период новорожденности (до 1 мес.), в форме суппозиториев ректальных, суспензии для приема внутрь применяют от 3-х месяцев.
НПВП рекомендуется применять с осторожностью у взрослых пациентов, особенно у пожилых пациентов [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: кроме НПВП могут применяться опиоиды, обладающие центральным действием, со средней (по сравнению с морфином**) анальгетической активностью, например, трамадол**, но их применение ограничено у пациентов пожилого возраста с когнитивными нарушениями ввиду угнетающего действия на нервную систему.
Следует учитывать, что применение опиоидов с целью анальгезии может иметь непредсказуемые последствия у пациентов с ППОБК вследствие отягощения преморбидной сосудистой патологии и когнитивного дефицита. Применение опиоидов может повлечь за собой нарушение дыхания, парез кишечника, запоры и, в более редких случаях, выраженную тошноту и рвоту в сочетании с неврологической патологией, что в некоторых случаях может привести к возникновению аспирационной пневмонии [132].
При сохранении болевого синдрома после применения НПВП у взрослых пациентов рекомендуется использовать препарат тирозил-d-аргинил-фенилаланил-глицин амида в качестве эффективного анальгетика, учитывая риски применения опиоидных анальгетиков у пожилых пациентов. Тирозил-d-аргинил-фенилаланил-глицин амид обладает выраженным анальгезирующим действием и эффективен для обезболивания после хирургических вмешательств разного объема и травматичности. Применение этого препарата ассоциируется с низкой частотой развития нежелательных реакций и отсутствием депрессии дыхания в спектре побочных эффектов, свойственных опиоидам [9, 10].
Назначение опиоидов возможно лишь при неэффективности парацетамола** или НПВП.
На основании всего вышеизложенного, возможно рекомендовать следующую схему предоперационной анальгезии у пациентов с ППОБК в условиях стационаров РФ:
1- 3 балла по шкале ЦРШ (слабая боль по ВРШ) - анальгезия не требуется.
4 - балла по шкале ЦРШ (умеренная боль по ВРШ) – парацетамол** [68] по 1 г внутривенно инфузионно в течение 15 мин. 2–3 раза в сутки.
5 - 6 баллов по шкале ЦРШ (сильная боль по ВРШ) – парацетамол** [68] по 1 г внутривенно инфузионно в течение 15 мин. 3–4 раза в сутки и при болевом синдроме сильной интенсивности, не купируемом другими лекарственными средствами опиоиды: трамадол** по 100 мг внутримышечно или внутривенно 2–3 раза в сутки или тримеперидин** по 20 мг 2 раза в сутки внутримышечно [35]. У пациентов детского возраста трамадол**, раствор для инъекций, назначается в разовой дозе из расчета 1–2 мг/кг массы тела ребенка. Необходимо подбирать минимальную эффективную дозу. Суммарная суточная доза трамадола** не должна превышать 8 мг/кг массы тела ребенка или не более 400 мг в сутки, расчет проводится по наименьшему значению. Тримеперидин** противопоказан у пациентов до 2 лет, у пациентов детского возраста старше 2 лет разовая доза 3-10 мг.
7 и более баллов по шкале ЦРШ (очень сильная и нестерпимая боль по ВРШ) - при болевом синдроме сильной интенсивности, не купируемом другими лекарственными средствами возможно применять морфин** 10 мг подкожно, максимальная суточная доза 50 мг (у детей максимальная суточная доза 15 мг) [35].
Обезболивание в стационаре проводится с учетом анальгезии, выполненной службой скорой медицинской помощи.
Пациентам с выраженными когнитивными нарушениями, при отсутствии противопоказаний, рекомендуется ввести парацетамол** или НПВП в стандартной дозировке уже при поступлении в ПО [139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Пациентам с переломами ППОБК в периоперационном периоде рекомендуется выполнять периферические блокады нервов (введение лекарственных препаратов в область периферического нерва) в качестве компонента мультимодальной стратегии обезболивания [32, 83, 119, 134, 199, 232].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1) – для взрослых
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4) – для детей
Комментарии: преимущества выполнения регионарных блокад (введение лекарственных препаратов в область периферического нерва) включают уменьшение интенсивности боли, риска делирия, риска респираторных инфекций и времени иммобилизации. Крупные исследования подтверждают сокращение продолжительности пребывания в стационаре без увеличения числа осложнений, связанных с регионарной аналгезией. В настоящее время имеется большая доказательная база в поддержку использования любого из трех основных периферических блоков (блок бедренного нерва (FB); блок подвздошной фасции (FIB); блокада перикапсулярной группы нервов (PENG block)).
Выбор того или иного метода должен зависеть от наличия или отсутствия противопоказаний, а также от особеностей реабилитации в послеоперационном периоде. Например, потенциал необходимой двигательной активности пациента в ближайшем послеоперационном периоде, а также технические аспекты выполнения блокад (введение лекарственных препаратов в область периферического нерва), такие как опыт врача-анестезиолога-реаниматолога или же наличие ультразвукового оборудования для обеспечения безопасности выполняемой пункции.
Периферические блокады нервов и межфасциальных пространств в поверхностных и сжимаемых локализациях считаются низкорисковыми для осложнений и не требуют прекращения антикоагулянтной поддержки пациента перед выполнением блока. Рекомендуется использовать ультразвуковую навигацию для снижения риска непреднамеренной пункции сосудов и повышении эффективности обезболивания. В обзоре Cochrane, включавшем более 3000 пациентов в 49 РКИ, было только одно сообщение о повреждении нерва после выполнения блокады [83].
Таблица 1. Сравнение распространенных регионарных блокад при переломах проксимального бедра
Блок бедренного нерва (FB) |
Блок подвздошной фасции (FIB) |
Блокада перикапсулярной группы нервов (PENG block) |
|
|---|---|---|---|
Эффективность аналгезии |
Эффективен |
Эффективен |
Эффективен |
Риск развития системной токсичности местных анестетиков |
Для эффективного блока требуется небольшое количество анестетика. Однако, существуют анатомические риски в связи с близким расположением сосудов. Рекомендуется использование ультразвуковой навигации |
Требуются большие дозы местного анестетика. Риск системной токсичности средний. |
Низкий риск |
Уровень моторной блокады конечности |
Высокий |
Высокий при распространении анестетика на бедренный нерв |
Низкий |
Риск повреждения сосудов и развития кровотечений |
Высокий |
Средний |
Низкий |
Риск повреждения нерва |
Высокий |
Низкий |
Низкий |
Вовлечение кожного нерва в блок |
Возможен |
Да |
Нет |
3.6 Хирургическое лечение
3.6.1 Предоперационный период
Длительность предоперационного периода рекомендуется минимизировать (у пациентов давностью травмы менее 24 часов наиболее оптимальна - 6-8 часов с момента поступления в стационар), но не превышать 48 часов. Необходимо учитывать, что выполнение эндопротезирования в ночное время приводит к увеличению числа осложений, поэтому операции эндопротезирования рекомендуется выполнять только в дневное время, подготовленными бригадами [107, 177].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется приоритизация пациентов с ППОБК и проведение им оперативного вмешательства в максимально короткие сроки с момента поступления в стационар после полноценной их подготовки, что позволяет минимизировать частоту тромбоэмболических, гипостатических, дыхательных и кардиальных осложнений [107, 177].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется выполнение остеосинтеза при чрезвертельных, межвертельных, подвертельных переломах у пациентов старше 60 лет не позднее 48 часов после поступления в стационар (при отсутствии медицинских противопоказаний), что позволяет минимизировать частоту тромбоэмболических, гипостатических, дыхательных и кардиальных осложнений [107, 177].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Рекомендуется выполнение остеосинтеза или эндопротезирования переломов ШБК у пациентов старше 60 лет не позднее 48 часов после поступления в стационар (при отсутствии медицинских противопоказаний), что позволяет минимизировать частоту тромбоэмболических, гипостатических, дыхательных и кардиальных осложнений [107, 177].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: любая задержка хирургического лечения ведет к усугублению соматического состояния пациента и повышению риска возникновения интра- и послеоперационных осложнений, к росту внутрибольничной смертности и смертности в течение первого года после травмы [144]. Таким образом, координация действий персонала ПО, травматолого-ортопедического отделения стационара, отделения интенсивной терапии, врачей-консультантов должна быть направлена на коррекцию имеющейся соматической патологии пациента и проведение экстренного хирургического лечения в максимально короткий срок с момента травмы. Кроме того, с удлинением предоперационного койко-дня растет общий и послеоперационный койко-день, а также показатель повторной госпитализации в течение месяца [144].
Фактически все пациенты с ППОБК старше 60 лет имеют сопутствующие заболевания разной степени компенсации; так до 70% пожилых пациентов с ППОБК могут иметь анестезиолого-операционный риск по ASA 3-4 [155], поэтому при необходимости проведения интенсивной предоперационной подготовки пациенты должны быть госпитализированы в отделение реанимации и интенсивной терапии.
Необходимо помнить, что операция, проведенная в максимально короткие сроки от момента поступления, позволяет снизить количество критических осложнений и значимо увеличить выживаемость в этой группе пациентов. Так, по данным Jean-Pierre P., операция, выполненная в первые часы после получения травмы, позволяет снизить летальность на 70-80% [98]. Основная задача врача-анестезиолога-реаниматолога в процессе лечения больных с ППОБК лежит в оценке риска оперативного вмешательства и профилактике кардиальных, инфекционных и летальных осложнений при использовании результатов минимального обследования пациентов.
Проведение анестезии всем пациентам рекомендуется по истечении 6 часов после приема пищи, и двух часов после приема жидкости (все окрашенные жидкости относятся к пище), с целью предотвращения аспирации содержимого желудка [159].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: при сборе анамнеза необходимо выяснить обстоятельства получения травмы (если пациент сообщает, что падение произошло в результате потери сознания - необходимо исключить острую неврологическую или сердечно-сосудистую патологию). Необходимо обратить внимание на аллергоанамнез, длительный прием лекарственных средств; особое внимание должно быть уделено постоянному приему антитромботических средств так как это может отсрочить выполнение оперативного вмешательства или повлиять на выбор метода анестезии.
Отдельного внимания у пациентов старческого возраста заслуживает оценка белково-энергетической недостаточности (для чего необходима оценка концентрации общего белка в крови, определение индекса массы тела), что потребует повышенного внимания к данной группе больных в периоперационном периоде [38].
По итогам осмотра врач-анестезиолог-реаниматолог делает заключение о возможности выполнения оперативного вмешательства.
Степень анестезиолого-операционного риска определяется по ASA (Приложение Г2), с обязательным указанием ее в истории болезни.
Для решения вопроса о тактике лечения пациентов при нижеперечисленных состояниях показано:
- Острый коронарный синдром (нестабильная стенокардия, острый инфаркт миокарда) [23] – прием (осмотр, консультация) врача-кардиолога первичный.
- Тяжелые нарушения ритма и проводимости сердца (АВ блокада II-III ст., тахиформа фибрилляции предсердий свыше 120 в мин.) – перевод в отделение интенсивной терапии для стабилизации состояния.
- Декомпенсация сахарного диабета (глюкозурия, кетонурия) – перевод в отделение интенсивной терапии, прием (осмотр, консультация) врача-эндокринолога первичный.
- Сенильные психозы (агрессия к окружающим, утрата навыков самообслуживания, галлюциноз, бредовые расстройства) – прием (осмотр, консультация) врача-психиатра первичный.
- Наличие острой хирургической патологии – прием (осмотр, консультация) врача-хирурга первичный.
- Венозные тромбозы с эпизодом ТЭЛА – прием (осмотр, консультация) врача сердечно-сосудистого хирурга первичный.
- Хроническая почечная недостаточность, требующая экстракорпоральной детоксикации – прием (осмотр, консультация) врача-нефролога первичный для проведения операции в междиализный период (не ранее 6 часов от последней процедуры).
- Острая анемия, сопровождающаяся снижением уровня гемоглобина ниже 70-80 г/л – перевод в отделение интенсивной терапии, трансфузия (переливание) эритроцитсодержащих компонентов. При хронической анемии трансфузия (переливание) эритроцитсодержащих компонентов назначают только для коррекции дыхательной и/или сердечно-сосудистой недостаточности, обусловленных анемией и не поддающихся основной патогенетической терапии [Приказ МЗ РФ от 02.04.2013 г. № 183н].
Консервативное лечение проводят при отказе пациента или, при юридически установленной недееспособности пациента, - его опекунов от оперативного вмешательства.
При функциональном классе анестезиологического риска IV-V по ASA, учитывая тяжесть сопутствующей патологии, высокую вероятность декомпенсации сердечно-сосудистой и дыхательной систем пациента при отмене или переносе сроков операции, принимается решение об оперативном вмешательстве по жизненным показаниям. Решение об оперативном вмешательстве по жизненным показаниям принимается консилиумом в составе трех специалистов: врач-травматолог-ортопед, врач-анестезиолог-реаниматолог, врач-терапевт.
Противопоказания к операции или необходимость переноса сроков оперативного вмешательства должны определяться консилиумом в составе трех специалистов: врач-травматолог-ортопед, врач-анестезиолог-реаниматолог, врач-терапевт с четким и подробным отражением в истории болезни причин проведения консилиума. Острый инфаркт миокарда в анамнезе, в том числе перенесенный в ближайшие дни перед травмой после проведенной ангиографии со стентированием и ангиопластикой, не является противопоказанием к проведению оперативного лечения по срочным показаниям. В случае наличия у пациента с ППОБК острого нарушения мозгового кровообращения решение об оперативном вмешательстве принимается консилиумом исходя из прогноза течения инсульта и текущего состояния пациента.
3.6.2 Анестезия
Взрослым пациентам с ППОБК рекомендуется использовать спинальную анестезию, так как этот метод обезболивания позволяет сниизить интраоперационную кровопотерю, избежать введения опиоидов, облегчить процесс ранней активизации пациента [54, 127, 164, 193].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1)
Комментарии: анализ применения интратекальных методик показал снижение частоты развития не только тромбоэмболических, но и респираторных осложнений и летальных исходов в послеоперационном периоде [140, 164].
Особое внимание уделяется пациентам, постоянно принимающим антитромботические средства, так как это может повлиять на выбор метода анестезии (см. Приложение А3.3). При наличии противопоказаний к спинальной анестезии выполняется общая анестезия.
Взрослым пациентам, которым не может быть выполнена спинальная анестезия, для анестезиологического обеспечения операции рекомендуется проведение комбинированного эндотрахеального наркоза или тотальной внутривенной анестезии. На двухмесячную выживаемость пациентов не оказывает влияние выбор методики анестезии [84, 110, 127, 193].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: интраоперационно должен проводиться мониторинг [58].
Таблица 2. Интраоперационный мониторинг у пациентов с ППОБК.
Минимальный |
Факультативный |
|---|---|
Постоянное присутствие врача-анестезиолога-реаниматолога |
Инвазивный мониторинг артериального давления |
Регистрация электрокардиограммы |
Транспищеводная эхокардиография |
Неинвазивное измерение артериального давления на периферических артериях |
Мониторинг биспектрального индекса (BIS) |
Пульсоксиметрия |
Мониторинг церебральной сатурации |
Капнография |
Во время проведения оперативного вмешательства обязательно требуется катетеризация мочевого пузыря и оценка темпа диуреза. При составлении инфузионной программы нужно учитывать расстройства электролитного баланса. Необходима строгая коррекция эпизодов нарушения гемодинамики.
Обязателеньно исследование уровня общего гемоглобина в крови и его коррекция при HGB ≤70 г/л.
3.6.3 Методики, используемые при хирургическом лечении взрослых пациентов.
Хирургическое лечение пациентов старше 60 лет проводят с целью восстановления опороспособности конечности уже в раннем послеоперационном периоде и возможности максимально ранней активизации и реабилитации; для этого применяют либо имплантаты обеспечивающие динамическую фиксацию костных отломков (стержень интрамедуллярный бедренный, нестерильный***, стержень интрамедуллярный бедренный, стерильный***, винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***), либо эндопротезы ТБС тотальные***.
Целью хирургического лечения пациентов моложе 60 лет является возможность ранней активизации и реабилитации с полным восстановлением антропометрических характеристик конечности; для этого используют статическую фиксацию и отсроченную нагрузку весом тела при переломах вертельной области, динамическую фиксацию - при переломах ШБК.
При динамической фиксации сохраняется подвижность элементов конструкции, введенных в фрагмент шейки и головки БК, относительно штифта (стержень интрамедуллярный бедренный, нестерильный***, стержень интрамедуллярный бедренный, стерильный***) или накостной пластины (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***), что позволяет обеспечить полную нагрузку весом тела сразу после операции (при чрезвертельных переломах и при переломах ШБК у пациентов старше 60 лет и при переломах ШБК у пациентов моложе 60 лет должен быть использован именно этот вариант).
При статической фиксации шеечный элемент (элементы) блокируется и становится неподвижным относительно интрамедуллярного штифта (стержень интрамедуллярный бедренный, нестерильный***, стержень интрамедуллярный бедренный, стерильный***) или динамического бедренного винта (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***), при этом нагрузка весом тела должна быть отсрочена не менее, чем на 8-10 недель (у пациентов моложе 60 лет при нестабильных чрезвертельных переломах должен быть использован этот вариант).
Переломы головки бедренной кости Pipkin I-IV
У пациентов моложе 60 лет при переломах головки БК рекомендуется применять следующие методы лечения:
При переломах головки дистальнее ямки головки бедренной кости (Pipkin I) - удаление фрагмента головки, в том числе артроскопическое. Операция удаления фрагмента головки может быть выполнена в плановом порядке.
При переломах проксимальнее ямки головки бедренной кости (Pipkin II) - остеосинтез фрагментов головки при помощи канюлированных компрессирующих винтов (винт костный ортопедический, нерассасывающийся, нестерильный***, винт костный ортопедический, нерассасывающийся, стерильный***) с возможностью субхондрального их погружения.
При переломах головки, сочетающихся с переломами шейки бедренной кости (Pipkin III), - первичноe ЭТСТ***.
При переломах головки бедренной кости, сочетающихся с переломами вертлужной впадины (Pipkin IV), выбор метода лечения определяется типом перелома головки БК. При переломах головки дистальнее ямки головки бедренной кости производят удаление фрагмента головки и остеосинтез фрагментов вертлужной впадины. При переломах проксимальнее ямки головки БК рекомендуется выполнять остеосинтез фрагментов головки и вертлужной впадины [74, 78].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
У пациентов старше 60 лет при переломах типа Pipkin I рекомендуется удаление фрагмента головки бедренной кости, при переломах типа Pipkin II-III - ЭТСТ*** в соответствии с Алгоритмом выбора тактики лечения переломов головки бедренной кости (см. Приложение Б2). При переломах типа Pipkin IV рекомендуется выполнить остеосинтез перелома вертлужной впадины и ЭТСТ*** с использованием бесцементной или гибридной фиксации. Выбор типа фиксации компонентов эндопротеза определяется видом перелома, качеством фиксации костных отломков, степенью выраженности остеопороза [74, 78].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
Алгоритм выбора тактики лечения пациентов с переломами головки БК приведен в Приложении Б2.
Медиальные переломы GardenI-II, Pauwels I
К переломам ШБК типа Garden I-II (Pauwels I) относят вколоченные переломы с вальгусным смещением и переломы без смещения отломков. Эти типы переломов ШБК характеризуются благоприятным прогнозом консолидации отломков ввиду их стабильности и минимальных нарушений кровоснабжения головки БК [139]. Тем не менее, из-за высокого (31%) риска вторичных смещений рекомендуется применение активной хирургической тактики с остеосинтезом костных фрагментов [65].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
При остеосинтезе преломов ШБК типов Garden I и II рекомендуется использовать введенные параллельно спонгиозные канюлированные винты (винт костный ортопедический, нерассасывающийся, нестерильный***) с шайбами, системой динамического бедренного винта (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***), три винта костных динамических, введенных параллельно, фиксированных в пластине (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***). [147].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 1)
Комментарии: мета-анализ результатов 25 рандомизированных контролируемых исследований, включавший оценку исходов лечения 4925 пациентов, не выявил преимуществ спонгиозных канюлированных винтов (винт костный ортопедический, нерассасывающийся, нестерильный***) по отношению к динамическому бедренному винту (винт костный динамический***) [147]. По данным публикаций [7, 148] три винта костных динамических***, введенных параллельно, фиксированных в пластине (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***) при остеосинтезе преломов ШБК типа Garden I-II имеют преимущество перед всеми остальными фиксаторами за счет деротационной и угловой стабильности конструкции.
Алгоритм выбора тактики лечения переломов шейки бедренной кости приведен в Приложении Б3.
Не рекомендуется использовать трехлопастные гвозди или Г-образные пластины (пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***) для фиксации костных отломков при медиальных переломах ШБК без смещения [32].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
Медиальные переломы типа Garden III-IV (Pauwels II-III)
К медиальным переломам Garden III-IV (Pauwels II-III) относят переломы ШБК с неполным варусным и/или полным смещением с разобщением отломков. Такие переломы имеют неблагоприятный прогноз сращения вследствие нарушения кровоснабжения головки БК, однако у пациентов моложе 60 лет возможно выполнение остеосинтеза по экстренным показаниям.
Пациентам моложе 60 лет рекомендуется выполнять остеосинтез с использованием трех спонгиозных канюлированных винтов (винт костный ортопедический, нерассасывающийся, нестерильный***), системы динамического бедренного винта (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***), или трех винтов костных динамических, введенных параллельно, фиксированных в пластине (винт костный динамический***, пластина накостная для фиксации переломов винт
Активизацию пациента рекомендуется начать в течение 24-х часов после операции [139, 152].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
Комментарии: ранняя активизация пациента cпособствует предотвращению развития послеоперационных осложнений: образование пролежней, тромбоз глубоких вен нижних конечностей, пневмонии [139, 152].
Задачами предоперационного периода являются: обучение пациента правильному глубокому грудному и диафрагмальному дыханию, откашливанию для профилактики рисков осложнений со стороны сердечно-сосудистой, дыхательной систем, упражнениям для неповрежденных конечностей.
Противопоказания к проведению реабилитации и активизации пациентов с ППОБК нет. Реабилитационные мероприятия должны проводиться всем, без исключения, больным в послеоперационном периоде лечиния ППОБК.
Материально-техническое обеспечение:
При проведении реабилитационных мероприятий у больных после операции по поводу ППОБК используют:
- прикроватные балканские рамы (дуги (штанги) для подтягивания), оборудованные стандартными механотерапевтическими блоками и манжетами,
- аппарат для длительной продолжительной пассивной мобилизации суставов коленного и тазобедренного,
- зал групповой и индивидуальной лечебной гимнастики, комплект оборудования для лечебной физкультуры, велотренажеры (Велотренажер-велосипед реабилитационный с принадлежностями), тренажеры для механотерапии, брусья для обучения ходьбе,
- тренажер динамический лестница-брусья (лестница-брусья с электронной регулировкой высоты ступеней),
- кушетку медицинскую массажную, стол для кинезотерапии.
Целью реабилитации пациентов, перенесших операцию по поводу ППОБК, (Международной классификации функционирования- МКФ) является восстановление:
- функции оперированной конечности (на уровне повреждения, по МКФ),
- возможности и передвижения и самообслуживания (на уровне активности, по МКФ),
- социальной и профессиональной активности, улучшение качества жизни (на уровне участия, по МКФ).
Реабилитационные мероприятия пациентам осуществляют в соответствии со следующими принципами: раннее начало (12-48 часов), комплексность, обоснованность, индивидуальный характер, этапность, преемственность, мультидисциплинарный характер, длительность до сохранения положительной динамики.
После операции реабилитационные мероприятия начинают в течение первых суток в палате реанимации или травматологического отделения (первый этап реабилитации) и продолжают после выписки из травматологического отделения в условиях реабилитационного отделения многопрофильных стационаров или реабилитационных центров (отделений) по профилю «патология опорно-двигательного аппарата и периферической нервной системы» (второй этап реабилитации).
Весь курс стационарной реабилитации делят на два этапа (ранний и поздний послеоперационный).
Ранний послеоперационный период продолжается первые одну-две недели. Его задачами являются профилактика послеоперационных осложнений со стороны сердечно-сосудистой системы, органов дыхания, желудочно-кишечного тракта, предупреждение трофических расстройств, в первую очередь, пролежней, уменьшение отека мягких тканей и создание оптимальных анатомо-физиологических условий для заживления травмированных во время операции тканей.
Поздний послеоперационный период начинается с 7-15-го дня после операции и продолжается в течение четырех-восьми недель (до 10-12 недель с момента операции). Поздний послеоперационный период условно делится на ранний восстановительный, который продолжается со второй-третьей по пятую-шестую недели с момента операции (осуществляется, как правило, в условиях реабилитационного стационара) и поздний восстановительный период, который продолжается с шестой по десятую (двенадцатую) недели с момента операции (по показаниям он может быть более продолжительным и включать несколько курсов). Основными задачами позднего послеоперационного периода являются восстановление функции опоры, передвижения, навыков самообслуживания, профессиональной и социальной активности. При наличии послеоперационных осложнений, сопутствующих соматических заболеваний, существенном ограничении мобильности, активности или участия продолжительность позднего периода реабилитации может удлиняться.
После завершения стационарного (второго) этапа реабилитации пациентов направляют на амбулаторное лечение в амбулаторно-поликлинические учреждения здравоохранения или санаторно-курортные учреждения (третий этап реабилитации).
Очень важно, чтобы все инструкции, которые даются больному относительно его поведения после операции, были четкими, конкретными, без противоречий с рекомендациями других специалистов и были закреплены многочисленными повторениями и инструктивными материалами-памятками (примеры таких инструкций для больных, включающие в себя простые типичные комплексы лечебной гимнастики в постели с использованием дополнительных средств и без них, представлены в Приложении А3.2). Эти комплексы должны быть четко написаны и иллюстрированы картинками, и не должны содержать специфичных медицинских терминов. Упражнения, описанные в этих памятках, должны выполняться несколько раз в день, начиная с первых часов и дней после операции. В зависимости от состояния больного после операции, врач физической и реабилитационной медицины и инструктор-методист по лечебной физкультуре добавляет или исключает те или иные упражнения. Кроме наиболее простых и основных, в динамике назначаются все более сложные и активные упражнения.
При проведении занятий лечебной гимнастикой врачи физической и реабилитационной медицины и инструкторы-методисты по лечебной физкультуре также должны соблюдать определенные правила:
Пациента следует хорошо проинструктировать, как он должен выполнять то или иное гимнастическое упражнение. Больной должен осознать свою ответственность за необходимость самостоятельного выполнения всего комплекса лечебной гимнастики в соответствии с рекомендациями.
Занятия лечебной гимнастикой с больными после операции по поводу ППОБК должны проводиться несколько раз в день, минимум в течение 5-10 минут с последующим получасовым отдыхом. Не следует перегружать больного продолжительными однократными занятиями ЛФК.
Занятия лечебной гимнастикой должны быть безболезненными. При этом, следует отличать легкое чувство "дискомфорта", которое возникает при растяжении мышц, в условиях, когда мышца начинает работать в новом диапазоне движений, от той послеоперационной боли, которая требует приема анальгетиков. Считается, что болевые ощущения после выполнения комплекса ЛФК не должны сохраняться дольше 1-2 минут.
Ошибкой является прием анальгетиков до начала занятия лечебной гимнастикой.
4.1. Режимы нагрузки весом тела в послеоперационном периоде
Чрезвертельные, межвертельные, подвертельные переломы:
У пациентов моложе 60 лет рекомендуется применение статической фиксации и нагрузки весом тела сразу после операции в размере 15%. Полную нагрузку весом тела рекомендуется разрешать исходя из ренгтенологических данных о консолидации перелома, в среднем через 12 недель после операции [169].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
У пациентов старше 60 лет рекомендуется применение динамической фиксации и полной нагрузки весом тела сразу после операции [111].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 4)
Переломы ШБК:
После остеосинтеза переломов ШБК канюлированными винтами или динамическим бедренным винтом у пациентов моложе 60 лет исключают нагрузку весом тела в течение 12 недель, после 12 недель рекомендуется дозированная нагрузка весом тела исходя из динамики консолидации перелома по данным рентгенографии или компьютерной томографии [189].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
После остеосинтеза тремя винтами костными динамическими, введенными параллельно, фиксированными в пластине (винт костный динамический***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, стерильная***, пластина накостная для фиксации переломов винтами, нерассасывающаяся, нестерильная***) у взрослых пациентов моложе 60 лет рекомендуется дозированная, постепенно возрастающая нагрузка. Полную нагрузку разрешают через 6 недель после операции [148].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 4)
При остеосинтезе у пациентов старше 60 лет рекомендуется полная нагрузка весом тела сразу после операции [103, 154].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
Комментарии: пациенты старше 60 лет не могут дозировать нагрузку. Для них нужна стабильная внутренняя фиксация, которая позволяет немедленную полную нагрузку весом тела [103, 154].
После эндопротезирования при переломах ШБК взрослым пациентам рекомендуется полная нагрузка весом тела сразу после операции [191].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
Переломы головки бедренной кости:
После удаления фрагментов головки бедренной кости при переломах Pipkin I дозированная нагрузка весом тела рекомендуется сразу после операции, уровень нагрузки зависит от болевого синдрома у пациента и подбирается индивидуально [74, 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
После остеосинтеза при переломах Pipkin I, II, IV нагрузку весом тела исключают на срок 12 недель. После 12 недель рекомендуется дозированная нагрузка весом тела, исходя из динамики консолидации перелома по данным рентгенографии или компьютерной томографии [74, 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
После эндопротезирования при переломах Pipkin II-III взрослым пациентам рекомендуется полная нагрузка весом тела сразу после операции [191].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
После эндопротезирования, сочетающегося с остеосинтезом перелома вертлужной впадины, нагрузку весом тела рекомендуется исключить на срок 12 недель. После 12 недель рекомендуется разрешить дозированную нагрузку весом тела, исходя из динамики консолидации перелома вертлужной впадины по данным компьютерной томографии [74, 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 5)
4.2. Реабилитация в раннем послеоперационном периоде
С первого дня после операции больному назначают дыхательные упражнения, активные упражнения для суставов здоровой ноги (тазобедренного, коленного, голеностопного), изометрические упражнения для мышц (ягодичных, четырехглавой, двуглавой бедра, мышц голени) оперированной конечности. Возможно использование роботизированной механотерапии верхних и нижних конечностей (Роботизированная механотерапия при переломе костей, Роботизированная механотерапия при заболеваниях и травмах суставов) с постепенным увеличением угла сгибания для оперированной ноги по назначению врача по физической и реабилитационной медицине. Занятия на шине проводят в течение 15-30 минут 3-5 раз в день. Кроме того, больного обучают приподнимать таз с опорой на локти и стопу оперированной ноги.
В 1-2-е сутки после операции больному рекомендуют сгибание здоровой ноги в тазобедренном и коленном суставах с подтягиванием колена к животу руками. Пятка больной ноги при выполнении этого упражнения должна давить на постель (производится укрепление разгибателей тазобедренного сустава). Выполняют три-десять упражнений, с повторением 3-10 раз в день.
В этот же период оперированному больному разрешают присаживаться в кровати. Из положения "полусидя со спущенными ногами” пациент производит разгибание ног в коленных суставах с удержанием положения в течение 3-5 секунд (стопа при выполнении упражнения находится в положении тыльного сгибания). Восемь-двадцать упражнений выполняются с повторением 3-10 раз в день.
На 1-3 сутки производится «вертикализация» пациента с односторонней опорой (ходунки или костыли подмышечные) под контролем инструктора-методиста по лечебной физкультуре. Лицам пожилого возраста перевод больного в вертикальное положение проводится осторожно, с учетом опасности возникновения головокружения:
вначале больного приучают к сидению на краю постели,
в дальнейшем – к стоянию у постели,
и лишь после этого – к ходьбе с помощью ходунков, костылей (при страховке со стороны медицинского персонала).
Наиболее удобно при этом пользоваться следующим способом. Больной из положения сидя на краю постели, опираясь на спинки двух стульев, стоящих по бокам, поднимается, выжимаясь на здоровой ноге (при поддержке инструктора-методиста по лечебной физкультуре). Вначале больной должен приобрести способность устойчиво стоять на здоровой ноге, придерживаясь руками за спинку кровати, опираясь на спинку стула, а затем на костыли. Аналогичную методику можно использовать при наличии ходунков. После этого приступают к обучению ходьбе с костылями подмышечными или ходунками, следя за правильной постановкой их и поддерживая больного с целью предупреждения от падения.
Следует иметь ввиду, что при неумелом пользовании костылями, когда вес тела падает не на кисти рук, а на подмышечные впадины, у больных с тяжелыми соматическими заболеваниями и у лиц пожилого возраста с переломами БК могут внезапно развиться явления т.н. «костыльного пареза».
Обучение ходьбе после операции начинают в раннем и продолжают в позднем послеоперационном периоде. Оно осуществляется индивидуально в зависимости от возраста пациента, его физического статуса и особенностей операции. Большинство больных сначала обучают ходьбе с помощью ходунков, а затем, учитывая состояние пациента, с помощью двух костылей. Обучение ходьбе с помощью дополнительных средств опоры проводится перед большим зеркалом в полный рост больного.
Типичные возможные ошибки при выработке правильного стереотипа ходьбы:
Первая, наиболее частая, заключается в неравномерности шага: больной делает оперированной ногой шаг более длинный, а «здоровой» ногой – более короткий. Это связано с желанием больного избежать разгибания в оперированном суставе, вызывающего чувство «дискомфорта» в паховой области. Для коррекции этой ошибки следует обучать больного делать более короткий шаг оперированной ногой и более длинный – «здоровой» с тем, чтобы добиться в конечном итоге равномерности шага.
Второй, наиболее частой, ошибкой является то, что пациент сгибает оперированную ногу в коленном суставе при завершении фазы опоры. Сгибание ноги в коленном суставе сопровождается более ранним и быстрым приподниманием пятки в последнюю стадию фазы опоры. Эта ошибка также обусловлена желанием больного избежать разгибания в оперированном тазобедренном суставе. Для коррекции этой ошибки следует обучить больного не отрывать пятку и держать ее как можно ближе к поверхности земли в последнюю стадию фазы опоры (до момента приподнимания всей ноги в фазу переноса). На протяжении всей фазы опоры больной не должен сгибать ногу в коленном суставе (колено должно быть как-бы «замкнутым»). В норме, при опоре на пятку в начале фазы шага, нога в коленном суставе разогнута, в средине фазы происходит сгибание в суставе, затем снова разгибание и, наконец, при завершении фазы и отрыве носка – нога вновь сгибается в коленном суставе. Больной после артропластических операций на тазобедренном суставе на протяжении всей фазы опоры (от опоры на пятку и до отрыва носка) должен держать ногу разогнутой в коленном суставе. По мере того, как пациент начинает ходить более уверенно и быстро, допускается легкое сгибание в коленном суставе.
Третья ошибка при обучении больного ходьбе появляется в среднюю и позднюю стадию фазы опоры, во время которых больной наклоняет туловище вперед. Эта ошибка наиболее часто наблюдается у пациентов, использующих костыли с опорой под локоть. Она также связана со стремлением больного избежать разгибания в оперированном тазобедренном суставе. При появлении такой ошибки следует научить больного во время средней и поздней стадий опоры, сохранять положение «таз вперед – плечи назад», не забывая при этом о «заблокированных» коленных суставах.
Четвертая ошибка является модификацией первой и заключается том, что туловище больного во время шага оказывается впереди костылей (костыли остаются несколько сзади и осевая нагрузка на них перераспределяется неправильно).
После операции больного обучают ходьбе по лестнице: при подъеме по ступенькам вверх, первой делает шаг неоперированной ногой, а затем вместе с костылями присоединяется оперированная нога. При спускании по лестнице вниз вначале спускаются костыли, затем первый шаг делает оперированная нога и на финале присоединяется здоровая нога.
Время ходьбы рекомендуется увеличивать постепенно: с 5-10 до 30 минут один-три раза в день.
Для укрепления отводящих, разгибающих и поворачивающих бедро кнаружи мышц оперированного бедра выполняют напряжения их в изометрическом режиме. Выполняют в положении лежа на спине ноги прямые, стопа в положении тыльного сгибания, одновременное потягивание вниз (удлинение) одной ноги и подтягивание вверх (укорочение) другой ноги. Выполняются четыре-десять упражнений, с повторением 5-10 раз в день.
Через неделю (реже раньше) больному разрешают повороты на живот и обратно на спину, которые могут производиться через здоровую сторону. При поворотах между ногами больного должна находиться подушка. При повороте оперированную ногу может поддерживать инструктор-методист по лечебной физкультуре. Повороты на живот и спину выполняют 3-10 раз в день.
Из положения «лежа на животе» больной выполняет пять-пятнадцать активных сгибаний-разгибаний ног в коленных суставах - 5-10 раз в день, а также три-десять активных разгибаний оперированной ноги в тазобедренном суставе с повторением 3-5 раз в день.
Комплекс физических упражнений дополняют движениями в коленном суставе при свешенной за край постели голени. Упражнения эти выполняются при поддержке и помощи инструктора-методиста по лечебной физкультуре. Кроме того, больному дают задание согнуть нижнюю конечность в коленном суставе, скользя ею по поверхности постели, попытаться поднять ногу, отвести ее в сторону и привести. Данная группа упражнений применяется для более интенсивного напряжения больным определенных мышечных групп, что необходимо для их укрепления.
Для уменьшения вторичных изменений в капсульно-связочном аппарате коленного сустава и снижения болезненности при движениях в нем, производят массаж области коленного сустава (боковых поверхностей, вокруг надколенника).
После операции, обычно через 2 недели, уже в условиях реабилитационного отделения добавляют лечебную гимнастику в зале лечебной физкультуры. По показаниям назначают блоковую механотерапию для голеностопного и коленного суставов.
До перевода на 2 этап производится оценка по шкале Лекена. Пациент должен на 1 этапе получить минимальные навыки ходьбы с помощью костылей.
Для профилактики пневмонии и застойных явлений в легких назначают массаж или вибромассаж грудной клетки. С 3-5-го дня после операции назначается массаж контралатеральной конечности.
При осложненном течении послеоперационного периода (выраженном отеке, инфильтрации тканей, наличии неврологических и сосудистых нарушений) в программу реабилитационных мероприятий дополнительно включаются различные методики лечебной физкультуры, физиолечения и рефлексотерапии (по показаниям); возможно проведение физиопроцедур 2 раза в день.
4.3. Реабилитация в позднем послеоперационном периоде
В реабилитационном стационаре назначают медицинский массаж оперированной конечности №10-15 после контрольного рентгенологического и сонографического исследования (УЗИ) вен нижних конечностей (дуплексное сканирование вен нижних конечностей).
При возникновении болевого синдрома во время разработки движений в тазобедренном суставе назначают низкочастотную электротерапию: воздействие синусоидальными модулированными токами (СМТ-терапия) при костной патологииа также низкочастотную магнитотерапию. При наличии противопоказаний для проведения физиотерапии возможно применение методик аурикулярной рефлексотерапии, особенно у ослабленных, пожилых пациентов с сопутствующими сердечно-сосудистыми заболеваниями. Через 3-4 месяца после операции можно назначать ванны лекарственные лечебные, ванны воздушно-пузырьковые (жемчужные), ванны газовые (кислородные, углекислые, азотные) др.) и подводный душ-массаж.
В позднем послеоперационном периоде может использоваться функциональная многоканальная стимуляции (многофункциональная электростимуляция) мышц во время ходьбы (ФМСМ). С этой целью могут быть использованы различные программно-аппаратные комплексы. В процессе ФМСМ стимулируются большие и средние ягодичные мышцы с обеих сторон, четырехглавая, двухглавая мышцы бедра на оперированной стороне. Процедура ФМСМ проводится по беговой дорожке с навязанной скоростью 0,8 – 1,2 км/ч в течение 20 мин первых трех - четырех сеансов. В последующем, постепенно увеличивают скорость и время ходьбы (к 10 –й процедуре до 2,5-3,0 км/ч в течение 35-40 минут).
Ортезирование в послеоперационном периоде пациентам с ППОБК не требуется.
4.4. Оценка эффективности реабилитации
Для оценки эффективности реабилитации пациентов используют клинические, инструментальные методы исследования, а также шкалы и опросники, измеряющие степень ограничения активности в повседневной жизни и изменения качества жизни. Из клинических методов наиболее информативен анализ динамики болевого синдрома по ЦРШ (цифровой рейтинговой шкале) или ВРШ (вербальной рейтинговой шкале), силы мышц нижних конечностей (по 6-балльной системе), гониометрических показателей, выраженности хромоты, степени гипотрофии мышц, величины укорочения конечности. Для углубленного анализа изменений на уровне повреждений (по МКФ) применяют клинические тесты (6-минутный тест ходьбы, время прохождения 10 метров, суммарное время выполнения теста «Встань и иди» Приложение Г6) [157] и биомеханические методы исследования: подометрия, стабилометрия, компьютерная оптическая топография позвоночника.
Для оценки динамики активности в повседневной жизни (уровень активности, по МКФ) наибольшее распространение в клинической практике получила шкала Лекена (Leken's functional index) Приложение Г1 [116].
Индекс состоит из трех подшкал (боль или дискомфорт – таблица 1, максимальная дистанция ходьбы – таблица 2, повседневная активность – таблица 3 (Приложение Г1).
На основе суммы баллов по шкале Лекена проводится оценка степени ограничения жизнедеятельности (Приложение Г1, Таблица 4).
Рекомендуется пациентам с переломами бедренной кости после выписки из стационара динамическое наблюдение у врача-травматолога-ортопеда или врача-хирурга по месту жительства с целью оценки восстановления функций и реабилитации [236].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: после выписки из стационара пациент должен быть направлен в травматологический пункт, травматологическое отделение поликлиники, участковому врачу-хирургу или врачу-хирургу, ведущему амбулаторное наблюдение пациентов по месту жительства с описанием проведенного лечения и подробными рекомендациями по продолжению лечения и реабилитации. Это обеспечит преемственность между стационарным и амбулаторным этапами лечения.
Контрольные осмотры с выполнением рентгенограмм или СКТ, в том числе в режиме MAR, и оценкой динамики восстановления функции проводят через 6-8 недель с момента операции (оценка степени консолидации перелома и возможности полной нагрузки на конечность при внесуставных переломах), 12 недель после операции (оценка степени консолидации перелома и возможности нагрузки на конечность при внутрисуставных переломах), 24 недели после операции (оценка динамики восстановления функции), 1 год после операции (оценка функционального исхода лечения и решение вопроса о необходимости и сроках удаления имплантатов).
Профилактика переломов бедренной кости заключается в соблюдении гражданами правил социальной безопасности при выполнении бытовых работ, нахождении в зонах движения транспортных средств, ходьбе по некачественному покрытию и при гололёде.
Значительная доля ответственности в профилактике переломов принадлежит также государственным структурам, которые обязаны обеспечить безопасность для предотвращения дорожно-транспортного травматизма, а также обеспечить контроль соблюдения правил техники безопасности на производствах с повышенной опасностью травматизма.
Для предупреждения низкоэнергетических ППОБК всем гражданам старше 60 лет показана диспансеризация для определения как риска падений и/или возникновения переломов, так и необходимости диагностики и лечения.
Показания для профилактики: всем гражданам старше 60 лет.
Противопоказания для профилактики: нет.
Диагностику и медикаментозное лечение системного остеопороза следует проводить в соответствии с Федеральными клиническими рекомендациями: «Патологические переломы, осложняющие остеопороз» [22].
Клиническое применение рекомендаций: травматология и ортопедия, Анестезиология и реаниматология, Терапия, Гериатрия, Медицинская реабилитация, Организация здравоохранения и общественное здоровье.
Цель клинических рекомендаций: клинические рекомендации разработаны с целью повышения качества оказания медицинской помощи, стандартизации алгоритмов диагностики и лечения пациентов с переломами проксимального отдела бедренной кости.
Переломы проксимального отдела бедренной кости (ППОБК) – одна из наиболее распространенных причин поступления больных в стационар травматолого-ортопедического профиля, причем нередко не только у пожилых пациентов с остеопорозом и остеопенией [139]. Для абсолютного большинства пациентов с ППОБК такая травма означает потерю прежней степени мобильности, а для менее активных пациентов – стойкую потерю возможности к самообслуживанию даже в пределах своего жилища. Вынужденный период иммобилизации до хирургического лечения, при наличии уже имеющейся сопутствующей патологии, ведет к усугублению существующих соматических проблем; так, в течение первых трех месяцев после перелома шейки бедренной кости (ШБК) смертность достигает 5,75% у женщин и 7,95% - у мужчин [85].
В Санкт-Петербурге в 1996 г. смертность среди пациентов с ППОБК, получавших только консервативное лечение, составляла 42% [3], а в 2011 г., по данным ФГБУ «РНИИТО им. Р.Р. Вредена» МЗ РФ, она составила уже 61%. В Ярославле в период с 1997 по 2004 г.г. средняя смертность в группе пациетов с ППОБК старше 60 лет в первые двенадцать месяцев после травмы составила 71.8% [5]. По данным зарубежных авторов, в 2007 г. смертность в течение 120 дней после травмы при консервативном лечении достигала 62% [59].
Следует отметить, что и после оперативного лечения количество осложнений и неудовлетворительных функциональных результатов остается очень высоким и достигает 30% [28, 45, 101]. Повторные операции после остеосинтеза при ППОБК во многом связаны как c ошибками выбора метода лечения, нарушением методики имплантации металлокострукций и техники операции, так и с неправильным послеоперационным ведением больного. Следовательно, при выборе хирургической тактики, представляется очень важным руководствоваться не только характером самого перелома и наличием достаточного материально-технического обеспечения МО для соблюдения техники имплантации той или иной металлоконструкции, но и уровнем профессионального навыка оперирующего врача-хирурга.
В России система оказания помощи пациентам с ППОБК существенно отличается от аналогичных в странах Европы и США [4], вследствии отсутствия единого протокола лечения этой группы больных. При лечении пациентов с ППОБК в РФ сохраняется ряд нерешенных проблем: необоснованно длительный пред- и/или послеоперационный период стационарного лечения, отсутствие достаточной реабилитационной поддержки и патронажа медицинским персоналом после выписки из стационара, а самое главное – необоснованное формирование концепции консервативного лечения у пациентов, которым в странах Европы и США проводилось бы оперативное лечение.
Согласно данным ФГБУ «РНИИТО им. Р.Р. Вредена» за 2014 г., в стационарах Санкт-Петербурга средняя длительность пребывания пациента с ППОБК в стационаре составила 7 койко-дней (от 2 до 12); это свидетельствует о том, что части пациентов не проводилось требуемое оперативное лечение. В 2011 г. доля пациентов, не получивших хирургической помощи в больницах города, приблизилась к половине всех пациентов с ППОБК (46% лечились консервативно, 7% пациентов с ППОБК были отправлены домой из приемного отделения) [4]. По данным годового отчета НИИ организации здравоохранения и медицинского менеджмента Департамента здравоохранения г. Москвы за 2016 г., доля прооперированных пациентов с ППОБК в клиниках г. Москвы составила 63.6%, а в 2018 г. – 87.9%; в то же время, в странах Европы хирургическая активность относительно этой группы пациентов приближается к 98% [59]. Кроме того, подавляющее большинство пациентов после выписки из стационара в РФ не получают полноценного курса восстановительного лечения и реабилитации.
Все вышеизложенное обусловливает необходимость создания отечественных клинических рекомендаций, охватывающих весь спектр вопросов оказания специализированной медицинской помощи этим пациентам.
Поскольку достаточная отечественная доказательная база, посвященная проблеме лечения ППОБК, отсутствует, доказательная часть настоящих рекомендаций была построена на материалах национальных клинических рекомендаций европейских стран и США [29, 32, 137, 138, 139, 175], данных РКИ и мета-анализов с последующей адаптацией к условиям и особенностям системы здравоохранения в Российской Федерации.
Показания для плановой госпитализации:
1) наличие у пациента жалоб характерных для перелома проксимального отдела бедренной кости;
2) отсутствие опороспособности нижней конечности;
3) наличие у пациента рентгенологических признаков перелома ШБК, чрезвертельного перелома, подвертельного перелома.
Показания для экстренной госпитализации:
1) наличие у пациента жалоб характерных для перелома проксимального отдела бедренной кости;
2) отсутствие опороспособности нижней конечности;
3) наличие у пациента рентгенологических признаков перелома ШБК, чрезвертельного перелома, подвертельного перелома.
Показания к выписке пациента из стационара:
1) Проведена стабилизация перелома металлоконструкцией или выполнено эндопротезирование тазобедренного сустава;
2) Проведен первый этап реабилитации;
3) Отсутствует острый инфекционный процесс;
4) Отказ пациента или его опекунов в случае юридически установленной недееспособности пациента от продолжения стационарного лечения (причина отказа должна быть зафиксирована в истории болезни с личной подписью больного или его опекунов).
Догоспитальный этап
При подтверждении наличия симптомов, предполагающих ППОБК (пациент, лежа на спине не способен поднять выпрямленную нижнюю конечность – положительный симптом «прилипшей пятки», укорочение конечности, приведение и/или ее наружная ротация), каждого пациента (вне зависимости от тяжести сопутствующих заболеваний) необходимо эвакуировать в медицинскую организацию.
Врачу или фельдшеру скорой медицинской помощи необходимо проинформировать пациента о рисках развития осложнений, связанных с консервативным лечением ППОБК, в том числе пневмонии, тромбоза вен нижних конечностей, тромбоэмболии легочной артерии, пролежней, и высоком уровне смертности при консервативном лечении ППОБК (более 70% в первые 12 месяцев после травмы) [5].
Перевод пациентов в медицинские организации более высокого уровня
Для перевода пациента в медицинскую организацию более высокого уровня из фельдшерско-акушерских пунктов необходимо выполнить регистрацию электрокардиограммы.
При невозможности оказать поступившему в медицинскую организацию пациенту с ППОБК специализированную медицинскую помощь в соответствии с настоящими клиническими рекомендациями, пострадавшего необходимо эвакуировать в медицинскую организацию более высокого уровня в течение не более 24 часов с момента поступления.
Для перевода пациента в медицинскую организацию более высокого уровня из больниц необходимо выполнять минимальный объем обследования:
- общий (клинический) анализ крови,
- исследование уровня глюкозы в крови,
- регистрация электрокардиограммы,
- обзорная рентгенография таза и органов грудной клетки.
На исход заболевания влияют срок выполнения оперативного лечения, правильный выбор типа имплантата и вида его фиксации, режим нагрузки на конечность вы послеоперационном периоде, соответствующих возрасту, физическому состоянию, активности каждого отдельного пациента.
Необходимо выделять следующие факторы, влияющие на исход заболевания:
Оперативное лечение в течение первых 48 часов значительно снижает смертность в течение первых двенадцати месяцев после травмы.
У группы функционально активных пациентов старше 60 лет, с активным образом жизни до травмы, выполнение эндопротезирования тазобедренного сустава тотального сопровождается лучшими функциональными результатами и меньшей интенсивностью болевого синдрома.
У пациентов с переломами ШБК старше 70 лет с низким уровнем двигательной активности, когнитивной дисфункцией, тяжелой соматической патологией, выполнение гемиэндопротезирования характеризуется сокращением длительности операции, более низкой интраоперационной кровопотерей, низким риском вывихов эндопротеза.
Остеосинтез внекапсульных переломов проксимального отдела бедренной кости стержнями проксимальными бедренными, с использованием динамического типа фиксации у пациентов старше 60 лет сопровождается лучшими функциональными результатами, более коротким периодом восстановления функции и опороспособности травмированной конечности.
Остеосинтез чрезвертельных нестабильных переломов стержнями проксимальными бедренными, с использованием статического типа фиксации у пациентов моложе 60 лет сопровождается уменьшением потери длины ШБК, и, как следствие, лучшим функциональным результом.
Остеосинтез подвертельных и межвертельных переломов стержнями проксимальными бедренными с использованием динамического дистального блокирования сопровождается низким риском несращений и переломов стержней на уровне отверстия для дистального блокирования.














