Почему гражданская авиация безопаснее здравоохранения

Из-за небезопасного лечения в мире каждую минуту умирают по меньшей мере пять пациентов, заявлял в 2019 году генеральный директор ВОЗ доктор Тедрос Гебрейесус. По его словам, «нам необходима культура безопасности пациентов, которая способствует партнерству с пациентами, поощряет сообщение об ошибках и извлечение уроков из них, а также создает среду, свободную от обвинений, где медицинские работники наделены полномочиями и обучены снижению количества ошибок».
По оценке исследователей Университета Джонса Хопкинса, предотвратимые медицинские ошибки занимают третье место среди причин смерти населения США, опережая заболевания органов дыхания, несчастные случаи, инсульты и диабет.
Основные причины смерти в США, 2016 год
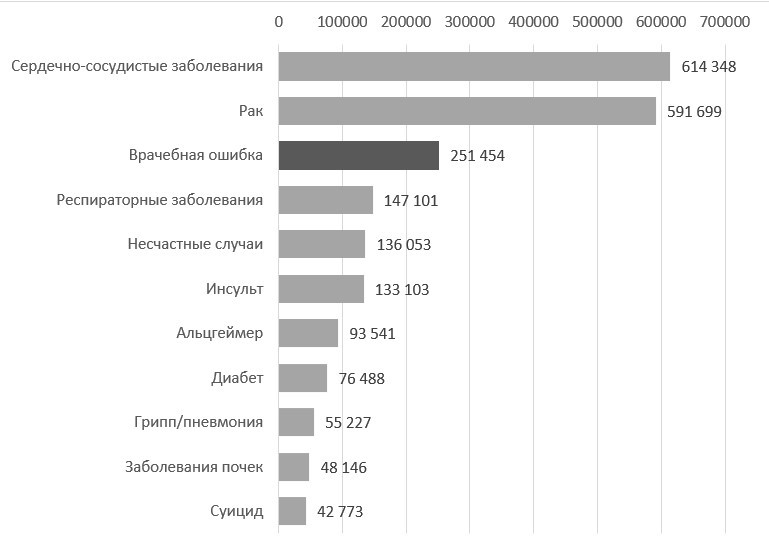
Источник: Washington Post, based on data from National Center for Health Statistics and British Medical Journal
Даже в развитых странах ОЭСР уровень значимых для исхода лечения расхождений между заключительным клиническим и патологоанатомическим диагнозом 1 и 2 класса по классификации Goldberg остается удручающе высоким: 15—25%. Ошибки медикаментозной терапии, профессиональные ошибки хирургов и анестезиологов и ошибки идентификации WSPE (Wrong-Site, Wrong-Procedure, Wrong-Patient Events — когда лечат не того пациента, не той процедурой и/или не с той стороны) конкурируют по частоте с падениями пациентов по вине персонала. По данным ВОЗ, на каждые 1000 койко-дней стационарного лечения приходится в среднем 3—5 падений, до трети из них сопровождаются травмой. C предотвратимыми ошибками медработников связано большинство случаев внутрибольничной инфекции, венозных тромбоэмболий и пролежней.
В поисках решений организаторы здравоохранения все чаще обращаются к успешному опыту других отраслей с высоким риском: гражданская авиация, атомная, химическая и горнодобывающая промышленность, правоохранительные органы, фармацевтика и биотехнологии. В этих сферах также крайне важен человеческий фактор, и даже незначительные ошибки и нарушения регламентов приводят к тяжелым последствиям и жертвам.
Реалии таковы, что по обеспечению безопасности здравоохранение катастрофически отстало от большинства этих отраслей. Покажем это на примере гражданской авиации.
Полет нормальный
По данным Международной ассоциации воздушного транспорта (IATA), в 2024 году в мире было проведено около 40,6 млн полетов и перевезено около 5 млрд пассажиров. При этом погибло 244 человека, т.е. шесть погибших на 1 млн полетов или один на 20,5 млн пассажиров. Для сравнения: летальность плановой хирургии в развитых странах ОЭСР достигает 5—10 тыс. смертей на 1 млн операций, т.е. примерно одна смерть на 200—400 плановых операций (источник: International Surgical Outcomes Study group. Global patient outcomes after elective surgery: prospective cohort study in 27 low-, middle- and high-income countries. Br J Anaesth. 2016 Oct 31;117(5):601-609).
Какие системные решения позволили гражданской авиации добиться без преувеличения фантастического успеха в безопасности, и почему так отстает здравоохранение?
Во-первых, авиация на много десятилетий опередила здравоохранение в разработке глобальных норм и стандартов безопасности, их формализации и обязательности. В 1944 году была принята так называемая Чикагская конвенция о международной гражданской авиации – глобальный нормативный документ по обеспечению безопасности полетов. Он регулярно обновляется и выполнение его норм обязательно для участников гражданских авиаперевозок всех стран — членов ООН.
Увы, здравоохранение не смогло создать ничего хотя бы отдаленно похожего на Чикагскую конвенцию. До начала XX века ВОЗ де-факто игнорировала необходимость разработки единого системного подхода к нормам безопасности медицинской помощи. Лишь в 2005 году организация предложила принципы создания систем отчетности о нежелательных событиях при оказании медпомощи в проектном документе World alliance for patient safety: WHO draft guidelines for adverse event reporting and learning systems: from information to action, рекомендации которого во многом заимствованы из опыта гражданской авиации. В 2020 году ВОЗ представила Patient safety incident reporting and learning systems: technical report and guidance — по сути никого ни к чему не обязывающий обзор аналитики и рекомендаций.
Во-вторых, Чикагская конвенция требует обязательного расследования не только аварий, но и инцидентов — любых происшествий, рисков и ошибок, которые влияют на безопасность перелетов. Это логично: аварии и катастрофы — лишь верхушка айсберга. В авиации, как и в здравоохранении, основная масса рисков, инцидентов и near miss (происшествий без последствий, случаев без вреда, «почти ошибок») видна лишь непосредственным исполнителям и свидетелям.
Поэтому главный рычаг безопасности в авиации — не расследование катастроф, а их профилактика, т.е. системная, ежедневная, рутинная работа по выявлению рисков и ограничению числа инцидентов. Их учет уже много десятилетий ведется в единой базе, а нормативные документы требуют добровольного уведомления обо всех происшествиях, ошибках и инцидентах, имеющих значение для безопасности полетов. То есть используется комбинация обязательной (по тяжелым событиям) и добровольной (по инцидентам без нанесения вреда) отчетности.
Попытки создать системы информирования об инцидентах в здравоохранении предпринимаются лишь в нескольких странах, они носят характер национальных или отраслевых инициатив и крайне далеки от того, чтобы стать аналогом системы безопасности в авиации. Так, Австралия с 2002 года развивает национальную систему мониторинга инцидентов (Australian Incident Monitoring System, AIMS). Она описывается в литературе как пример системы отчетности с добровольным участием и ориентацией на все инциденты и случаи без ущерба с фокусом на расследования системных причин. В Великобритании National Reporting and Learning System (NRLS) с 2004 года принимает отчеты об инцидентах безопасности пациентов из организаций NHS; данные в национальной базе хранятся в анонимизированном виде. С 2010 года для тяжелых событий введено обязательное сообщение с санкциями за несвоевременное уведомление; данные о менее тяжелых событиях и near miss подаются добровольно.
В Дании в 2004 году создана национальная система, где для всех практикующих врачей обязателен отчет о неблагоприятных событиях, включая случаи без вреда. Сообщения, в том числе от пациентов и их родственников, анонимизируются и направляются в Danish Patient Safety Database. Система позиционируется как некарательная, с фокусом на обучение.
В США работает MEDMARX — анонимная, разработанная Фармакопеей США (United States Pharmacopeia, USP) национальная интернет‑платформа для сбора добровольных отчетов об ошибках и осложнениях при применении лекарств.
В-третьих, по каждому попавшему в информационную базу случаю Чикагская конвенция требует оперативно провести независимое расследование и принять меры, выделяя для этого необходимые ресурсы под контролем регулирующего государственного органа.
Очевидно, что такая система может эффективно работать только при ее поддержке персоналом, от которого ждут активного добровольного информирования об оставшихся незамеченными инцидентах и помощи в расследованиях. Но как преодолеть главное препятствие — страх сотрудников? Страх наказаний работодателя, страх административных и уголовных наказаний, страх экономических санкций и штрафов, страх испорченных отношений с начальством и коллегами?
Основа основ
Поэтому краеугольный камень безопасности гражданской авиации — just culture, культура справедливого отношения к ошибкам, нормы которой формализованы Чикагской конвенцией и другими обязательными для исполнения документами. Just culture включает несколько базовых принципов:
— конфиденциальность информаторов и анонимизация отчетов. Cистема как обязательного, так и добровольного информирования в гражданской авиации защищает информаторов, которые законодательно «обезличены» в отчетах, а их данные не сообщаются работодателям.
— некарательность (sanctions‑free) и четкое разделение характера действий сотрудников. Приложение 13 Чикагской конвенции постулирует, что расследования выполняются не для выявления виновных и/или установления административной, экономической или юридической ответственности, а исключительно в целях предотвращения аварий и инцидентов в будущем. Это значит, что сотрудники не наказываются за ошибки, которые обусловлены их добросовестными действиями, бездействием или решениями, которые соответствуют их опыту, подготовке, условиями работы и объективными обстоятельствами инцидента. Исключение — выявленное в ходе расследования осознанное (умышленное) нарушение правил, т.е. саботаж.
— независимость органа расследования. Этот принцип реализуется через отдельный, институционно обособленный орган расследования, который не подчиняется регулятору, операторам и судам и ведет расследование отдельно от любых «обвинительных» процедур. Практически это значит, что орган расследования не должен подчиняться профильному министерству (рекомендуется создание отдельной вертикали, подчиненной, например, парламенту или главе государства); у него должны быть собственные полномочия (закон, положение), бюджет и кадровая политика, позволяющие действовать без давления со стороны регулируемых субъектов.
— фокус на системном анализе причин инцидентов и управлении рисками. Чикагская конвенция требует выявлять не только непосредственные причины (действия, бездействие, события, условия или их сочетание, которые привели к аварии или инциденту), но и способствующие факторы, которые в случае их устранения позволили избежать или снизить вероятность аварии, смягчить тяжесть последствий.
| Тем самым безопасность авиаперелетов построена по модели «швейцарского сыра» — она видит в любой сложной системе множество элементов (слоев), в каждом из которых есть элемент защиты от риска (барьеры, процессы, должностные лица, протоколы), но есть и локальные слабости, «дыры». Например, в нормативном регулировании это низкое качество законов и правил, их несоответствие реалиям системы; в управлении — бюрократизм, замалчивание проблем и игнорирование рисков; в ресурсном обеспечении — недофинансирование, приоритет дохода (прибыли, баланса) над безопасностью, кадровый дефицит, нехватка или старение техники; в надзоре — формализм, «замыленный» глаз и коррупция; в персонале — ошибки в подборе, подготовке и мотивации, возраст, плохое состояние здоровья, хронические переработки. |
Неблагоприятные события в любой сложной системе происходят, как правило, когда в рамках конкретного случая несколько «дыр» в разных слоях выстраиваются в одну линию, позволяя ошибке пройти через все защитные барьеры и реализоваться в катастрофу или инцидент. Поэтому главная задача системы безопасности гражданской авиации — не искать «стрелочников» (ошибки которых — обычно лишь конечное слабое звено целой цепочки дефектов), а выявлять и закрывать системные «дыры».
— обязательное информирование сотрудников, сообщивших об инциденте, риске или проблеме, о результатах расследования и принятых мерах. Эти люди должны видеть и понимать, что их информация важна, востребована и приносит плоды.
Что в здравоохранении?
Увы, в странах ОЭСР с 1970-х годов царит доктрина так называемой оборонительной медицины (defensive medicine, DM), которую следует рассматривать как антагониста just culture. DM обычно определяют как отклонение врачей от ориентированной на проблемы пациента практики из-за страха перед наказаниями, исками о возмещении ущерба и судебными разбирательствами.
Выделяют две основные формы DM. Позитивная (активная) предусматривает назначение врачами всех без исключения тестов, процедур или визитов, которые предписаны клиническими рекомендациями и стандартами, независимо от их полезности и/или безопасности для пациентов (полипрагмазия). Негативная (пассивная) — избегание врачами пациентов или процедур высокого риска. Очевидно, что обе формы DM негативно влияют на здоровье пациентов, разорительны для здравоохранения, ограничивают творческий потенциал врачей и мотивируют медработников скрывать инциденты и любой ценой избегать расследований даже очевидных катастроф — летальных исходов лечения.
Поэтому один из закономерных результатов многолетнего доминирования «оборонительной медицины» — крайне низкий уровень аутопсий в странах ОЭСР из-за хронического недофинансирования и деградации патологоанатомической службы. По данным 2022 года, охват аутопсией умерших в стационарах стран Евросоюза составляет всего 8,6% (World Health Organization (WHO) Regional Office for Europe. Autopsy rate for hospital deaths. European Health for All database. WHO European Health Information Gateway). Иначе говоря, врачи хоронят свои ошибки, а мертвые не учат живых.
В отличие от just culture, DM мотивирует затыкать рот тем, кто выносит сор из избы и не видит нужды в поиске множественных системных причин осложнений и дефектов оказания медицинской помощи, ограничивая управление безопасностью и качеством лечения формальным соответствием клинрекомендациям и стандартам. Закономерный результат нежелания разбираться с тем, что происходит внутри системы, — высокий уровень расхождений между заключительным клиническим и патологоанатомическим диагнозами в странах ОЭСР, который, в зависимости от видов помощи и дизайна статистики, может достигать 25—35%. Тем самым значительную часть пациентов даже в развитых странах лечат не от той болезни, что представляется катастрофой в условиях прогресса технологий диагностики.
Наконец, «оборонительная медицина» обходится крайне дорого. Консервативные оценки трат на DM в странах ОЭСР обычно включают расходы на урегулирование судебных исков, оплату юристов и страхование профессиональной ответственности медработников. Авторам представляется более справедливым другой подход, который видит в вышеперечисленных издержках лишь верхушку айсберга, добавляя к ним расходы на ненужные конкретным пациентам, но предусмотренные клинрекомендациями и стандартами диагностические тесты и лечебные назначения с целью защиты от исков по врачебной халатности. Данные опросов практикующих врачей в США позволяют оценить эти расходы в астрономическом размере — до трети общего бюджета на здравоохранение (Cullen T. Survey: Defensive Medicine Costs Up to a Third of Total Healthcare Spending. Medical Economics. 2010 Jul 28. Updated 2021 Dec 23. Available at: https://www.medicaleconomics.com/view/doctors-defensive-medicine-costs-in-the-hundreds-of-billions).
Что в России?
К чести нашей страны, следует сказать, что в развитии системного подхода к безопасности медпомощи и внедрению политики just culture здравоохранение СССР на много десятилетий опередило страны ОЭСР. Создание в 1920 годы «с нуля» системы всеобщего доступа к медуслугам в огромной стране со слабой экономикой требовало ускоренного выпуска огромного числа врачей с сокращенным сроком обучения (3—4 года вместо 6—7 лет в Европе) и открытия многочисленных медвузов без устоявшихся клинических школ. В 1917 году в Российской Империи работало всего 17 медицинских факультетов, а в 1939-м — уже 72 мединститута.
Обеспечить в этих условиях приемлемый уровень безопасности и качества медицинской помощи помог инновационный советский подход, который во многом совпадал с методологией гражданской авиации, построенной на just culture. Вот три его основных элемента, в разработке которых приняли прямое участие несколько министров здравоохранения СССР.
Во-первых, это принцип Николая Семашко — активное привлечение к организации медпомощи и решению проблем ее качества практикующих врачей как ключевой элемент just culture. «Врач в советском государстве не только лечащий врач, но и одновременно организатор здравоохранения. Врач больничный, естественно, заботится о лучшей постановке дела в больнице, ведь это его прямой интерес!. Ибо он — государственный служащий, постоянный работник этой больницы, а не гастролер в ней, как это бывает в капиталистических странах, где не столько медицинские, сколько коммерческие интересы являются лейтмотивом деятельности платного лечебного заведения» (Н.А. Семашко, «О советском здравоохранении», 1947).
Во-вторых, начиная с 1935 года усилиями наркома здравоохранения Г.Н. Каминского и выдающегося организатора патологоанатомической службы в СССР акад. И.В. Давыдовского впервые в мире стала обязательной аутопсия всех умерших в стационарах, подобно тому как в гражданской авиации подлежит обязательному расследованию любая авиакатастрофа. При этом выявленные патологоанатомами ошибки подлежали публичному, открытому и свободному — без страха наказаний — обсуждению всем врачебным коллективом в ходе клинико-патологоанатомических конференций.
Помимо функции обучения и мотивации врачей на основании материалов, выводов и предложений таких конференций администрация медорганизаций и госорганы управления здравоохранения были обязаны разрабатывать и проводить мероприятия по предотвращению и ликвидации системных проблем и недостатков, допущенных в организации и оказании помощи, в ее ресурсном обеспечении и в подготовке врачей. При этом в полном соответствии с just culture в СССР была поставлена задача вывести патологоанатомов из подчинения главврачам медучреждений путем создания в регионах патологоанатомических бюро. Тем самым, если в западных странах аутопсии и клинико-патологоанатомические конференции используются преимущественно в интересах науки и обучения врачей, то в СССР они также стали краеугольным камнем управления безопасностью и качеством медпомощи.
Третьим элементом советской системы стал не имеющий аналогов в мире институт штатных главных специалистов: подчиненная Минздраву СССР административная иерархическая (район, город, область/край, республика, союзный уровень) вертикаль наиболее компетентных и авторитетных в своей специальности врачей с широкими административными правами.
Исходно этот институт был создан в военной медицине будущим министром здравоохранения Е.И. Смирновым и блестяще зарекомендовал себя в период Великой Отечественной войны в условиях массового призыва в армию медработников с очень разным уровнем подготовки и квалификации. Затем военный опыт был перенесен в гражданское здравоохранение министром здравоохранения СССР М.Д. Ковригиной.
Институт (вертикаль) штатных главных специалистов был ключевым инструментом профессионально‑экспертного управления качеством и безопасностью медпомощи в СССР. Они были не только экспертным звеном при разборе неблагоприятных исходов, летальности и расхождений диагнозов, но инструментом своевременного исправления ошибок и решения проблем. Они координировали профильные службы, участвовали в планировании сети, в организации этапности и преемственности лечения, в разработке и внедрении организационно‑методических решений, касавшихся рационального использования ресурсов, оснащения, кадров и планирования коек, в разработке нормативных и методических документов по своему профилю, отвечали за своевременную переподготовку и повышение квалификации «своих» специалистов и управление их карьерой.
Тем самым, в отличие от западной «оборонительной медицины», инновационный подход к обеспечению безопасности и качества медпомощи в СССР де-факто опирался на ряд принципов just culture. В крайне неблагоприятных условиях такой подход обеспечил высокий уровень качества медпомощи, сопоставимый с хорошо финансируемыми западными системами. Так, по данным приказа Минздрава РСФСР № 2 от 4.01.88 «О состоянии и перспективах развития патологоанатомической службы в РСФСР», средний уровень расхождений между клиническими и патологоанатомическими диагнозами (всех категорий) в РСФСР составил 20,7%. Тем самым здравоохранение СССР демонстрировало в конце 1980-х годов качество диагностической помощи вполне конкурентоспособное со странами ОЭСР, где сегодня уровень только значимых расхождений между этими диагнозами составляет 15—25%.
Современные реалии
Какова ситуация с обеспечением безопасности медицинской помощи в России сегодня? В результате плохо продуманных неолиберальных реформ 1990-х годов на смену советской just culture пришла высокозатратная и малоэффективная «оборонительная медицина» с огромным арсеналом штрафов за дефекты медпомощи — в том числе за невыполнение врачами требований клинрекомендаций и за расхождение между окончательным клиническим и патологоанатомическим диагнозом. Тем самым система здравоохранения, с одной стороны, мотивирована не выявлять и своевременно решать проблемы безопасности и качества помощи, а скрывать их. С другой стороны, чтобы защитить врачей от незаслуженных наказаний, огромные ресурсы расходуются на ненужные пациентам назначения.
Принцип Николая Семашко об обязательном привлечении медработников к решению проблем организации и качества помощи забыт. Уровень охвата аутопсиями в России остается одним из самых высоких в мире, но этот тяжелый и малозаметный обществу труд тысяч врачей-патологоанатомов во многом обесценен. С одной стороны, драконовские штрафы за расхождение окончательного клинического и патологоанатомического диагноза вынуждают патологоанатомов защищать «свои» медорганизации, скрывая значительную часть выявленных ошибок и других дефектов. По данным отчета Минздрава РФ за 2023 год, уровень расхождений диагнозов в России составил лишь 3,4% — это многократно меньше, чем в странах ОЭСР.
С другой стороны, отдача от выявленных в ходе аутопсий ошибок и дефектов сегодня значительно ниже, чем могла бы быть. Комиссии по изучению летальных исходов трудно назвать независимыми, а клинико-патологоанатомические конференции с открытым обсуждением проблем ушли в прошлое, уступив место страху перед судебными исками, штрафами со стороны страховых медорганизаций и уголовным преследованием врачей.
На смену подчиненной Минздраву управленческой вертикали штатных главных специалистов, которые несли личную ответственность за подготовку и работу «своих» специалистов на «своем» уровне, располагая для этого широкими административными правами, пришли ограниченные в правах и в рабочем времени внештатные главные специалисты.
Национальной системы мониторинга осложнений и инцидентов нет, как и их независимых расследований, а действующая система контроля качества и безопасности медуслуг ориентирована преимущественно на оценку соответствия фактически оказанной помощи клинрекомендациям. Никто не отрицает важность такой экспертизы, но данный подход явно недостаточен, поскольку игнорирует многофакторную этиологию дефектов медицинской помощи, включая проблемы нормативно-правового, организационного, финансового, ресурсного и кадрового обеспечения, превращая врачей в «стрелочников», которые вынуждены нести ответственность за всю цепь накопившихся проблем.
Важно понять, что учиться и ждать помощи не у кого: проблема низкой эффективности управления безопасностью и качеством медпомощи и катастрофическое отставание здравоохранения в этом вопросе имеют глобальный характер.
Решение видится в отказе от разорительной и малоэффективной западной парадигмы «оборонительной медицины» и в cоздании принципиально новой системы управления безопасностью и качеством медпомощи, построенной на синтезе успешного опыта советской медицины с проверенными решениями по внедрению just culture в гражданской авиации и других отраслях с высоким риском: железнодорожный транспорт, горнодобывающая, химическая и нефтяная промышленность, атомная энергетика.

















Нет комментариев
Комментариев: 4