Без интеграции никуда: почему единая МИС не панацея
Единый цифровой контур: новый проект – новое начало?
На старте нового проекта цифровизации здравоохранения возникает естественный вопрос: чему мы научились на предыдущем этапе, что было сделано хорошо, а что не очень, какие нужно извлечь выводы на будущее.
Информатизация здравоохранения 2012–2015 гг. часто подвергается критике. Сторонники так называемого «монолитного» подхода – такого, когда во всех медорганизациях региона централизованно внедряется единая МИС, – утверждают, что основная проблема состоит в «лоскутной информатизации». Под этим имеется в виду ситуация, когда медучреждения самостоятельно выбирали медицинскую информационную систему (МИС МО), и в результате сейчас в регионе используются решения многих разработчиков – так называемый «зоопарк». По мнению сторонников единой МИС, это приводит к множеству проблем: дополнительным затратам на интеграцию, организационным сложностям, увеличению сроков ввода нового функционала.
Взамен предлагается простая схема – разработкой почти всех видов медицинского программного обеспечения в регионе занимается единственная компания-монополист. В условиях единой МИС естественным образом отпадут многие интеграционные задачи, вся информация будет централизованно храниться в единой базе данных.
Звучит убедительно, но давайте копнем чуть глубже. Действительно, отсутствие требований к информационным системам здравоохранения создавало ряд сложностей. Одна из них – отсутствие четко обозначенных границ между региональным сегментом и системами уровня медорганизации. Акценты часто смещались в сторону поддержки лечебных процессов, а не менее важные управленческие задачи, такие как управление ресурсами здравоохранения субъекта РФ, распределение потоков пациентов, информационная поддержка преемственности медицинской помощи, оставались без должного внимания.
С тех пор многое изменилось. Вначале появилась «дорожная карта» по развитию ЕГИСЗ, в которой прописаны задачи и количественные контрольные показатели. Затем были опубликованы методические рекомендации к МИС медорганизаций и РМИС. До конца 2018 г. ожидаем утверждения требований к информационным системам.
В утвержденной пояснительной записке к системному проекту ЕГИСЗ достаточно четко изложены принципы и подходы к созданию ЕГИСЗ как на федеральном, так и на региональном уровне. По словам директора Департамента информационных технологий и связи Минздрава России Елены Бойко, в соответствии с действующим законодательством органы управления субъектов РФ отвечают за организацию медицинской помощи, поэтому именно они определяют подход к информатизации здравоохранения и способы достижения поставленных целей. «Все разработчики МИС и заказчики в лице руководителей медицинских организаций и органов здравоохранения субъектов должны обеспечить минимальный достаточный функционал МИС, прописанный в требованиях», – сказала она.
Из принятых документов и последних комментариев Минздрава мы видим, что кардинальных изменений в подходе к информатизации не ожидается: федеральные органы власти определяют требования к информационным системам, а субъекты РФ – подход к их исполнению. Фактически в ЕГИСЗ применяется интеграционный подход: данные федерального уровня собираются из региональных информационных систем.
Нет «зоопарка» – нет проблемы. Что пошло не так?
Вернемся к популярному тезису о вреде множества информационных систем. По статистике гозакупок, которую собрал и проанализировал эксперт компании «К-МИС» Александр Гусев, во время информатизации 2013–2015 гг. подавляющее большинство регионов для создания своей информационной системы здравоохранения выбрали именно монолитный подход: «облачные» МИС внедрены в 66 субъектах РФ из 85. В денежном выражении на закупку облачных МИС приходится 92% всего бюджета, выделенного на региональные системы в 2013–2015 гг.
Лидирующие региональные решения в 2013–2015 гг.
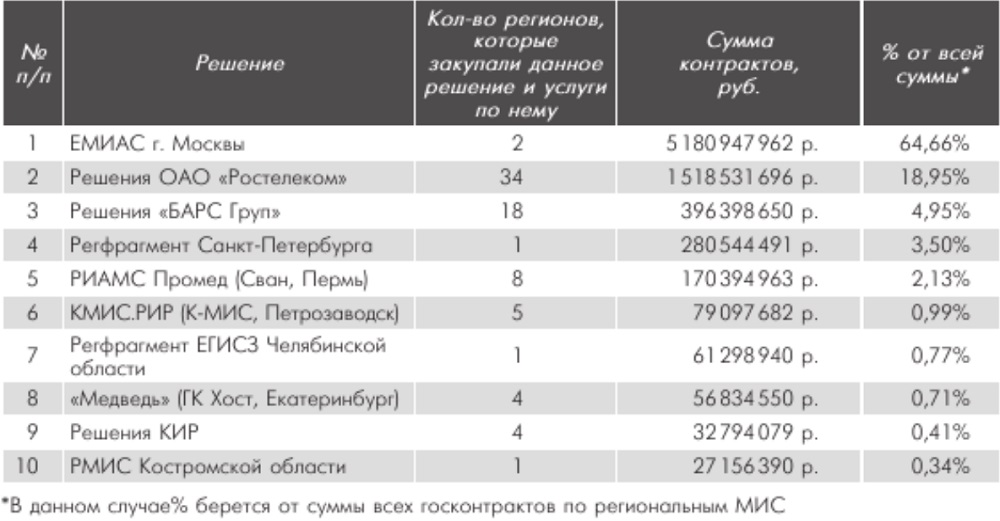
Получается, что в большинстве госучреждений используются облачные МИС. Тем не менее проблемы с реализацией проекта ЕГИСЗ существуют и в этих регионах. По словам Елены Бойко, основная критика сейчас связана с отсутствием интеграции: даже в рамках одной медицинской организации врач вынужден работать за несколькими компьютерами. Аналогичные проблемы имеют место и в региональном сегменте. Почему это происходит, ведь единая МИС – это единая база данных, и проблем возникать не должно?
На самом деле многие процессы здравоохранения настолько специфичны, что для их поддержки необходимо использовать специализированные программные продукты, так как разработчик МИС не поддерживает этой специфики. Возьмем, например, анализ диагностических изображений. Хранить и просматривать DICOM-изображения умеет любой стандартный PACS, и даже базового веб-просмотрщика будет вполне достаточно большинству врачей-клиницистов. Но, скажем, онкологам, такое решение не подойдет, так как у них совершенно другие задачи: необходимо иметь возможность сопоставить исследования пациента за длительный период времени, чтобы оценить динамику развития новообразования и эффективность терапии. Требуется просмотр изображений разных модальностей, в том числе не самых распространенных, таких как ПЭТ-КТ. Для этого используются специализированные рабочие станции и программные пакеты, которые невозможно заменить базовым общеклиническим решением. Аналогичным образом приходится поступать и с лабораторными информационными системами (ЛИС): если клиническая диагностическая лаборатория уже использует какой-либо продукт, то для взаимодействия с внедряемой МИС, как правило, приходится браться за интеграцию.
Другой пример – разработки в сфере искусственного интеллекта и системы поддержки принятия врачебных решений, с которыми связаны надежды специалистов по всему миру, в том числе в приоритетных согласно «майским указам» направлениях медицинской помощи: онкологии, лечении сердечно-сосудистых заболеваний и мониторинге беременных.
В онкологии специализированные приложения могут повышать точность диагностики на 30–40%. Перспективных разработок в этой сфере огромное множество – от автоматизированного анализа маммограмм до оцифровки результатов биопсии. Очевидно, что подобного рода задачи лежат за пределами единой региональной МИС, а значит, неизбежно потребуется обеспечить интеграцию с системами десятков сторонних разработчиков. Аналогично в сфере лечения сердечно-сосудистых заболеваний существуют и развиваются приложения для дистанционного мониторинга состояния пациента и передачи данных с носимых устройств. Искусственный интеллект применяется для автоматизированного анализа ЭКГ и расчета рисков инфаркта и инсульта. Прогресс в этих областях настолько стремителен, что можно ожидать появления новых видов устройств и алгоритмов анализа, с которыми придется интегрироваться МИС МО. Похожая ситуация в области родовспоможения, где широко применяются системы мониторинга здоровья женщины на всех этапах ведения беременности для оценки степени риска с помощью специальных алгоритмов. Для курации беременных используется система поддержки принятия врачебных решений (СППВР). Например, система напоминает врачу о необходимости назначения препаратов или процедур для той или иной группы риска, а также содержит информацию о возможных осложнениях.
Для разработки подобных решений требуется глубокое погружение в предметную область и многолетний опыт работы, а зачастую и длительные научные исследования, однако именно такие разработки могут в будущем вывести медицину на принципиально новый уровень.
Де-факто многие интеграционные задачи до сих пор не решены даже в пределах единственной МИС либо решаются медленно и с большим трудом. Попытка обеспечить интеграцию средствами МИС зачастую приводит к созданию разнообразных вспомогательных инструментов, или «набивалок». Пример – интеграция МИС с ЛИС, когда ручной (а часто даже двойной) ввод данных в облачную МИС имитирует достижение целевых показателей – количество лабораторных исследований, переданных в электронном виде.
Альтернативный путь – создание интеграционной инфраструктуры для процессов здравоохранения. Он позволяет сохранить компетенции в тех областях, где МИС – хоть облачные, хоть локальные – работают хорошо. Все, что нужно – небольшое расширение функциональности: управление нормативно-справочной информацией, безопасностью, обмен сообщениями, средства взаимодействия с внешними пользователями.
Да, на старте интеграционный подход может потребовать больших временных затрат и более глубокой проработки, зато в перспективе регион сможет отказаться от ручного и повторного ввода, перейти на безбумажный документооборот и создать реальную пользу для всех участников процесса. Примеры успеха есть: о том, как эта задача была реализована в Санкт-Петербурге в сфере обмена данными лабораторных исследований, можно почитать здесь.
За главврачей замолвите слово. Кому на самом деле не подходит облачная МИС?
Еще один аргумент, который мы часто слышим от коллег-разработчиков единой МИС – интеграционный подход препятствует научно-техническому прогрессу. По их мнению, в тех регионах, где информатизация была «отдана на откуп медучреждениям», руководители ЛПУ не смогли сделать выбор в пользу качественный системы из-за отсутствия компетенций или бюджета. Теперь эти медучреждения пользуются МИС предыдущего поколения, не соответствующими современным требованиям. Вместо того, чтобы помочь таким учреждениям сделать правильный выбор, или попросту заставить непокорных, некоторые региональные органы управления здравоохранением «сшивают лоскутное одеяло» белыми нитками интеграционной шины. «Лечение» рекомендуется следующее: запретить главврачам самостоятельно выбирать МИС, снести «зоопарк» и централизованно внедрить «облачное» решение. Тогда и шина не понадобится.
Для начала давайте разберемся, существует ли на самом деле проблема отстающих МИС. По этому вопросу аргументированно высказался бывший директор МИАЦ Санкт-Петербурга Геннадий Орлов. Он приводит статистику от Елены Бойко: 89% АРМ медицинских работников подключены к МИС и 79% медорганизаций используют МИС расширенного уровня, то есть удовлетворяющие требованиям Минздрава. Получается, что только небольшое количество учреждений в некоторых регионах требуется дооснастить МИС, и вопрос о замене ранее внедренных систем на решения одного-двух крупных разработчиков не стоит.
В чем же тогда проблема с дальнейшим расширением облачных МИС в регионах? Наш опыт показывает, что чаще всего собственную МИС вместо облачной выбирают вовсе не учреждения из категории отстающих, а наоборот – продвинутые клиники, стационары и специализированные медучреждения, потребности которых давно вышли за рамки функциональности, которую может предоставить единая МИС.
Типовое решение, единое на весь регион, лучше всего справляется с задачами амбулаторно-поликлинического звена. В стационарах и специализированных клиниках внедрение облачной МИС – процесс намного более сложный и затратный. В этом мы убедились в том числе на примере московской ЕМИАС. Процессы в стационарах могут быть выстроены настолько по-разному, что им требуется более гибкое и функционально наполненное решение, желательно защищенное от риска обрыва канала связи.
Добавим сюда частные и ведомственные клиники, чей бюджет и потребности кардинально отличаются от ситуации в госсекторе. Напомним, что с 1 января 2019 г. они должны начать передавать данные в ЕГИСЗ. Вряд ли реалистично предполагать, что эта проблема может быть решена с помощью замены МИС во всех учреждениях.
Возвращаясь к аналогиям из животного мира, белый медведь процветает в условиях Крайнего Севера, лев – король саванны, а волк – коренной житель средней полосы. Так же и с МИС медорганизации: выбор системы сильно зависит от типа учреждения. Важно, что благодаря интеграционному подходу выбор МИС в принципе становится возможным.
В природе страховкой от засилья нежизнеспособных видов служит естественный отбор. В нашей сфере таким гарантом выступает Минздрав: все МИС медорганизаций, не соответствующие требованиям ведомства, будут вынуждены развиваться или уйти с рынка.
Так о чем же на самом деле говорят факты: об «автоматизации хаоса» или о здоровой конкуренции и специализации разработчиков по сферам компетенций?
Зарубежный опыт
В связи с дискуссией о плюсах и минусах централизации интересен опыт Великобритании, где в 2002 г. по решению Кабинета министров был запущен национальный проект информатизации здравоохранения National Programme for IT (NPfIT). Бюджет – 6,2 млрд фунтов стерлингов, срок – 10 лет. На тот момент это был самый крупный гражданский государственный ИТ-проект в мире. В его рамках планировалось внедрить цифровые технологии 21 века в британскую систему здравоохранения NHS: создать интегрированную электронную медкарту, систему электронной записи на прием к врачу, систему обмена электронными направлениями, электронные рецепты и всю необходимую для этого инфраструктуру.
Отличительной особенностью проекта был централизованный подход «сверху вниз». Централизация касалась и архитектуры создаваемой системы, и системы закупок, и управления проектом. Было сформировано пять региональных кластеров, или сегментов. В каждом за разработку отвечал единственный крупный поставщик – всего четыре компании.
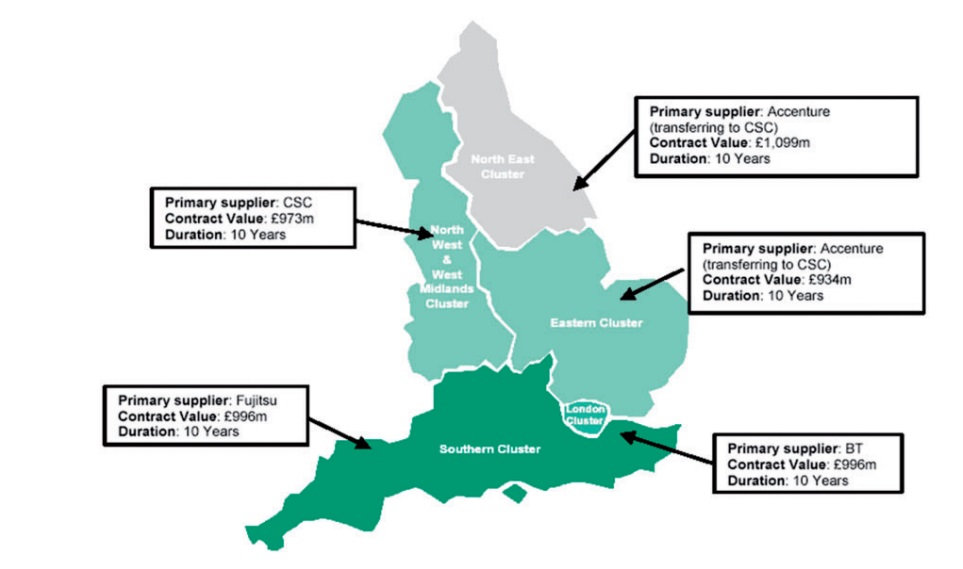
В 2011 г. проект был официально закрыт: контролирующая комиссия заключила, что он не способен удовлетворить потребность английского здравоохранения в современных IT-сервисах. Несмотря на то, что примерно 2/3 задач были завершены успешно, в том числе создана необходимая инфраструктура, система записи на прием, система обмена сообщениями внутри NHS, проект в целом не соответствует поставленным задачам. В официальном пресс-релизе на сайте правительства Великобритании основной причиной неуспеха названа чрезмерная централизация. Руководитель NHS Дэвид Николсон прокомментировал: «Проект NPfIT достиг многого в части создания инфраструктуры и специализированных приложений, таких как общая информация об оказанной медицинской помощи (Summary care record) и сервис электронных рецептов – эти сервисы важны и будут поддерживаться. Но нам необходимо отказаться от подхода к информатизации “сверху вниз” и отдать право принятия решения о выборе внедряемой системы медицинским организациям на местах. Это единственный способ убедиться, что инвестиции окупятся и что современное английское здравоохранение будет удовлетворять нуждам пациентов».
Опыт Англии лег в основу многочисленных аналитических работ о причинах неуспеха подобных проектов и подробно описан в научной литературе, например, здесь и здесь.
От шины к платформе: эволюция интеграционных задач
Подводя итог, хотелось бы сказать, что плюсы и минусы есть у любого подхода и истина всегда находится где-то посередине. Однозначно можно сказать лишь, что крайности – навязанная сверху жесткая унифицированная система на одном полюсе и хаос из многочисленных несвязанных систем на другом – не приводят к нужным результатам.
Сталкиваясь с множеством практических задач каждый день, мы пришли к убеждению, что интеграционные задачи должны решаться на основе развития интероперабельности и внедрения современных стандартов. Даже самые развитые информационные системы нуждаются во взаимодействии с внешним миром: в США, например, очень распространены EHR системы-гиганты, такие как Epic и Cerner. Тем не менее одно из самых перспективных направлений в разработке – расширение их функциональности за счет подключения внешних «приложений» (выступление Грэма Грива, создателя и директора продукта FHIR, на конференции FHIR Starter 2018).
Неотвратимость интеграции сейчас осознают даже разработчики единых МИС: некоторые заявляют, что уже разработали свою интеграционную шину. Однако интеграционные задачи имеют совершенно другие цели и специфику, чем автоматизация клинических процессов. Любая предметная область требует экспертных знаний и погружения. Накопить компетенции и в области поддержки деятельности врача, и в интеграции систем одному разработчику сложно.
Для разработчика интеграционного решения процесс подключения новых информационных систем отработан и не представляет особой сложности.
Облачная МИС в таком случае – всего лишь одна из многих систем, которую нужно включить в информационный обмен. Для разработчика единой МИС наличие открытых интеграционных протоколов означает свободный доступ конкурентов на рынок медучреждений региона. Будет ли монополист заинтересован в развитии открытых интеграционных механизмов? Предполагаем, что нет.
Мы видим большой потенциал в создании решений, которые будут дополнять уже работающие в регионе системы, встраиваясь в отлаженные процессы и заполняя недостающие элементы. В конечном счете, целью является удобство и качество услуг для пациента. Пациент должен иметь возможность найти врача, а у врача должны быть все необходимые средства и информация, чтобы грамотно лечить больного. Наша общая миссия – дать «конструкторам» Единого цифрового контура в регионах удобную программную инфраструктуру, которая в действительности бы создавала открытость, управляемость и эффективность системы здравоохранения для всех ее участников: пациентов, врачей и управленцев.


















Нет комментариев
Комментариев: 3
А.Р.Туков - зав. лабораторией ГНЦ ФМБЦ им. А.И.Бурназяна ФМБА России
– С кем? С Энгельсом или с Каутским?
– С обоими, – ответил Шариков.
М.А. Булгаков
Мысли вслух по поводу дискуссии:
1. Нужен интеграционный слой в РМИС– да.
2. Единая облачная МИС для ТИПОВЫХ МО в регионе лучше локальных МИС – для небольших регионов да. Все зависит от готовности и уровня развития информатизации в регионе, а не от финансирования.
3. Должны быть разделены облачная МИС и интеграционная шина - да, монополизм всегда плохо, конкуренция всегда хорошо.
4. Проект ОДЛИ в Санкт-Петербурге - образец правильного взаимодействия ОУЗ, бизнеса, ИТ-структур. Реальный прорыв в отрасли.
Мысли вслух по результатам информатизации медицины.
Если сравнивать затраты и результат, то нужно поступить как в Великобритании.
За 6 лет не решены (даже не обозначены пути решения) следующих базовых проблем в этой сфере:
- значительное искажение статистики из-за неверного метода учета.
В настоящее время никто ни в одном регионе не знает реальных цифр заболеваемости, поскольку статистика ведется на основе ТАПов и КВС. Единые МИС и РМИС на их основе также продолжат искажать реальную статистику, пока не перейдут на учёт, основанный на персональных данных.
- отсутствие возможность совокупной оценки на различных этапах оказания медицинской помощи.
"Обращение" или "Случай лечения в стационаре" - максимальная глубина анализа.
Необходимо ввести такие учетные понятия, как, например, "Случай лечения заболевания", "Эпизод лечения заболевания", позволяющее оценить совокупность всех этапов оказания МП, от выявления заболевания до реабилитации.
Без такого анализа нельзя трудно объективно организацию МП в регионе в целом.
- очень слабая концепция ядра информатизации - иЭМК. Это тема отдельного большого разговора.
Надеюсь, что бизнес через личные кабинеты пациентов предложит какие-то удобные варианты работы с такого рода информацией и эти решения перейдут во все МИСы.
-не налажено взаимодействие с главным партнером МЗ в сфере информатизации, ФФОМС.
Вопросов очень много:
Почему ФФОМС не использует справочники МЗ?
Почему "обращение" по версии ФФОМС и МЗ это разные понятия?
Почему в классификаторе КСГ 2019 года (и во всех его предыдущих версиях) используются недействующие коды МКБ10? У авторов этого документа есть своя версия МКБ10, отличная от версии МЗ?
Наконец, почему после полугода пилота, проект "Онкология в ОМС" меняет справочники каждую неделю.
А про искусственный интеллект лучше не надо, мы еще естественным не научились пользоваться.
Всех с наступающим НГ!
а Врача вообще никто спрашивать не собирается удобно ему в МИС работать или он в конце дня готов кулаком в монитор ударить. бери что дают и будь благодарен. о пожеланиях удобоваримости лучше не заикайся. вот бы собрать отклики о юзабилити МИС с конечных пользователей, а не руководителей и не разработчиков и интеграторов. хотя наверное юзабилити не самое полное понятие - юзерекспириенс(User eXperience, UX) (опыт взаимодействия) будет важнее.